Кольпит — Симптомы и лечение — Записаться на прием
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)

От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Кольпит, или вагинит – это воспаление слизистой оболочки влагалища, вызванное различными инфекционными агентами. Заболевание могут провоцировать или усугублять термические и механические факторы: перегревание, переохлаждение, ежедневное использование гигиенических прокладок, ношение синтетического нижнего белья, тесных брюк, травматизация слизистой влагалища при половом контакте.
Причины появления кольпита
В норме влагалище женщины нестерильно, на его слизистой присутствует микрофлора. Основа нормальной микрофлоры влагалища здоровой женщины — лактобактерии. Они выполняют защитную функцию — обеспечивают кислую реакцию влагалищного секрета (она оптимальна для лактобактерий) и конкурируют с патогенными микроорганизмами за место и питательные вещества. В меньшем количестве во влагалище содержатся бифидобактерии, стафилококки, стрептококки, энтеробактерии, бактероиды, кандида и др.
В меньшем количестве во влагалище содержатся бифидобактерии, стафилококки, стрептококки, энтеробактерии, бактероиды, кандида и др.
Уровень женских половых гормонов эстрогенов влияет, в том числе, на свойства слизистой влагалища. Соответственно, при снижении их уровня (в первую очередь при климаксе) развивается атрофия слизистой, количество лактобактерий во влагалище уменьшается, что приводит к риску развития кольпита.
Возбудителями кольпита могут стать различные бактерии, а также грибы рода Candida. Сахарный диабет, онкологические заболевания, иммунодефицитные состояния, бесконтрольный прием антибиотиков, использование гормональных и противоопухолевых препаратов способствуют нарушению нормальной микрофлоры влагалища.
Риск развития кольпита повышается при несоблюдении личной гигиены и частой смене половых партнеров.
Классификация заболеванияПо характеру течения выделяют острый и хронический кольпит.
В зависимости от возбудителя различают специфический и неспецифический кольпит.
Специфический кольпит возникает при заражении от полового партнера. Его вызывают патогенные микроорганизмы (гонококки, микоплазмы, хламидии и др.), которые в норме в организме отсутствуют.
Развитие неспецифического вагинита провоцируют так называемые условно-патогенные микроорганизмы. Они могут находиться во влагалище здоровой женщины, но в значительно меньшем количестве по отношению к лактобактериям. Под влиянием различных неблагоприятных факторов (при сниженном иммунитете, стрессовых ситуациях, переохлаждении) условно-патогенные бактерии становятся болезнетворными, их количество растет, и они провоцируют воспаление стенок влагалища. Чаще всего возбудителями неспецифического вагинита являются стафилококки, стрептококки, кишечная палочка и грибы рода Candida. Иногда грибковый вагинит (синонимы: вагинальный кандидоз, молочница) выделяют в отдельную группу.
В постменопаузе у женщин может развиться так называемый атрофический вагинит.
Симптомы кольпитаВыраженность проявлений кольпита может быть различной – от минимального дискомфорта до значимых болевых ощущений и обильного отделяемого.

При возникновении кольпита женщина может испытывать жжение, зуд в области влагалища, которые сопровождаются гнойными или слизисто-гнойными выделениями (светлыми или желтовато-зеленоватыми с неприятным запахом) из половых путей. Возможна болезненность влагалища при половом акте.
При молочнице обычно преобладают жалобы на зуд и сухость влагалища, выделения обильные белые, крупицеподобные (так называемые творожистые).
При атрофическом вагините женщину беспокоит выраженный зуд и сухость влагалища; выделения при этом скудные, без запаха.
Диагностика кольпита
Диагноз «кольпит» устанавливает гинеколог по результатам осмотра и лабораторных исследований.
Врач обращает внимание на покраснение, отечность слизистой оболочки влагалища и шейки матки, патологическое отделяемое. Слизистая склонна к кровоточивости при прикосновении, возможны точечные кровоизлияния на ее поверхности, образование дефектов слизистой — эрозий и язв.
Дополнительный метод диагностики вагинита – кольпоскопия – прицельный, детальный осмотр шейки матки при помощи микроскопа. Этот метод позволяет выявить даже слабо выраженные признаки воспалительного процесса.
Этот метод позволяет выявить даже слабо выраженные признаки воспалительного процесса.
Кольпит – причины, симптомы, осложнения и лечение инфекции
Согласно статистике, каждая вторая девушка, пришедшая на прием гинеколога, хотя бы раз в жизни сталкивалась с таким интимным заболеванием, как кольпит.
Кольпит или вагинит — это воспалительный процесс инфекционной или неинфекционной природы, затрагивающий слизистую оболочку влагалища, а в отдельных случаях и вульву.
Данная болезнь приносит массу дискомфорта — от выделений и неприятного запаха до болезненных ощущений во время полового акта, и ухудшает качество жизни женщины.
На начальном этапе развития инфекция не является опасной, но отсутствие своевременной квалифицированной медицинской помощи или самолечение могут привести к возникновению серьезных осложнений.
Причины заболевания
В зависимости от того, что является причиной кольпита, можно выделить специфический, то есть вызванный инфекционным агентом, и неспецифический, вызванный микроорганизмами влагалища, которые в норме у здоровой женщины не вызывают проблем, но при воздействии определенных факторов начинают интенсивно размножаться, вызывая неприятные ощущения и приводя к патологическим процессам.
Важно правильно определить причину, вызвавшую воспалительный процесс и назначить соответствующее лечение, точно направленное на устранение проблемы.
Выделяют следующие наиболее распространенные причины вагинита:
● Инфекции, передающиеся половым путем.
Обширная группа заболеваний вызвана инфекциями, приобретенными при незащищенном половом контакте.
Существуют микроорганизмы, которые могут быть переданы данным способом от инфицированного партнера через слизистые оболочки, но не несут никакого вреда здоровому человеку, так как его иммунная система подавляет размножение патогенной микрофлоры.
Однако, если имеют место особо патогенные микроорганизмы, а также при снижении иммунитета, наличии микротравм или сопутствующих заболеваний, развивается воспалительный процесс.
Кольпит могут вызвать сифилис, хламидиоз, гонорея, трихомониаз, вирус папилломы человека, уреаплазмоз и многие другие.
Самым надежным вариантом профилактики вагинита в данном случае является использование методов барьерной контрацепции при сексуальном контакте.
● Повреждения слизистой оболочки влагалища.
Слизистая оболочка играет очень важную роль барьера, препятствующего попаданию микроорганизмов в толщу стенок влагалища. Ее травмирование может произойти как при половом контакте, так и медицинскими инструментами при неправильно проведенных манипуляциях.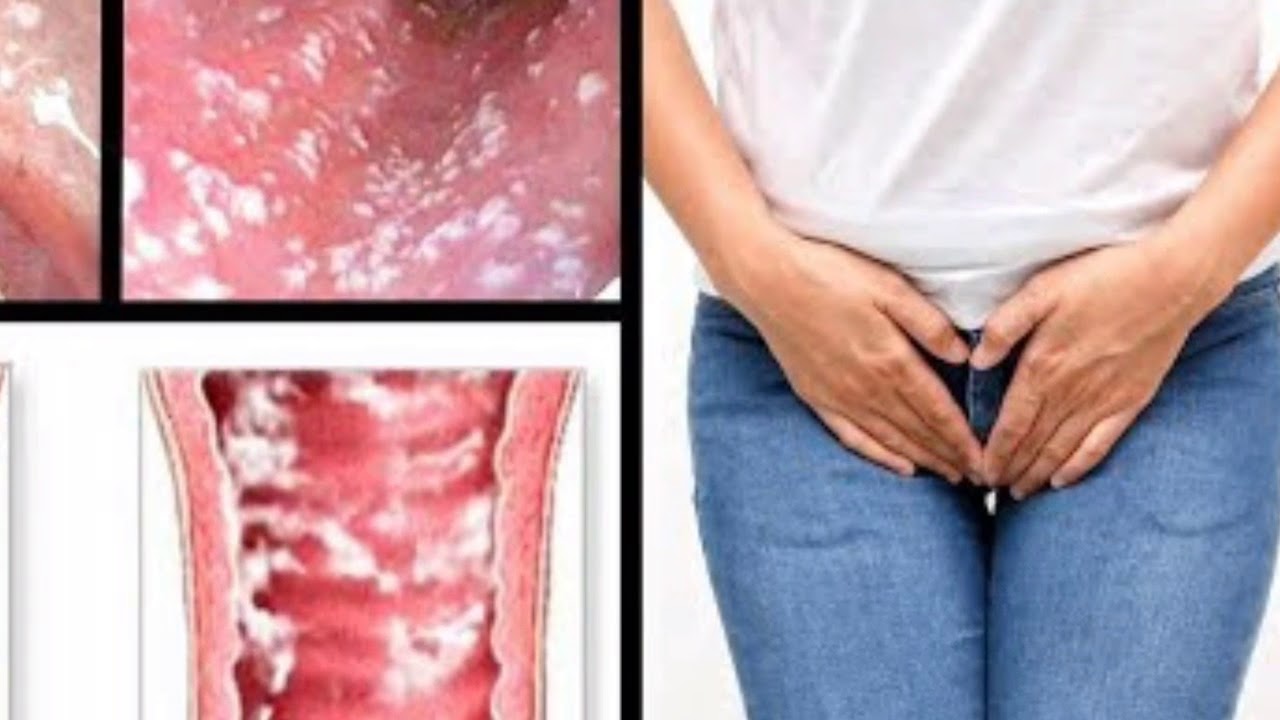 Через микротравмы бактерии и микроорганизмы проникают в ткани и размножаются там, вызывая воспаление.
Через микротравмы бактерии и микроорганизмы проникают в ткани и размножаются там, вызывая воспаление.
● Нарушение кровоснабжения.
С кровью во влагалище поступает не только кислород, но и множество питательных веществ, обеспечивающих нормальное функционирование слизистой оболочки. При нехватке микроэлементов, она истончается, не производит достаточное количество естественных выделений, что приводит к образованию микротравм.
● Эндокринные заболевания.
Правильное функционирование эндокринной системы отвечает в том числе и за достаточное производство естественного секрета влагалища и своевременное обновление слизистой оболочки. При заболеваниях яичников, щитовидной железы, поджелудочной железы и надпочечников в организме женщины происходит гормональный дисбаланс, который может привести к воспалительным процессам во влагалище.
● Антибиотики.
Длительный прием антибактериальных препаратов широкого спектра действия может привести к нарушению микрофлоры влагалища. Действие антибиотиков заключается в том, что они уничтожают все патогенные микроорганизмы, но вместе с ними они убивают и полезные бактерии, которые составляют естественную микрофлору.
Действие антибиотиков заключается в том, что они уничтожают все патогенные микроорганизмы, но вместе с ними они убивают и полезные бактерии, которые составляют естественную микрофлору.
● Слабая иммунная система.
Иммунитет играет важную роль в организме человека, с точностью идентифицируя патогенные микроорганизмы и устраняя их. После хирургических вмешательств, длительного приема антибиотиков, авитаминоза, общего истощения организма и перенесенных заболеваний иммунная система ослабевает и становится не способна отражать атаки инфекций, что провоцирует кольпит.
Виды кольпита
В зависимости от причины, вызвавшей кольпит, можно выделить несколько видов. Каждой форме болезни присущи разные проявления, сроки выздоровления и риски развития осложнений, поэтому подход к лечению должен подбирать персонально.
Кандидозный кольпит
Вид инфекции, называемой “молочница”, провоцирует грибок Candida.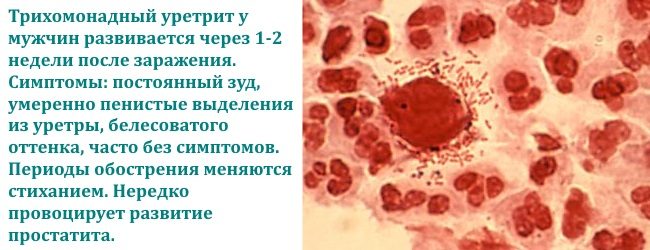 Эти грибки могут обитать в организме годами, не вызывая неприятных ощущений, а некоторые факторы могут спровоцировать их интенсивный рост и привести к воспалению. Кандидозный кольпит возникает как в результате незащищенного секса, так и при ослабленном иммунитете, дисбактериозе, антибактериальной терапии.
Эти грибки могут обитать в организме годами, не вызывая неприятных ощущений, а некоторые факторы могут спровоцировать их интенсивный рост и привести к воспалению. Кандидозный кольпит возникает как в результате незащищенного секса, так и при ослабленном иммунитете, дисбактериозе, антибактериальной терапии.
Атрофический кольпит
Чаще всего появляются у женщин после наступления естественной менопаузы, когда снижается количество эстрогенов, из-за чего эпителий влагалища становится недостаточно увлажнен, он истончается, появляются микротрещины. Для женщины кольпит сопровождается массой дискомфортных ощущений, сухостью, зудом, болью во время полового акта.
Атрофический кольпит может встречаться и у девушек, перенесших операцию по удалению яичников или матки, и после приема некоторых медикаментов.
Трихомонадный кольпит
Связан с инфицированием микроорганизмом Trichomonas vaginalis. Передача инфекции происходит во время полового акта с зараженным партнером без использования средств барьерной контрацепции.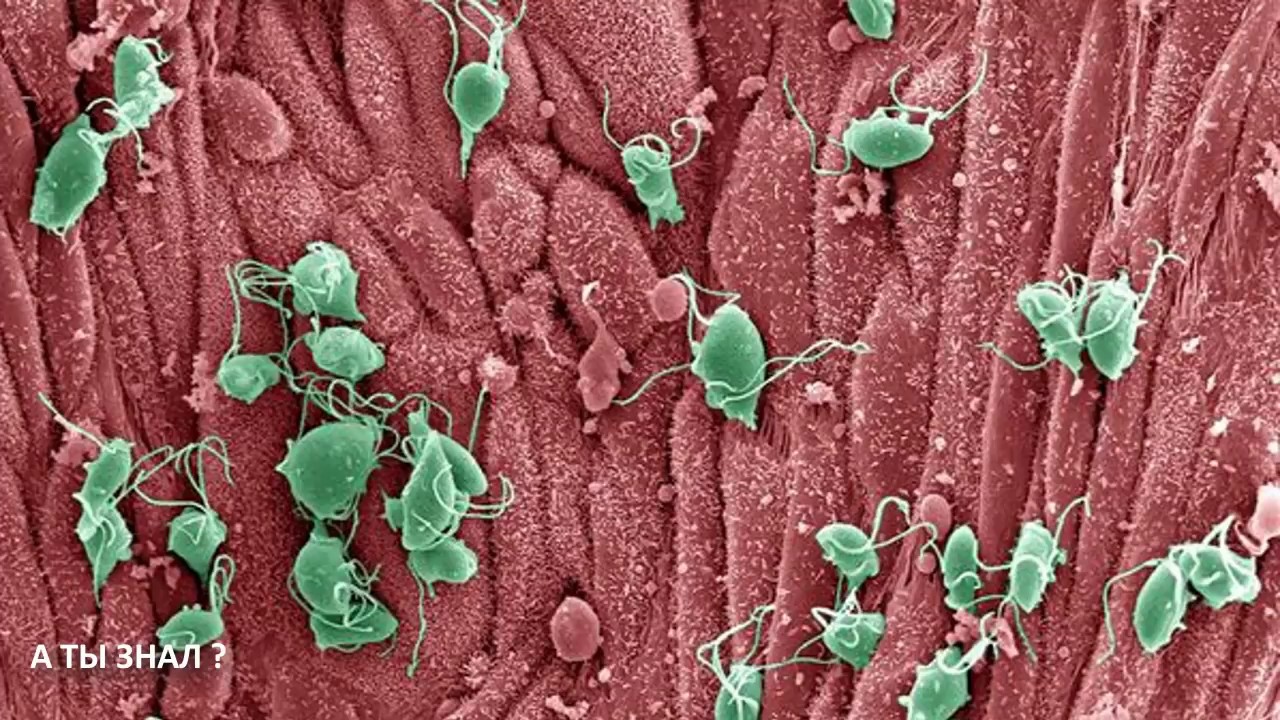
На раннем этапе развития заболевания оно легко диагностируется и лечится. Но запущенная стадия может привести к хронизации болезни, вылечить которую составляет большую проблему. В этом случае периоды обострения, сменяются короткими периодами ремиссий.
Трихомонадный кольпит опасен тем, что при отсутствии грамотного и своевременного лечения приводит к опасным осложнениям, в том числе к бесплодию.
Возбудители инфекции
При специфическом характере болезни возбудителями служат инфекции, передающиеся половым путем, а при неспецифическом — условно-патогенная микрофлора.
Среди факторов, которые провоцируют условно-патогенные микроорганизмы стать возбудителями болезни, можно выделить следующие:
● Частое использование ежедневных прокладок;
● Ношение нижнего белья из искусственных материалов;
● Обтягивающая одежда, не дающая возможность вентилирования половых органов;
● Несоблюдение регулярной интимной гигиены;
● Ослабление иммунной защиты организма вследствие стрессов, приема антибиотиков, авитаминоза, недостаточного питания;
● Аборт;
● Сахарный диабет;
● Постклимактерический период.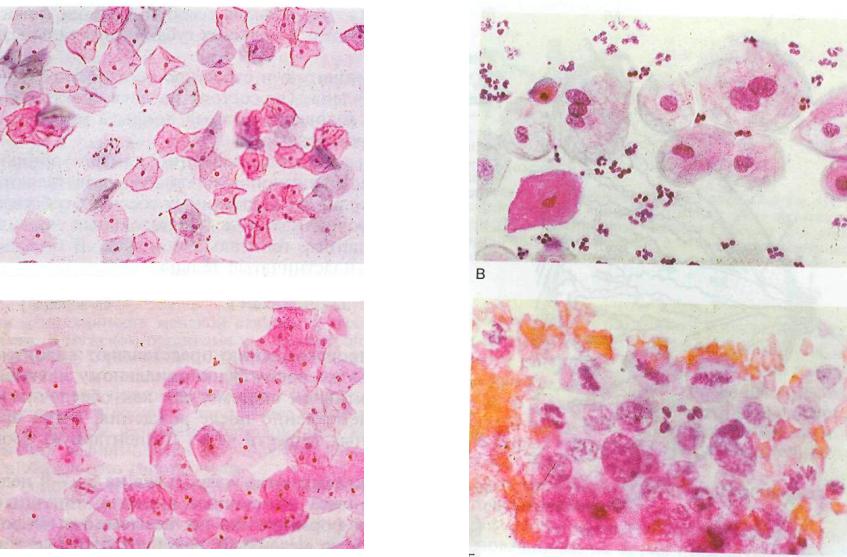
Симптомы
Признаки данного заболевания могут быть самыми разными, в зависимости от причины его возникновения и стадии развития. На более поздних стадиях у больной может наблюдаться повышение температуры тела, головные боли, общее недомогание. А на начальном этапе болезни самыми частыми проявлениями являются запах из влагалища, нездоровые выделения, болезненные ощущения как при половых контактах, так и в обычной жизни.
Выделения из влагалища
Выделения при вагините никак не связаны с фазой менструального цикла. При кандидозе они белого цвета, имеют неоднородную творожистую текстуру. Для трихомониаза характерны серо-зеленые выделения, а при бактериальной форме они пенистые, однородной консистенции.
Запах
Часто признаком размножения патогенной микрофлоры во влагалище является запах. Он может быть разным в зависимости от конкретного вида микроорганизмов. Его появление связано с тем, что в процессе жизнедеятельности бактерии разлагают различные вещества, выделяя газ, который в свою очередь и обладает запахом.
Боли
При воспалении стенок влагалища нередко отмечают болезненные ощущения во время полового акта. Также боль может возникать при мочеиспускании, когда вещества, содержащиеся в моче, раздражают и без того раздраженные слизистые оболочки. Часто женщины жалуются на присутствие жжения и зуда, а боль характерна для воспалений, в результате механических повреждений.
Диагностика заболевания
При диагностике кольпита задача врача заключается не только в выявлении болезни, но и в установлении фактора, спровоцировавшего ее появления. Обычно уже на первом приеме врач-гинеколог может заподозрить заболевание по жалобам пациентки и осмотру в гинекологическом кресле.
Для более точной диагностики проводится кольпоскопия, УЗИ органов малого таза, ректальное обследование, позволяющее обнаружить различные новообразования в прямой кишке. Мазок из влагалища на цитологию позволит определить характер воспалительного процесса, а с помощью бактериологического анализа можно выявить конкретный вид микроорганизмов.
При необходимости доктор также назначает сдачу общего анализа крови и мочи и анализа крови на гормоны.
Профилактика
Для профилактики кольпита следует соблюдать ряд правил:
● Регулярные обследования у гинеколога для выявления нарушений на начальных стадиях их возникновения.
● Уход за оболочкой влагалища, включающий в себя соблюдение правил личной гигиены, частую смену нижнего белья, правильное использование туалетной бумаги.
● Прием антибактериальных средств исключительно по назначению врача и, при необходимости, сочетание их с приемом препаратов, которые поддержат микрофлору слизистой в нормальном состоянии.
● Укрепление иммунной системы.
Лечение кольпита
Правильное лечение должно включать в себя не только устранение тревожащих симптомов, но и избавление от причины патологии. Последнее входит в компетенцию этиотропной терапии. Она основана на применении противогрибковых, антибактериальных или противовирусных препаратах.
Она основана на применении противогрибковых, антибактериальных или противовирусных препаратах.
Для лечения неспецифического кольпита назначается прием комбинированных лекарств для уничтожения нескольких видов инфекций. Местная терапия заключается в наружном использовании различных антисептиков и других медикаментов в виде спринцевания или смоченных вагинальных тампонов.
Не стоит забывать, что, если вагинит связан с приобретением инфекционного агента при половом контакте с зараженным партнером, нужно проводить лечение обоих партнеров одновременно.
Рекомендуется на время терапии отказаться от половых связей до полного выздоровления.
Чем опасен кольпит
Кольпит не является опасным заболеванием, если своевременно начать его лечение. Если же женщина пренебрегает медицинской помощью, заболевание может перейти в хроническую форму, что значительно ухудшит качество жизни.
При неправильном лечении вагинита, он может перейти в эндометрит, уретрит или эрозию шейки матки. Также кровоточащие микротрещины на стенках влагалища служат открытыми вратами для приобретения новых патогенных микроорганизмов, осложняющих процесс лечения.
Также кровоточащие микротрещины на стенках влагалища служат открытыми вратами для приобретения новых патогенных микроорганизмов, осложняющих процесс лечения.
Какие могут быть осложнения
Отсутствие должного внимания к проблеме и своевременного обращения за медицинской помощью может привести к серьезным осложнениям при кольпите таким как проблемы с зачатием, невынашивание ребенка, бесплодие и внематочная беременность.
Также есть вероятность, что воспалительный процесс перейдет другие органы малого таза, спровоцировав другие серьезные заболевания. Поэтому регулярное посещение гинеколога и внеплановая консультация при подозрении на патологию крайне необходимы для профилактики кольпита.
Введите, пожалуйста, свои данные
Кольпит (симптомы, лечение, диагностика) — Авиценна
Кольпит — воспаление слизистой оболочки влагалища или вагинит. Это одно из самых распространенных заболеваний среди женщин преимущественно репродуктивного возраста.
Возбудителем кольпита может быть хламидия, микоплазма, стрептококк, стафилококк, гемофильная палочка и другие инфекции. Развивается заболевание из-за нарушений естественной микрофлоры влагалища. Если женщина здорова, то флора влагалища состоит в основном из палочек, которые вырабатывают молочную кислоту, оказывающую губительное действие на различные микробы.
Факторы располагающие к развитию кольпита:
- инфекции, передающиеся половым путем
- другие инфекционные заболевания
- механические повреждения слизистой оболочки влагалища
- нарушение питания слизистой оболочки
- заболевания эндокринной системы
- длительный прием антибиотиков
- аллергические реакции (на презерватив, свечи, мази и т.д.)
- несоблюдение правил личной гигиены
Симптомы
Кольпиты подразделяют на специфические и неспецифические. Специфический кольпит вызывается половыми инфекциями. Симптомы специфического кольпита: стенки влагалища отечные, бархатистые, при прикосновении кровоточат. Неспецифический кольпит — инфекционно-воспалительное заболевание влагалища, обусловленные действием условно-патогенных микроорганизмов (кишечной палочкой, стрептококками, стафилококками и др.). Неспецифический кольпит сопровождается слизистыми и гнойными выделениями.
Симптомы острого кольпита:
- слизисто-гнойные выделения
- зуд и покраснение наружных половых органов
- боль в нижней части живота
- боль при половом акте и мочеиспускании
- ухудшение общего самочувствия
У беременных женщин воспаление слизистой влагалища, как правило, вызывается микоплазмой или уреаплазмой. Это может стать причиной невынашивания беременности и инфецирования плода.
Дрожжевой кольпит или кандидозный кольпит — это молочница. О симптомах и лечении молочницы читайте в статье «Что такое молочница? Причины молочницы».
Атрофический и синильный (старческий) кольпиты равиваются преимущественно на фоне выраженного снижения гормональной функции яичников и истончения слизистой оболочки влагалища.
Последствия
Если воспаление слизистой оболочки влагалища не лечить, то воспалительный процесс может перейти и на канал шейки матки, матку, придатки и т.д, что в свою очередь приводит к эндометриту, эрозии шейки матки и бесплодию.
Лечение
Лечение кольпита — терапия, направленная на устранение предрасполагающих факторов для развития заболевания, лечение сопутствующих заболеваний с учетом клинических проявлений.
Лечение кольпита включает в себя:
- антибактериальную терапию
- физиотерапию
- препараты для общего укрепления
- соблюдение диеты
Для местного лечения назначаются: спринцевание, противомикробные свечи и мази, мазевые аппликации, влагалищные ванночки. местная гормональная терапия (по показаниям).
Антибактериальная терапия назначается только после определения чувствительности возбудителя к антибиотикам. Многие препараты имеют противопоказания при беременности и лактации. К ним относятся такие популярные средства как Бетадин (противопоказан, начиная с 3 месяца беременности), Нолицин, Далацин, Клиндацин крем и др. В то же время не имеют противопоказаний для беременных Пимафуцин, Тержинан, Ваготил и многие другие антисептики. Но будьте внимательны и не занимайтесь самолечением. Не стоит злоупотреблять даже спринцеваниями ромашкой, так как это может негативно повлиять на естественную микрофлору слизистой влагалища.
Профилактика кольпита заключается в своевременном обращении к врачу при появлении первых симптомов заболевания и соблюдении правил личной гигиены.
В Симферополе гинекологи медицинского центра «АВИЦЕННА» проводят успешное лечение кольпитаиспользуя современные высокоэффективные методы лечения, соответствующие международным стандартам лечения данной патологии. Получить первичную консультацию и записаться на прием к гинекологу МЦ «АВИЦЕННА» в Симферополе, Вы можете перейдя по выше указанной ссылке.
Вагинит (кольпит) — лечение и симптомы, диагностика вагинита в Москве, Клинический Госпиталь на Яузе
Специалисты Клинического госпиталя на Яузе проводят всестороннюю диагностику (УЗИ, лабораторную) и эффективное лечение кольпита. После консультации и на основании результата исследований специалисты поставят диагноз и назначат медикаментозную терапию (антибактериальную, противовоспалительную и др.). Для лечения кольпита мы используем только современные безопасные препараты, благодаря которым положительный результат достигается в кратчайшие сроки.
Воспаление слизистой оболочки влагалища (кольпит, или вагинит) — одна из наиболее часто встречающихся у женщин репродуктивного возраста проблем. Заболевание возникает при занесении во влагалище инфекции. Различают специфический кольпит (обусловлен половыми инфекциями, возбудители — хламидии, микоплазмы, гонококки, трихомонады и грибки) и неспецифический вагиноз (вызванный действием условно-патогенных микробов, например, кишечной палочки, стафилококков, стрептококков, гарднереллы и других видов анаэробных бактерий, находящихся в кишечнике). В зону риска попадают женщины с нарушениями нормальной микрофлоры влагалища, которая уже не может препятствовать попаданию и развитию патогенных микробов и грибков.
Записаться к гинекологу
Причины кольпита
- Инфекционные заболевания, в том числе и передающиеся половым путем
- реакции на использование влагалищных спринцеваний, мазей, тампонов, прокладок, презервативов
- механические повреждения слизистой оболочки влагалища
- несоблюдение правил личной гигиены
- гормональные сбои
- нарушения анатомического строения половых органов
Если вы заметили тревожные признаки, необходимо как можно быстрее обратиться к врачу.
Симптомы кольпита
- Жжение и зуд наружных половых органов
- гнойные, творожистые выделения с неприятным запахом
- покраснение и набухание слизистой оболочки влагалища
Диагностика кольпита в Клиническом госпитале на Яузе
Симптомы могут варьироваться в зависимости от вида вагинита. Для диагностирования заболевания, помимо осмотра, врачи Клинического госпиталя на Яузе проводят лабораторные исследования (мазки на флору и ПЦР-мазки на инфекции), микробиологические исследования, УЗИ, а также используют кольпоскопический, бактериоскопический, иммунофлюорецентные, бактериологический методы.
Лечение кольпита в Клиническом госпитале на Яузе
Чтобы острая форма заболевания не перешла в хроническую и во избежание таких серьезных осложнений, как воспаление шейки матки, матки, маточных труб, эндометрит, бесплодие, специалисты Клинического госпиталя на Яузе подберут вам подходящее лечение кольпита:
- антибактериальная и противогрибковая терапия
- противовоспалительная терапия
- прием препаратов общеукрепляющего действия
- прием препаратов для восстановления микрофлоры влагалища
Записаться на прием
Продолжительность и особенности лечения зависят от инфекции — возбудителя болезни. При специфическом кольпите лечение следует проводить вместе с половым партнером.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Кольпит, цервицит, вульвит
Кольпит, цервицит, вульвит являются инфекционно — воспалительными заболеваниями слизистой влагалища, канала шейки матки и наружных половых органов женщины. Основным проявлением этих заболеваний являются выделения из влагалища — бели, которые могут иметь разные виды, различаясь по цвету, насыщенности, густоте и запаху. Больную могут беспокоить зуд, жжение в области половых органов и влагалища, она может испытывать дискомфорт при мочеиспускании. Появляется отечность слизистой оболочки наружных половых органов и влагалища, раздражения, во время полового акта женщина может испытывать болезненные ощущения.Кольпит
Представляет из себя воспаление слизистой влагалища. Возбудителем этой болезни чаще всего выступают бактерии: хламидия, трихомонада, гемофильная палочка и т. д. Кольпит, на сегодняшний день, одна из самых часто встречающихся болезней среди женщин репродуктивного возраста. Если пациентка страдает от инфекций, передающихся половым путем, или у нее есть повреждения слизистой оболочки влагалища, то это дает возможность болезнетворным бактериям распространиться в ее организме и привести в конечном итоге к кольпиту. Если кольпит не лечить вовремя, воспалительный процесс может перекинуться и на канал шейки матки, в саму матку, ее придатки и т.д, что в свою очередь грозит женщине эндометритом, эрозией шейки матки и бесплодием.
Цервицит
Воспалительный процесс во влагалищном сегменте шейки матки. Течение болезни характеризуется мутными слизистыми или гнойными выделениями, женщину могут беспокоить тянущие или тупые болями внизу живота, мочеиспускание становится болезненным, возникаю неприятные ощущения при половом акте. Если цервицит не лечить, это может привести к развитию эрозии, утолщению шейки матки, распространению инфекции на верхние отделы полового аппарата больной.
Вульвит
Заболевание, характеризующееся воспалением вульвы — наружных женских половых органов. У больной появляется зуд, жжения, обильные выделения из влагалища, гиперемии и отек половых губ, возникают болезненные ощущения после мочеиспускания. Заболевание может быть следствием плохого соблюдения личной гигиены или травмирования наружных половых органов, а так же генитальных или экстрагенитальных заболеваний и эндокринных нарушений. Опасен переход инфекции на внутренние половые органы; у девочек раннего детского возраста вульвит может привести к сращиванию малых половых губ.
Лечащий врач: Гинеколог
Бактериальный вагиноз — информационный бюллетень центра по контролю и профилактике заболеваний
Любая женщина может заболеть бактериальным вагинозом. Бактериальный вагиноз может увеличить вероятность развития заболевания, передающегося половым путем.
Что такое бактериальный вагиноз?
Бактериальный вагиноз (БВ)(https://www.cdc.gov/std/bv/default.htm) — это заболевание, при котором во влагалище скапливается большое количество определенных бактерий. При этом меняется микрофлора влагалища.
Насколько распространен бактериальный вагиноз?
Бактериальный вагиноз является наиболее частой вагинальной инфекцией у женщин в возрасте 15-44 лет.
Как распространяется бактериальный вагиноз?
Исследователи не знают причин БВ или того, как он возникает у некоторых женщин. Однако мы точно знаем, что заболеванием часто страдают сексуально активные женщины. БВ связан с дисбалансом «хороших» и «вредных» бактерий, которые в норме находятся в женском влагалище. Появление нового сексуального партнера или нескольких сексуальных партнеров, а также спринцевание могут нарушить баланс бактерий во влагалище. Это подвергает женщину высокому риску заболевания БВ.
Мы также не знаем, каким образом половая активность способствует развитию БВ. Нет данных исследований, которые подтвердили бы, что лечение сексуального партнера влияет на возникновение БВ у женщины. БВ может увеличить риск возникновения других ЗППП.
БВ редко возникает у женщин, которые никогда не вступали в половую связь.
БВ не может развиться от контакта с сидениями для унитаза, постельным бельем или от посещения плавательных бассейнов.
Каким образом я могу избежать бактериального вагиноза?
Ни врачи, ни ученые не знают наверняка, как распространяется БВ. Не существует известных способов его предотвращения.
Следующие простые профилактические меры могут помочь снизить риск развития БВ:
- воздержание от секса,
- ограничение количества половых партнеров, и
- отказ от спринцевания.
Я беременна. Каким образом бактериальный вагиноз влияет на моего ребенка?
Беременная женщина может заболеть бактериальным вагинозом. У беременных женщин с БВ существует более высокая вероятность преждевременного (досрочного) рождения ребенка с низкой массой тела при рождении, чем у женщин, не страдающих БВ. Под низкой массой тела при рождении подразумевается масса тела ребенка при рождении менее 2,5 кг.
Лечение особенно важно для беременных женщин.(https://www.cdc.gov/std/bv/default.htm)
Каким образом я могу узнать, есть ли у меня бактериальный вагиноз?
У многих женщин с БВ нет симптомов. Однако, если у вас имеются симптомы, вы можете отмечать:
- водянистые выделения из влагалища белого или серого цвета;
- боль, зуд или жжение во влагалище;
- сильный запах, похожий на запах рыбы, особенно после полового акта;
- жжение во время мочеиспускания;
- зуд снаружи влагалища.
Каким образом мой врач узнает, есть ли у меня бактериальный вагиноз?
Медицинский работник осмотрит ваше влагалище на наличие признаков выделения. Ваш врач также может провести ряд лабораторных тестов, взяв образец влагалищной жидкости, для выявления БВ.
Можно ли вылечить бактериальный вагиноз?
Иногда БВ может исчезнуть без лечения. Но если у вас есть симптомы БВ, вам необходимо обследоваться и пройти курс лечения. Важно, чтобы вы принимали все предписанные вам лекарственные средства, даже если имевшиеся у вас симптомы исчезли. Медицинский работник может лечить БВ антибиотиками, но даже после лечения БВ может повториться. Лечение также может снизить риск развития некоторых ЗППП.
Мужчины-половые партнеры женщин, которым поставлен диагноз БВ, в общем не нуждаются в лечении. БВ может передаваться между половыми партнершами.
Что произойдет, если я не буду лечиться?
БВ может вызвать некоторые серьезные риски для здоровья, в том числе:
- повысить вероятность того, что вы заболеете ВИЧ(https://www.cdc.gov/std/hiv/default.htm), если у вас был половой акт с человеком, инфицированным ВИЧ;
- если вы ВИЧ-положительны, это может повысить вероятность передачи ВИЧ вашему половому партнеру;
- если БВ у вас протекает во время беременности, это может повысить вероятность преждевременных родов;
- повысить вероятность заболевания другими ЗППП, такими как хламидиоз(https://www.cdc.gov/std/chlamydia/default.htm) или гонорея(https://www.cdc.gov/std/gonorrhea/default.htm). Эти бактерии иногда могут вызвать воспалительное заболевание органов малого таза (ВЗОМТ)(https://www.cdc.gov/std/pid/stdfact-pid.htm), что может привести к тому, что вам будет трудно или невозможно иметь детей.
Вагинит | Johns Hopkins Medicine
Что такое вагинит?
Вагинит относится к любому воспалению влагалища. Воспаление может быть инфекционным или неинфекционным. Это распространено у женщин всех возрастов. Одна треть женщин болеет хотя бы одной формой вагинита в какой-то момент своей жизни.
Когда стенки влагалища воспаляются из-за того, что какой-то раздражитель нарушил баланс в области влагалища, может развиться вагинит.
Что вызывает вагинит?
Бактерии, дрожжи, вирусы, химические вещества в кремах или спреях и даже одежда могут вызывать вагинит.Иногда это происходит от организмов, которые передаются между половыми партнерами. Кроме того, на здоровье влагалища может влиять ряд различных факторов. К ним относятся ваше общее состояние здоровья, ваша личная гигиена, лекарства, гормоны (особенно эстроген) и здоровье вашего сексуального партнера. Изменения любого из этих факторов могут вызвать вагинит.
Это самые распространенные типы вагинитов:
Ваш лечащий врач рассмотрит другие причины выделений из влагалища, такие как гонорея и хламидиоз.Эти организмы не заражают влагалище напрямую. Если их не лечить, они могут привести к серьезным заболеваниям, таким как воспалительное заболевание тазовых органов (ВЗОМТ). ВЗОМТ увеличивает риск бесплодия, рубцевания таза, хронической тазовой боли и внематочной беременности. Хламидиоз — одно из самых распространенных заболеваний, передающихся половым путем в США, хотя его часто не диагностируют.
Что такое кандидозная или «дрожжевая» инфекции?
Дрожжевые инфекции, как их обычно называют, вызываются одним из многих видов грибков, известных как кандида.Обычно он обитает во влагалище в небольшом количестве. Кандида также может присутствовать во рту и пищеварительном тракте как у мужчин, так и у женщин.
Дрожжи обычно присутствуют во влагалище и хорошо сбалансированы. Заражение происходит, когда что-то нарушает этот нормальный баланс. Например, прием антибиотика для лечения другой инфекции может нарушить этот баланс. В этом случае антибиотик убивает бактерии, которые обычно защищают и уравновешивают дрожжи во влагалище. В свою очередь, дрожжи разрастаются, вызывая инфекцию.Другие факторы, которые могут вызвать дисбаланс, включают слабую иммунную систему, беременность и диабет.
Каковы симптомы дрожжевой инфекции?
Наиболее частые симптомы кандидозной инфекции:
Густые, белые, похожие на творог выделения из влагалища, водянистые и обычно без запаха
Зуд и покраснение вульвы и влагалища
Боль при мочеиспускании или половом акте
Симптомы вагинальной кандидозной инфекции могут быть похожи на другие состояния или проблемы со здоровьем.Всегда консультируйтесь со своим врачом для постановки диагноза.
Кто подвержен риску дрожжевой инфекции?
Любая женщина может заразиться дрожжевым грибком. Женщина может подвергаться повышенному риску, если она:
Прошла недавний курс антибиотиков
Беременная
Болеет диабетом, который плохо контролируется
Имеет ВИЧ
Принимает иммунодепрессант
Использует контрацептивы с высоким содержанием эстрогенов
Проходит терапию кортикостероидами, ослабляющими иммунную систему
Как диагностируется грибковая инфекция?
Ваш лечащий врач изучит вашу историю болезни и проведет физический осмотр и осмотр органов малого таза.Он или она также может исследовать выделения из влагалища под микроскопом.
Лечение дрожжевой инфекции
Лечение кандиды может включать:
Что такое бактериальный вагиноз?
Бактериальный вагиноз — наиболее частая причина выделений из влагалища у женщин репродуктивного возраста. Это вызвано дисбалансом бактерий. При бактериальном вагинозе меняется тип бактерий, размножающихся во влагалище.
Каковы симптомы бактериального вагиноза?
Это наиболее частые симптомы бактериального вагиноза:
Симптомы бактериального вагиноза могут быть похожи на другие заболевания.Всегда консультируйтесь со своим врачом для постановки диагноза.
Лечение бактериального вагиноза
Бактериальный вагиноз вызывается бактериями; поэтому его обычно лечат антибиотиками.
Что такое трихомониаз?
Трихомониаз, трихомонада, или «трихомонад», как ее обычно называют, — это инфекция, передающаяся половым путем. Это вызвано одноклеточным паразитом под названием Trichomonas vaginalis , который передается между партнерами во время секса.Поскольку у большинства мужчин симптомы трихомониаза не проявляются, инфекция часто не диагностируется до тех пор, пока у женщины не разовьются симптомы вагинита.
Каковы симптомы трихомониаза?
Наиболее частые симптомы трихомониаза:
Пенистые, часто с затхлым запахом зеленовато-желтые выделения
Зуд или жжение во влагалище и вульве и вокруг них
Отек или покраснение у входа во влагалище
Легкое кровотечение, особенно после секса
Жжение при мочеиспускании
Дискомфорт внизу живота
Боль во время секса
У некоторых женщин трихомониаз протекает бессимптомно.Симптомы трихомониаза могут быть похожи на другие состояния или проблемы со здоровьем. Всегда консультируйтесь со своим врачом для постановки диагноза.
Лечение трихомониаза
Оба партнера должны лечиться от трихомониаза, чтобы избежать повторного заражения. Лечение обычно включает пероральный прием антибиотиков. Если у женщины более одного сексуального партнера, необходимо лечить каждого партнера (и любого из их других партнеров).
Что такое вирусный вагинит?
Вирусы — частая причина вагинитов, большинство из которых передаются половым путем.Одним из типов вируса, вызывающего вирусный вагинит, является вирус простого герпеса (HSV или просто герпес). Основной симптом — боль в области половых органов, связанная с высыпаниями и язвочками. Эти язвы обычно видны на вульве или влагалище, но могут быть обнаружены внутри влагалища во время гинекологического осмотра. Часто причиной вспышки герпеса могут быть стрессовые или эмоциональные ситуации.
Другим источником вирусного вагинита является вирус папилломы человека (ВПЧ), который также передается половым путем.ВПЧ — основная причина рака шейки матки у женщин. Этот вирус также вызывает рост болезненных бородавок во влагалище, прямой кишке, вульве или паху. Однако видимые бородавки не всегда присутствуют, и в этом случае вирус обычно обнаруживается с помощью теста на ВПЧ с помощью мазка Папаниколау.
Вакциныпротив ВПЧ эффективны для предотвращения инфицирования определенными штаммами ВПЧ, которые вызывают большинство видов рака шейки матки. Новая вакцинация может быть эффективной против остроконечных кондилом, а также некоторых видов рака вульвы, влагалища и ануса.
Что такое неинфекционный вагинит?
Неинфекционный вагинит обычно означает раздражение влагалища при отсутствии инфекции. Чаще всего это вызвано аллергической реакцией или раздражением от вагинальных спреев, спринцеваний или спермицидных средств. Это также может быть вызвано чувствительностью к ароматизированному мылу, моющим средствам или смягчителям ткани.
Другая форма неинфекционного вагинита, называемая атрофическим вагинитом , обычно возникает в результате снижения уровня гормонов из-за менопаузы, хирургического удаления яичников, лучевой терапии или даже после родов, особенно у кормящих женщин.Недостаток эстрогена сушит и истончает ткань влагалища, а также может вызвать кровянистые выделения.
Каковы симптомы неинфекционного вагинита?
Наиболее частые симптомы неинфекционного вагинита:
Симптомы неинфекционного вагинита могут быть похожи на другие состояния или проблемы со здоровьем. Всегда консультируйтесь со своим врачом для постановки диагноза.
Лечение неинфекционного вагинита
Лечение неинфекционного вагинита во многом зависит от его причины.Если причиной является реакция на раздражитель, его следует избегать.
Симптомы, причины, диагностика и лечение
Вагинит — это вагинальная инфекция или воспаление влагалища. Это может вызвать зуд, боль, жжение или кровотечение. Это состояние может быть вызвано множеством неинфекционных и инфекционных состояний, включая ЗППП.
Если у вас или вашей дочери разовьется вагинит, диагностический тест (например, посев) может определить причину проблемы. Лечение зависит от причины вагинита и может включать антибиотики, отпускаемые по рецепту, противогрибковые препараты или лосьоны.Взаимодействие с другими людьми
VOISIN / Getty ImagesСимптомы
Вагинит может поражать женщин и девочек любого возраста. Это может начаться внезапно, и симптомы часто бывают прерывистыми. Последствия вагинита обычно доставляют беспокойство и дискомфорт, а также могут быть болезненными.
При отсутствии лечения могут возникнуть осложнения, продлевающие лечение и выздоровление.
Общие симптомы вагинита включают:
- Зуд влагалища
- Выделения из влагалища
- Вагинальный запах
- Болезненность и болезненность влагалища
- Раздражение влагалища, которое временно снимается водой из ванны или душа
- Боль во влагалище
- Вагинальное кровотечение
- Припухлость, болезненность или кровотечение половых губ (область вокруг влагалища)
- Срочное мочеиспускание (ощущение, что вам пора уходить, даже если у вас очень небольшое количество мочи)
- Частота мочеиспускания
- Жжение при мочеиспускании
- Боль, болезненность или кровотечение во время или после полового акта
При вагините у вас могут быть любые или все эти симптомы.Взаимодействие с другими людьми
Влагалищная жидкость или выделения различаются в зависимости от причины вагинита. Это могут быть прозрачные жидкие водянистые выделения, белые и густые, сероватые или зеленоватые.
Влагалище — это вход в родовые пути. При вагините могут поражаться и половые губы. Иногда уретра (трубка, по которой моча выводится из мочевого пузыря за пределы тела) может инфицироваться или воспаляться, вызывая симптомы мочеиспускания.
Причины
Вагинит возникает по разным причинам.Воспаление влагалища может возникнуть после ссадины или травмы, в том числе после нормального полового акта. Некоторые женщины предрасположены к инфекционному или неинфекционному вагиниту из-за сухости влагалища, что особенно характерно для девочек, не прошедших период полового созревания, и женщин в период менопаузы и пременопаузы.
Инфекции также могут вызывать вагинит. Острица, очень распространенная паразитарная инфекция, вызывает зуд и воспаление вокруг заднего прохода и влагалища. Проблемы с гигиеной, такие как вытирание спереди назад или иное неправильное протирание, могут вызвать бактериальное заражение, которое приводит к инфекционному бактериальному вагиниту.
Дрожжевые инфекции — довольно частая причина вагинитов. Они возникают в результате кандиды, грибка, который обычно присутствует в организме. Прием антибиотиков для борьбы с бактериальной инфекцией является одной из причин вагинальной дрожжевой инфекции. Иногда антибиотики или болезнь также могут предрасполагать к бактериальному вагиниту.
Инфекции, передаваемые половым путем
Ряд заболеваний, передающихся половым путем (ЗППП), таких как трихомониаз, гонорея и хламидиоз, могут вызывать вагинит.Однако важно отметить, что бессимптомные (без симптомов) ЗППП — обычное явление, и отсутствие вагинита не означает, что у вас нет ЗППП.
Инфекции, передающиеся половым путем
Дрожжевые инфекции и бактериальный вагиноз — две частые причины вагинита. Это инфекции, но они не передаются половым путем. Эти инфекции могут быть инфекциями, связанными с половым путем, поскольку они чаще возникают у женщин, ведущих половую жизнь.
Диагностика
Вагинит диагностируется на основании ваших симптомов, истории болезни, медицинского осмотра и диагностических тестов.Ваш врач может собрать сексуальный анамнез и обсудить с вами, могли ли вы заразиться инфекцией. Определенные паттерны ваших симптомов, такие как повторяющаяся боль при половом акте, могут быть признаком сухости влагалища или низкого уровня эстрогена.
Возможно, вам потребуется сдать анализ мочи, это неинвазивный тест, который может выявить инфекционные организмы или кровь в моче.
Вам может быть назначен медицинский осмотр, который включает обследование органов малого таза и влагалища.С помощью этой оценки ваш врач может визуализировать половые губы и влагалище. Иногда для лучшей визуализации во влагалище вводят расширитель, и во время обследования можно использовать специальный свет. Ваш врач может увидеть участки отека, кровотечения и взять образец любых выделений или жидкости, которые у вас есть.
Влагалищный мазок или образец ваших выделений могут быть отправлены в лабораторию для дальнейшего исследования. Влажное крепление часто используется для выращивания в лаборатории культуры, которая может идентифицировать инфекционные организмы.Эти тесты могут помочь определить причину вагинита и эффективно вылечить его.
Лечение
В большинстве случаев симптомы вагинита поддаются лечению. Однако лечение должно быть адаптировано к причине. Неправильное лечение не принесет пользы и может только ухудшить положение.
Лечение инфекционного бактериального вагинита может включать назначаемые пероральные (пероральные) антибиотики. Для лечения дрожжевых инфекций используются противогрибковые кремы для местного применения (наносимые на кожу).Существуют также рецептурные и безрецептурные лекарства, используемые для лечения острицы.
Имейте в виду, что даже если вы почувствуете себя лучше перед тем, как принять полный рецепт, вам следует использовать лекарство в соответствии с указаниями, иначе у вас может быть рецидивирующий эпизод вагинита.
Ваш врач может порекомендовать смазочные кремы, кремы или гели с эстрогеном для лечения вагинита, вызванного сухостью влагалища. Кремы со стероидами могут помочь уменьшить воспаление.
Стратегии образа жизни
Когда вы имеете дело с вагинитом, компрессы со льдом или легкая ванна могут помочь облегчить симптомы.
Важно соблюдать надлежащую гигиену. Тщательное (но осторожное) протирание спереди назад может помочь предотвратить заражение бактериями и обострение симптомов.
Сексуальная активность
Важно поговорить со своим врачом о том, безопасно ли заниматься сексом при лечении вагинита. Если инфекция не была полностью вылечена, есть вероятность, что вы передадите ее своему партнеру, а затем снова заразитесь.
Сексуальная активность во время лечения дрожжевой инфекции относительно безопасна, в то время как некоторые другие инфекции могут передаваться между партнерами, особенно если вы не практикуете безопасный секс.
Слово Verywell
Вагинит — распространенное заболевание, которое может поражать женщин и девочек любого возраста. Это может иметь множество причин, поэтому важно обратиться за медицинской помощью и поставить точный диагноз, если у вас есть симптомы вагинита.
В большинстве случаев это состояние легко поддается лечению. Однако некоторые женщины и девушки склонны к повторным эпизодам. Обязательно поговорите со своим врачом о факторах риска и профилактике, если вы испытываете рецидивирующий или частый вагинит.
Причины, симптомы и варианты лечения
Медицинский осмотр на сайте Drugs.com. Последнее обновление 1 июня 2021 г.
Что такое вагинит?
Вагинит — это воспаление влагалища. У женщин в пременопаузе инфекция является наиболее частой причиной. После менопаузы низкий уровень эстрогена часто приводит к атрофии влагалища (атрофическому вагиниту). Вагинит также может быть результатом аллергической реакции на раздражающее химическое вещество, такое как спермицид, мыло для душа или ванны.
Почти все инфекционные вагиниты вызываются одной из трех инфекций:
- Бактериальный вагиноз — это изменение типа бактерий, которые обычно живут во влагалище, и наиболее частая причина аномальных выделений из влагалища или неприятного запаха из влагалища. При бактериальном вагинозе нормальные бактерии Lactobacillus заменяются другими бактериями, включая Prevotella, Mobiluncus, G. vaginalis и Mycoplasma hominis. Точная причина этого изменения неизвестна.У беременных женщин бактериальный вагиноз может увеличить риск преждевременных родов.
- Кандидозные вагинальные инфекции , также называемые вагинальными дрожжевыми инфекциями, обычно вызываются грибком Candida albicans. В течение жизни 75% всех женщин могут иметь по крайней мере 1 вагинальную инфекцию Candida, а до 45% — 2 или более. Женщины, как правило, более восприимчивы к вагинальным дрожжевым инфекциям, если их организм находится в состоянии стресса из-за неправильного питания, недосыпания или болезней, или если они беременны, принимают антибиотики или противозачаточные таблетки или слишком часто спринцевываются.Женщины с диабетом или вирусом иммунодефицита человека (ВИЧ) чаще болеют рецидивирующими дрожжевыми инфекциями.
- Трихомонадный вагинит , также называемый трихомониазом, — это заболевание, передающееся половым путем (ЗППП), вызываемое микроскопическим одноклеточным организмом под названием Trichomonas vaginalis. Трихомонада вызывает воспаление влагалища, шейки матки и уретры у женщин. У беременных трихомонадные инфекции также могут увеличить риск преждевременного разрыва плодных оболочек и преждевременных родов.
Симптомы
Бактериальный вагиноз — Бактериальный вагиноз вызывает аномальные серовато-белые выделения из влагалища с неприятным запахом из влагалища.
Кандидозный вагинит — Кандидозный вагинит может вызывать следующие симптомы:
- Зуд или болезненность влагалища
- Густые сырные выделения из влагалища
- Жжение и дискомфорт вокруг входа во влагалище, особенно если моча касается этой области
- Боль или дискомфорт при половом акте
Трихомонады — У женщин организмы трихомонады могут жить во влагалище в течение многих лет, не вызывая никаких симптомов.Если возникают симптомы, они могут включать:
- Желто-зеленые выделения из влагалища с неприятным запахом
- Боль или зуд во влагалище
- Раздражение и воспаление вокруг входа во влагалище
- Дискомфорт внизу живота
- Боль во влагалище при половом акте
- Жжение при мочеиспускании
Симптомы могут усиливаться во время менструального цикла.
Диагностика
После того, как вы опишете свои симптомы, ваш врач проведет гинекологическое обследование и проверит ваши наружные половые органы, влагалище и шейку матки на предмет воспалений и аномальных выделений.
Ваш врач заподозрит бактериальный вагиноз, если на стенках влагалища появятся серовато-белые выделения. Эти выделения из влагалища могут иметь рыбный запах. Ваш врач может измерить кислотность выделений с помощью тест-полоски pH.Обычно влагалищная жидкость имеет pH менее 4,6. Бактериальный вагиноз часто вызывает более высокий уровень pH. Ваш врач может взять образец этой жидкости для исследования под микроскопом.
Ваш врач заподозрит кандидозный вагинит, если ваше влагалище воспалено и у вас есть белые выделения во влагалище и вокруг входа во влагалище. Ваш врач может взять образец выделений из влагалища для исследования в лаборатории под микроскопом.
Ваш врач может подтвердить, что у вас трихомонадный вагинит, исследуя выделения из влагалища под микроскопом. Поскольку люди с трихомонадными инфекциями с большей вероятностью могут заразиться другими инфекциями, передаваемыми половым путем, ваш врач также может проверить вас на гонорею, хламидиоз, сифилис и ВИЧ.
Ожидаемая продолжительность
Правильное лечение излечивает до 90% вагинальных инфекций в течение двух недель или меньше (часто в течение нескольких дней), в зависимости от типа вагинита.При отсутствии лечения вагинальные инфекции могут длиться годами с симптомами или без них.
Профилактика
Поскольку вагинит Trichomonas — это ЗППП, которое может передаваться во время полового акта, вы можете помочь предотвратить инфекцию с помощью:
- Не заниматься сексом
- Заниматься сексом только с одним неинфицированным партнером
- Постоянное использование мужских латексных презервативов во время полового акта со спермицидом или без него
Чтобы предотвратить вагинит, вы можете:
- Следите за тем, чтобы область вокруг гениталий была чистой и сухой.
- Избегайте раздражающего действия мыла и добавок для ванн, вагинальных спреев и спринцеваний.
- Часто меняйте тампоны и гигиенические салфетки.
- Носите свободное хлопковое белье, не задерживающее влагу. Избегайте нейлонового нижнего белья.
- После купания быстро переоденьтесь в сухую одежду вместо того, чтобы подолгу сидеть в мокром купальном костюме.
Лечение
У небеременных женщин бактериальный вагиноз можно лечить с помощью антибиотика метронидазола в пероральной (Flagyl) или гелевой (Metro-Gel) форме.Клиндамицин (Клеоцин) также эффективен. Из-за опасений по поводу возможного воздействия этих препаратов на развивающийся плод медикаментозное лечение беременных женщин может быть другим. Регулярное лечение половых партнеров не рекомендуется, поскольку оно не влияет ни на результат лечения, ни на вероятность повторного заражения.
Candida вагинит можно лечить противогрибковыми препаратами, которые вводятся непосредственно во влагалище в виде таблеток, кремов, мазей или суппозиториев.Эти лекарства включают бутоконазол (Фемстат), клотримазол (несколько торговых марок), миконазол (Монистат и другие), нистатин (несколько торговых марок), тиоконазол (Gynecare) и терконазол (Теразол). Также можно использовать однократную дозу перорального флуконазола (дифлюкан пероральный). Лечение половых партнеров обычно не рекомендуется.
Trichomonas вагинальные инфекции лечат метронидазолом, который назначают перорально. Чтобы предотвратить повторное заражение, все половые партнеры инфицированного человека также должны пройти курс лечения от трихомонад. Метронидазол не следует применять беременным женщинам в течение первого триместра.
У людей, употребляющих алкоголь, метронидазол может вызывать спазмы, тошноту, рвоту, головные боли и приливы. Чтобы предотвратить эти проблемы, не употребляйте алкоголь во время приема метронидазола и в течение как минимум двух дней после приема таблеток.
Когда звонить профессионалу
Звоните своему врачу, если у вас есть вагинальный дискомфорт или аномальные выделения из влагалища, особенно если вы беременны.
Прогноз
Лекарства излечивают до 90% вагинальных инфекций. Если вы не улучшите состояние после первого лечения, ваш врач обычно может вылечить инфекцию с помощью более длительного курса лечения или другого лекарства. Трихомонадный вагинит, который сохраняется, несмотря на лечение, обычно возникает, когда половой партнер женщины не лечился. Без лечения партнер продолжит передавать трихомонад.
Внешние ресурсы
Американская ассоциация сексуального здоровья
http: // www.ashasexualhealth.org/
Центры по контролю и профилактике заболеваний (CDC)
http://www.cdc.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Вагинит — Диагностика и лечение
Диагноз
Чтобы диагностировать вагинит, ваш врач может:
- Просмотрите свою историю болезни. Сюда входит ваш анамнез вагинальных инфекций или инфекций, передаваемых половым путем.
- Проведите гинекологический осмотр. Во время гинекологического осмотра ваш врач может использовать инструмент (расширитель), чтобы заглянуть во влагалище на предмет воспаления и аномальных выделений.
- Отобрать образец для лабораторных испытаний. Ваш врач может взять образец выделений из шейки матки или влагалища для лабораторного анализа, чтобы подтвердить, какой у вас вагинит.
- Выполните тестирование pH. Ваш врач может проверить уровень pH во влагалище, приложив полоску для проверки pH или индикаторную бумагу на стенку влагалища. Повышенный pH может указывать на бактериальный вагиноз или трихомониаз. Однако сам по себе pH-тест не является надежным диагностическим тестом.
Лечение
Различные организмы и состояния могут вызывать вагинит, поэтому лечение направлено на конкретную причину:
- Бактериальный вагиноз. Для этого типа вагинита ваш врач может назначить таблетки метронидазола (Flagyl), которые вы принимаете внутрь, или гель метронидазола (MetroGel), или крем с клиндамицином (Cleocin), которые вы наносите на влагалище.Вам нужно будет пройти обследование и получить рецепт на эти лекарства.
- Дрожжевые инфекции. Дрожжевые инфекции обычно лечат безрецептурными противогрибковыми кремами или суппозиториями, такими как миконазол (Монистат 1), клотримазол, бутоконазол или тиоконазол (Вагистат-1). Дрожжевые инфекции также можно лечить с помощью рецептурных пероральных противогрибковых препаратов, таких как флуконазол (дифлюкан). Преимущества безрецептурного лечения — это удобство, стоимость и отсутствие необходимости ждать врача.Однако у вас может быть что-то другое, кроме дрожжевой инфекции. Использование неправильного лекарства может отсрочить постановку точного диагноза и правильное лечение.
- Трихомониаз. Ваш врач может назначить метронидазол (Флагил) или тинидазол (Тиндамакс) в таблетках.
- Мочеполовой синдром менопаузы (атрофия влагалища). Эстроген в форме вагинальных кремов, таблеток или колец может эффективно лечить это состояние. Это лечение доступно по рецепту врача после рассмотрения других факторов риска и возможных осложнений.
- Неинфекционный вагинит. Чтобы вылечить этот тип вагинита, нужно точно определить источник раздражения и избежать его. Возможные источники: новое мыло, стиральный порошок, гигиенические салфетки или тампоны.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Вам понадобятся рецептурные лекарства для лечения трихомониаза, бактериального вагиноза и атрофии влагалища. Если вы знаете, что у вас грибковая инфекция, вы можете предпринять следующие шаги:
Используйте отпускаемые без рецепта лекарства специально от дрожжевых инфекций. Варианты включают однодневные, трехдневные или семидневные курсы кремов или вагинальных суппозиториев. Активный ингредиент варьируется в зависимости от продукта: клотримазол, миконазол (Монистат 1) или тиоконазол (Вагистат-1).
Некоторые продукты также поставляются с кремом для наружного применения, который наносится на половые губы и отверстие влагалища. Следуйте инструкциям на упаковке и пройдите весь курс лечения, даже если вы сразу почувствуете себя лучше.
- Приложите холодный компресс , например мочалку, к губам, чтобы уменьшить дискомфорт до тех пор, пока противогрибковое лекарство не подействует в полной мере.
Подготовка к приему
Ваш семейный врач, гинеколог или другой практикующий врач может поставить диагноз и назначить лечение вагинита.
Что вы можете сделать
Чтобы подготовиться к встрече, составьте список из:
- Ваши симптомы и как долго они у вас были
- Ключевая личная информация, , в том числе, сколько у вас половых партнеров и есть ли у вас новый сексуальный партнер
- Все лекарства, витамины и другие добавки , которые вы принимаете, включая дозы
- Вопросы, которые следует задать своему врачу
Избегайте использования тампонов, полового акта или спринцевания до приема, чтобы врач мог оценить ваши выделения из влагалища.
В отношении вагинита можно задать несколько основных вопросов:
- Что я могу сделать, чтобы предотвратить вагинит?
- На какие признаки и симптомы следует обращать внимание?
- Мне нужны лекарства?
- Существуют ли безрецептурные продукты для лечения моего состояния?
- Что я могу сделать, если мои симптомы вернутся после лечения?
- Нужно ли моему партнеру пройти обследование или лечение?
Не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Вы замечаете сильный запах из влагалища?
- Связаны ли ваши симптомы с менструальным циклом? Например, являются ли симптомы более интенсивными непосредственно перед менструацией или сразу после нее?
- Пробовали ли вы лечить свое заболевание продуктами, отпускаемыми без рецепта?
- Вы беременны?
- Вы используете ароматическое мыло или пену для ванны?
- Вы принимаете душ или пользуетесь спреем для женской гигиены?
Не стесняйтесь обсуждать симптомы, которые могут указывать на вагинит.Как можно скорее обсудите свои симптомы со своим врачом, чтобы не откладывать лечение.
13 ноября 2019 г.
Показать ссылки- Sobel J. Обращение к женщинам с симптомами вагинита. http://www.uptodate.com/home. По состоянию на 11 августа 2016 г.
- Вагинит. Американский колледж акушеров и гинекологов — часто задаваемые вопросы .. http://www.acog.org/Patients/FAQs/Vaginitis. По состоянию на 11 августа 2016 г.
- Вагинит.Центры по контролю и профилактике заболеваний. http://search.cdc.gov/search?query=vaginitis&utf8=%E2%9C%93&affiliate=cdc-main. По состоянию на 12 августа 2016 г.
- Обзор вагинита. Руководство Merck Professional Version. http://www.merckmanuals.com/professional/gynecology-and-obstetrics/vaginitis,-cervicitis,-and-pelvic-inflamasted-disease-pid/overview-of-vaginitis. По состоянию на 11 августа 2016 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicКакие симптомы и как лечить?
Вульвовагинит — это воспаление вульвы и влагалища.Это также называется вагинитом или вульвитом. Это обычное заболевание — до трети женщин страдают им в течение жизни. Чаще всего это проявляется в репродуктивном возрасте.
Типы и причины
Вы заболеете вагинитом, когда нормальное количество дрожжей и бактерий во влагалище выходит из равновесия. Это могло произойти по нескольким причинам, включая инфекцию, изменение гормонов или прием антибиотиков. Это также может быть из-за вашей реакции на что-то, что контактирует с вашей вульвой или влагалищем.
Есть три распространенных типа вагинальных инфекций, вызывающих вагинит.
Дрожжевая инфекция. Иногда у вас может быть слишком много грибка под названием C. albicans или любого из нескольких видов кандида. У вас всегда есть кандидоза во влагалище, но чрезмерный рост вызывает дрожжевую инфекцию и симптомы вагинита.
Бактериальный вагиноз. В здоровом влагалище живет несколько видов бактерий. Некоторые из них «хорошие», а некоторые «плохие», но они уравновешивают друг друга.Вы получаете бактериальный вагиноз, когда количество вредных бактерий начинает превосходить количество хороших.
Трихомониаз. Этот тип вагинита не является нормальной бактериальной инфекцией. Это заболевание считается ЗППП и происходит от крошечного одноклеточного паразита под названием Trichomonas vaginalis . Вы получаете это через секс с инфицированным человеком. Мужчины, у которых есть паразиты, обычно не имеют никаких симптомов.
Хотя они обычно являются виновниками большинства случаев вагинита, вы также можете получить его от:
Симптомы
Как правило, все симптомы вагинита проявляются во влагалище или вне его, на вульве.То, что вы почувствуете, будет зависеть от того, что вызывает вагинит. Одновременно возможно наличие более одного типа вагинита.
Симптомы вагинита включают:
- Зуд
- Раздражение
- Жжение
- Покраснение
- Отек
- Сухость
- Сыпь, волдыри или бугорки
Вы также можете заметить:
- Дискомфорт при мочеиспускании
- Боль во время секса
- Легкое кровотечение (кровянистые выделения)
- Выделения и запах
Аномальные выделения — один из наиболее частых симптомов вагинита.Это может дать вашему врачу понять, что вызывает вагинит.
Выделения от дрожжевой инфекции обычно белые, без запаха и комковатые, похожие на творог. Зуд также является частой жалобой.
Выделения при бактериальном вагинозе тяжелее, чем обычно, но жидкие, имеют рыбный запах и имеют серый или зеленый цвет.
Выделения от трихомониаза также имеют рыбный запах, но желто-зеленые, а иногда и пенистые.
Диагностика вагинита
Если вы замечаете изменения в выделениях или другие симптомы, ваш врач может проверить, как лучше всего вас лечить.Они спросят вас о вашей истории болезни, в том числе о сексуальной истории. Они также захотят узнать, использовали ли вы что-нибудь, что может вызывать вагинит, например новое моющее средство или спермицид.
Ваш врач также возьмет образец ваших выделений или отправит его в лабораторию, чтобы его можно было исследовать под микроскопом, чтобы определить, какой у вас вагинит.
Если у вас раньше был вагинит и вы узнаете свои симптомы, вы можете лечить проблему самостоятельно, не обращаясь к врачу — например, если у вас раньше была дрожжевая инфекция и вы уверены, что ваши симптомы указывают на другая дрожжевая инфекция.
Лечение
Важно точно знать, что вызывает вагинит. Чтобы лечить вагинит, вызванный аллергической реакцией или внешним раздражением, нужно выяснить источник проблемы и устранить ее. Ваш врач может порекомендовать крем для местного применения, чтобы успокоить зуд или жжение.
Если вагинит вызван инфекцией, вам понадобится подходящее лекарство для его лечения.
Грибковые инфекции можно вылечить с помощью противогрибковых препаратов. Есть таблетки, которые можно принимать, например флуконазол (дифлюкан).Вы также можете использовать суппозиторий (таблетку, которую вы вводите во влагалище) или противогрибковый крем, отпускаемый по рецепту.
Распространенными противогрибковыми кремами и суппозиториями от дрожжевых инфекций являются:
Существует множество безопасных и эффективных вариантов лечения дрожжевых инфекций, отпускаемых без рецепта. Если у вас никогда не было дрожжевой инфекции, посоветуйтесь с врачом, прежде чем принимать их. Вам также следует поговорить со своим врачом, если вы принимаете лекарства, отпускаемые без рецепта, и не видите никаких изменений в своих симптомах.
Вы можете лечить бактериальный вагиноз и трихомониаз с помощью лекарства под названием метронидазол (Флагил). Когда вы лечите трихомониаз, вы принимаете его внутрь в виде таблеток. Вы также можете принимать метронидазол для лечения бактериального вагиноза или использовать клиндамицин для местного применения (Cleocin T) или гель метронидазола (MetroGel Vaginal) во влагалище.
Профилактика
Вы можете снизить свои шансы заболеть вагинитом, выполнив следующие действия, в том числе:
- Избегайте облегающей одежды, которая может удерживать тепло и влагу
- Не используйте ароматизированное мыло или спреи или во влагалище
- Не спринцеваться
- Используйте презерватив во время секса
Поговорите со своим врачом во время менопаузы о том, можно ли вам принимать таблетки или крем для лечения сухости влагалища.
Как предотвратить вагинит и дрожжевые инфекции?
Избегайте вещей, которые могут изменить естественный баланс влагалища или вызвать раздражение — лучший способ сохранить здоровье влагалища.
Как избежать вагинита?
Все люди разные, поэтому то, что у одних людей приводит к вагиниту, не всегда вызывает проблемы у других. Но в целом все, что меняет химический баланс во влагалище, может привести к вагиниту.
Аллергические реакции или чувствительность к различным продуктам, материалам или видам деятельности также могут вызывать вагинит. Вот несколько способов сохранить здоровье вульвы и влагалища:
Не используйте ароматизированные тампоны и прокладки, вагинальные дезодоранты и парфюмированные средства «женской гигиены». (Если вас беспокоит запах из влагалища, врач может сообщить, нормально это или нет).
Прекратите использовать ароматизированные средства для ванн (например, мыло или пену для ванн), средства для стирки и ароматизированную или цветную туалетную бумагу, если они раздражают вашу кожу.
Не спринцеваться — спринцевание смывает все полезные и полезные вещества из влагалища и нарушает естественный баланс влагалища. А если у вас уже есть инфекция, спринцевание может усугубить ситуацию. Вагины самоочищаются, поэтому вам не нужно чистить внутреннюю часть влагалища. Мытье вульвы мягким мылом без запаха или простой водой — самый здоровый способ мыть гениталии. Вагинит не имеет ничего общего с тем, насколько вы чисты, поэтому купание или спринцевание не излечивают вагинит.
Вагинит развивается быстрее, когда у вас влажная вульва, поэтому держите область половых органов как можно более сухой. Не сидите в мокром купальном костюме или влажной одежде и не надевайте неудобно тесные штаны.
Промывайте вульву мягким мылом и водой, когда принимаете душ, а затем сушите. Носите белье из хлопка или хлопка с ластовицей — оно лучше дышит и поможет сохранить сухость вульвы. И ежедневно меняйте нижнее белье.
Меняйте тампоны и прокладки каждые 4-8 часов.Тщательно мойте менструальные чашки и секс-игрушки в соответствии с их инструкциями.
Если микробы из заднего прохода попадают во влагалище, они могут вызвать инфекцию. Тщательно вытирайте какашки, чтобы микробы не попали на вульву. Если палец, секс-игрушка или пенис попали вам в задницу, тщательно вымойте их, прежде чем они коснутся влагалища (или наденьте на них новый презерватив).
Определенные типы лубрикантов и спермициды могут вызывать раздражение у некоторых людей — прекратите их использовать или попробуйте другой бренд, если у вас возникла реакция.Если у вас аллергия на латекс, можно использовать презервативы из полиуретана, полиизопрена или нитрила (они сделаны из мягкого пластика и не содержат латекс).
Познакомьтесь со своими гениталиями. Посмотрите на свою вульву в зеркало и обратите внимание на свой обычный запах и выделения из влагалища. Небольшие изменения в выделениях в течение менструального цикла — это нормально. Но хорошее знание своего тела — лучший способ определить, что что-то не так, и при необходимости получить лечение как можно скорее.
Можно ли заразиться вагинитом в результате секса?
В большинстве случаев вагинит не передается половым путем. Но иногда вагинит вызывается инфекцией, передающейся половым путем. Трихомоническая инфекция — это очень распространенное заболевание, передаваемое половым путем, которое легко передается при половом контакте и часто вызывает вагинит.
Бактериальный вагиноз и дрожжевые инфекции не передаются половым путем. Но иногда химический состав вашего тела может плохо реагировать на сперму другого человека, естественные генитальные дрожжи и бактерии, что может нарушить нормальный баланс во влагалище.И исследования показали, что секс с новым партнером или несколькими партнерами может повысить вероятность заражения BV.
Секс также может привести к вагиниту, если у вас аллергия или чувствительность к определенным типам лубрикантов, презервативов или материалов для секс-игрушек. (Если у вас аллергия на латекс, вы можете использовать презервативы из полиуретана, полиизопрена или нитрила.) А сильное трение или шероховатость во время вагинального секса могут вызвать воспаление и дискомфорт, если слизистая оболочка влагалища будет раздражена.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть полезнее?
Как эта информация вам помогла?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Диагностика и лечение атрофического вагинита
ГЛОРИЯ А. БАХМАНН, доктор медицинских наук, и НИКОЛЬ С. НЕВАДУНСКИ, Медицинская школа Роберта Вуда Джонсона, Нью-Брансуик, Нью-Джерси
Am Family Physician. 2000 15 мая; 61 (10): 3090-3096.
До 40 процентов женщин в постменопаузе имеют симптомы атрофического вагинита. Поскольку это состояние связано с дефицитом эстрогена, оно может возникать у женщин в пременопаузе, которые принимают антиэстрогенные препараты или у которых есть медицинские или хирургические условия, которые приводят к снижению уровня эстрогена.Истонченный эндометрий и повышенный уровень pH влагалища, вызванный дефицитом эстрогена, предрасполагают влагалище и мочевыводящие пути к инфекции и механической слабости. Самые ранние симптомы — уменьшение вагинальной смазки, за которыми следуют другие вагинальные и мочевые симптомы, которые могут усугубляться наложенной инфекцией. После устранения других причин симптомов лечение обычно зависит от замещения эстрогена. Заместительная терапия эстрогенами может проводиться системно или местно, но дозировка и способ доставки должны быть индивидуальными.Влагалищные увлажнители и лубриканты, а также участие в половом акте также могут быть полезны при лечении женщин с атрофическим вагинитом.
Из-за снижения уровня эстрогена у женщин среднего и старшего возраста часто появляются симптомы атрофического вагинита. По оценкам, от 10 до 40 процентов женщин в постменопаузе имеют симптомы атрофического вагинита, также называемого урогенитальной атрофией.1 Несмотря на распространенность симптомов, только от 20 до 25 процентов женщин с симптомами обращаются за медицинской помощью.2,3 Таким образом, врачи имеют возможность улучшить урогенитальное здоровье и качество жизни большой популяции пациентов путем выявления и вмешательства в это часто упускаемое из виду и недиагностируемое состояние.
На протяжении жизненного цикла женщины эпителий влагалища претерпевает изменения в ответ на уровень циркулирующего эстрогена. Стимулируемый материнским эстрогеном, эпителий влагалища у новорожденных становится шероховатым и богатым гликогеном. В детстве эпителий остается тонким до полового созревания, когда он снова утолщается в результате стимуляции эстрогенами.Стимуляция эстрогеном производит обильное количество гликогена. Лактобациллы Додерлейна зависят от гликогена из отторженных вагинальных клеток3. Молочная кислота, продуцируемая этими бактериями, снижает уровень pH влагалища до 3,5–4,5; это важно для естественной защиты организма от инфекций влагалища и мочевыводящих путей.4 Повышенный уровень pH влагалища предрасполагает влагалище к инфицированию стрептококками, стафилококками, колиформными бактериями и дифтериоидом.3 После менопаузы уровни циркулирующих эстрогенов (в основном эстрадиола) резко снижаются. от более 120 пг на мл до примерно 18 пг на мл.3 За снижением эстрогена следуют многочисленные цитологические трансформации, включая разрастание соединительной ткани, фрагментацию эластина и гиалинизацию коллагена. Эти изменения могут привести к грануляции, трещинам, экхимозам, телеангиэктазам и изъязвлениям.5 Постменопаузальные изменения в составе тканей не ограничиваются половыми путями, но также включают мочевыводящие пути из-за общего общего эмбриологического происхождения. Эпителий влагалища и уретры зависит от эстрогена и неблагоприятно изменяется в среде, лишенной эстрогена.
Предрасполагающие факторы
Менопауза — основная причина снижения уровня циркулирующего эстрогена; следовательно, это этиология почти всех случаев атрофического вагинита. У женщин без менопаузы выработка эстрогена яичниками может быть прервана лучевой терапией, химиотерапией, иммунологическими нарушениями и овариэктомией. Послеродовое снижение уровня эстрогена сопровождает потерю эстрогена в плаценте и антагонистическое действие пролактина на выработку эстрогена во время лактации.Побочные эффекты антиэстрогенных препаратов, включая медроксипрогестерон (Провера), тамоксифен (Нолвадекс), даназол (Данокрин), лейпролид (Лупрон) и нафарелин (Синарел), также являются причинами атрофического вагинита.6 Происходит усиление тяжести симптомов. у женщин с естественным пременопаузальным дефицитом эстрогена, курящих сигареты, не рожавших естественным путем или у которых уровень эстрогена не колеблется.3,7,8 Более легкая атрофия встречается у женщин в постменопаузе, которые участвуют в коитусе, имеют более высокий уровень андрогенов и не подвергались вагинальной хирургии (Таблица 1).3,6–9
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Факторы, увеличивающие риск развития атрофического вагинита
Менопауза | |||
Снижение функции яичников | 3 терапия|||
Химиотерапия | |||
Иммунное расстройство | |||
Офорэктомия | |||
| Эстроген | |||
| Эстроген | |||
Лекарства, обладающие антиэстрогенными свойствами6 | |||
Тамоксифен (нолвадекс) | |||
Даназол (данокрин) | |||
Леупролид (Лупрон) | |||
Нафарелин (Синарел) | |||
Дефицит эстрогенов перед наступлением менопаузы345 | |||
Неизменяющийся уровень эстрогена8 | |||
Прекращение половой активности9 | |||
Факторы, повышающие риск развития атрофического вагинита 8015000
9805000 0 9Лучевая терапия
Химиотерапия
Иммунное расстройство
905 04 Послеродовая потеря эстрогена из плаценты
Повышенный уровень пролактина во время кормления грудью
Лекарства, обладающие антиэстрогенными свойствами6
903 Даноксифен )
Медроксипрогестерон (Провера)
Леупролид (Люпрон)
3
Дефицит
Нафарелин
Курение сигарет7
Вагинальное недоношение
Неизменяющийся уровень эстрогена8
Прекращение половой активности s и симптомы
Как правило, требуется длительное снижение стимуляции эстрогенами до появления симптомов атрофического вагинита.Уменьшение вагинальной смазки является ранним признаком гормональной недостаточности.10 Симптомы со стороны половых органов включают сухость, жжение, диспареунию, потерю влагалищных выделений, лейкорею, зуд вульвы, чувство давления, зуд и желтые выделения с неприятным запахом. дискомфорта уретры, частота, гематурия, инфекция мочевыводящих путей, дизурия и стрессовое недержание мочи могут быть более поздними симптомами вагинальной атрофии (таблица 2) .3,6,10,11 Все симптомы атрофического вагинита могут усугубляться одновременным заражением кандидозом, трихомониазом или бактериальный вагиноз.Со временем отсутствие вагинальной смазки часто приводит к сексуальной дисфункции и связанным с ней эмоциональным расстройствам.
Просмотр / печать таблицы
ТАБЛИЦА 2Симптомы атрофического вагинита
Генитальные | |
Сухость 18 | |
Диспареуния | |
Жгучая лейкорея | |
Vulvar pruritus | |
Мочевыводящие | |
Дизурия | |
Гематурия | 9 | 903 0818
Стрессовое недержание мочи | |
Симптомы атрофического вагинита
Генитальный | ||
Горение | ||
Диспареуния | ||
Горящий лейкорея 3 | 3 908 | |
Желтые выделения с неприятным запахом | ||
Мочевыводящие | ||
Дизурия | ||
Частота мочеиспускания | ||
Инфекция мочевыводящих путей | ||
Стрессовое недержание мочи | ||
Диагностика диагноз
2 EXAM не важен для диагноза PHYSICAL. (или только диагноз атрофического вагинита) у пациентки в постменопаузе с жалобами на урогенитальные органы.В анамнезе пациента следует обратить внимание на экзогенные агенты, которые могут вызывать или еще больше усугублять симптомы. Духи, порошки, мыло, дезодоранты, ежедневные прокладки, спермициды и лубриканты часто содержат раздражающие соединения.6 Кроме того, плотно прилегающая одежда и длительное использование промежностных прокладок или синтетических материалов могут ухудшить симптомы атрофии12 (Таблица 3) .6,12
Посмотреть / распечатать таблицу
ТАБЛИЦА 3 Дифференциальная диагностика атрофического вагинита
Кандидоз
Бактериальный вагиноз
Парфюмерия
Порошки
Дезодоранты
9018
Мыло
Спермициды
Смазочные материалы
Плотно прилегающая или синтетическая одежда 9080
Кандидоз
Бактериальный вагиноз
Парфюмерия
Порошки
Дезодоранты
9018
Мыло
Спермициды
Смазочные материалы
Плотно прилегающая или синтетическая одежда 9080
Бактериальный вагиноз
Трихомониаз
Контактное раздражение или реакция на:
Дезодоранты
Ежедневные прокладки
Промежуточные прокладки
Смазочные материалы
Облегающая или синтетическая одежда
При осмотре будут очевидны несколько признаков вагинальной атрофии.Атрофический эпителий выглядит бледным, гладким и блестящим. Часто может присутствовать воспаление с пятнистой эритемой, петехиями и повышенной рыхлостью. Наружные гениталии следует исследовать на предмет снижения эластичности, тургора кожи, разреженности лобковых волос, сухости половых губ, дерматозов вульвы, поражений вульвы и сращения малых половых губ3,6 (Рисунок 1). Будет очевиден интроитальный стеноз шириной менее двух пальцев и уменьшенная глубина влагалища; если эти состояния не диагностируются до введения расширителя, тазовое обследование вызовет значительную боль.Рыхлый и плохо шероховатый эпителий влагалища более подвержен травматическим повреждениям. Экхимозы и небольшие разрывы в периинтроитальном и заднем отделах фуршета также могут повторяться после коитуса или во время осмотра зеркала. Вагинальный осмотр или сексуальная активность могут привести к вагинальному кровотечению или кровянистым выделениям. Признаки раздражения вульвы, вызванные недержанием мочи, также могут быть выявлены при гинекологическом осмотре. Цистоцеле, полипы уретры, карункул уретры, выворот слизистой оболочки уретры, пролапс тазовых органов и ректоцеле часто сопровождают атрофический вагинит3 (Таблица 4).3,6
Просмотр / печать Рисунок
РИСУНОК 1.
Наружные гениталии 67-летней женщины, у которой естественный менопаузальный период в течение двух лет и которая не проходит заместительную терапию эстрогенами. Обратите внимание на потерю полноты губ и вульвы, бледность эпителия уретры и влагалища и снижение влажности влагалища.
РИСУНОК 1.
Наружные гениталии 67-летней женщины, у которой естественный менопаузальный период в течение двух лет, и она не получает заместительную терапию эстрогенами.Обратите внимание на потерю полноты губ и вульвы, бледность эпителия уретры и влагалища и снижение влажности влагалища.
Просмотреть / распечатать таблицу
ТАБЛИЦА 4Физические признаки атрофического вагинита
Генитальный | ||
Бледный, гладкий или блестящий эпителий влагалища | ||
Редкость лобковых волос | ||
Сухость половых губ | ||
9018 9148 | ||
рыхлый, unrugated эпителий | ||
тазовых органов Выпадение | ||
ректоцеле | ||
вульвы дерматозы | ||
вульвы lesio нс | ||
вульвы патч эритема | ||
Петехии эпителия | ||
уретральный | ||
уретральный сосочек | ||
Выворот Слизистая оболочка уретры | ||
Цистоцеле | ||
Полипы уретры | ||
Физические признаки атрофического вагинита
Генитальный | ||
Бледный, гладкий или блестящий эпителий влагалища | ||
| 314 | ||
Редкость лобковых волос | ||
Сухость половых губ | ||
Сращение малых половых губ43 | 903 905 903рыхлый, unrugated эпителий | |
тазовых органов Выпадение | ||
ректоцеле | ||
вульвы дерматозы | ||
вульвы поражений | ||
Эритема вульвы | ||
Петехии эпителия | ||
Уретральный | ||
| 9104 908 разрушение слизистой оболочки уретры | ||
Цистоцеле | ||
Полипы уретры | ||
ЛАБОРАТОРНЫЕ РЕЗУЛЬТАТЫ
Лабораторные диагностические исследования, включая уровни гормонов сыворотки и мазок Папаниколау, могут подтвердить наличие урогенитальной атрофии (Рисунки 2 и 3; Таблица 5).3,13 Цитологическое исследование мазков из верхней трети влагалища показывает увеличение доли парабазальных клеток и снижение процента поверхностных клеток. Повышенный уровень pH (уровень pH в постменопаузе превышает 5) 3, который контролируется полоской pH в своде влагалища, также может быть признаком атрофии влагалища. Кроме того, вагинальная ультрасонограмма слизистой оболочки матки, которая демонстрирует тонкий эндометрий размером от 4 до 5 мм, означает потерю адекватной эстрогенной стимуляции.13 При микроскопической оценке потеря поверхностных клеток очевидна при атрофии, но также могут быть признаки инфекции. при трихомонаде, кандидозе или бактериальном вагините.
Просмотр / печать Рисунок
РИСУНОК 2.
Нормальный мазок Папаниколау из шейки матки, демонстрирующий плоские клетки из поверхностного и промежуточного слоев эпителия. Клетки имеют обильную цитоплазму и низкое ядерно-цитоплазматическое соотношение. По мере того, как клетки созревают по направлению к поверхности, цитоплазма становится ороговевшей, приобретая розовый цвет, а ядро становится маленьким и конденсированным, отражая пикноз.
РИСУНОК 2.
Нормальный мазок Папаниколау из шейки матки, демонстрирующий плоскоклеточные клетки из поверхностного и промежуточного слоев эпителия. Клетки имеют обильную цитоплазму и низкое ядерно-цитоплазматическое соотношение. По мере того, как клетки созревают по направлению к поверхности, цитоплазма становится ороговевшей, приобретая розовый цвет, а ядро становится маленьким и конденсированным, отражая пикноз.
Просмотр / печать Рисунок
РИСУНОК 3.
Мазок Папаниколау демонстрирует атрофический вагинит с незрелыми (парабазальными) плоскоклеточными эпителиальными клетками с увеличенными ядрами на фоне базофильных гранулярных обломков и воспалительного экссудата.Присутствуют характерные аморфные базофильные структуры округлой формы («синие пятна»).
РИСУНОК 3.
Мазок Папаниколау демонстрирует атрофический вагинит с незрелыми (парабазальными) плоскоклеточными эпителиальными клетками с увеличенными ядрами на фоне базофильных гранулярных обломков и воспалительного экссудата. Присутствуют характерные аморфные базофильные структуры округлой формы («синие пятна»).
Просмотреть / распечатать таблицу
ТАБЛИЦА 5