чем опасны гормональные таблетки, мази и кремы
Не могу не затронуть такую категорию гормональных препаратов, как стероиды. Они используются для лечения тяжелых заболеваний, но и здоровые люди находят им применение, желая придать телу рельефность, набрать мышечную массу и простимулировать процесс сжигания подкожного жира. В случае такого применения стероидные препараты наносят непоправимый ущерб организму, и особенно страдают женщины. Синтезированный гормон тестостерон, который лежит в основе этих препаратов, при длительном приеме ведет к аменорее, бесплодию и развитию мужских половых признаков.
В случае применения стероидов для наращивания мышечной массы можно нанести непоправимый ущерб организму, и особенно страдают женщины.
ГОРМОНЫ В ЕДЕ
Завершая статью, хочу отметить, что вредные гормоны могут подстерегать вас там, где вы и не подозреваете, — в обычной еде. И если с препаратами все более-менее понятно, то сколько и чего кололи в мясо до того, как оно попало к вам на стол, совершенно неизвестно. Я не хочу огульно обвинять всех производителей, но жизнь показывает, что недобросовестные и безответственные люди, главная цель которых — получить максимальную прибыль, встречаются в любых сферах нашей жизни. Тех же кур подчас закармливают гормональными препаратами для стимуляции роста и набора веса, причем препараты эти разрешены и свободно продаются в ветаптеках.
Я не хочу огульно обвинять всех производителей, но жизнь показывает, что недобросовестные и безответственные люди, главная цель которых — получить максимальную прибыль, встречаются в любых сферах нашей жизни. Тех же кур подчас закармливают гормональными препаратами для стимуляции роста и набора веса, причем препараты эти разрешены и свободно продаются в ветаптеках.
Что мы получаем, употребляя мясо, напичканное гормонами? В лучшем случае аллергию, так как гормоны бьют по надпочечникам и не дают им вырабатывать нужное количество кортизола для борьбы с аллергическими реакциями. В худшем — ожирение (человек может питаться вроде бы здоровой пищей, но при этом пухнуть) и гормональные сбои, которые могут проявиться как угодно — от акне до СПКЯ и бесплодия. Кроме того, повышается риск развития опухолевых заболеваний.
Я не хочу вас всем этим запугать, просто всегда держите в голове простой факт: если вы едите «мусор», можете хоть вообще отказаться от лекарств, косметики и бытовой химии — лучше не будет. Поэтому призываю вас думать, что, в каких количествах и зачем вы принимаете внутрь и мажете на себя. Будьте здоровы!
Поэтому призываю вас думать, что, в каких количествах и зачем вы принимаете внутрь и мажете на себя. Будьте здоровы!
ПРОГОЛОСОВАТЬ ЗА НАТАЛЬЮ МОЖНО ЗДЕСЬ:
Следите за номинантами и ходом голосования в социальных сетях Glamour Russia с помощью хештегов #GlamourInfluencers2018 #Intimissimi #Insideandout #schwarzkopfproru.
Гормональные мази — Большой город. Московские новости
Явление
Глюкокортикоиды, которые и являются действующими веществами в так называемых гормональных мазях, — это гормоны, вырабатываемые корой надпочечников (надпочечных желез) и влияющие на белковый и углеводный обмен. Глюкокортикоиды активно используются в медицине, и не только в виде кремов, мазей, но и, к примеру, гелей для лечения кожных заболеваний. Эти средства подавляют иммунные реакции, воспаление и крайне эффективны.
О чем спор
История использования глюкокортикоидов в дерматологии началась еще в 1952 году, и с тех пор кремы, мази и гели с ними стали стандартом лечения атопического дерматита, псориаза, экземы и других неинфекционных болезней кожи. Эти препараты также применяют при лечении осложнений хронической венозной недостаточности: варикозной экземы, трофических поражений кожи (вызванных нарушением кровоснабжения) и других.
Эти препараты также применяют при лечении осложнений хронической венозной недостаточности: варикозной экземы, трофических поражений кожи (вызванных нарушением кровоснабжения) и других.
Как именно работают гормональные мази? Они оказывают местное противовоспалительное и противоаллергическое действие, а также устраняют зуд. Поначалу казалось, что глюкокортикоиды произвели революцию в дерматологии. Однако со временем вокруг этих препаратов возник ореол особой опасности. Это случилось из-за обнаружения побочных эффектов.
Pro
Применяемые для создания лекарств синтетические глюкокортикоиды — это аналоги гормонов, которые производятся в самом организме, и в этом их сила. Они регулируют минеральный, углеводный и белковый баланс, но самое главное для дерматологии — имеют выраженное противовоспалительное и противоаллергическое действие. Глюкокортикоиды вызывают сужение капилляров в месте воспаления, благодаря чему не образуется отек. Они подавляют активность клеток иммунной системы, что важно при лечении аутоиммунных заболеваний кожи — таких, при которых организм атакует сам себя.
Contra
Недостатки гормональных лекарственных средств являются продолжением их достоинств: их нежелательные побочные действия настолько же разносторонни, как и лечебные.
Из перечисленных побочных эффектов самые распространенные — местное раздражение (66 процентов от зафиксированных нежелательных последствий), обесцвечивание (15 процентов) и атрофия кожи (15 процентов).
Самые серьезные побочные эффекты гормональных препаратов возникают из-за проникновения глюкокортикоидов в системный кровоток. Это может случиться, если применять их долго и в высоких дозах. В группу риска входят маленькие дети и пожилые люди, у которых кожа относительно тонкая и кровеносные сосуды подходят близко к поверхности тела. Поступление больших доз кортикостероидов в кровь может спровоцировать угнетение функции надпочечников, развитие гипертонии, у детей — вызвать замедление роста. В научной литературе упоминаются случаи развития катаракты и глаукомы при длительном и бесконтрольном использовании местных кортикостероидов. Однако большинство осложнений обратимы и проходят сразу после отмены гормональных препаратов или по прошествии длительного времени (от полугода до полутора лет).
В группу риска входят маленькие дети и пожилые люди, у которых кожа относительно тонкая и кровеносные сосуды подходят близко к поверхности тела. Поступление больших доз кортикостероидов в кровь может спровоцировать угнетение функции надпочечников, развитие гипертонии, у детей — вызвать замедление роста. В научной литературе упоминаются случаи развития катаракты и глаукомы при длительном и бесконтрольном использовании местных кортикостероидов. Однако большинство осложнений обратимы и проходят сразу после отмены гормональных препаратов или по прошествии длительного времени (от полугода до полутора лет).
В итоге
Кремы, мази, лосьоны, содержащие стероидные гормоны, эффективны и во многих случаях незаменимы для лечения неинфекционных заболеваний кожи. Но подбор гормонального средства должен быть очень тщательным. Залог безопасного применения препаратов с глюкокортикоидами — правильная диагностика заболевания кожи. Ни в коем случае нельзя использовать гормональные средства, если причина дерматологического заболевания — инфекция. Препарат надо подбирать с учетом остроты воспалительного процесса, места поражения (всасываемость лекарства на лице примерно в 7 раз выше, чем на ладонях) и необходимой глубины воздействия. Нужно менять препарат в зависимости от остроты и динамики воспалительного процесса. Курс лечения не должен быть продолжительным (в большинстве случаев — до двух недель). Нижняя возрастная граница для применения гормонального средства зависит от выбранного препарата. Но как влияют гормональные мази и кремы на детей до трех месяцев, не изучалось. Однако встречаются серьезные побочные эффекты, затрагивающие весь организм (задержка роста у детей, гипертония и пр.), возникают преимущественно при несоблюдении инструкций.
Препарат надо подбирать с учетом остроты воспалительного процесса, места поражения (всасываемость лекарства на лице примерно в 7 раз выше, чем на ладонях) и необходимой глубины воздействия. Нужно менять препарат в зависимости от остроты и динамики воспалительного процесса. Курс лечения не должен быть продолжительным (в большинстве случаев — до двух недель). Нижняя возрастная граница для применения гормонального средства зависит от выбранного препарата. Но как влияют гормональные мази и кремы на детей до трех месяцев, не изучалось. Однако встречаются серьезные побочные эффекты, затрагивающие весь организм (задержка роста у детей, гипертония и пр.), возникают преимущественно при несоблюдении инструкций.
Доктор Комаровский рассказал о применении гормональных мазей при атопическом дерматите
Педиатр Евгений Комаровский известен многим молодым родителям по своим книгам, участию в телепрограммах и видеоблогу. Доктор регулярно отвечает на вопросы родителей своих маленьких пациентов, дает советы, полезные рекомендации и порой развенчивает мифы.
Читайте также:
К примеру, в одном из выпусков видеоблога педиатр заострил внимание на применении гормональных препаратов в лечении у ребенка атопического дерматита. По мнению авторов письма, которое пришло в адрес доктора, у шестимесячного малыша на коже возникло высыпание из-за того, что его мама выпила молоко. Доктор Комаровский поясняет:
В 85 % случаев появления зуда и экзем на коже у детей до 2-х лет (а чаще всего — у детей от 6 месяцев до года) — это не аллергия на некие продукты, которые съел ребенок или съела кормящая мама, а не что иное, как атопический дерматит, который никак не связан с едой.
© Depositphotos
Читайте также:
В письме доктору также говорилось, что у малыша уже образовались мокнущие зудящие ранки. По этой причине кроха плохо спит. Наблюдающий ребенка врач рекомендовал лечение гормональными мазями. Доктор Комаровский пояснил, что у крохи есть бабушка, которая ставит под сомнение данное назначение. Педиатр эмоционально призвал родителей изучить этот вопрос.
Педиатр эмоционально призвал родителей изучить этот вопрос.
Убрать зуд и дать возможность зажить этому месту — это гормональные мази, — пояснил он.
По мнению доктора, предотвратить возникновение атопического дерматита у ребенка можно, однако это требует комплексного подхода. Необходимо следить за качеством воды и температуры в доме, не перегревать кроху, одевать его в ткани, не провоцирующие раздражение кожи, следить за состоянием кишечника (так как все проблемы желудочно-кишечного тракта тут же отражаются на коже).
Читайте также:
В завершение темы письма, в котором бабушка крохи сомневается в безопасности гормональных мазей, доктор Комаровский призвал молодых родителей изучать результаты медицинских исследований.
Читайте также:
Фото на анонс: Instagram @doctor_komarovskiy
гормональные мази во время беременности — 25 рекомендаций на Babyblog.ru
Хочу поделиться своей историей о том как я начала бороться с этим неприятным недугом и почти победила его
Начну с того, что этим недугом я начала болеть еще в детстве. Почти с рождения. Диагноз был поставлен атопический дерматит, атопическая астма… Я помню что все детство проводила в больницах, то крапивница, то астма, отдышка, страшный зуд на руках, ногах… Чем меня мать только не лечила … Это был кошмар… Но слава Богу вс прошло, и до сего момента я забыла что такое аллергия, расчесывания, волдыры и пупырышки… Мне сейчас 29 лет.
И вот я забеременела, сейчас идет 22 неделя. Началось все в конце 1го — начале 2го триместра.
Затем я обнаружила на пальцах ног два-три маленьких прыщика, они сильно зудели! Я их конечно же расчесала и буквально через пару дней все пальцы ног покрылись этими пузырьками и начали сильно зудеть, такая же картина была на пальцах рук, сильно чесалась… Пошла к дерматологу, поставила диагноз-аллергический дерматит, выписала мазь Адвантан и капли фенистил и диету-гиппоаллергенную. Начала мазать-пить. Но эффекта ноль! А волдырей все больше… пошли уже на стопы, на ладошки. Чесалось ночью просто жуть.
Прочитала в сети, что помогают ванночки с корой дуба и чередой с ромашкой. Стала делать ванночки (делала два дня). Конечно же села на строгую диету. Исключила все аллергенное, влажная уборка каждый день, но в перчатках, так как нельзя часто мочить, включила увлажнитель воздуха (помню еще в детстве мама вместо него, просто грела кастрюли с водой и расставляла в комнате, так как он помогает увлажнить воздух и избавиться от аллергенов летающих в воздухе), ковра у нас слава богу нет и паласа, все время открытое окно, так как помещение должно быть проветриваемое. И тут я вспомнила, что не ходила по большому уже около недели. .. а за праздники столько всего было съедено… Скорее всего и пошла еще интоксикация организма. побежала в аптеку купила дюфалак, наварила йогуртов с полезными бактериями (кстати я до этого писала в дневнике рецептик), творога, кефира, киви )) Результат был только на 3й день. Решила я все таки посетить другого дирматолога-аллерголога. Она посмотрев на мои руки выписала Супрастин в/м 1 мл вечером — 3 дня
.. а за праздники столько всего было съедено… Скорее всего и пошла еще интоксикация организма. побежала в аптеку купила дюфалак, наварила йогуртов с полезными бактериями (кстати я до этого писала в дневнике рецептик), творога, кефира, киви )) Результат был только на 3й день. Решила я все таки посетить другого дирматолога-аллерголога. Она посмотрев на мои руки выписала Супрастин в/м 1 мл вечером — 3 дня
Антиаллергенный чай 1 пакетик 2-3 р/день (7-10 дней)
Овесол 1таб 2р/д во время еды (20 дней)
Вместо Нормобакта я купила закваску Vivo ацидолакт, она очень полезная во время приема всяких лекарств и антибиотиков (о ее полезных св-ах при лечении не мало сказано в сети интернет)
Мазь Целестодерм (можно во время беременности) 2р/день
Выписала рецепт болтушки, которую мне приготовили в апетке (Anaesthesini Novocaini ana 0,5 Mentholi 1,25 Spiritus aethylici 70% 50ml Перевод-анестезина новокаина по 0,5 г ментола 1,25 г спирта этилового 70% 50 мл) 1р/день
Активированный уголь 3 таблетки 2 раза/день 5 дней
Появился свет в конце туннеля ))) Оттек стал спадать, пупырышки подсыхать, пальцы я уже могу сгинать, зуд почти прошел. Конечно же сижу до сих пор на диете, не дай бог такое снова повториться… Это сущий Ад …
Конечно же сижу до сих пор на диете, не дай бог такое снова повториться… Это сущий Ад …
Да и пока читала всякой литературы, нашла, что желательно начать придерживаться с 22й недели гиппоалергенной диеты, чтобы у ребенка не было проявления аллергии с раннего возраста. Ладно мы, взрослые еще потерпим, переживем, но ребенка то своего как жалко… не дай бог.. как вспомню свои мучения с самого почти рождения … никому не пожелаю …
Позже напишу свои результаты по борьбе с дерматитом.
7 шагов к здоровой коже
Вот что советуют американские дерматологи.
У атопического дерматита масса причин. Чаще всего в болезни виновата генетика: у некоторых людей она вызывает изменение барьерных свойств кожи и ее иммунных функций, что повышает вероятность развития дерматита. Еще одна причина – внешние факторы, в том числе погода и химические вещества, которые окружают современного человека и присутствуют везде, даже в мыле и кремах для кожи. Но что самое удивительное – дерматит могут усиливать лекарства, которыми вы его лечите!
Но что самое удивительное – дерматит могут усиливать лекарства, которыми вы его лечите!
Так, гормональные мази при длительном использовании (больше 2–3 недель) начинают подавлять выработку коллагена и уменьшают скорость обновления клеток, что со временем приводит к истончению кожи, повышению ее чувствительности и снижению естественной иммунной функции. Антибиотики, которые порой необходимы при инфицировании ранок и трещинок, нарушают естественную микрофлору кожи, лишая ее «хороших» микроорганизмов, играющих защитную роль. Можно ли отказаться от всех этих препаратов?
Можно! Для этого нужно начать постепенно восстанавливать здоровье кожи. Если вы давно живете с дерматитом, процесс может быть долгим, 2–4 месяца, но оно того стоит.
1. С чего начать
Начать следует с увлажнения. Купите подходящий вам крем и пользуйтесь им 20–30 раз в день, в том числе каждый раз после мытья рук. (См.: «4 правила увлажнения кожи.)
2. Как отказаться от стероидных мазей
Если вы пользуетесь стероидными мазями более трех недель, у вас не получится быстро с них «соскочить».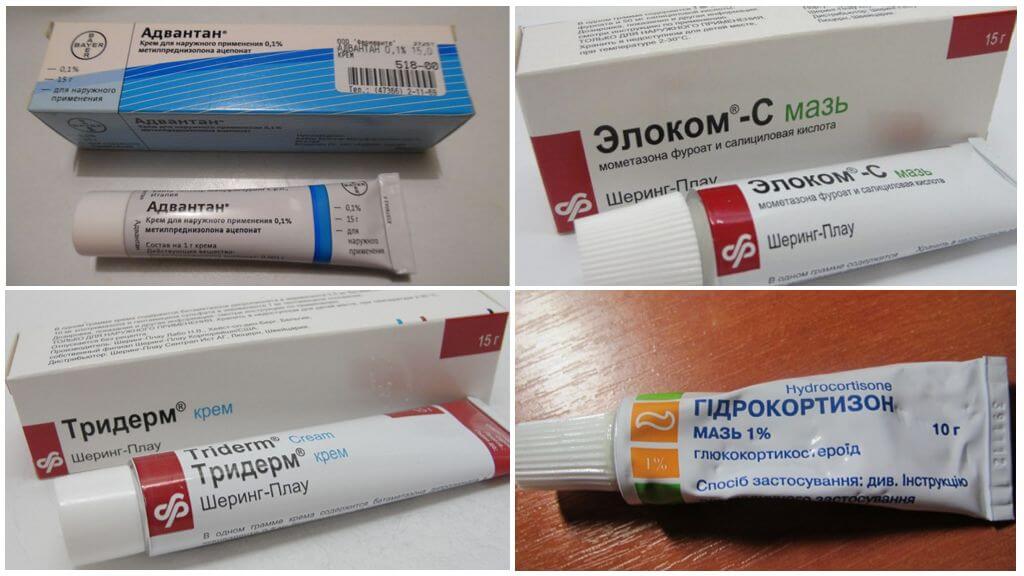 Придется отучать от них кожу постепенно. Это займет месяца два. Если вы использовали гормональную мазь ежедневно, разбавьте ее кремом в пропорции 50:50 и продолжайте использовать каждый день. Если через одну-две недели кожа будет чувствовать себя хорошо, попробуйте в течение двух недель применять мазь через день, потом еще две недели – дважды в неделю, потом еще столько же – еженедельно, а потом можно совсем от нее отказаться. Главное – делать все постепенно.
Придется отучать от них кожу постепенно. Это займет месяца два. Если вы использовали гормональную мазь ежедневно, разбавьте ее кремом в пропорции 50:50 и продолжайте использовать каждый день. Если через одну-две недели кожа будет чувствовать себя хорошо, попробуйте в течение двух недель применять мазь через день, потом еще две недели – дважды в неделю, потом еще столько же – еженедельно, а потом можно совсем от нее отказаться. Главное – делать все постепенно.
3. Как отказаться от антибиотиков
Попробуйте вместо антибиотиков антибактериальные средства, например сильвер-гель, если он не вызывает жжения или ощущения сухости. Хлоргексидин тоже подойдет. Антибиотики в таблетках будут требоваться вам все реже по мере выздоровления кожи.
4. Какие лекарства принимать
Ежедневно принимайте пробиотики. И помните: качественные обычно хранятся в холодильнике.
5. Что делать в случае обострения
Прежде всего попытайтесь разобраться в причине. Случайно помыли руки обычным мылом? Съели что-то аллергенное? Или виной всему стресс?
Случайно помыли руки обычным мылом? Съели что-то аллергенное? Или виной всему стресс?
Если обострение серьезное, попробуйте дней 5–7 пользоваться стероидной мазью, а потом снова начинайте постепенно от нее отходить, чтобы через 3–4 недели опять полностью от нее отказаться.
6. Какой пищи избегать
Дерматит может быть вызван едой. Старайтесь избегать кислой пищи, в том числе цитрусовых, например лимонов, и т.п. Полный список можно найти в интернете. Придется поэкспериментировать, чтобы отыскать истинную причину, так что на две недели откажитесь от всех таких продуктов, а потом постепенно их вводите и недели две смотрите, как каждый из них действует.
7. Как питаться
Придерживайтесь здоровой диеты с большим количеством овощей, цельных злаков и продуктов, богатых белком. Откажитесь от сахара, консервов, полуфабрикатов, замороженной пищи, белого хлеба, кондитерских и макаронных изделий, алкоголя, соли в больших количествах. Кожа – это орган, и она не может быть здоровой, если организм не здоров.
Источник: webmd.com
Опасно ли применять гормональную мазь: ответ доктора Комаровского
«Дочке 1 год 9 месяцев, боремся с аллергическим дерматитом. Врачи рекомендуют для лечения гормональные мази. Можно ли их применять? Свекровь говорит, что в будущем это может плохо отразиться на дочке». — такой вопрос задали Евгению Комаровскому.
Вот что думает по этому поводу известный доктор:Доктор Комаровский назвал самое эффективное средство от бессонницы«Вообще стоит отметить что когда речь идет о любых гормональных препаратах, то почему-то сплошь и рядом главными экспертами выступают тети и свекрови, которые очень плохо ориентируются в том, кому и когда надо использовать гормональные препараты.
Тем не менее, про лечение аллергического дерматита. В настоящее время, одним из наиболее эффективных средств для помощи при этой болезни являются действительно гормональные мази. речь идет о противовоспалительном гормоне, который оказывает мощное противовоспалительное действие, уменьшая все проявления аллергического дерматита: зуд, боль, дискомфорт и так далее.
То есть, они действительно помогают. Принципиальная особенность современных гормональных кремов и мазей в том, что они относятся к группе так называемых топических стероидов. То есть, когда мы наносим эту мазь на поверхность кожи, то мазь воздействует на кожу, но общего воздействия на организм не оказывает. Это и есть принципиальная особенность современных противовоспалительных гормональных мазей.
Известный онколог объяснил, почему некоторые люди болеют раком: образ жизни здесь ни при чемСмотри видео по теме:Тем не менее, я все-таки хотел бы обратить ваше внимание на то, что нельзя сводить лечение аллергического дерматита исключительно к применению противовоспалительных мазей, в том числе и гормональных мазей. Все-таки лечение аллергического дерматита — это выявление и устранение факторов, которые привели к этой болезни. А это, как правило, потливость, перегрев, перекорм, контакт кожи с различными тканями, с бытовой химией, с моющими средствами. Поэтому я очень вас прошу, если ребенок испытывает дискомфорт, если имеется зуд, то использовать по назначению врача гормональные мази конечно же надо».
Популярные статьи сейчас Показать еще— заключил педиатр.
Напомним, доктор Комаровский — известный педиатр, «золотыми» правилами иммунитета которого пользуются все родители, неоднократно резко высказывал свое мнение о поведении слишком заботливых мамочек. Так, он заявил, что у родителей, которые «носятся» со своими детьми и содержат дом в идеальной чистоте, ребенок заболеет быстрее, чем у тех, кто относится к своим детям более равнодушно. Это высказывание вызвало бурю эмоций и обсуждений в обществе, но у Евгения Комаровского свое мнение на этот счет. Подробнее — читай, перейдя по ссылке.
Больше интересных материалов и свежих новостей ищи на сайте clutch.ua
Еще редакция Сlutch cоветует прочитать:
На связи с современностью: как Суперсилы от оператора могут упростить тебе жизнь
Новый год уже на носу: подборка интересных подарков для всей семьи
Полезные свойства суперфудов – ТОП-5 продуктов
Ароматный Новый год: балуем эксклюзивными подарками себя и близких
Актуальный цвет волос 2022: секреты правильного окрашивания в домашних условиях
Тренды 2022: платиновый блонд стал самым популярным запросом в мире моды
Самые опасные процедуры красоты: слепота после инъекции, смертность после пластических операций
Висячие родинки: лечение, причины появления.

В медицине это явление получило название «фиброэпителиальный полип» или «папиллома», но многим оно известно как «висячая родинка».
Что это такое?
Висячие родинки – это, в основном, доброкачественные опухоли. Цвет родинок может отличаться от оттенка кожи, чаще всего они более темные. Висячие родинки могут появляться на коже на протяжении всей жизни человека. Образуются на всех частях тела, но чаще все это:
- шея;
- лицо;
- грудь;
- паховая область;
- подмышечные впадины.
Локализации родинок именно в этих местах способствует тонкая кожа, которая подвергается постоянному трению, что приводит к скоплению клеток пигментации. Наросты имеют небольшой размер, около 2-5 мм. Крайне редко встречаются образования, достигающие в длину нескольких сантиметров.
Причины появления
Висячие родинки появляются на разных этапах жизни человека. Поэтому, однозначно ответить от чего появляются висячие родинки в одном конкретном случае довольно непросто. Многие врачи называют причиной гормональные перестройки, которые постоянно происходят в организме человека. Например:
Поэтому, однозначно ответить от чего появляются висячие родинки в одном конкретном случае довольно непросто. Многие врачи называют причиной гормональные перестройки, которые постоянно происходят в организме человека. Например:
- У детей висячие родинки начинают появляться в период полового созревания.
- А у женщин – во время беременности, когда гормональный фон становится нестабильным.
- Нарушения гормонального фона в период менопаузы.
Среди остальных причин появления висячих наростов стоит выделить следующие:
- Генетика. Если у одного из родителей имеются висячие наросты, то с большой вероятностью они будут у ребенка. Причем по наследству передается не только предрасположенность к родинкам, но и их расположение на теле.
- Ультрафиолетовое излучение. У людей, которые постоянно пребывают на солнце, вырабатывается большое количество пигмента – меланина. Именно он отвечает за появление новых образований и потемнение уже имеющихся.

- Стресс. Постоянный стресс способствует выбросу адреналина, это влияет на процессы метаболизма в эпидермисе. Поэтому, часто говорят, что многие болезни от нервов, папилломы не исключение.
- Механические повреждения кожи. Например, сильные ожоги, укусы насекомых, порезы и царапины.
- Присутствие в организме вируса папилломы человека. Отказ от лечения может способствовать преобразованию висячих родинок в онкологическое заболевание.
Появление висячих родинок могут спровоцировать и другие болезни: диабет, болезнь Кока, и так далее.
Кто входит в группу риска?
Большинство людей, которые столкнулись с появлением цветных наростов, не обращаются к врачу, так как такие родинки считаются доброкачественными образованиями. Важно помнить, что за такими новообразованиями нужно следить. Если меланин в них начнет продуцировать, то возможен риск развития злокачественной опухоли – меланомы.
К группе риска относятся:
- люди со светлой кожей;
- те, кто получил химический или тепловой ожог;
- кто злоупотребляет загаром на солнце или в солярии.

Проконсультироваться с врачом необходимо человеку, у которого появились следующие симптомы:
- из отростков выделяется жидкость или гной;
- родинка болит и чешется;
- новообразование почернело или резко изменило свой цвет;
- на поверхности образовывается корочка и шелушится.
Не стоит откладывать визит к врачу, если изменились размеры и форма отростка, возникло кровотечение.
В чем опасность?
Помимо перерождения отростка в меланому, висячие родинки вызывают дискомфорт и могут быть опасны в обычной жизни. Иногда человек может случайно задеть родинку одеждой или рукой и сорвать ее. Это вызовет кровотечение, которое часто тяжело остановить. Небезопасными являются висячие отростки на шее, так как этот участок тела постоянно подвергается механическому воздействию. Повредить родинку на этом месте можно с помощью воротника куртки или ювелирным украшением – цепочкой, бусами, ожерельем.
Зачастую поврежденная родинка на шее засыхает и отпадает самостоятельно, но при травме в рану может попасть инфекция. После этого нарост:
- стане отечным;
- будет болеть;
- появится риск размножения в нем раковых клеток.
Если родинка на шее все же была повреждена, травмированную область следует обработать перекисью водорода и обратиться к врачу. Опасными также являются висячие наросты на спине. Их легко повредить при чесании. Довольно часто люди узнают о наличии родинок на спине уже после их повреждения, так как они не бросаются в глаза. Отростки в паху и под мышками значительно осложняют процесс гигиены. Их легко содрать при бритье и вызвать воспалительный процесс. Обладателям таких родинок придется отказаться от облегающего тугого белья, способного повредить родинки.
Надо ли удалять?
Ответить на вопрос, что делать с висячей родинкой, сможет дать врач-онколог или дерматолог. Специалист осмотрит кожные покровы пациента и назначит один из нескольких способов диагностики:
Специалист осмотрит кожные покровы пациента и назначит один из нескольких способов диагностики:
- цитологию;
- микроскопию;
- гистологию.
По результатам анализов доктор назначит лечение или удаление новообразования.
Как можно удалить?
За советом, о том, как убрать висячую родинку, можно обратиться к традиционной или хирургической медицине.
Традиционная медицина рассматривает возможность удаления новообразований только в больницах или специальных косметологических клиниках. Несколько вариантов удаления наростов:
- Криодеструкция — способ, при котором на родинку воздействуют жидким азотом, вследствие чего она замораживается и отпадает. Этот быстродействующий и эффективный метод удаления подойдет для отростков большого размера. Минусом криодеструкции можно считать то, что на коже остается шрам, убрать который поможет только пластическая операция.

- Лазерная коррекция — один из безопасных и быстрых способов удаления. Не оставляет рубцов на коже, поэтому такой метод можно использовать на любом участке тела. Луч лазера действует на нарост и выжигает его. На месте нароста остается углубление, которое исчезает через пару недель. Удаление происходит без какого-либо кровотечения и заражения.
- Электрокоагуляция – на нарост воздействую специальным аппаратом, на ручке которого находится металлическая нить, через нее проходит ток. Эта нить нагревается и срезает родинку. Место среза не кровоточит, что исключает заражение и воспаление. Однако, у пациента возможны болевые ощущения. Для устранения их потребуется местная анестезия.
- Иссечение хирургическим путем. Используют в том случае, когда нужно получить материал новообразования и отправить его на анализы. Применяют для больших и потенциально опасных висячих новообразований. При проведении процедуры используют местный наркоз. Возможны шрамы и неполное удаление новообразования.

Конкретный метод может выбрать только врач, после предварительного исследования новообразования.
Для лечения наростов есть специальные препараты, которые можно применять дома:
- Стефалин – мазь растительного происхождения. Препарат наносят только на родинку, а кожу вокруг необходимо защищать от попадания мази. Применяют дважды в день.
- Малавит – средство на основе трав. Средство переносят на ватку или ватный диск, а затем обрабатывают необходимую область. Затем родинку заклеивают пластырем, а процедуру повторяют раз в два дня.
- Колломак – препарат, помогающий удалить небольшие родинки. Действует на эпителий, смягчая его, после этого отростки отпадают.
Прежде чем приступать к самостоятельному лечению, необходимо выяснить природу висячего нароста. Важно помнить, что средства народной медицины и препараты, приобретенные без рецепта врача, могут иметь противопоказания и побочные эффекты. Консультация у специалиста показана каждому человеку, имеющему висячие родинки.
Консультация у специалиста показана каждому человеку, имеющему висячие родинки.
Дети и домашние животные могут впитывать ваш гормональный крем
Jupiterimages, Brand X Pictures/Getty Images
Когда взрослые определенного возраста прижимаются к детям и домашним животным, они могут разделять с ними гораздо больше, чем любовь.
Те, кто использует рецептурные кремы или гели для лечения приливов или снижения уровня тестостерона, могут невольно подвергать своих близких воздействию сильнодействующих гормонов, говорят врачи.
Все, что требуется, — это частый контакт кожа к коже с рукой, плечом или ногой, которые были покрыты продуктом, содержащим эстроген, прогестерон или тестостерон.
Симптомы вторичного воздействия могут вызывать тревогу. У маленьких детей любого пола могут развиться увеличенные гениталии и начать расти лобковые волосы и грудь. Собаки и кошки, которые слизывают крем с эстрогеном с кожи владельца, могут вести себя так, как будто у них течка, даже если их стерилизовали.
Серьезные случаи редки. Тем не менее, сообщения о детях с гормональными нарушениями побудили Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США в июле выпустить предупреждение о том, что дети и домашние животные не должны подвергаться воздействию Evamist, эстрогенного спрея, используемого женщинами в период менопаузы.
В прошлом году FDA приказало производителям двух гелей тестостерона для местного применения, AndroGel 1% и Testim 1%, размещать предупреждение в рамке на этикетках продуктов.
Вторичное воздействие возможно при введении любого гормонального препарата через кожу, по словам гинеколога Чуи Кин Юэн, исполнительного директора Канадского общества менопаузы SIGMA.
Если взрослые не принимают меры предосторожности, такие как мытье рук с мылом и водой после нанесения продукта, говорит д-р Юэнь, «дети и домашние животные могут подвергнуться непреднамеренному воздействию.»
Врачи, лечащие взрослых пациентов, могут не знать о риске, добавляет он. «Обычно мы не видим ни детей, ни собак, — говорит он. — Нам нужно соединить точки». воздействие совпало с всплеском популярности гормональных препаратов для местного применения, особенно в Соединенных Штатах, где в 2001 году на рынок поступил первый одобренный FDA продукт для местного применения с эстрогеном. Эндокринолог из Центра исследований менструального цикла и овуляции Университета Британской Колумбии.Но тенденция к трансдермальным формам доставки, добавляет она.
«Обычно мы не видим ни детей, ни собак, — говорит он. — Нам нужно соединить точки». воздействие совпало с всплеском популярности гормональных препаратов для местного применения, особенно в Соединенных Штатах, где в 2001 году на рынок поступил первый одобренный FDA продукт для местного применения с эстрогеном. Эндокринолог из Центра исследований менструального цикла и овуляции Университета Британской Колумбии.Но тенденция к трансдермальным формам доставки, добавляет она.
По сравнению с пероральной ЗГТ, говорит она, «крем, пластырь или гель в форме эстрогена не несут риска образования тромбов и, вероятно, также снижают риск инсульта и сердечного приступа».
Доктор Прайор предупреждает, что продукты для местного применения следует рассматривать как лекарства, а не как увлажняющие средства. По ее словам, пациенты должны прикрывать обработанные участки тела одеждой.
Даниэль Мецгер, эндокринолог Детской больницы Британской Колумбии в Ванкувере, отмечает, что дети чаще принимают противозачаточные таблетки, чем страдают от воздействия местных гормональных препаратов.
Но доктор Метцгер видел такие случаи, когда гениталии ребенка увеличивались из-за того, что дедушка, принимающий крем тестостерона, не имел привычки мыть руки перед сменой подгузников ребенку, говорит он.
Симптомы обычно уменьшаются после того, как врачи определяют причину гормонального дисбаланса, говорит доктор Мецгер. Он добавляет, что случайный контакт, такой как рукопожатие, вряд ли представляет опасность для здоровья. Но продолжающееся воздействие низких уровней эстрогена или тестостерона может остаться незамеченным, предполагает он, «и, возможно, вызвать проблемы в будущем.
Эксперты, включая доктора Мецгера, предупреждают, что к лицензированным препаратам прилагается длинный список мер предосторожности, в то время как лекарства, приготовленные фармацевтами в специальных партиях, не могут этого сделать. В Канаде составные кремы, изготовленные из биоидентичных форм эстрогена и прогестерона, наиболее широко
Кремы и гели, изготовленные из натуральных источников эстрогена, таких как дикий ямс, все еще могут нанести ущерб гормональной системе домашних животных, говорит Кэти Гартли, специалист по репродуктивной системе Ветеринарного колледжа Онтарио при Университете Гвельф.
«Кажется, люди не осознают, что если вирус проходит через их кожу, он может пройти и через кожу их собак.»
Ветеринары также могут не установить связь, поскольку первые случаи вторичного заражения животных были зарегистрированы только в последние два или три года, говорит доктор Гартли.
Избыток эстрогена подвергает собак риску апластической анемии, при которой костный мозг не производит достаточно новых эритроцитов, лейкоцитов и тромбоцитов, говорит она.
Она вспоминает, как пять лет назад видела щенка добермана с большой опухшей вульвой.По ее словам, это, вероятно, было вызвано гормональными препаратами владельца, «но я не осознавала этого в то время».
Большинство ветеринаров даже не задумываются спросить, принимает ли владелец гормональные мази, говорит она. «Это неудобный вопрос».
Но поскольку использование трансдермальных продуктов, как ожидается, возрастет, доктор Гартли обучает своих студентов следить за признаками того, что владельцы распространяют лекарства среди своих питомцев.
«Я думаю, мы увидим больше, а не меньше.» она сказала.
Тестостерон для местного применения: MedlinePlus Информация о лекарствах
Тестостерон для местного применения выпускается в виде геля и раствора для нанесения на кожу. Обычно применяется один раз в день. Лучше всего применять гель или раствор тестостерона утром. Чтобы помочь вам не забыть применить местный тестостерон, наносите его примерно в одно и то же время каждый день. Внимательно следуйте указаниям на этикетке с рецептом и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Используйте актуальные тестостерона точно в соответствии с указаниями.Не применяйте больше или меньше его или применяйте его чаще, чем предписано врачом.
Продукты для местного применения с тестостероном производятся по-разному и используются немного по-разному. Убедитесь, что вы знаете, какой актуальный бренд вы используете и как и где вы должны его применять. Внимательно прочитайте информацию о пациенте производителя, прилагаемую к вашему местному продукту тестостерона.
Если вы обычно принимаете ванну или душ по утрам, обязательно примите ванну или душ, прежде чем наносить препараты тестостерона для местного применения.Прочтите информацию производителя о вашем продукте тестостерона для пациентов, чтобы узнать, когда вы можете умываться, принимать душ, ванну или плавать после применения лекарства.
Вы должны , а не наносить любые препараты тестостерона для местного применения на половой член или мошонку или на кожу с язвами, порезами или раздражением.
Будьте осторожны, чтобы тестостерон не попал в глаза. Если тестостерон попадет в глаза, немедленно промойте их теплой чистой водой. Позвоните врачу, если у вас раздражение глаз.
Тестостерон для местного применения выпускается в одноразовых тюбиках, пакетах и многоразовых помпах. Помпа выпускает определенное количество тестостерона при каждом нажатии на верхнюю часть. Ваш врач или фармацевт сообщит вам, сколько раз нажимать на помпу для каждой дозы и сколько доз содержит ваша помпа. Утилизируйте помпу после того, как вы использовали это количество доз, даже если она не пуста.
Утилизируйте помпу после того, как вы использовали это количество доз, даже если она не пуста.
Гель и раствор тестостерона могут загореться. Держитесь подальше от открытого огня и не курите во время местного применения тестостерона и до полного высыхания геля или раствора.
Ваш врач может скорректировать дозу тестостерона в зависимости от количества тестостерона в крови во время лечения.
Местный тестостерон может контролировать ваши симптомы, но не излечивает ваше состояние. Продолжайте использовать местный тестостерон, даже если вы чувствуете себя хорошо. Не прекращайте использование местного тестостерона, не посоветовавшись с врачом. Если вы прекратите использовать местный тестостерон, ваши симптомы могут вернуться.
Чтобы использовать препараты тестостерона для местного применения, выполните следующие действия:
- Убедитесь, что кожа в том месте, где вы планируете наносить тестостерон, чистая и полностью сухая.
- Откройте контейнер с тестостероном для местного применения.
 Если вы используете пакет, загните верхний край в месте перфорации и разорвите пакет по перфорации. Если вы используете тюбик, отвинтите крышку. Если вы используете помпу Androgel ® или Volgelxo ® в первый раз, нажмите на верхнюю часть помпы три раза. Если вы используете помпу Fortesta ® в первый раз, нажмите на верхнюю часть помпы восемь раз. Всегда выбрасывайте лишнее лекарство, которое выходит после заполнения помпы, в канализацию или в мусорное ведро, защищенное от детей и домашних животных.
Если вы используете пакет, загните верхний край в месте перфорации и разорвите пакет по перфорации. Если вы используете тюбик, отвинтите крышку. Если вы используете помпу Androgel ® или Volgelxo ® в первый раз, нажмите на верхнюю часть помпы три раза. Если вы используете помпу Fortesta ® в первый раз, нажмите на верхнюю часть помпы восемь раз. Всегда выбрасывайте лишнее лекарство, которое выходит после заполнения помпы, в канализацию или в мусорное ведро, защищенное от детей и домашних животных. - Сожмите упаковку или тюбик или нажмите на верхнюю часть помпы необходимое количество раз, чтобы лекарство попало на ладонь. Наносить гель тестостерона может быть проще, если вы выдавите лекарство на ладонь и нанесете его на кожу небольшими порциями.
- Нанесите лекарство на выбранную область.
- Выбросьте пустую упаковку или тюбик в мусорное ведро в безопасном месте, недоступном для детей и домашних животных.
- Немедленно вымойте руки водой с мылом.

- Дайте лекарству высохнуть в течение нескольких минут, прежде чем накрыть это место одеждой.
Побочные эффекты местных стероидов: давно назревший пересмотр
Резюме
Внедрение местных стероидов (ТС) различной активности сделало терапию воспалительных кожных заболеваний более эффективной и менее трудоемкой. Однако их полезность стала обоюдоострым мечом с постоянно растущими случаями злоупотребления и неправильного использования, что приводит к серьезным локальным, системным и психологическим побочным эффектам.Эти побочные эффекты больше проявляются при использовании TS более высокой потенции и на определенных участках тела, таких как лицо и гениталии. В статье рассмотрены побочные эффекты ТС с особым вниманием к детской возрастной группе, а также приведены меры по профилактике побочных эффектов.
Ключевые слова: Местные системные, побочные эффекты, топические стероиды
ВВЕДЕНИЕ
Введение Sulzberger и Witten в 1952 г. топических кортикостероидов (ТС) считается наиболее значительной вехой в истории терапии дерматологических заболеваний.[1] За этим историческим событием последовало постепенное введение большого количества новых молекул ТС различной активности, что сделало терапию различных воспалительных кожных заболеваний более эффективной и менее трудоемкой. Хотя именно эта полезность препарата стала обоюдоострым мечом и сделала его уязвимым в тревожной пропорции с постоянно растущими случаями злоупотребления и неправильного использования, что приводит к серьезным местным, системным и психологическим побочным эффектам. Такое неправильное использование чаще происходит с TC более высокой потенции и на более мягких участках тела, особенно на лице и гениталиях.Конечные пользователи TC — несчастные пациенты. Они склонны злоупотреблять ТК за пределами срока, установленного клиницистами, повторяя рецепты. Больше беспокойства вызывает массовое использование ТС в качестве кремов для улучшения цвета лица. Огромные слои индийского общества добровольно или неосознанно стали жертвами повального увлечения украшением, что привело к настоящей эпидемии мономорфных угрей, стероидной атрофии, стероидной розацеа, телеангиэктазий, периорального дерматита, стрий и других проявлений состояния, которое в совокупности было описано как лицо, поврежденное местными стероидами (TSDF).
топических кортикостероидов (ТС) считается наиболее значительной вехой в истории терапии дерматологических заболеваний.[1] За этим историческим событием последовало постепенное введение большого количества новых молекул ТС различной активности, что сделало терапию различных воспалительных кожных заболеваний более эффективной и менее трудоемкой. Хотя именно эта полезность препарата стала обоюдоострым мечом и сделала его уязвимым в тревожной пропорции с постоянно растущими случаями злоупотребления и неправильного использования, что приводит к серьезным местным, системным и психологическим побочным эффектам. Такое неправильное использование чаще происходит с TC более высокой потенции и на более мягких участках тела, особенно на лице и гениталиях.Конечные пользователи TC — несчастные пациенты. Они склонны злоупотреблять ТК за пределами срока, установленного клиницистами, повторяя рецепты. Больше беспокойства вызывает массовое использование ТС в качестве кремов для улучшения цвета лица. Огромные слои индийского общества добровольно или неосознанно стали жертвами повального увлечения украшением, что привело к настоящей эпидемии мономорфных угрей, стероидной атрофии, стероидной розацеа, телеангиэктазий, периорального дерматита, стрий и других проявлений состояния, которое в совокупности было описано как лицо, поврежденное местными стероидами (TSDF). [2] Дети особенно склонны к развитию системных побочных эффектов, когда сильнодействующие ТК используются на их более мягкой коже с повышенной способностью к абсорбции, а также к проблеме веса по сравнению с поверхностью тела.[3] TCs являются выбором терапии у детей с атопией, однако стероидофобия среди родителей таких детей в настоящее время является хорошо задокументированным явлением. На противоположном конце спектра лежит опасность зависимости от стероидов. В то время как привыкание к ТС может проявляться признаками ТСДФ, его отмена также сопровождается повторяющимися вспышками фоточувствительности, эритемой, папулами и пустулами, сопровождающимися интенсивным зудом и жжением, признаками так называемого «ТСДФ.Таким образом, неправильное использование TC стало почти эпидемией, требующей немедленного внимания со всех сторон.
[2] Дети особенно склонны к развитию системных побочных эффектов, когда сильнодействующие ТК используются на их более мягкой коже с повышенной способностью к абсорбции, а также к проблеме веса по сравнению с поверхностью тела.[3] TCs являются выбором терапии у детей с атопией, однако стероидофобия среди родителей таких детей в настоящее время является хорошо задокументированным явлением. На противоположном конце спектра лежит опасность зависимости от стероидов. В то время как привыкание к ТС может проявляться признаками ТСДФ, его отмена также сопровождается повторяющимися вспышками фоточувствительности, эритемой, папулами и пустулами, сопровождающимися интенсивным зудом и жжением, признаками так называемого «ТСДФ.Таким образом, неправильное использование TC стало почти эпидемией, требующей немедленного внимания со всех сторон.
Побочные эффекты, вызванные местными стероидами (ТС), более распространены, чем системные реакции.
Наиболее распространенные побочные эффекты локализованы в местах нанесения. [4] Механизмы, ответственные за их эффективность, также несут ответственность за их неблагоприятные последствия.[5]
[4] Механизмы, ответственные за их эффективность, также несут ответственность за их неблагоприятные последствия.[5]
ПОБОЧНЫЕ ЭФФЕКТЫ МОЖНО РАЗДЕЛИТЬ НА
Местные побочные эффекты
Они имеют тенденцию возникать при длительном лечении и зависят от активности TS, его носителя и места применения.К наиболее распространенным относятся атрофия, стрии, розацеа, периоральный дерматит, акне и пурпура. Гипертрихоз, изменение пигментации, замедленное заживление ран и обострение кожных инфекций встречаются реже.[5] перечислены местные побочные эффекты TS с соответствующими факторами риска и механизмом.
Таблица 1
В колонке инфекции поставьте запятую между Granuloma Gluteale Infantum и генитальными язвами длительные периоды на тонкой коже (e.г. лицо) или на сырых/воспаленных поверхностях. Факторы, ответственные за подавление оси HPA, включают:
Повышенное применение умеренно сильнодействующих TS
Умеренное использование более сильнодействующих производных
Использование TS под окклюзией
Использование более высоких концентраций TS
Нанесение TS на большие площади поверхности.

Бетаметазона дипропионат и дифлоразона диацетат обладают повышенной способностью подавлять функцию надпочечников. Около 14 г в неделю мази клобетазола пропионата могут вызывать супрессию у детей, в то время как 49 г в неделю бетаметазона дипропионата снижают уровень кортизола в плазме. Временное обратимое подавление наблюдается при использовании 49 г суперпотентного ТС в течение 2 недель. Дети и младенцы имеют высокое отношение площади поверхности к объему тела, поэтому у них более вероятно развитие оси HPA из-за системной абсорбции.Также сообщалось о ятрогенном синдроме Кушинга, кризах Аддисона, связанных с кортикостероидами, задержке роста и смерти. Реактивность гипоталамо-гипофизарно-надпочечниковой оси можно оценить с помощью теста на гормон адренокортикотропина. Восстановление зависит от времени и происходит спонтанно. [4,5,8]
Гипергликемия и сахарный диабет
Гипергликемия и проявление латентного сахарного диабета могут возникнуть после длительного применения и высокой чрескожной абсорбции TS; также системно всасываемый TS может спровоцировать или усугубить гипергликемию, особенно у пациентов с ранее существовавшим заболеванием печени. [8]
[8]
Минералокортикоидные эффекты
Топические стероиды обладают минимальной минералокортикоидной активностью или вообще не обладают ею, но гидрокортизон и 9-а-фторпреднизолон обладают измеримой минералокортикоидной активностью. Длительное лечение может привести к отеку и гипокальциемии.[8] перечислены редкие системные побочные эффекты TS.
Таблица 2
Редкие системные побочные эффекты местных стероидов[8]
Побочные эффекты, связанные с внутриочаговым введением стероидов
Гипопигментация и атрофия кожи могут возникать при местном применении или инъекциях TS.Однако механизм возникновения гипопигментации не ясен. Линейное расширение гипопигментации связано с лимфатическим поглощением стероидных кристаллов. Venkatesan и Fangman продемонстрировали, что меланоциты не повреждены при гипопигментации, вызванной стероидами, что указывает на то, что TS может нарушать функцию меланоцитов. Триамцинолон с большей вероятностью вызывает депигментацию из-за его большего размера, более высокой склонности к агрегации и более высокой плотности. Следовательно, при поражениях, близких к поверхности кожи, особенно у пациентов с гиперпигментацией, следует избегать триамцинолона, вместо этого следует предпочесть TS с более мелкими частицами и меньшей склонностью к агрегации.[10] Различные побочные эффекты топических стероидов изображены на рисунках –.
Следовательно, при поражениях, близких к поверхности кожи, особенно у пациентов с гиперпигментацией, следует избегать триамцинолона, вместо этого следует предпочесть TS с более мелкими частицами и меньшей склонностью к агрегации.[10] Различные побочные эффекты топических стероидов изображены на рисунках –.
(a) Комедональные угри Предоставлено Dr. Koushik Lahiri, (b) Стероидные угри
Атрофия и гипопигментация, вторичные по отношению к в/м стероидам (a) Выраженная эритема лица на фоне акне (b) Узловые акне Предоставлено
(a) Узловатые высыпания с образованием корок (b) Розацеа
(a) Узловатые акне с геморрагическими корками и пустулами Предоставлено Dr.Koushik Lahiri, (b) Телеангиэктазии поверх пятна витилиго на веке
(a) Узловатые угри с гиперпигментированными кератотоковыми папулами (b) Телеангиэктазии с гипопигментацией на гениталиях
(a) Лицевая эритема. бактериальная инфекция
(a) Истончение кожи на тыльной стороне рук с видимыми сосудами, (b) Tinea incognito
(a) Красные стрии с ассоциированной гипопигментацией (b) Периоральный дерматит с фоновой эритемой и легкими угрями (c) Пероральный дерматит с фоновой эритемой и легкими угрями
(a) Гипертрихоз лица (b) Белые стрии
Стрии, вторичные по отношению к применению стероидов для лечения дерматомикоза туловища
(a) Двусторонняя гипопигментация (b) Пятнистая гипопигментация лица
Двусторонняя легкая гипопигментация с эритемой лабиальный гипертрихоз
(a) Перилезная диффузная гипопигментация. Shyam Verma, (b) Диффузная гипопигментация вокруг очага поражения. Предоставлено доктором Shyam Verma
Shyam Verma, (b) Диффузная гипопигментация вокруг очага поражения. Предоставлено доктором Shyam Verma
Диффузная гипопигментация кожи головы
АТРОФИЯ – НАИБОЛЕЕ РАСПРОСТРАНЕННЫЙ ПОБОЧНЫЙ ЭФФЕКТ
Атрофия кожи является наиболее частым побочным эффектом, вызываемым всеми местными TS. Эпштейн и др. . впервые сообщили об этом при местном применении триамцинолона ацетонида [8]. Атрофические изменения могут затрагивать как эпидермис, так и дерму. Микроскопические дегенеративные изменения в эпидермисе проявляются через 3-14 дней лечения.Первоначально эпидермис истончается из-за уменьшения размера эпидермальных клеток, что отражает снижение метаболической активности. При длительном воздействии происходит редукция клеточных слоев, т. е. исчезает зернистый слой и истончается роговой слой. Синтез липидов рогового слоя и гранул кератогиалина и образование корнеодесмосом (необходимых для структурной целостности рогового слоя) подавляются. Может происходить ингибирование функции меланоцитов, что приводит к локализованной гипопигментации. [4,5]
[4,5]
Топические стероиды вызывают резорбцию мукополисахаридного основного вещества в дерме. Многократное использование в одной и той же области вызывает истончение эпидермиса и изменения в соединительной ткани дермы, что приводит к дряблой, прозрачной, морщинистой и блестящей коже, а также к растяжкам, ломкости, гипопигментации и выступанию нижележащих вен. Потеря соединительной ткани, поддерживающей кожные сосуды, приводит к эритеме, телеангиэктазиям и пурпуре.
Степень атрофии кожи зависит от возраста, места на теле, потенции и наличия окклюзии.Это обусловлено угнетающим действием на пролиферацию клеток и ингибированием синтеза коллагена. Кожная атрофия вызывается снижением роста фибробластов и снижением синтеза коллагена, кислых мукополисахаридов и стимуляцией эндотелиальных клеток дермы микрососудов человека. Межтригинозные области особенно восприимчивы из-за более тонкой кожи, повышенной влажности, повышенной температуры и частичной окклюзии, обеспечиваемой кожей в этих местах. Атрофия обратима при прекращении ТС, но нормализация может занять месяцы.[11]
Атрофия обратима при прекращении ТС, но нормализация может занять месяцы.[11]
Стрии
Стрии, вызванные применением ТС, необходимо отличать от тех, которые возникают из-за чрезмерного набора веса и беременности.[8]
Контактная аллергия
Контактная гиперчувствительность к TS может привести к сохранению или обострению кожных заболеваний. Встречается редко, но риск увеличивается при длительном воздействии. Нефторированные TS (например, гидрокортизона, гидрокортизон-17-бутират и будесонид) приводят к более высокой распространенности контактной аллергии по сравнению с фторированными соединениями.Связывание с аминокислотой аргинином, вероятно, необходимо для развития контактной аллергии.[8]
Контактная чувствительность может развиться не только к компонентам (например, ланолину, консервантам, таким как парабены и антибиотики) препарата, но и к молекуле стероида. Часто встречается чувствительность к более чем одному TS. Факторы риска развития контактной чувствительности включают наличие в анамнезе множественных положительных результатов кожных тестов на аллерген, не относящийся к TS, резистентную к лечению экзему, язвы на ногах, застойный дерматит, промежностный дерматит и хронический актинический дерматит. Проявляется хроническим дерматитом, не отвечающим на местное применение стероидов, или редко в виде острой экземы, крапивницы, острого локального отека, реакции немедленного типа или внутрикожной сыпи, распространяющейся по всему телу [4,5,6]
Проявляется хроническим дерматитом, не отвечающим на местное применение стероидов, или редко в виде острой экземы, крапивницы, острого локального отека, реакции немедленного типа или внутрикожной сыпи, распространяющейся по всему телу [4,5,6]
Инфекции
Кожно-слизистые инфекции (опоясывающий лишай, онихомикоз, вызванный видами Trichophyton и Candida , дерматофитоз) распространены во время лечения ТС и возникают в начале терапии. Заболеваемость колеблется от 16% до 43%.Когда дерматофитные инфекции лечат ТС, симптомы и признаки временно улучшаются, что приводит к инкогнито микозу. ТС подавляют нормальный кожный иммунный ответ на дерматофиты, что приводит к развитию грибковых инфекций. Иммуноопосредованное явление, называемое «дерматомикоз псевдоимбриката», представляет собой особый тип инкогнито дерматомикоза, который был описан одним из авторов.[12] Зуд при чесотке уменьшается после ТС, но инвазия сохраняется, если не проводится скабицидное лечение. Младенческая ягодичная гранулема — персистирующая красновато-фиолетовая гранулематозная папуло-узелковая сыпь, наблюдаемая у детей на ягодицах, бедрах или в паховых складках, является хорошо известным последствием лечения пеленочного дерматита с помощью TS, вызванного нарушением иммунного ответа на Candida с помощью TS. .[4]
Младенческая ягодичная гранулема — персистирующая красновато-фиолетовая гранулематозная папуло-узелковая сыпь, наблюдаемая у детей на ягодицах, бедрах или в паховых складках, является хорошо известным последствием лечения пеленочного дерматита с помощью TS, вызванного нарушением иммунного ответа на Candida с помощью TS. .[4]
Сообщалось также об аналогичном влиянии на ослабление или пролонгацию инфекции простого герпеса, контагиозного моллюска и чесотки; следовательно, TS не следует использовать при наличии этих инфекций. TS также способствуют пролиферации Propionibacterium acnes и Demodex folliculoroum , что приводит к состоянию, подобному акне-розацеа. Сообщалось также о реактивации саркомы Капоши.Сыпь состоит из небольших и однородных (мономорфных) воспалительных папул и пустул с небольшим количеством комедонов или без них, расположенных преимущественно на туловище и конечностях, с меньшим вовлечением лица. В случае вдыхания стероидов поражения возникают в области носа или рта и вокруг них. Противовоспалительные эффекты ТС могут первоначально подавлять воспалительные поражения и эритему, но при прекращении ТС возникают обострения. Впоследствии сыпь проходит после прекращения ТС.
Противовоспалительные эффекты ТС могут первоначально подавлять воспалительные поражения и эритему, но при прекращении ТС возникают обострения. Впоследствии сыпь проходит после прекращения ТС.
Топические стероиды индуцируют образование комедонов, повышая восприимчивость фолликулярного эпителия к комедоногенезу.Они также приводят к увеличению концентрации свободных жирных кислот в липидах поверхности кожи и увеличению количества бактерий в сально-волосяных протоках. Свободные жирные кислоты, образующиеся в сально-волосяных протоках в результате распада триглицеридов в секрете сальных желез, могут способствовать образованию комедонов. [13,14]
Розацеа
Розацеа, индуцированная топическими стероидами, наблюдается у женщин среднего возраста и проявляется папулами и пустулами. Первоначально они контролируются низкоактивным TS, но поражения могут появляться снова и требуют дальнейшего использования более сильного TS.[8]
Периоральный дерматит
Периоральный дерматит возникает у женщин на лице и вызывается длительным применением сильнодействующих TS на лице. Он представлен в виде фолликулярных папул и пустул на эритематозном основании, видимых в периоральной области, с сохранением кожи, прилегающей к красной кайме. Это также наблюдается у мужчин и детей.
Он представлен в виде фолликулярных папул и пустул на эритематозном основании, видимых в периоральной области, с сохранением кожи, прилегающей к красной кайме. Это также наблюдается у мужчин и детей.
Гипертрихоз
Стероиды способствуют росту пушковых волос по неизвестному механизму. Локальный и диссеминированный гипертрихоз из-за ТС встречается редко, обычно наблюдается при системных стероидах.Более темные волосы могут сохраняться даже через несколько месяцев после отмены ТС.[8]
Гипер/гипопигментация
Гипопигментация после местного применения довольно распространена, но не часто наблюдается у людей со светлой кожей. Особенно страдают люди с типом IV-VI. TS, вероятно, нарушают синтез меланина меланоцитами меньшего размера, вызывая неоднородные области гипопигментации, обратимые после прекращения приема стероидов. Хорошо задокументирована гиперпигментация после внутриочагового введения стероидов.[8]
Пурпура, звездчатые псевдорубцы и изъязвления
Они развиваются после тяжелой стероидной атрофии кожи и потери межклеточного вещества, в результате чего кровеносные сосуды теряют поддержку дермального матрикса. В результате ломкость кожных сосудов приводит к пурпурным, неправильной формы, гипопигментированным, вдавленным псевдорубцам на конечностях. Продолжающееся неправильное использование TS также может привести к изъязвлению [8].
В результате ломкость кожных сосудов приводит к пурпурным, неправильной формы, гипопигментированным, вдавленным псевдорубцам на конечностях. Продолжающееся неправильное использование TS также может привести к изъязвлению [8].
Тахифилаксия
Тахифилаксия характеризуется снижением эффективности ТС при продолжении лечения.Это обычно происходит у больных псориазом.[9] Это может отражать несоблюдение пациентом режима лечения, нормальную вариабельность тяжести заболевания, не связанную с терапией, или неспособность ТС полностью излечить болезнь. Отмена ТС сопровождается вспышкой заболевания. По мере того, как ткань становится менее чувствительной (тахифилаксия), для достижения сопоставимых эффектов требуются все более сильнодействующие препараты, что приводит к более серьезным побочным эффектам.[8] Тахифилаксия может быть определена количественно с помощью сосудосуживающего анализа и ингибирования пролиферации фибробластов.[4,5]
Феномен рикошета
Прекращение сильнодействующего ТС, нанесенного на обширную область псориаза в течение длительного периода, может привести к рецидиву или папуло-пустулезному обострению и даже может вызвать нестабильный или тяжелый генерализованный пустулезный псориаз. Это особенно вероятно, когда стероиды используются в больших количествах или применяются под окклюзией. Сосудистый эффект ТС заключается в вазоконстрикции поверхностных мелких сосудов с последующей рикошетной вазодилатацией, которая может закрепляться при длительном лечении и может быть более выраженной в результате дермальной и эпидермальной атрофии.Точно так же резкая отмена может вызвать вспышки экземы. [4,5]
Это особенно вероятно, когда стероиды используются в больших количествах или применяются под окклюзией. Сосудистый эффект ТС заключается в вазоконстрикции поверхностных мелких сосудов с последующей рикошетной вазодилатацией, которая может закрепляться при длительном лечении и может быть более выраженной в результате дермальной и эпидермальной атрофии.Точно так же резкая отмена может вызвать вспышки экземы. [4,5]
Стероидная зависимость
Известно, что стероидная зависимость возникает после непреднамеренного применения сильнодействующего TS, обычно на лице.[8] Пациенты со стероидной зависимостью имеют акне, розацеа, периоральный дерматит или телеангиэктазию и продолжают их использовать, опасаясь, что их состояние может обостриться при отмене стероидов. Описаны три этапа: (1) начальное лечение уменьшает пустулезные образования, зуд, эритему и шелушение; (2) при продолжительном использовании локальная иммуносупрессия увеличивает рост микробов и (3) при прекращении лечения наблюдаются возвратные вспышки зуда, покраснения, постулирования и шелушения. [5] В некоторых случаях может наблюдаться «синдром красного жжения кожи».[8]
[5] В некоторых случаях может наблюдаться «синдром красного жжения кожи».[8]
МЕСТНЫЕ СТЕРОИД-ЗАВИСИМЫЕ ДЛЯ ЛИЦА
Злоупотребление TS на лице наблюдается по всей Индии, и его частота, по-видимому, быстро растет. TSDF также был описан под различными названиями, такими как стероидная зависимость, стероидный розацеаформный дерматит и синдром красного лица. В этом состоянии после длительного применения TS на лице возникает сильная рикошетная эритема, жжение и шелушение на лице при попытке прекратить применение TS.[2]
Глазные побочные эффекты
Побочные эффекты, вызванные стероидными глазными каплями, перечислены в . Но есть несколько сообщений о таких глазных осложнениях из-за TS. [5,6] Использование TS вокруг глаз редко может привести к глаукоме, поскольку проникновение TS в 300 раз больше через веко по сравнению с другими участками тела. Сообщается о слепоте из-за глаукомы после длительного применения TS на лице [8].
Влияние на заживление ран
Местные стероиды нарушают заживление ран и реэпителизацию в моделях на животных и людях. [5] Эффекты оказывают влияние на кератиноциты (атрофия эпидермиса, замедленная реэпителизация), фибробласты (уменьшение количества коллагена и основного вещества), поддержку сосудистой соединительной ткани и ангиогенез (замедленное образование грануляционной ткани).[8]
[5] Эффекты оказывают влияние на кератиноциты (атрофия эпидермиса, замедленная реэпителизация), фибробласты (уменьшение количества коллагена и основного вещества), поддержку сосудистой соединительной ткани и ангиогенез (замедленное образование грануляционной ткани).[8]
Изменения эластичности кожи и механических свойств
Известно, что местные стероиды снижают эластичность кожи. Это можно оценить, потянув кожу и наблюдая неполную ретракцию при прекращении механического напряжения.[8]
Влияние солнца и старение
Патофизиология старения кожи аналогична таковой после применения ТС.Сообщается о заметном уменьшении толщины кожи, особенно на участках, подверженных воздействию света, и замедленном восстановлении кожи.[8]
Нарушение эпидермального барьера
Местное применение стероидов может привести к незначительным изменениям эпидермального барьера, проявляющимся снижением образования липидных пластинчатых телец и замедленным восстановлением барьера. Этот эффект теоретически может усугубить нарушение барьера при атопическом дерматите и псориазе, но, по-видимому, его перевешивает уменьшение воспаления и восстановление барьера.[8]
Этот эффект теоретически может усугубить нарушение барьера при атопическом дерматите и псориазе, но, по-видимому, его перевешивает уменьшение воспаления и восстановление барьера.[8]
Эффекты, связанные с транспортным средством
Транспортное средство TS может усиливать побочные эффекты TS и вызывать собственные местные побочные эффекты. перечисляет компоненты транспортного средства, вызывающие побочный эффект.[6]
Таблица 3
Компоненты носителей топических стероидов, вызывающие побочные эффекты
Диэтилстильбестрол (ДЭС) Воздействие и рак
Комитет по профессиональным отношениям и связям с общественностью проекта DESAD (диэтилстильбэстрол и аденоз) Отдела борьбы с раком и реабилитации.Воздействие диэтилстильбестрола и родственных синтетических гормонов внутриутробно. Связь с раком влагалища и шейки матки и другими аномалиями. JAMA 1976; 236 (10): 1107–1109.
[Реферат PubMed] Al Jishi T, Sergi C. Текущая перспектива воздействия диэтилстилбестрола (DES) на матерей и потомство. Репродуктивная токсикология 2017; 71:71–77.
Текущая перспектива воздействия диэтилстилбестрола (DES) на матерей и потомство. Репродуктивная токсикология 2017; 71:71–77.
Хербст А.Л., Ульфельдер Х., Посканцер Д.К.Аденокарцинома влагалища. Ассоциация терапии стильбестролом матери с появлением опухолей у молодых женщин. Медицинский журнал Новой Англии 1971; 284 (15): 878–881.
[Реферат PubMed]Бюллетень FDA по лекарственным препаратам: диэтилстилбестрол противопоказан при беременности. Медицина Калифорнии 1972; 116(2):85–86.
Джусти Р.М., Ивамото К., Хэтч Э.Э. Еще раз о диэтилстилбестроле: обзор долгосрочных последствий для здоровья. Annals of Internal Medicine 1995; 122 (10): 778–788.
[Реферат PubMed] Palmer JR, Wise LA, Hatch EE и др. Пренатальное воздействие диэтилстилбестрола и риск рака молочной железы. Эпидемиология рака, биомаркеры и профилактика 2006; 15 (8): 1509–1514.
Эпидемиология рака, биомаркеры и профилактика 2006; 15 (8): 1509–1514.
Троизи Р., Хэтч Е.Е., Титус Л. и др. Пренатальное воздействие диэтилстилбестрола и риск развития рака у женщин. Экологический и молекулярный мутагенез 2019; 60(5):395–403.
[Реферат PubMed]Verloop J, van Leeuwen FE, Helmerhorst TJ, van Boven HH, Rookus MA. Риск рака у дочерей DES. Причины рака и борьба с ним 2010; 21(7):999–1007.
[Реферат PubMed]Хо Д., Андерсон Д., Палмер Дж. Р., Хербст А. Л. Показатели заболеваемости и риски светлоклеточной аденокарциномы влагалища и шейки матки, связанной с приемом диэтилстилбестрола: обновление после 40-летнего наблюдения. Гинеколог-онколог г 2017; 146 (3): 566–571.
[Реферат PubMed] Гувер Р. Н., Хайер М., Пфайффер Р.М. и др. Неблагоприятные последствия для здоровья женщин, подвергшихся внутриутробному воздействию диэтилстилбестрола. Медицинский журнал Новой Англии 2011; 365 (14): 1304–1314.
Н., Хайер М., Пфайффер Р.М. и др. Неблагоприятные последствия для здоровья женщин, подвергшихся внутриутробному воздействию диэтилстилбестрола. Медицинский журнал Новой Англии 2011; 365 (14): 1304–1314.
Троизи Р., Хайер М., Титус Л. и др. Пренатальное воздействие диэтилстильбестрола и риск развития диабета, заболеваний желчного пузыря, заболеваний и злокачественных новообразований поджелудочной железы. Journal of Developmental Origins of Health and Disease 2021; 12(4):619–626.
[Реферат PubMed]Strohsnitter WC, Hyer M, Bertrand KA, et al. Пренатальное воздействие диэтилстилбестрола и риск развития рака у мужчин. Эпидемиология рака, биомаркеры и профилактика 2021; 30 (10): 1826–1833.
[Реферат PubMed] Strohsnitter WC, Noller KL, Hoover RN, et al. Риск рака у мужчин, подвергшихся внутриутробному воздействию диэтилстилбестрола. Журнал Национального института рака 2001; 93(7):545–551.
Журнал Национального института рака 2001; 93(7):545–551.
Кауфман Р.Х., Адам Э. Находки у потомков женщин, подвергшихся внутриутробному воздействию диэтилстилбестрола. Акушерство и гинекология 2002; 99(2):197–200.
[Реферат PubMed]Палмер Дж. Р., Хербст А. Л., Ноллер К. Л. и др. Урогенитальные аномалии у мужчин, подвергшихся воздействию диэтилстилбестрола внутриутробно: когортное исследование. Гигиена окружающей среды 2009 г.; 8:37.
[Реферат PubMed]Strohsnitter WC, Noller KL, Troisi R, et al. Заболеваемость аутоиммунными заболеваниями среди женщин, пренатально подвергшихся воздействию диэтилстильбэстрола. Журнал ревматологии 2010; 37(10):2167–2173.
[Реферат PubMed] Troisi R, Hyer M, Hatch EE и др. Медицинские состояния среди взрослых потомков, подвергшихся пренатальному воздействию диэтилстильбэстрола. Эпидемиология 2013; 24(3):430–438.
Медицинские состояния среди взрослых потомков, подвергшихся пренатальному воздействию диэтилстильбэстрола. Эпидемиология 2013; 24(3):430–438.
Троизи Р., Титус Л., Хэтч Э.Е. и др. Проспективное когортное исследование пренатального воздействия диэтилстилбестрола и риска сердечно-сосудистых заболеваний. Журнал клинической эндокринологии и метаболизма 2018; 103(1):206–212.
[Реферат PubMed]O’Reilly EJ, Mirzaei F, Forman MR, Ascherio A. Воздействие диэтилстилбестрола на внутриутробное развитие и депрессия у женщин. Американский журнал эпидемиологии 2010; 171 (8): 876–882.
[Реферат PubMed] Титус-Эрнстофф Л., Перес К., Хэтч Э.Е. и др. Психосексуальные характеристики мужчин и женщин, подвергшихся внутриутробному воздействию диэтилстилбестрола. Эпидемиология 2003; 14(2):155–160.
Титус Л., Хэтч Е.Е., Палмер Дж.Р. и др. Пренатальное воздействие диэтилстилбестрола и риск депрессии у женщин и мужчин. Эпидемиология 2019; 30 (5): 679–686.
[Реферат PubMed]Troisi R, Palmer JR, Hatch EE и др. Гендерная идентичность и идентичность сексуальной ориентации у женщин и мужчин, пренатально подвергшихся воздействию диэтилстильбестрола. Архив сексуального поведения 2020; 49(2):447–454.
[Реферат PubMed]Сато К., Фуката Х., Кого Ю. и др. Неонатальное воздействие диэтилстильбестрола изменяет экспрессию ДНК-метилтрансфераз и метилирование геномной ДНК в матке мышей. Эндокринный журнал 2009 г.; 56(1):131–139.
[Реферат PubMed] Титус Л., Хэтч Е.Е., Дрейк К.М. и др. Репродуктивные и гормональные исходы у женщин, чьи матери подвергались воздействию диэтилстильбэстрола (DES) в период внутриутробного развития: отчет Национального института рака США по исследованию DES третьего поколения. Репродуктивная токсикология 2019; 84:32–38.
Репродуктивная токсикология 2019; 84:32–38.
Titus-Ernstoff L, Troisi R, Hatch EE, et al.Менструальные и репродуктивные характеристики женщин, матери которых подвергались внутриутробному воздействию диэтилстилбестрола (ДЭС). Международный журнал эпидемиологии 2006 г.; 35(4):862–868.
[Реферат PubMed]Titus-Ernstoff L, Troisi R, Hatch EE, et al. Потомство женщин, подвергшихся воздействию диэтилстилбестрола (DES): предварительный отчет о доброкачественной и злокачественной патологии в третьем поколении. Эпидемиология 2008; 19(2):251–257.
[Реферат PubMed] Titus-Ernstoff L, Troisi R, Hatch EE, et al. Врожденные дефекты у сыновей и дочерей женщин, подвергшихся внутриутробному воздействию диэтилстилбестрола (ДЭС). Международный журнал андрологии 2010; 33(2):377–384.
Клип Х., Верлооп Дж., Ван Гул Дж.Д. и др. Гипоспадия у сыновей женщин, подвергшихся воздействию диэтилстилбестрола внутриутробно: когортное исследование. Ланцет 2002 г.; 359 (9312): 1102–1107.
[Реферат PubMed]Titus-Ernstoff L, Hatch EE, Hoover RN, et al. Долгосрочный риск развития рака у женщин, принимающих диэтилстилбестрол (DES) во время беременности. British Journal of Cancer 2001; 84(1):126–133.
[Реферат PubMed]Titus-Ernstoff L, Troisi R, Hatch EE, et al. Смертность у женщин, принимавших диэтилстилбестрол во время беременности. British Journal of Cancer 2006; 95(1):107–111.
[Реферат PubMed] Рубин ММ. Антенатальное воздействие DES: извлеченные уроки… проблемы на будущее. Акушерско-гинекологическое обследование 2007 г. ; 62 (8): 548–555.
; 62 (8): 548–555.
Goldberg JM, Falcone T. Влияние диэтилстилбестрола на репродуктивную функцию. Фертильность и бесплодие 1999; 72(1):1–7.
[Реферат PubMed]Troisi R, Hatch EE, Palmer JR и др. Метаболизм эстрогенов у женщин в постменопаузе, подвергшихся внутриутробному воздействию диэтилстильбэстрола. Эпидемиология рака, биомаркеры и профилактика 2018; 27(10):1208–1213.
[Реферат PubMed]Детская медицинская информация: Кортикостероидное лекарство
Кортикостероидные препараты синтетические (создаются в лаборатории). Они аналогичны стероидным гормонам, естественным образом вырабатываемым в организме надпочечниками.Кортикостероиды обычно используются для лечения проблем, вызванных воспалением (например, астмой, крупом, воспалительным заболеванием кишечника), опухолями или мышечной дегенерацией (например, мышечной дистрофией Дюшенна).
Существует несколько различных типов кортикостероидов. Форма, наиболее часто используемая в Австралии, — это преднизолон, который выпускается в виде сиропа или таблеток.
Информация в этом информационном бюллетене относится к длительному применению кортикостероидов (например, в течение нескольких месяцев для лечения болезни Крона), и большая часть информации не применима к детям, принимающим лекарство только в течение короткого времени (например,г. на неделю для лечения крупа).
Почему моему ребенку нужны кортикостероиды?
Врачи назначают кортикостероиды при различных состояниях, в том числе:
- Астма, круп: Многие состояния, связанные с воспалением и отеком дыхательных путей, реагируют на кортикостероиды. При использовании для этих состояний лечение обычно ограничивается двумя-тремя днями за один раз.
- Воспалительное заболевание кишечника (ВЗК): ВЗК включает болезнь Крона и язвенный колит.Кортикостероиды могут быть полезны для контроля воспаления, которое вызывает обострение ВЗК.

- Мышечная дистрофия Дюшенна (МДД): Доказано, что кортикостероиды замедляют прогрессирование мышечной слабости у детей с МДД. Кортикостероиды могут помочь сохранить мышечную силу и функцию у детей с МДД, а также могут помочь сохранить сердце и дыхательные мышцы.
- Аутоиммунное заболевание: В этих условиях иммунная система организма ошибочно атакует части тела.Кортикостероиды помогают ослабить иммунный ответ, уменьшая тяжесть и продолжительность симптомов.
Перед тем, как дать ребенку кортикостероиды
Если у вашего ребенка ранее была плохая реакция на какие-либо стероиды или другие лекарства, сообщите об этом своему врачу. Кортикостероиды ослабляют естественную иммунную систему организма, поэтому важно уведомить своего врача о любых текущих или недавних заболеваниях или контактах с инфекциями (например, ветряной оспой).
Перед назначением кортикостероидов врач также выяснит, есть ли у вашего ребенка какие-либо из следующих проблем:
- диабет или проблемы с сахаром в крови
- проблемы с желудком или кишечником
- проблемы со зрением (например,г.
 глаукома)
глаукома) - проблемы с сердцем, почками или печенью
- проблемы с костями (например, слабые кости)
- высокое кровяное давление
- поведенческие проблемы.
Прием кортикостероидов по-прежнему безопасен для вашего ребенка, если у него есть эти заболевания, но ему может потребоваться дополнительное наблюдение или более тщательное лечение со стороны врача.
Есть ли побочные эффекты кортикостероидов?
Длительное использование кортикостероидов может привести к множеству возможных побочных эффектов.Вероятность их возникновения зависит от конкретного ребенка и дозы кортикостероида, которую он принимает. Наиболее распространенными побочными эффектами стероидов являются:
- прибавка в весе
- округлость лица
- изменения настроения (раздражительность, гиперактивность)
- более медленная скорость роста
- потеря кальция из костей (остеопороз)
- развитие катаракты (помутнения в глазах)
- небольшое увеличение волос на теле, особенно на руках, ногах и спине.

Другие возможные побочные эффекты включают проблемы со сном, головные боли, легкие боли в животе, легкие угри и сухость кожи.
Существуют также некоторые редкие побочные эффекты, включая высокое кровяное давление, диабет, повышенную вероятность инфекций, истончение кожи, повышенное потоотделение, головокружение, депрессию и/или галлюцинации.
Важно, чтобы вы говорили о любых возможных побочных эффектах со своим врачом. Врач назначит самую низкую возможную дозу кортикостероида, при этом гарантируя, что лекарство поможет состоянию вашего ребенка.Если ваш врач рекомендует кортикостероиды, преимущества лечения перевешивают риски побочных эффектов.
Регулярные медицинские осмотры
Ваш ребенок должен проходить регулярные общие медицинские осмотры, чтобы врачи могли следить за возможными побочными эффектами кортикостероидов. Эти проверки здоровья должны включать:
- измерение роста и веса
- кровяное давление
- скрининг мочи
- тест функции легких
- тест на мышечную силу
- кальций в костях (по данным сканирования плотности кости или DEXA)
- проверка зрения.

Уменьшение остеопороза
Очень важно, чтобы дети, получающие длительное лечение кортикостероидами, получали достаточное количество кальция и витамина D, чтобы избежать развития остеопороза. Детям, получающим регулярную стероидную терапию, обычно рекомендуются пищевые добавки с витамином D и кальцием.
Минимизация набора веса
Ваш ребенок должен придерживаться диеты с низким содержанием жиров и соли, чтобы контролировать увеличение веса.Ограничьте красное мясо и насыщенные жиры, отдайте предпочтение свежим фруктам, овощам, воде и обезжиренному молоку. Большое количество упражнений также очень полезно во многих отношениях.
Назначение кортикостероидов
При назначении кортикостероидов всегда следуйте инструкциям врача или фармацевта. Лучше всего принимать кортикостероиды утром, так как это поможет снизить прибавку в весе. Обычно лучше всего принимать одну суточную дозу с завтраком.
- В случае пропуска дозы ее можно принять во время обеда в тот же день, но не позже.Не принимайте двойную дозу, если один пропущен. Обратитесь к врачу, если ваш ребенок пропускает прием лекарства более одного дня.
- Кортикостероиды обычно не взаимодействуют с другими лекарствами. Тем не менее, важно проконсультироваться со своим фармацевтом или врачом, прежде чем начинать принимать какие-либо другие лекарства, включая безрецептурные, дополнительные или натуральные лекарства.
Очень важно, чтобы ваш ребенок не прекратил прием кортикостероидов внезапно.Это связано с тем, что организм привыкает к их действию и ему нужно время, чтобы приспособиться. Поговорите со своим врачом о медленном снижении дозы. Никогда не изменяйте дозу кортикостероидов вашего ребенка без консультации с врачом.
- Возможно, потребуется изменить дозу стероидов для вашего ребенка в зависимости от его веса и возможных побочных эффектов.
 Поговорите об этом с врачом вашего ребенка.
Поговорите об этом с врачом вашего ребенка. - Если вашему ребенку становится очень плохо, ему может потребоваться принимать более высокие дозы кортикостероидов (так называемые стрессовые дозы) или внутривенно (в/в) кортикостероиды (непосредственно в вену через капельницу).Это связано с тем, что организм использует естественный стероид кортизол, чтобы реагировать на внезапные стрессовые события, такие как инфекции, несчастные случаи или операции. Ваш врач сообщит вам о любых изменениях дозы.
Иммунизация и кортикостероиды
У большинства детей все прививки уже сделаны к тому времени, когда они принимают кортикостероиды длительного действия. Если вашему ребенку предстоит иммунизация, обсудите ее с лечащим врачом, потому что дети, принимающие кортикостероиды, не должны получать живые вакцины, такие как вакцина MMR (корь, эпидемический паротит, краснуха), пока они принимают лекарства.Кратковременное применение (например, при крупе) не влияет на иммунизацию.
Если ваш ребенок не болел ветряной оспой, важно сделать ему прививку от ветряной оспы до начала лечения кортикостероидами. Инфекция ветряной оспы может быть очень тяжелой у детей, принимающих кортикостероиды.
Ключевые моменты, которые следует помнить
- Кортикостероидные препараты аналогичны стероидному гормону кортизолу, который естественным образом вырабатывается в организме.
- Кортикостероиды имеют много возможных побочных эффектов, в зависимости от конкретного ребенка и дозы, которую он принимает.Обсудите возможные побочные эффекты с лечащим врачом вашего ребенка.
- Возможно, потребуется изменить дозу стероидов, если ваш ребенок очень плохо себя чувствует или у него есть проблемы с побочными эффектами.
- Кортикостероиды никогда нельзя прекращать внезапно.
- Всегда консультируйтесь с лечащим врачом вашего ребенка, прежде чем давать какие-либо другие лекарства, в том числе те, которые не требуют рецепта.

Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Пройдут ли побочные эффекты после того, как мой ребенок перестанет принимать кортикостероиды?
Побочные эффекты кортикостероидов обычно исчезают после окончания лечения.Тем не менее, может потребоваться много недель, чтобы вернуться к нормальной жизни.
Могут ли кортикостероиды вызывать поведенческие проблемы?
Одним из потенциальных побочных эффектов кортикостероидов является изменение настроения, например, раздражительность, что может привести к трудностям в поведении у некоторых детей. При кратковременном применении он может повышать артериальное давление и уровень сахара в крови, вызывая у некоторых детей гиперактивность. По этой причине его всегда рекомендуется давать утром, чтобы меньше влиять на сон.
Являются ли кортикостероиды теми же стероидами, которые запрещены для использования спортсменами?
Нет. Кортикостероиды — это не то же самое, что (анаболические) стероиды, которые некоторые спортсмены используют, чтобы стать сильнее или быстрее, и которые запрещены во многих видах спорта.
Кортикостероиды — это не то же самое, что (анаболические) стероиды, которые некоторые спортсмены используют, чтобы стать сильнее или быстрее, и которые запрещены во многих видах спорта.
Моему ребенку прописали стероидный крем. Побочные эффекты такие же?
Топические стероиды (стероидные кремы и мази, наносимые непосредственно на кожу) имеют меньше побочных эффектов, чем стероиды, вводимые перорально или внутривенно капельно (непосредственно в вену).Истончение кожи является общей проблемой, но встречается редко. При длительном использовании (от недель до месяцев ежедневного использования) на коже могут появиться растяжки или кровоподтеки, а в обработанной области может увеличиться рост волос.
Разработан отделениями неврологии и фармации Королевской детской больницы. Мы признательны за вклад потребителей RCH и опекунов.
Пересмотрено в августе 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Стероиды (для родителей) — Nemours KidsHealth
Важно понимать факты о стероидах, их побочных эффектах и том, что может побудить детей и подростков попробовать их. Знание видов давления, с которым дети сталкиваются в спорте, может помочь вам убедиться, что ваш ребенок не подвергается риску.
Что такое стероиды?
Препараты, обычно называемые «стероидами», классифицируются как кортикостероиды или анаболические (или анаболо-андрогенные ) стероиды.
Кортикостероиды
Кортикостероиды, такие как кортизон, — это препараты, которые врачи назначают для контроля воспаления. Они используются для контроля таких заболеваний, как астма и волчанка. Это , а не , как у анаболических стероидов.
Анаболические стероиды
Анаболические стероиды — это синтетические гормоны, которые могут повышать способность организма производить мышцы и предотвращать разрушение мышц.
Некоторые спортсмены принимают стероиды в надежде, что они улучшат их способность бегать быстрее, бить дальше, поднимать более тяжелые веса, выше прыгать или повышать выносливость.В Соединенных Штатах запрещено законом использовать анаболические стероиды без рецепта.
Андростендион, или «андро», представляет собой разновидность анаболического стероида, который принимают спортсмены, желающие нарастить мышечную массу. В настоящее время это контролируемое вещество из-за предполагаемого риска для здоровья и доступно только по рецепту. Существует мало или нет никаких доказательств того, что он имеет какие-либо значительные анаболические эффекты.
Почему люди используют стероиды?
Некоторых профессиональных бейсболистов, велосипедистов и звезд легкой атлетики обвиняли, а в некоторых случаях и признавали, в том, что они использовали стероиды для получения конкурентного преимущества.
Применение стероидов коснулось и более молодых спортсменов, которые сталкиваются с необходимостью быть сильнее и быстрее, а также поступать в колледжи и профессиональные лиги.
обещают смелые результаты, но мало доказательств того, что они приносят такие преимущества. Но они могут навредить развивающимся детям, причем некоторые из этих побочных эффектов могут проявиться лишь спустя годы.
Как работают анаболические стероиды?
Анаболические стероиды — это препараты, которые по химической структуре напоминают половой гормон тестостерон , который естественным образом вырабатывается организмом.Тестостерон направляет организм на создание или улучшение мужских характеристик, таких как увеличение мышечной массы, рост волос на лице и огрубление голоса, и является важной частью мужского развития в период полового созревания.
Когда анаболические стероиды повышают уровень тестостерона в крови, они стимулируют рост и укрепление мышечной ткани в организме. Однако воздействие слишком большого количества тестостерона, циркулирующего в организме, может со временем нанести вред.
р
Чем опасны анаболические стероиды?
Стероиды опасны по двум причинам: они нелегальны и могут нанести вред здоровью человека, особенно если принимать их в больших дозах в течение длительного времени. Кроме того, проблемы со здоровьем, вызванные стероидами, могут проявиться только спустя годы после приема стероидов.
Кроме того, проблемы со здоровьем, вызванные стероидами, могут проявиться только спустя годы после приема стероидов.
Хотя они могут помочь нарастить мышечную массу, стероиды могут иметь очень серьезные побочные эффекты. Использование стероидов в течение длительного времени может нанести вред репродуктивной системе. У мужчин стероиды могут привести к импотенции, снижению количества сперматозоидов, вырабатываемых в яичках, и даже к уменьшению размера яичек.
Женщины, принимающие стероиды, могут иметь проблемы с менструальным циклом, поскольку стероиды могут нарушить созревание и выход яйцеклеток из яичников.Это может вызвать долгосрочные проблемы с фертильностью.
Стероиды, принимаемые в течение длительного периода времени, также могут вызвать:
- задержка роста у подростков (из-за слишком быстрого созревания костей и остановки роста в раннем возрасте)
- опухоли печени
- патологическое увеличение сердечной мышцы
- жестокое, агрессивное поведение и перепады настроения
- аномалии липидов в крови, способствующие сердечно-сосудистым заболеваниям
- акне (или обострение акне)
- увеличение груди у мужчин, особенно у подростков
- необратимые растяжки
- повышенная склонность к выпадению волос и облысению по мужскому типу
- мышечные боли
Девочки-подростки и женщины подвержены следующим дополнительным побочным эффектам:
- рост волос на лице и теле по мужскому типу и облысение по мужскому типу
- огрубление голоса
- увеличение клитора
Что еще может произойти?
Помимо риска для здоровья, дети, принимающие стероиды без рецепта, нарушают закон. Тестирование на наркотики для всех спортсменов стало обычным явлением, и те, кто не проходит тест на стероиды, могут столкнуться с юридическими последствиями, включая тюремное заключение, денежные штрафы, запрет на участие в мероприятии или команде или конфискацию трофеев или медалей.
Тестирование на наркотики для всех спортсменов стало обычным явлением, и те, кто не проходит тест на стероиды, могут столкнуться с юридическими последствиями, включая тюремное заключение, денежные штрафы, запрет на участие в мероприятии или команде или конфискацию трофеев или медалей.
Andro было запрещено многими спортивными организациями, включая Международный олимпийский комитет, Национальную футбольную лигу, Национальную баскетбольную ассоциацию, Национальную студенческую спортивную ассоциацию, Ассоциацию профессионалов тенниса и большинство спортивных ассоциаций старших классов.
Разговор с детьми о стероидах
Многие факторы могут заставить молодых спортсменов попробовать стероиды. Несмотря на то, что большинство спортсменов усердно тренируются, правильно питаются и заботятся о своем теле, чтобы достичь целей в фитнесе и производительности, давление, чтобы преуспеть, и желание выглядеть физически подтянутым и подтянутым может быть очень сильным.
Помогите своим детям справиться с этим давлением:
- обсуждение с ними здоровой конкуренции
- об отношении тренеров и членов команды к стероидам
- зная, в какой спортивной среде они соревнуются в
- побуждает их умственно и физически готовиться к соревнованиям, хорошо питаясь и достаточно отдыхая
Следите за этими предупредительными признаками злоупотребления стероидами:
- преувеличенные перепады настроения
- обострение акне
- необычно жирная кожа с растяжками
- внезапное увеличение размера мышц
Если вы заметили какие-либо из этих признаков у своего ребенка, поговорите со своим врачом.Стероиды могут дать молодым спортсменам ощущение, что они сильнее и спортивнее, но риски слишком велики.
Когда об употреблении стероидов среди профессиональных спортсменов говорят в новостях, используйте это как способ обсудить проблему, убедившись, что ваш ребенок понимает риски для здоровья, возможность юридических проблем и идею о том, что употребление стероидов является формой мошенничества.
Проблемы с кожей у детей
Бывают ли у детей проблемы с кожей?
Детские проблемы с кожей охватывают почти два десятилетия от рождения до подросткового возраста.Будут обсуждаться несколько распространенных детских кожных заболеваний, в том числе: пеленочный дерматит, атопический дерматит, бородавки и угри.
Что такое пеленочный дерматит?
Пеленочный дерматит, или, как его чаще называют, пеленочный дерматит, является не диагнозом, а скорее категорией кожных заболеваний, поражающих область под подгузником. Различают четыре вида пеленочного дерматита, в том числе:
- Раздражающий контактный дерматит.
- Разрастание дрожжей ( Candida albicans ).
- Аллергический контактный дерматит.
- Воспалительные заболевания кожи, такие как себорейный дерматит.
Наиболее распространенным типом пеленочного дерматита является раздражающий контактный дерматит, связанный с воздействием на кожу мочи или фекалий (или того и другого) в течение длительного периода времени. Раздражающий контактный дерматит обычно проявляется в виде ярко-красных, иногда слегка опухших или даже пузырчатых пятен в области подгузника. Длительный раздражающий контактный дерматит может увеличить риск инфекции в пораженной области.
Раздражающий контактный дерматит обычно проявляется в виде ярко-красных, иногда слегка опухших или даже пузырчатых пятен в области подгузника. Длительный раздражающий контактный дерматит может увеличить риск инфекции в пораженной области.
Первичное лечение и профилактика раздражающего контактного дерматита включает частую смену подгузников для предотвращения длительного контакта с влагой, а также защитные кремы и мази, чаще всего содержащие оксид цинка. Мягкая местная стероидная мазь или крем также могут быть очень полезны для более быстрого уменьшения воспаления.
Следующим наиболее распространенным типом пеленочного дерматита является разрастание дрожжей, чаще всего Candida albicans . Теплая, влажная и часто раздражающая среда подгузника делает кожу более склонной к чрезмерному росту дрожжей.Это состояние обычно развивается на фоне раздражающего контактного дерматита.
Обычно проявляется ярко-красными бугорками, пятнами, а иногда и гнойно-бугорковыми образованиями на коже и в ее складках. Это состояние можно лечить с помощью безрецептурного местного противогрибкового крема, такого как клотримазол (Mycelex®), микостатин (Nystatin®), или с помощью лекарств, отпускаемых по рецепту. Защитный крем, часто содержащий оксид цинка, также рекомендуется для лечения и профилактики этого состояния кожи. Если также присутствует раздражающий контактный дерматит, иногда дополнительно назначают легкие местные стероиды.Если это состояние лечить только местными стероидами, дрожжевая инфекция может ухудшиться.
Это состояние можно лечить с помощью безрецептурного местного противогрибкового крема, такого как клотримазол (Mycelex®), микостатин (Nystatin®), или с помощью лекарств, отпускаемых по рецепту. Защитный крем, часто содержащий оксид цинка, также рекомендуется для лечения и профилактики этого состояния кожи. Если также присутствует раздражающий контактный дерматит, иногда дополнительно назначают легкие местные стероиды.Если это состояние лечить только местными стероидами, дрожжевая инфекция может ухудшиться.
В редких случаях возникает аллергический контактный дерматит. Это состояние обычно связано с компонентом самого подгузника, таким как эластичный или клейкий материал, отдушка или консерванты в детских салфетках. Симптомы включают покраснение и припухлость с зудом, которые продолжают повторяться в одной и той же области, например, возле липкой ленты подгузника или вокруг ноги, где есть резинка в подгузнике.
Лечение аллергического контактного дерматита очень похоже на лечение раздражающего контактного дерматита: барьерные кремы и мази, чаще всего содержащие оксид цинка, или, при необходимости, мазь со стероидами для местного применения.
Чтобы предотвратить аллергический контактный дерматит, вам необходимо определить материал, который вызывает проблему, и избегать его.
Себорейный дерматит, широко известный как колыбельный дерматит у младенцев и перхоть у детей старшего возраста и взрослых, также может быть причиной пеленочного дерматита. Это состояние также влияет на другие области тела, такие как кожа головы, лицо, шея, а также кожные складки. Лечение включает местные противогрибковые кремы и часто осторожное использование слабых местных стероидов.
Актуальные стероиды требуют очень осторожного использования, особенно в области подгузника, чтобы предотвратить возможные побочные эффекты, такие как истончение кожи и растяжки.Эти эффекты можно предотвратить, используя местные стероиды низкой активности, такие как гидрокортизон 1–2,5 процента, и нанося стероиды для местного применения на пораженные участки с осторожностью только два раза в день по мере необходимости в течение не более двух недель за один раз.
Что такое атопический дерматит?
Атопический дерматит или экзема — это заболевание кожи, которое может возникнуть в любой момент жизни. Он часто начинается в раннем детстве и может не уменьшаться до раннего взросления. Более половины младенцев с атопическим дерматитом вырастают из этого состояния к 2 годам, хотя у многих взрослых сохраняется чувствительная кожа, а у некоторых сыпь сохраняется на протяжении всей жизни.
Атопический дерматит является хроническим заболеванием, что означает, что его нельзя вылечить, но его можно лечить и контролировать под надлежащим руководством врача.
Заболевание чаще всего встречается в семьях, у которых есть история сезонной аллергии и астмы. Хотя пищевая аллергия чаще встречается у детей с атопическим дерматитом, пищевые продукты редко являются причиной обострений атопического дерматита.
Атопический дерматит может ухудшиться при контакте кожи с раздражающими веществами, такими как слюна; жесткое мыло; и колючая, обтягивающая одежда. Трение также может способствовать этому, особенно когда больные дети начинают ползать.
Трение также может способствовать этому, особенно когда больные дети начинают ползать.
Каковы симптомы атопического дерматита?
У младенцев:
- Красные, очень зудящие сухие пятна на коже.
- Сыпь на щеках, которая часто начинается в возрасте от 2 до 6 месяцев.
- Сыпь сочится при расчесывании.
Симптомы могут ухудшиться, если ребенок расцарапает сыпь, а отверстия на коже могут заразиться.
В подростковом и раннем взрослом возрасте:
- Красная чешуйчатая сыпь на складках кистей, локтях, запястьях и коленях, а иногда и на стопах, лодыжках и шее.
- Отметины на утолщенной коже.
- Кожная сыпь может кровоточить и покрываться коркой после расчесывания.
Как лечится атопический дерматит?
Бережный уход за кожей с использованием мягкого мыла, коротких ежедневных ванн и большого количества увлажняющего крема — лучший способ предотвратить обострение атопического дерматита. Увлажняющие средства, содержащие керамиды, помогают восстановить кожный барьер и особенно полезны. Во время обострений лечение направлено на уменьшение сильного зуда и воспаления кожи и лечение инфекции, если она развивается.Он включает местные стероидные кремы и пероральные антигистаминные препараты. Лечение будет зависеть от возраста ребенка и тяжести симптомов. Следуйте инструкциям вашего поставщика медицинских услуг для использования лекарств.
Увлажняющие средства, содержащие керамиды, помогают восстановить кожный барьер и особенно полезны. Во время обострений лечение направлено на уменьшение сильного зуда и воспаления кожи и лечение инфекции, если она развивается.Он включает местные стероидные кремы и пероральные антигистаминные препараты. Лечение будет зависеть от возраста ребенка и тяжести симптомов. Следуйте инструкциям вашего поставщика медицинских услуг для использования лекарств.
Чтобы помочь своему ребенку, вы также можете:
- Избегайте длительных горячих ванн, которые могут высушить кожу. Рекомендуются короткие ежедневные ванны в теплой воде
- Наносите увлажняющий крем с керамидами сразу после принятия ванны или душа. Этот шаг поможет задержать влагу в коже.
- Часто используйте увлажняющие средства, по крайней мере, два раза в день. Густые кремы действуют лучше, чем лосьоны.
- Поддерживайте комнатную температуру как можно более стабильной. Изменения комнатной температуры и влажности могут высушить кожу.

- Одевайте ребенка в хлопчатобумажную одежду. Шерсть, шелк и искусственные ткани, такие как полиэстер, могут раздражать кожу.
- Используйте мягкое хозяйственное мыло без ароматизаторов и красителей и убедитесь, что одежда хорошо прополоскана.
- Следите за кожными инфекциями, которые более вероятны при экземе.Обратитесь к поставщику медицинских услуг, если вы заметили инфекцию.
- Не трите и не расчесывайте сыпь.
При тяжелом течении атопического дерматита может потребоваться прием пероральных препаратов. Если открытые раны возникли в результате чрезмерного зуда, можно использовать местный антибиотик (мупироцин, бактробан®). Иногда для лечения инфекции необходим пероральный антибиотик. Если эти методы лечения неэффективны, для детей старшего возраста может быть рекомендована альтернативная терапия, такая как фототерапия (светотерапия).
Что такое бородавки?
Бородавки возникают в результате инфицирования вирусом и часто встречаются у детей всех возрастов. Бородавки обычно появляются в виде твердых шишек на пальцах, руках и ногах.
Бородавки обычно появляются в виде твердых шишек на пальцах, руках и ногах.
Контагиозный моллюск — аналогичный тип инфекции, вызванный другим вирусом. Он вызывает появление гладких бугорков розового или телесного цвета, которые могут появиться в любом месте на теле. Они не опасны и обычно проходят сами по себе через пару лет, но лечение может помочь им уйти быстрее.
Что вызывает бородавки?
Обыкновенные и плоские бородавки вызываются вирусом папилломы человека (ВПЧ), а бородавки контагиозного моллюска вызываются вирусом оспы. Бородавки обычно распространяются через прямой контакт. Также возможно заразиться вирусом во влажной среде, например, в душевых и раздевалках.
Как лечат бородавки?
К сожалению, не существует противовирусных препаратов, которые действительно нацелены на сам вирус. Вместо этого доступное лечение нацелено на кожу, в которой живет вирус.
Безрецептурные препараты включают жидкие и пленочные препараты, содержащие салициловую кислоту, которая размягчает патологические клетки кожи и растворяет их. Более высокие проценты салициловой кислоты (от 20 до 40 процентов) наиболее эффективны.
Более высокие проценты салициловой кислоты (от 20 до 40 процентов) наиболее эффективны.
Средства от бородавок, отпускаемые без рецепта, очень эффективны для лечения бородавок, но их необходимо использовать ежедневно. Сначала замочите бородавку в теплой воде, чтобы смягчить кожу. Затем осторожно подпилите утолщенную кожу одноразовой доской эмори. Выбросьте использованную часть, чтобы повторно не заразить кожу.Нанесите лекарство и накройте повязкой (замените повязку, если она намокнет). Повторяйте ежедневно. Для полного исчезновения бородавок обычно требуются недели или месяцы лечения.
В кабинете дерматолога лечение бородавок будет зависеть от возраста ребенка, количества и расположения бородавок, а также от решения пациента и родителей. Варианты лечения бородавок у врача включают:
- Замораживание бородавки жидким азотом (криотерапия).
- Уничтожение бородавки химическими средствами (препараты трихлоруксусной кислоты или кантаридина).
- Выжигание бородавки электричеством или лазером (например, лампой-вспышкой или CO2-лазером).

- Введение в бородавку дрожжевых препаратов для стимуляции иммунной системы.
- Пероральный циметидин (тагамет®) может быть назначен вместе с одним из указанных выше методов. Было показано, что он укрепляет иммунную систему, чтобы лучше установить иммунный ответ на вирусную инфекцию бородавок. Циметидин обычно используется в течение двух-трех месяцев.
- Имиквимод (Алдара®) — это крем, который может быть назначен, чтобы помочь иммунной системе организма бороться с бородавками.
Методы лечения контагиозного моллюска, проводимые врачом, включают:
- Третиноин для местного применения (Retin-A®) или безрецептурный гель Differin®.
- Уничтожение бородавки химическими средствами (препараты трихлоруксусной кислоты или кантаридина).
- Замораживание бородавки жидким азотом (криотерапия).
- Соскоб бородавки (кюретаж).
Важно отметить, что такое лечение бородавок часто необходимо повторять каждые 3–4 недели, пока бородавка не исчезнет. Отдельные поражения моллюском обычно можно вылечить за меньшее количество процедур.
Отдельные поражения моллюском обычно можно вылечить за меньшее количество процедур.
Все эти методы лечения могут привести к образованию рубцов и/или волдырей, поэтому важно тщательно ухаживать за раной на протяжении всего процесса заживления.
Как предотвратить появление бородавок?
Для снижения вероятности появления бородавок можно принять определенные меры предосторожности, в том числе:
- Ношение резиновых сандалий или обуви в общественных душевых или бассейнах.
- Избегайте прямого физического контакта с теми, у кого видны бородавки.
- Соблюдение правил гигиены.
Что такое прыщи?
Акне – одна из самых распространенных проблем с кожей. Акне чаще всего встречается во время гормонального всплеска подросткового возраста, но также встречается у 20 процентов взрослых. Хотя с возрастом состояние обычно улучшается, лечение акне у подростков обычно приносит пользу.
Что вызывает прыщи?
Плохая гигиена, неправильное питание и стресс могут усугубить акне, но не вызывают его.
Акне начинается, когда крошечные волосяные фолликулы или поры закупориваются маслянистыми выделениями (кожным салом) из сальных желез кожи, а также кератином (кожным белком).Эта закупорка известна как черная голова или белая голова. Эти закупоренные фолликулы могут превратиться в опухшие, красные, болезненные бугорки гноя или более крупные кисты или узлы, которые могут вызвать временное или постоянное рубцевание.
Каких продуктов следует избегать, чтобы уменьшить акне?
Если прыщи появляются преимущественно вокруг линии роста волос, они могут быть связаны с такими средствами для волос, как кондиционер, гели для волос, мусс для волос, масла и смазки. Этот тип прыщей можно улучшить, ограничив использование продуктов для волос и убрав волосы с лица.
Следует избегать комедогенных (блокирующих поры) увлажняющих средств или косметических средств. Попробуйте перейти на некомедогенный увлажняющий крем и/или косметику на водной основе.
Обезжиренное молоко — единственный продукт, который, как было доказано, связан с акне.
Как лечить прыщи?
Легкую форму акне можно улучшить с помощью безрецептурных очищающих средств, содержащих перекись бензоила или небольшое количество салициловой кислоты, или с помощью геля Differin®, который представляет собой мягкий крем с витамином А (ретиноид), который теперь доступен без рецепта.Если использование этих продуктов не улучшает состояние акне в течение 8–12 недель, возможно, необходимо обратиться к дерматологу. Важно не ждать слишком долго, прежде чем обратиться за лечением, чтобы избежать ненужных рубцов.
Предписанные методы лечения акне будут зависеть от возраста пациента, типа кожи и, что наиболее важно, тяжести акне. Ретиноиды для местного применения (Retin-A®, Differin®) являются основой лечения и помогают предотвратить закупорку пор, которая перерастает в очаги акне. Местный режим часто включает промывание прыщей, содержащее перекись бензоила, а иногда и местный антибиотик.Переход на мягкое очищающее средство без мыла полезно, если другие назначенные средства от прыщей вызывают чрезмерную сухость или легкое раздражение.
В зависимости от возраста пациента и типа акне может быть полезен пероральный антибиотик (миноциклин, доксициклин или эритромицин).
Важно, чтобы пациент следовал назначенному лечению в течение по крайней мере 8–12 недель, прежде чем рассматривать вопрос о смене терапии. Во время последующего визита к дерматологу повторная оценка может определить, нужно ли изменить план лечения.
Другими полезными лекарствами являются пероральные противозачаточные таблетки для женщин, особенно когда они сообщают о вспышках акне во время менструального периода. Если у человека тяжелые рубцовые угри или если агрессивная стандартная терапия не помогает, может потребоваться пероральный ретиноид (Accutane®). Если это дозировано и контролируется надлежащим образом, это безопасный вариант лечения и единственное лечение, которое может привести к постоянному излечению.
. То есть, они действительно помогают. Принципиальная особенность современных гормональных кремов и мазей в том, что они относятся к группе так называемых топических стероидов. То есть, когда мы наносим эту мазь на поверхность кожи, то мазь воздействует на кожу, но общего воздействия на организм не оказывает. Это и есть принципиальная особенность современных противовоспалительных гормональных мазей.
То есть, они действительно помогают. Принципиальная особенность современных гормональных кремов и мазей в том, что они относятся к группе так называемых топических стероидов. То есть, когда мы наносим эту мазь на поверхность кожи, то мазь воздействует на кожу, но общего воздействия на организм не оказывает. Это и есть принципиальная особенность современных противовоспалительных гормональных мазей.



 Если вы используете пакет, загните верхний край в месте перфорации и разорвите пакет по перфорации. Если вы используете тюбик, отвинтите крышку. Если вы используете помпу Androgel ® или Volgelxo ® в первый раз, нажмите на верхнюю часть помпы три раза. Если вы используете помпу Fortesta ® в первый раз, нажмите на верхнюю часть помпы восемь раз. Всегда выбрасывайте лишнее лекарство, которое выходит после заполнения помпы, в канализацию или в мусорное ведро, защищенное от детей и домашних животных.
Если вы используете пакет, загните верхний край в месте перфорации и разорвите пакет по перфорации. Если вы используете тюбик, отвинтите крышку. Если вы используете помпу Androgel ® или Volgelxo ® в первый раз, нажмите на верхнюю часть помпы три раза. Если вы используете помпу Fortesta ® в первый раз, нажмите на верхнюю часть помпы восемь раз. Всегда выбрасывайте лишнее лекарство, которое выходит после заполнения помпы, в канализацию или в мусорное ведро, защищенное от детей и домашних животных.


 глаукома)
глаукома)

 Поговорите об этом с врачом вашего ребенка.
Поговорите об этом с врачом вашего ребенка. 

