Миома (фибромиома, лейомиома) матки, лечение и профилактика
Не существует единого подхода к лечению миомы матки. Существует множество различных вариантов лечения. После того, как миома была выявлена, важно сознавать её наличие.
Выжидательная тактика при миоме матки
У большинства женщин, имеющих миому матки, признаки и симптомы не проявляются. В таком случае, наилучшим вариантом является выжидательная тактика лечения. Миомы матки являются доброкачественными образованиями и редко влияют на течение беременности. Обычно они медленно растут и после менопаузы, когда снижаются уровни содержания репродуктивных гормонов, уменьшаются. Такая тактика является лучшим вариантом действий для большинства женщин.
Медикаментозное лечение миомы матки
Медикаменты применяемые для лечения миомы матки содержат гормоны, регулирующие менструальный цикл и избавляющие от таких симптомов как обильные менструальные выделения и чувство давления в области таза. На фоне лечения такими препаратами миомы не исчезнут, но возможно уменьшатся в размерах. К таким лекарственным препаратам относятся:
На фоне лечения такими препаратами миомы не исчезнут, но возможно уменьшатся в размерах. К таким лекарственным препаратам относятся:
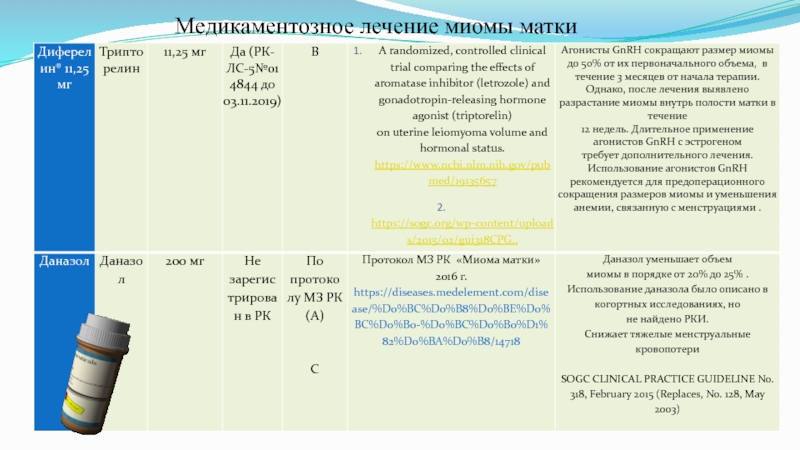
Агонисты гонадотропин-рилизинг-гормона (ГнРГ). Для того чтобы начался новый менструальный цикл, гипоталамус (отдел головного мозга) начинает вырабатывать гонадотропин-рилизинг-гормон (ГнРГ). Это вещество поступает в гипофиз (придаток мозга), также расположенный на основании головного мозга, и стимулирует выработку яичниками эстрогена и прогестерона. Препараты, которые называются агонистами ГнРГ («Люпрон» Lupron, «Синарел», Synarel и др) действуют также как и ГнРГ. Однако когда агонист ГнРГ применяется для лечения, он обладает противоположным естественному гормону действием. Уровень эстрогена и прогестерона падает, менструация прекращается, миомы уменьшаются в размерах и во многих случаях анемия проходит.
Прогестин-высвобождающая внутриматочная спираль (ВМС). Если миомы не деформируют матку, прогестин-высвобождающая ВМС поможет справиться с обильными кровотечениями и болью.
Андрогены. Яичники и надпочечные железы вырабатывают андрогены, так называемые мужские гормоны. Если применять андрогены в качестве лечения, симптомы, обусловленные наличием миомы, уменьшатся. Благодаря применению даназола, синтетического препарата, схожего с тестостероном, прекращается менструация, проходит анемия, фиброидные опухоли и матка уменьшаются в размерах. Однако из-за появления возможных побочных эффектов, таких как увеличение массы тела, дисфория (чувство депрессии, тревоги или беспокойства), угревая болезнь, головные боли, нежелательный рост волос, огрубление голоса, многие женщины отказываются от приёма данного препарата.
Другие препараты.
Хирургическое лечение миомы матки
Гистерэктомия
Данная операция по удалению матки является единственным методом лечения фибром, обладающим длительным эффектом. После операции женщина лишается способности иметь детей. Также можно одновременно с удалением матки удалить яичники, после чего наступает менопауза и встает вопрос по поводу проведения гормонозаместительной терапии. В большинстве случаев при фибромах матки, яичники удалять необязательно.
Миомэктомия
Во время миомэктомии — удаление миомы, гинеколог-хирург удаляет миому, не трогая матку. Если женщина хочет в дальнейшем иметь детей, данный вариант наиболее предпочтителен. В отличие от гистерэктомии, после проведения миомэктомии существует риск повторного возникновения фибром.
Существует несколько видов миомэктомии:
Абдоминальная миомэктомия. При наличии множественных миом, больших по размеру и глубоко лежащих, гинеколог-хирург проводит открытую операцию по удалению фибром через разрез брюшной стенки.
Лапароскопическая миомэктомия. Если миомы небольшие по размеру и их мало, можно сделать выбор в пользу проведения лапароскопической миомэктомии. Основным техническим отличием лапароскопии от классической хирургии является то, что лапароскопические операции выполняется с помощью тонкой трубки оснащенной видеокамерой (эндоскопа) и микроинструментов — манипуляторов вводимых в брюшную полость через один или несколько проколов (миниразрез до 1 см) в брюшной стенке.
Гистероскопическая миомэктомия. Гистероскопия, гистерорезектоскопия используется для удаления миом матки, находящихся внутри матки (подслизистые). Длинная тонкая оптическая трубка (гистероскоп) вводится в матку через влагалище и шейку матки. С помощью гистероскопа врач может обнаружить и удалить субмукозный узел гистерорезектоскопом.
Другие методы лечения миомы матки
Миолиз. В данной лапароскопической процедуре применяется электрический ток или лазер, с помощью которого удаляются фибромы и сужаются прилегающие к ним кровеносные сосуды. В схожей процедуре, которая называется криомиолиз, используется жидкий азот для того, чтобы заморозить фибромы. Безопасность и эффективность миолиза и криомиолиза, а также риск повторного возникновения фибром после проведения данных процедур не установлены.
В схожей процедуре, которая называется криомиолиз, используется жидкий азот для того, чтобы заморозить фибромы. Безопасность и эффективность миолиза и криомиолиза, а также риск повторного возникновения фибром после проведения данных процедур не установлены.
Удаление эндометрия. В матку вводится специальный инструмент и с помощью тепла, энергии микроволн, горячей воды или электрического тока разрушается оболочка матки, вследствие чего прекращается менструация или снижается объем менструальных выделений. После удаления эндометрия объема менструальных выделений снижается, но данная процедура не влияет на фибромы, находящиеся за пределами оболочки матки.
Эмболизация маточных артерий. Небольшие частицы (эмболические агенты) вводятся в артерии, снабжающие матку, для того, чтобы препятствовать кровоснабжению фибром. Данная операция, которая проводится интервенционным радиологом, доказала свою эффективность в области уменьшения размера фибром и облегчения симптомов. Преимуществом операции является то, что не нужно делать разрезы и на восстановление требуется небольшое количество времени. Осложнения могут возникнуть в случае, если нарушится кровоснабжение яичников или других органов.
Преимуществом операции является то, что не нужно делать разрезы и на восстановление требуется небольшое количество времени. Осложнения могут возникнуть в случае, если нарушится кровоснабжение яичников или других органов.
Операция фокусированным ультразвуком. МРТ-контролируемая операция фокусированным ультразвуком (ФУЗ) является неинвазивным методом лечения фибром матки, при котором матка остается нетронутой. Во время процедуры пациентка находится внутри специального аппарата для МРТ, при помощи которого врачи могут осмотреть её внутреннее строение, определить местонахождение фибром и удалить фибромы, находящиеся внутри матки без единого разреза. Фокусированные высокочастотные и высокоактивные звуковые волны используются для того, чтобы нацелиться на фибромы и удалить их. Во время сеанса, который иногда длится в течение нескольких часов, посылаются попеременные импульсы. Первичные результаты являются многообещающими, но долговременная эффективность не была доказана.
Перед принятием решения
Поскольку миомы не являются раковыми новообразованиями и развиваются достаточно медленно, у Вас есть время на то, чтобы собрать необходимую информацию о том, какой метод лечения выбрать и стоит ли проводить лечение вообще. Вариант, который подойдет именно Вам зависит от многих факторов, в зависимости о того, насколько выражены симптомы, планируете ли Вы в дальнейшем иметь детей, через какое время наступит менопауза и хотите ли Вы проводить операцию.
Перед тем как принять решение, обдумайте все плюсы и минусы возможных вариантов лечения, учитывая индивидуальные особенности организма. Помните, что большинство женщин, имеющих миомы, не нуждаются в лечении.
Альтернативное лечение при миоме матки
Может быть, Вы уже находили в Интернет или книгах, посвященных женскому здоровью, информацию об альтернативных методах лечения, например, определенные рекомендации по соблюдению диет, применению ферментов, гормональных кремов или проведению гомеопатии, которая сочетает в себе использование природных препаратов и упражнения по снижению стресса.
Эффективность этих методов пока не доказана, необходимо провести больше исследований для того, чтобы определить, как влияет соблюдение диеты и другие методы лечения на миому матки.
Профилактика миомы матки
Несмотря на то, что ученые продолжают изучать причины образования фиброидных опухолей, практически не существует никаких научных рекомендаций по поводу того, как предотвратить их возникновение. Предотвратить образование миомы матки невозможно, поэтому очень важно помнить о том, что лишь небольшой процент таких опухолей требует лечения.
Более подробную информацию о лечении и профилактике фибром матки Вы можете получить у гинекологов клиники «Здоровье 365» г. Екатеринбурга.
Связанные статьи:
Боли внизу живота
Менструальные боли
УЗИ малого таза
Гистероскопия
Гистеросальпингография
МРТ малого таза
Кольпоскопия
УЗИ молочных желез
Признаки беременности
Маммография
Мастопатия
Лапароскопия в гинекологии
Киста яичника
Эндометриоз
Заболевания передающиеся половым путем
Воспалительные заболевания
Бактериальный вагиноз
Вирус папилломы человека
Овуляторный синдром, симптомы
Аденомиоз
Внематочная беременность
Выкидыш
Менопауза. Климактерический синдром
Климактерический синдром
Недержание мочи
Опущение внутренних органов
Преждевременные роды
Удаление матки
Интимная пластическая хирургия
Медикаментозное лечение миомы матки | ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко»
Миома матки — это доброкачественная опухоль с гормонозависимым характером. Часто выявляется у женщин активного репродуктивного возраста. В Поликлинике ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко» можно пройти необходимое обследование и получить медицинскую помощь, которая включает в том числе медикаментозное лечение миомы с использованием гормональных средств.
Показания для лекарственной терапии
Пациентки молодого и среднего возраста нуждаются в применении максимально щадящих методик. В основе консервативной терапии лежит гормональное лечение миомы матки с применением комбинации гормонов. Цель этого — коррекция интенсивности роста новообразования. Зачастую гормоны назначаются и в предоперационном периоде, когда требуется максимально сократить объем опухоли.
Консервативная терапия применяется в случае, когда:
- противопоказано хирургическое вмешательство;
- размер узла соответствует сроку не более 12 недель беременности;
- присутствует сглаженная клиническая картина;
- отсутствие сильных кровотечений и болевого приступа.
Прием гинеколога
На приеме гинеколог проводит осмотр, собирает анамнез, оценивает общее состояние женщины. Специалист подбирает лекарственные средства с учетом полученной информации.
При миоме используют следующие группы препаратов:
- Агонисты гонадотропных релизинг-гормонов. Они действуют на размер опухоли, защищают женщину от опасных осложнений, уменьшают выраженность болевого приступа. В основе действия препаратов данной группы — снижение количества гормонов в крови, что вызывает изменения, характерные для климакса и менопаузы. Это приводит к уменьшению миоматозного узла и даже к его полному рассасыванию. После окончания терапии менструальный цикл возобновляется.

- Производные андрогенов. Их цель — подавить работу яичников и остановить синтез стероидов. Это приводит к сокращению размеров новообразования. Сроки применения — 6-8 месяцев.
- Гестагены (норколут, дюфастон). Устраняет патологические разрастания эндометрия за несколько месяцев.
- Оральные контрацептивы. Эффективны при опухолях, размер которых до 2-3 сантиметров. Они прекращают рост миом.
Специалисты проводят медикаментозное лечение миомы матки небольших размеров. Гормональные вещества предотвращают появление осложнений, защищают от воспаления, анемии, бесплодия. С их помощью можно уменьшить размер образования и облегчить задачу хирургов. Даже после успешного лечения женщина должна каждые 3-4 месяца посещать гинеколога и проходить ряд диагностических исследований.
Запись на прием к врачу
Вы можете записаться на прием к гинекологу в удобное для себя время и пройти медикаментозное лечение миомы матки у квалифицированных и опытных специалистов. При своевременном обращении к профессионалам миоматозные узлы исчезают под действием правильно подобранных лекарственных препаратов.
При своевременном обращении к профессионалам миоматозные узлы исчезают под действием правильно подобранных лекарственных препаратов.
Вы можете (круглосуточно) по тел.:
+7 (499) 266-98-98
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ МИОМЫ МАТКИ — Клиника женского здоровья
Миома матки – одно из самых распространенных гинекологических заболеваний в мире, составляет от 10% до 30% всех гинекологических патологий, частота встречаемости у женщин репродуктивного возраста – 20-40%.
Миома матки — это доброкачественная, хорошо ограниченная, капсулированная опухоль, происходящая из гладкомышечных клеток шейки и тела матки, при которой может иметься один или несколько миоматозных узлов размером от нескольких миллиметров до десятков сантиметров.
МИОМА МАТКИ: ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Причины развития миомы матки досконально не известны, однако современная гинекологическая практика связывает данное заболевание с эпидемиологией, гормональными аспектами, генетической предрасположенностью, молекулярной биологией. Выделяют следующие факторы риска, связанные с развитием миомы:
Выделяют следующие факторы риска, связанные с развитием миомы:
- раннее начало менструального цикла;
- отсутствие родов в анамнезе;
- поздний репродуктивный возраст;
- ожирение;
- прием тамоксифена;
- менопауза;
- курение;
- прием КОК;
- гормональная терапия;
- факторы питания;
- чужеродные эстрогены;
- географический фактор.
МИОМА МАТКИ: СИМПТОМЫ
Миома матки зачастую протекает бессимптомно, особенно когда речь идет о начале развития заболевания, минимальном количестве миоматозных узлов небольшого размера.
Однако все же существуют тревожные симптомы, при которых каждой женщине необходимо как можно быстрее обратиться к врачу-гинекологу для осмотра и диагностики:
- обильные менструации;
- боли внизу живота;
- расстройства мочеиспускания,
- запоры;
- увеличение объема живота;
- бесплодие;
- невынашивание беременности;
- осложненное течение наступившей беременности,
ВАЖНО: Если вы испытываете один или несколько вышеперечисленных симптомов – не откладывайте визит к врачу. Ранняя диагностика гинекологических заболеваний, в том числе и миомы матки, позволяет в кратчайшие сроки пройти необходимое лечение, снизить риски рецидива и неприятные последствия для вашего физического здоровья и психического состояния.
Ранняя диагностика гинекологических заболеваний, в том числе и миомы матки, позволяет в кратчайшие сроки пройти необходимое лечение, снизить риски рецидива и неприятные последствия для вашего физического здоровья и психического состояния.
МИОМА МАТКИ: ДИАГНОСТИКА
Основным методом диагностики миомы матки является УЗИ с использованием трансвагинального и трансабдоминального датчиков. Применение цветового доплеровского картирования (ЦДК) позволяет оценить качественные и количественные параметры кровотока узлов миомы.
Для уточнения локализации, количества, кровоснабжения, структурных изменений узлов миомы, их расположения относительно соседних органов и планирования рентгенохирургического лечения применяется магнитно-резонансная томография (МРТ).
В редких случаях для получения дополнительной информации о состоянии сосудов малого таза, перед предстоящей эмболизацией маточных артерий, информативна мультиспиральная компьютерная томография (МСКТ).
МИОМА МАТКИ: ЛЕЧЕНИЕ
Цели лечения:
— ограничение роста узлов;
-обеспечение репродуктивной функции при необходимости;
-удаление узлов лейомиомы;
-профилактика осложнений.
Тактика ведения пациенток с миомой матки включает наблюдение, мониторинг, медикаментозную терапию, различные методы хирургического воздействия и использование альтернативных методов лечения — эмболизации маточных артерий (ЭМА), фокусированной ультразвуковой абляции миомы под контролем магнитно-резонансной томографии (ФУЗ-МРТ).
Выбор метода лечения зависит от множества аспектов: возраста пациентки, ее желания реализовать репродуктивную функцию, клинико-морфологических особенностей патологического процесса, наличия сопутствующих соматических и гинекологических заболеваний, а также от личного предпочтения пациентки в пользу того или иного метода лечения.
Современные тенденции в лечении миомы матки:
— более активная тактика ведения больных;
— рост числа органосохраняющих операций;
— более широкое применение медикаментозного лечения.
Миома матки — симптомы и лечение
Миома — очень частое гинекологическое заболевание, встречающееся у 30% женщин. Зачастую она становится «случайной находкой» во время УЗИ, когда женщина обращается к гинекологу совсем по другому поводу. Симптомы миомы схожи с проявлениями многих других заболеваний — тазовые боли, бесплодие, повторный выкидыш, межменструальные кровотечения, обильные менструации.
Зачастую она становится «случайной находкой» во время УЗИ, когда женщина обращается к гинекологу совсем по другому поводу. Симптомы миомы схожи с проявлениями многих других заболеваний — тазовые боли, бесплодие, повторный выкидыш, межменструальные кровотечения, обильные менструации.
Основное лечение миомы матки — хирургическое, однако операция показана только в случае наличия симптомов заболевания, либо быстрого роста опухоли. Прежде всего, необходимо исключить наличие злокачественного процесса.
Гистерорезектоскопия
При наличии обильных менструаций и межменструальных кровотечений на фоне миомы матки, в большинстве случаев выполняется гистерорезектоскопия. Данная техника подразумевает введение в полость матки специальной камеры и петли, которая срезает миому.
К сожалению, иногда миомы частично врастают в мышечный слой. В таких случаях операция проводится в два этапа. Сначала удаляется часть образования, которая находится в полости матки, затем, когда через какое-то время часть миомы из мышечного слоя вырождается в полость матки, проводится повторная гистерорезектоскопия.
Миомэктомия
Если миома не деформирует полость матки, а находится в мышце или снаружи матки, обычно проводится лапароскопическая операция.
Если миома выявляется в период менопаузы, как правило, органосохраняющее лечение не применяется, матка удаляется полностью вместе с шейкой матки, обычно (но не всегда) с сохранением яичников.
Женщинам в более молодом возрасте выполняется миомэктомия. В большинстве случаев эти операции проводятся лапароскопическим доступом, который позволяет удалить одновременно несколько узлов в разных местах матки с адекватным восстановлением мышцы матки послойными швами. Техника позволяет удалять узлы до 10 см.
Эмболизация сосудов
Одним из методов лечения миомы матки является эмболизация сосудов, питающих миому (эмболизация маточных артерий, или ЭМА). К сожалению, данная техника подходит не всем женщинам. Большинству женщин, которые хотят сохранить репродуктивную функцию, процедура не рекомендуется, поскольку существует риск нарушения функции яичников. Поэтому эмболизация показана женщинам с определенным расположением миоматозных узлов, у которых уже есть дети. Эмболизация маточных артерий не рекомендуется также женщинам с множественными миомами (более 5). По статистике, данная процедура проводится 15% женщин с диагнозом «миома матки» при наличии симптомов. В остальных случаях выполняется лапароскопия, гистероскопия или вмешательство комбинированным доступом.
Поэтому эмболизация показана женщинам с определенным расположением миоматозных узлов, у которых уже есть дети. Эмболизация маточных артерий не рекомендуется также женщинам с множественными миомами (более 5). По статистике, данная процедура проводится 15% женщин с диагнозом «миома матки» при наличии симптомов. В остальных случаях выполняется лапароскопия, гистероскопия или вмешательство комбинированным доступом.
Консервативное лечение
Определенной категории женщин рекомендуется динамическое наблюдение или гормональное лечение для контроля роста миом. Особенно в период перименопаузы, потому как при наступлении менопаузы миома может самостоятельно уменьшиться в размерах вплоть до 50% и не вызывать симптомов. В таких случаях мы рекомендуем гормональные спирали или гормональные модуляторы и регулярные осмотры. Препараты помогают уменьшить объем миомы и, в случае необходимости, являются хорошей подготовкой к операции при наличии очень крупных узлов.
Миома и репродуктивные технологии
Зачастую репродуктологи отказывают в проведении стимуляции овуляции пациенткам с большой миомой, чтобы не вызвать рост образования. Однако в ряде случаев при миомах небольших размеров возможно проведение циклов ЭКО.
Однако в ряде случаев при миомах небольших размеров возможно проведение циклов ЭКО.
Если по показаниям требуется удаление матки женщине репродуктивного возраста, мы никогда не удаляем яичники. Пациенты после операции обращаются к репродуктологам и делают пункцию яичников для получения яйцеклеток, которые после оплодотворения переносятся в полость матки суррогатной матери.
После лапароскопической миомэктомии с проникновением в полость матки мы рекомендуем год не беременеть. Если при миомэктомии полость матки не вскрывается, через полгода можно планировать беременность. Методика резектоскопии сокращает срок до 3-4 месяцев.
Рецидивы
Миомы, которые визуализируются при проведении УЗИ, могут быть не единственными. Существуют также маленькие белые узелки, которых не видно на УЗИ и которые не вызывают симптомов. Они могут начать расти после проведения миомэктомии. В течение года после миомэктомии вероятность рецидива миомы достигает 50%.
Раз в 2-3 месяца мы приглашаем женщин на контрольный осмотр и УЗИ. Один гинеколог наблюдает пациентку на всем протяжении лечения, чтобы видеть динамику и отмечать малейшие изменения, для своевременного начала лечения.
цена, стоимость, операция, лечение, удаление
Операция по удалению миомы матки
Существует две принципиальных разновидности оперативного вмешательства – консервативная и радикальная операции. Конечно, решение практически всегда принимается в пользу консервативного оперативного метода, ведь во время такой операции матка остается в неприкосновенности, удаляется только миоматозный узел. Это так называемое органосберегающая операция, позволяющая женщине в дальнейшем спокойно зачать, выносить и родить здорового ребенка.
Во время радикальной операции матку удаляют вместе с миомой, но, к сожалению, в некоторых случаях необходимо проводить именно этот вид операции.
В клинике «Союз» предпочтение всегда отдается органосберегающим методикам – это возможно благодаря качественному техническому оснащению и высокому профессионализму врачей.
Основное хирургическое вмешательство, своеобразный «золотой стандарт» лечения миомы матки – миомэктомия.
Этот высокоэффективный метод является атравматичным и позволяет максимально аккуратно удалить миоматозный узел (узлы). После такой операции происходит очень быстрое восстановление – из стационара пациентку выписывают на 4-й день. После этого происходит быстрая адаптация, выздоровление и возвращение к прежней активной жизни.
В клинике «Союз» осуществляется особый вид операции – бескровный.
Во время хирургического вмешательства, при удалении миомы, особым образом перекрывается кровоток в маточных сосудах (специальными мягкими приспособлениями). Благодаря таким манипуляциям операционное поле остается «сухим», бескровным и хирургу четко видны контуры миоматозного узла, границы здоровой ткани, все слои стенки матки. Такая отличная визуализация помогает хирургу лучше ориентироваться на операционном поле и дает уменьшение времени операции (следовательно, времени нахождения под наркозом) и снижение риска развития осложнений.
Прекращение кровотока во время операции абсолютно безвредно и не наносит организму никакого вреда.
Также во время миомэктомии используются ультразвуковые ножницы, позволяющие до минимума снизить травму здоровой ткани.
Виды миомэктомий:
- Лапароскопическая миомэктомия осуществляется при помощи лапароскопа через небольшой прокол. Через него же проходит миниатюрная видеокамера и «картинка» операции выводится на монитор.
- Лапаротомическая миомэктомия – это более широкое хирургическое вмешательство, которое проводится через разрез в брюшной стенке.
- Гистероскопическая миомэктомия – хирургическое вмешательство проводится без разрезов и проколов через влагалище, при помощи гистероскопа.
Признаки и лечение миомы матки. Как удаляют миому больших размеров
Признаки миомы матки. Как удаляют миому больших размеров
Миомой называется доброкачественное новообразование мышечного слоя матки. Чаще всего ее обнаруживают у женщин в возрасте старше 30 лет. В гинекологии принята четкая классификация такого заболевания, патология изучена досконально, успешно проводятся операции, врачи могут предоставить полную информацию даже о том, как удаляют миому больших размеров.
Виды миомы матки
При диагностике врачи обязательно уточняют размер миомного узла. Он обозначается в сантиметрах или в неделях. Например, если в медицинской документации указано «Миома 10 недель», то это означает, что размеры матки вместе с растущим образованием соответствуют размерам матки на этом же сроке беременности.
В клинике используется классификация миомы по месту расположения миомного узла:
- Интерстициальная (внутримышечная, интрамуральная). Является наиболее распространенным видом патологии, может быть диагностирована на ранней стадии развития. Лечение интерстициальной миомы тела матки проводится консервативным или оперативным методом.
- Субмукозная (подслизистая). Образование формируется под слизистой оболочкой. Чем опасна субмукозная миома матки и что это такое – эти вопросы широко освещены на страницах нашего сайта https://www.dobrobut.com/.
- Субсерозная (подбрюшинная). Такая миома располагается в непосредственной близости к листку брюшины, покрывающему матку. Причинами субсерозной миомы являются нарушение гормонального фона женщины, частые роды, аборты, половые инфекции.
При диффузной форме миомы четко ограниченный узел отсутствует, но выявляется разрастание мышечного слоя матки. Миома может быть на широкой основе и на ножке – свойства таких разновидностей патологии практически не отличаются. Последняя форма образования считается более опасной, потому что постоянно присутствует опасность перекрута ножки миомы или ее отрыва с последующим обширным кровотечением.
Симптомы миомы матки
Нередко заболевание протекает бессимптомно и диагностируется только во время профилактического осмотра. Типичные симптомы патологии:
- болевые ощущения внизу живота с иррадиацией в нижние конечности и спину – они характерны для периода между менструациями;
- нарушение длительности менструального цикла;
- периодические кровотечения между менструациями.
Нередки случаи, когда женщина не может забеременеть, ей ставят диагноз бесплодие, а в ходе обследования выясняют, что его причиной является миома матки.
Активный рост миомного узла приводит к увеличению живота на фоне сохранения общего веса тела. Женщина может обратить внимание на появление сильных болей после физических нагрузок или полового акта, резкое изменение психоэмоционального фона.
Диагностика заболевания
Опытный гинеколог может заподозрить наличие доброкачественного образования матки при осмотре пациентки на гинекологическом кресле – матка будет увеличена, при пальпации выявляется ее бугристость. Важным является дополнительное обследование – например, признаки интрамуральной миомы матки на УЗИ будут заметны уже на начальной стадии роста узла. Окончательный диагноз может быть поставлен благодаря ультразвуковому исследованию, после чего врач назначает лечение. Но может понадобиться и компьютерная томография, которая позволяет оценить «масштаб катастрофы», то есть понять, какой степень выраженности патологии.
Лечение миомы матки
Лечение проводят консервативным и оперативным методами. Выбор конкретного метода осуществляется с учетом нескольких факторов:
- наличия симптомов и их интенсивности;
- размера опухоли;
- степенираспространения;
- локализации узла.
Средства для лечения миомы, применяемые при консервативном методе:
- гормональные препараты для нормализации менструального цикла;
- антибактериальные и противовоспалительные средства (при наличии инфекционных заболеваний).
Если консервативная терапия неэффективна либо диагностирована миома большого размера, проводится полостная или лапароскопическая операция по удалению миомы. Показаниями к такому лечению являются:
- размер миомного узла более 12 недель;
- слишком быстрый рост образования;
- частые и массивные кровотечения;
- интенсивная боль;
- ранее диагностированный эндометриоз.
Современным методом лечения является эмболизация маточных артерий при миоме матки. Ее суть заключается в прекращении кровотока по артериям, которые питают миомный узел. Это неинвазивный метод лечения, который проводится под рентгенологическим контролем и с использованием местной анестезии. Результаты такого лечения – атрофия узла и уменьшение его размеров. Рецидивы случаются редко.
Популярные вопросы
Миома матки диагностируется так часто, что у женщин возникает масса вопросов по этому поводу. Вот некоторые из них:
- Что делать при симптомах роста узла миомы? Необходимо срочно обратиться за квалифицированной медицинской помощью. Грамотно проведенное лечение воспрепятствует развитию патологического процесса и его осложнений.
- Как лечить миому при климаксе у женщин? В этот период угасает репродуктивная функция, поэтому консервативная терапия будет эффективной. Но окончательное решение по выбору тактики лечения принимает врач.
- Каковы последствия миомы шейки матки при беременности? Такое расположение образования может привести к выкидышам, преждевременным родам и невозможности естественных родов. Чаще всего женщине делают кесарево сечение, а после рождения ребенка подбирается лечение миомы матки.
- Как вылечить множественную узловую миому? В этом случае назначается хирургическое вмешательство. При этом может быть принято решение про удаление матки.
Связанные услуги:
Гинекологический Check-up
Кольпоскопия
Миома матки, симптомы и лечение
Миома матки – одно из самых распространенных гинекологических заболеваний. По данным статистики, с этим диагнозом сталкивается до 45% женщин в возрасте 34-40 лет, хотя в последние годы наши врачи все чаще обнаруживают миомы и у более молодых пациенток.
Если вы регулярно посещаете гинеколога и уделяете достаточно внимания своевременной диагностике, миому можно обнаружить на ранних стадиях развития. Стратегию лечения подбирает наш врач – зачастую за новообразованием достаточно просто наблюдать, и оно может никак не сказываться на качестве вашей жизни. В более сложных случаях может быть назначено консервативное лечение или операция.
Специалисты нашей клиники обладают всем необходимым инструментарием для своевременной диагностики миомы матки и ее успешного лечения.
Виды миомы матки
Миома представляет собой доброкачественную опухоль, локализующуюся в матке. Преимущественно эта опухоль состоит из соединительной ткани. Миома может быть расположена по-разному: выделяют миому субмукозную (в полости матки), субсерозную (в подбрюшинной области), интерстициальную (в стенке матки).
В зависимости от вида миомы, ее размера и других показателей наши гинекологи подбирают соответствующий вид лечения.
Причины развития миомы матки и симптомы
Причины развития
Причины, провоцирующие развитие миомы матки, могут быть различными. К самым распространенным факторам риска относят:
- Гормональные сбои, проявляющиеся снижением уровня эстрогенов и прогестерона
- Возрастной фактор (чем старше женщина, тем ниже уровень выработки гормонов)
- Аборты и сложные роды
- Нарушения обмена веществ, сопровождающиеся лишним весом, повышенным давлением, нарушением функции щитовидной железы
- Нездоровый образ жизни – гиподинамия, нерегулярные половые контакты
Симптомы миомы матки
Многие женщины долгое время не подозревают о присутствии миомы, поскольку она не всегда имеет яркие проявления. Однако вам стоит насторожиться, если:
- Менструации стали более обильными и долгими, чем обычно
- Присутствуют неприятные ощущения и боли в низу живота и в области поясницы (при миоме страдает кровообращение в матке, что и вызывает эти симптомы)
- Появились необычные проявление со стороны ЖКТ и мочевыводящих путей (при больших размерах миома может сдавливать прямую кишку и мочевой пузырь – могут появиться сложности с мочеиспусканием, запоры)
Каждый из перечисленных симптомов – повод немедленно обратиться к врачу для проведения детального обследования.
Диагностика и лечение
Уже во время осмотра наш гинеколог обязательно уделит внимание состоянию матки и может сделать предварительный вывод о миоме: матка небеременной женщины увеличивается в размерах, что является четким «сигналом» о проблеме. Для точной диагностики применяют:
- УЗИ органов малого таза
- Гистероскопию (в этом случае в полость матки вводят специальный аппарат – гистероскоп, и специалист может оценить ее состояние визуально).
Лечение миомы будет медикаментозным в случае, если опухоль небольших размеров, не сказывается на состоянии соседних органов и не дает сильного болевого синдрома. В этом случае после проведения дополнительных анализов, которые позволят уточнить ваш гормональный статус, наш специалист назначит специальные препараты – это могут быть производные андрогенов или гестогены, оральные контрацептивы, гормональная спираль. Лечение продолжается несколько месяцев, по окончании назначается контрольное УЗИ – на нем можно будет определить, как изменилась миома под воздействием гормональных препаратов. Как правило, рост опухоли удается эффективно остановить и предотвратить тем самым развитие осложнений.
Когда нужна операция?
К сожалению, в ряде случаев ограничиться консервативным лечением невозможно, и врач принимает решение об операции. Своевременное обнаружение проблемы отчасти снимает этот риск, но не полностью – бессимптомное течение болезни довольно часто приводит к тому, что в наш центр пациентка обращается уже с опухолью крупных размеров. Оперативное лечение применяется в следующих случаях:
- Стремительный рост и крупный размер опухоли
- Невынашивание беременности и бесплодие, спровоцированные миомой
- Сильные кровотечения, приводящие к анемии
- Сочетание миомы с другими опухолями – в частности, опухолями яичников
Операции по поводу миомы производятся с использованием различных технологий, многие из которых относятся к щадящим, то есть сохраняют репродуктивную функцию женского организма. Самым радикальным из известных методов считается гистерэктомия – операция, во время которой миому удаляют вместе с маткой. Гистерэктомия используется лишь в тех случаях, когда все остальные методы оказались неэффективны, опухоль продолжает бурно расти и угрожает общему состоянию организма.
Смотрите также: Прием врача гинеколога.
Фармакологическое лечение миомы матки
Реферат
Миома матки (УФ) — распространенные доброкачественные гинекологические опухоли, поражающие одну из трех-четырех женщин, с оценкой до 80%, в зависимости от исследуемой популяции. Их этиология точно не установлена, но они находятся под влиянием нескольких факторов риска, таких как раннее менархе, нерожание и семейный анамнез. Более чем у 50% пораженных женщин симптомы отсутствуют, но поражения могут быть связаны с неприятными симптомами, такими как аномальное маточное кровотечение, боль в области таза и вздутие живота или симптомы мочеиспускания.Лечение УФ является классическим хирургическим методом; тем не менее, доступны различные медицинские варианты, обеспечивающие контроль симптомов при сведении к минимуму рисков и осложнений. В большом количестве клинических испытаний оценивали обычно используемые медицинские методы лечения и потенциально эффективные новые. Путем всестороннего поиска литературы с использованием баз данных PubMed, EMBASE, CENTRAL, Scopus и Google Scholar, в который мы включили 41 исследование из 7658 результатов, мы тщательно изучили различные фармакологические варианты, доступные для лечения УФ, их показания, преимущества и недостатки.
Ключевые слова: Комбинированный, Медикаментозная терапия, Миома, Гонадотропин-рилизинг-гормон, Лейомиома, Оральные контрацептивы, Прогестины, Матка
Введение
Миома матки (УФ), также известная как лейомиома матки, является наиболее распространенными доброкачественными гинекологическими опухолями. . По оценкам, они поражают до 80% женщин к 50 годам; однако распространенность симптоматических пациентов намного ниже, достигая 20-30% этих женщин [1]. Этиология УФ обычно неизвестна, но были описаны многие генетические, гормональные и биологические особенности заболевания, способствующие его пониманию.Предрасполагающие факторы обычно накладываются друг на друга; тем не менее, предполагается, что влияние каждого фактора связано с его влиянием на уровни и метаболизм половых стероидов и их метаболитов. [2] Классически признанными факторами риска являются ожирение [3], более молодой возраст начала менархе [4], нерожание, чернокожая этническая принадлежность [5] и возраст, причем пик заболеваемости приходится на четвертое десятилетие [6]. НФ обычно связывают с различными симптомами, такими как аномальное маточное кровотечение (АМК), тазовая боль и симптомы мочеиспускания, но нет высококачественных данных, подтверждающих эти ассоциации.[7] AUB был показан у 64% женщин с миомой по сравнению с 28% женщин без этого заболевания [8], тогда как другие исследования не смогли продемонстрировать связь между миомой и более тяжелым кровотечением. [9] Хотя обсервационные исследования по этому вопросу часто дают противоречивые результаты, интересное исследование взаимосвязи миомы и функции эндометрия показало дефектную децидуализацию и гемостаз в эндометрии у женщин с миомой, предлагая возможный механизм общего клинического наблюдения повышенного кровотечения в этой области. группа женщин.[10] Более высокая частота тяжелой дисменореи также не была продемонстрирована у женщин с миомой, хотя диспареуния и циклическая тазовая боль умеренной интенсивности были несколько увеличены. [11] Однако для большинства женщин с лейомиомой связь между симптомами и заболеванием все еще остается предметом дискуссий.
Медицинское лечение может уменьшить симптомы, потенциально связанные с миомой. Хотя большинство из них не способны лечить саму опухоль и приводят к заметному уменьшению объема миомы, симптоматический контроль все же может быть достигнут у многих пациентов, которые могут предпочесть лечение своих состояний медикаментами, а не прибегать к инвазивным процедурам.Цель этого повествовательного обзора — собрать доказательства, подтверждающие все доступные медицинские методы лечения лейомиомы матки, как классические, так и новые, пытаясь ответить на повторяющиеся вопросы о том, эффективны ли они для лечения симптомов, обычно приписываемых миоме. Краткое изложение медицинских методов лечения, часто используемых в клинической практике, представлено в. предлагает алгоритм медицинского управления на основе обсуждений, представленных в этом обзоре.
Таблица 1
Краткое изложение медицинских методов лечения, используемых в клинической практике для лечения лейомиомы матки
Предлагаемый алгоритм лечения лейомиомы матки с упором на лечение
Методы поиска литературы
Комплексный поиск в PubMed, EMBASE, CENTRAL, Базы данных Scopus и Google Scholar выполнялись с момента их создания.Ключевые слова, использованные для поиска: (фибромы ИЛИ лейомиома ИЛИ лейома * ИЛИ миома *) И (медицинский ИЛИ лекарственный препарат ИЛИ негормональный ИЛИ гонадотропин-рилизинг-гормон (ГнРГ) ИЛИ гонадорелин ИЛИ внутриматочная система, высвобождающая левоноргестрел (ЛНГ-ВМС) ИЛИ левоноргестрел ИЛИ прогестагены ИЛИ прогест * ИЛИ мифепристон ИЛИ улипристал ИЛИ асоприснил ИЛИ селективные модуляторы рецепторов прогестерона (SPRM) ИЛИ ралоксифен ИЛИ тамоксифен ИЛИ гестринон). Стратегия поиска принесла 7658 результатов. Заголовки и аннотации были проверены на предмет представляющих интерес исследований.Предпочтение было отдано крупным рандомизированным контролируемым исследованиям, но исследования с другим дизайном также оценивались при отсутствии доказательств более высокого качества. В общей сложности было отобрано 41 исследование для обсуждения различных вариантов лечения, включая рандомизированные контролируемые испытания (РКИ), проспективные обсервационные испытания и ретроспективные исследования.
Выжидательная тактика
Самым простым вариантом лечения при диагнозе УФ является клиническое наблюдение. Как упоминалось ранее, у значительной части женщин миома протекает бессимптомно.Для таких женщин консультирование относительно доброкачественного характера заболевания и возможности выжидательного лечения поражения без какого-либо вмешательства почти всегда является лучшим вариантом [12]. Не существует доступного метода, который мог бы предсказать потенциал поражения к росту или появлению симптомов, но группы плацебо клинических испытаний с участием женщин с УФ не показали значительного изменения объема матки в течение 6–12 месяцев наблюдения [13]. Выжидательная тактика также может быть лучшим выбором для женщин, приближающихся к менопаузальному переходу, поскольку поражения обычно уменьшаются в объеме и становятся бессимптомными после менопаузы.[7] За более крупными миомами также можно наблюдать без значительного риска, но важно напомнить пациенту, что существует риск трансформации в лейомиосаркому, хотя и низкий — 0,26%. [14] Диагностика лейомиосаркомы среди женщин является сложной задачей, поскольку клинические проявления, такие как пальпируемое образование в брюшной полости, AUB и боль или давление в области таза, обычно совпадают с таковыми при лейомиомах. Быстрый рост опухоли классически является подозрительным признаком лейомиосаркомы, и некоторые авторы считают удвоение объема через 3–6 месяцев предупреждающим знаком.Особенности опухолей при визуализации также предоставляют некоторую информацию, а новые методы могут облегчить различение доброкачественных и злокачественных случаев. Два комбинированных метода магнитно-резонансной томографии (МРТ), диффузионно-взвешенная визуализация и кажущийся коэффициент диффузии, продемонстрировали высокую точность со 100% чувствительностью и специфичностью в опубликованных сериях [15]. Сочетание определения лактатдегидрогеназы (ЛДГ) и ее изоферментов в сыворотке с МРТ также показало высокую точность [16].
Фармакологическое лечение
Негормональные
Нестероидные противовоспалительные препараты (НПВП) и антифибринолитики являются негормональными альтернативами, используемыми для лечения УФ.НПВП обычно назначают для лечения АУБ, особенно в случаях без выявленной органической патологии. Однако данные о лечении кровотечений, связанных с УФ, недостаточны. В одном рандомизированном контролируемом исследовании было выявлено снижение на 36% неорганических AUB, но не наблюдалось устойчивого улучшения кровотечений, связанных с УФ [17].
Транексамовая кислота ингибирует тканевый активатор плазминогена, который проявляет фибринолитическую активность и разрушает сгустки; результат — антифибринолитическая активность. Его эффективность в контроле кровотечения, связанного с УФ, является спорной [18], а также связана с более высоким риском некроза и инфаркта миомы (отношение шансов [OR] = 3.6; 95% доверительный интервал [ДИ] = 1,83–6,07) [19] Несмотря на отсутствие высококачественных доказательств, негормональные методы лечения обычно используются для контроля симптомов во время эпизода острого маточного кровотечения, связанного с НФ.
Комбинированные оральные контрацептивы
В прошлом КОК считались фактором риска роста миомы. Сегодня известно, что эти риски очень маловероятны, и метаанализ исследований, оценивающих связь КОК с ростом миомы, продемонстрировал 17% снижение риска роста у текущих пользователей, хотя авторы предупредили о значительной неоднородности среди включенных испытания.[20] РКИ, сравнивающее КОК с ЛНГ-ВМС для лечения миомы, показало превосходство ЛНГ-ВМС, но КОК по-прежнему продемонстрировал улучшение менструальной кровопотери и отсутствие значительного изменения объема опухолей. [21] Наблюдательное исследование КПК по сравнению с плацебо также показало снижение более чем на 2 дня менструального кровотечения и улучшение гематокрита без изменения объема матки. [22] Несмотря на отсутствие убедительных доказательств эффективности этих препаратов, испытание КОК может быть эффективным у некоторых женщин с миомой.
Пероральные и инъекционные прогестагены
Хотя постоянные системные прогестагены могут использоваться в случаях неорганических AUB, [23] отсутствуют доказательства высокого качества, оценивающие эффективность этих препаратов при лечении AUB, связанных с миомой. В одном исследовании триместральное депо медроксипрогестерона ацетат (MPA) использовалось у двадцати женщин с кровотечением, связанным с УФ. Через 6 месяцев у 30% была аменорея, у 70% наблюдалось улучшение картины кровотечения и у 15% наблюдалось повышение гематокрита. Объемы матки и миомы уменьшились на 48% и 33% соответственно.[24] Были обнаружены два других исследования, оценивающих эффективность пероральных прогестагенов у женщин с миомой. Один из них сравнил линестренол, пероральный прогестаген, с лейпролидом, агонистом гонадолиберина, и не продемонстрировал существенной разницы между лечением, направленным на уменьшение боли в области таза (отношение рисков [RR] = 1,48, 95% CI = 0,59–3,71) и маточным кровотечением (RR). = 2,41, 95% ДИ = 0,90-6,49). [25] Другое исследование, в котором участвовали только 18 пациентов, сравнивало диеногест, пероральный прогестаген, с лейпролидом, демонстрируя значительное уменьшение объема опухоли при обоих вариантах лечения (50% и 60% соответственно).[26] Норэтистерон — еще один пероральный прогестаген, который обычно используется в условиях ограниченных ресурсов в дозах от 15 до 30 мг в день. Однако мы не смогли найти никаких доказательств, подтверждающих такое использование. В некоторых случаях лечение миомы прогестагенами может быть эффективным, но такое лечение было связано с гистопатологическими изменениями, которые могут быть ошибочно приняты за лейомиосаркому или гладкомышечные опухоли с неизвестным злокачественным потенциалом, такие как увеличение клеточности и митотической активности [27]. Таким образом, важно принимать во внимание историю использования прогестагена, когда эти изменения выявляются в гистопатологическом исследовании образца миомы.
Внутриматочная система с высвобождением прогестагена
ЛНГ-ВМС была представлена в качестве противозачаточного средства, но была признана эффективным средством лечения неорганических АУБ, снижающим его интенсивность и улучшающим анемию. Поэтому его использование для лечения кровотечений, связанных с УФ, вскоре было исследовано. Проспективное исследование, сравнивающее эффективность ЛНГ-ВМС в улучшении AUB в двух группах женщин, с миомой и без нее, продемонстрировало снижение интенсивности кровотечения на 86% в обеих группах.Через 4 года произошло уменьшение на 99,5% в обеих группах, а также уменьшение объема матки в группе с миомой [28]. Другое исследование, рандомизированное контролируемое исследование, сравнивающее ЛНГ-ВМС с низкими дозами КОК у женщин с миомой, продемонстрировало, что первое было более эффективным в снижении кровотечения, связанного с УФ, чем второе, хотя испытание пострадало с высокой скоростью истощения и оценивало маточное кровотечение в всего 22 пациента. В группе ЛНГ-ВМС наблюдалось значительное уменьшение менструальной кровопотери и объема матки, в то время как гематокрит увеличился.[21] В оба исследования были исключены женщины с подслизистыми миомами, вызвавшими деформацию полости матки. Следовательно, ЛНГ-ВМС, вероятно, является эффективным вариантом для выбранных женщин с симптомами без деформации эндометрия. [21,28]
Антипрогестероны
Мифепристон, ранее известный как RU486, действует путем ингибирования рецепторов прогестерона, которые, по-видимому, играют решающую роль. при росте ст. Ежедневный прием мифепристона 5 мг и 10 мг показал уменьшение объема матки на 48% через 6 месяцев и на 52% через 1 год для обеих доз.Аменорея возникла у 65% женщин в течение 6 месяцев и у 70% женщин в течение 1 года. [29] Кокрановский систематический обзор продемонстрировал, что мифепристон снижает кровотечение, связанное с УФ, и улучшает качество жизни, характерное для миомы, без уменьшения объема миомы [30]. Однако долгосрочное использование по-прежнему вызывает споры из-за способности вызывать патологию эндометрия. [29] До тех пор, пока не будет документально подтверждена долгосрочная безопасность эндометрия, к использованию мифепристона для лечения миомы следует относиться с осторожностью.
Аналоги гонадотропин-рилизинг гормона
Эти молекулы вызывают состояние гипоэстрогении из-за угнетения оси гонад с последующим гипогонадизмом.В отличие от КОК или прогестеронов, GnRH-a последовательно уменьшает объем фиброзных опухолей и контролирует симптомы. Первоначально они увеличивают секрецию гонадотропина, явление, известное как эффект обострения, но после конкуренции с молекулой GnRH они вызывают подавление рецепторов GnRH. Другой важный механизм — снижение экспрессии нескольких важных эффекторов роста миомы (инсулиноподобный фактор роста 1, эпидермальный фактор роста и трансформирующий фактор роста бета).[31]
В крупнейшем исследовании, оценивающем уменьшение объема УФ под действием ГнРГ-а, использовалось 3,75 мг ацетата лейпролида в ежемесячных дозах и было показано уменьшение объема миомы на 36% через 3 месяца и на 45% через 6 месяцев. Также было отмечено значительное улучшение гематокрита. [13] Однако эти препараты обычно вызывают серьезные побочные эффекты, такие как приливы, бессонница, расстройства настроения, ощущение сухости влагалища и головные боли. Тем не менее, процент выбытия до 12 недель из-за этих побочных эффектов невелик (6%).Потеря минеральной плотности костей (МПК) — еще одна важная проблема, поскольку она почти универсальна у женщин с гипоэстрогеном в постменопаузе. Исследования, оценивающие использование GnRH-a на срок до 6 месяцев, не показали значительной потери костной массы, и этот период времени обычно считается безопасным. [32] Однако через 6 месяцев после отмены лечения МПК была восстановлена лишь частично в исследовании, оценивающем плотность костной ткани после лечения ГнРГ-а [33].
Обычно эти агенты используются до операции с целью уменьшения объема миомы, улучшения гематокрита, уменьшения потребности в переливании крови и обеспечения менее инвазивных хирургических методов.Метаанализ 14 исследований, оценивающих использование этих препаратов в течение 3-4 месяцев до операции, продемонстрировал уменьшение объема матки и миомы, более высокий уровень гематокрита и сокращение времени хирургического вмешательства и госпитализации [34]. Кроме того, предоперационное использование может превратить абдоминальную операцию в вагинальную или избежать срединного разреза брюшной полости. [34] Однако есть возможные недостатки для предоперационного использования, особенно когда миомэктомия является запланированным лечением, например, сложная энуклеация миомы, потеря плоскостей расщепления и более высокий риск рецидива из-за уменьшения ранее мелких миом до неопределяемых хирургическим путем.[35] Другими возможными проблемами являются возможность отсрочки установления диагноза лейомиосаркомы, большая степень гиалинизации опухоли и риск массивного кровотечения из-за дегенерации опухоли. [36]
В попытке использовать GnRH-a в качестве долгосрочного лечения UF, было изучено одновременное использование гормональных заместительных схем как средство уменьшения гипоэстрогенных побочных эффектов, стратегия, известная как добавочная терапия. Одновременное применение ежедневного подкожного лейпролида и ежедневного перорального приема МПА по сравнению с одним только лейпролидом продемонстрировало, что только изолированный лейпролид был связан со значительным уменьшением объема матки, тогда как комбинированная группа показала снижение только на 14% через 6 месяцев.[37] И наоборот, наблюдалось значительное снижение частоты приливов в группе, которая использовала комбинированный MPA. Тиболон 2,5 мг также изучался в качестве дополнительной терапии, и он кажется эффективным вариантом, поскольку наблюдалось облегчение приливов, снижение потери костной массы и отсутствие снижения эффективности лечения. [38] Другие препараты также были протестированы в небольших РКИ, такие как прогестерон с безразличными результатами, ралоксифен и комбинированные эстроген-прогестероны со снижением потери костной массы [7].
Антагонисты GnRH
В отличие от агонистов GnRH, эти препараты обычно не используются для лечения UF.Основанием для их изучения было то, что отсутствие начального эффекта обострения может привести к более быстрому уменьшению объема матки по сравнению с GnRH-a. Рандомизированное исследование изучало эффект цетрореликса, антагониста ГнРГ, по сравнению с плацебо за 4 недели до хирургического лечения у 109 женщин, продемонстрировав значительное уменьшение объема опухоли (42,3% против 11,1%) [39]. Небольшое открытое исследование, включающее только 19 пациентов, сообщило об эффективности ганиреликса, другого антагониста ГнРГ, в уменьшении объема опухоли и продемонстрировало значительное снижение в среднем за 19 дней.[40] Не было обнаружено исследований, оценивающих антагонисты ГнРГ в качестве долгосрочного лечения миомы, и дооперационное использование по-прежнему не имеет доказательств высокого качества.
SPRM
SPRM структурно сходны с мифепристоном, но обладают как агонистическим, так и антагонистическим действием. Двумя основными препаратами этого класса являются асоприснил и улипристал, причем последний уже одобрен для предоперационного применения в некоторых странах. Рандомизированное многоцентровое исследование с участием 129 женщин продемонстрировало значительный контроль AUB после 12 недель лечения асоприснилом с улучшениями у 28-83% участников в зависимости от используемой дозы (5-25 мг, причем последняя составляла самый эффективный).Объем миомы также уменьшился на 36%, а гипоэстрогенные симптомы были минимальными [41]. Улипристал изучался в исследовании не меньшей эффективности с участием 307 женщин по сравнению с лейпролидом, гонадолиберином-альфа, в дозах 5 и 10 мг — исследование под названием PEARL II. Через 3 месяца наблюдалось улучшение маточного кровотечения у 90% пациентов группы 5 мг, 98% группы 10 мг и 89% группы лейпролида. Объем миомы снизился на 36%, 42% и 53% в трех группах соответственно. [42] Та же исследовательская группа также сравнила улипристал с плацебо для предоперационного лечения женщин с УФ в исследовании PEARL I.Они сообщили об эффективном контроле маточного кровотечения у 91% женщин, получавших 5 мг, и у 92% женщин, получавших 10 мг, по сравнению с 19% женщин, получавших плацебо. Объем миомы также снизился до 21%. [43] Оба исследования PEARL привели к одобрению улипристала в Европейском Союзе в качестве предоперационного средства для лечения умеренных и тяжелых симптомов, связанных с УФ. Однако долгосрочная безопасность этого класса препаратов вызывает споры. В исследовании PEARL II только у одной женщины из 200, получавших лекарство, развилась простая гиперплазия эндометрия, но до 59% тех, кто получал улипристал, развили нефизиологические изменения эндометрия, которые, по-видимому, были конкретно связаны с действием SPRM. [44] по сравнению с 12% получавших лейпролид.[42] Другое исследование улипристала, в котором приняли участие 546 женщин, не сообщило об изменениях эндометрия. [45]
Наряду с антипрогестеронами, SPRM являются потенциально эффективным средством лечения миомы. Тем не менее, существуют опасения по поводу безопасности при длительном применении, и необходимо убедиться в долгосрочной безопасности эндометрия, прежде чем эти агенты можно будет использовать в качестве исключительно медицинских методов лечения. Однако дооперационное использование было признано безопасным и эффективным.
Селективные модуляторы рецепторов эстрогена
Эти молекулы обладают агонисто-антагонистической активностью в отношении рецепторов эстрогена (ER) с различным действием в различных чувствительных к эстрогену тканях.Основными агентами этого класса являются тамоксифен, часто используемый при лечении рака груди, и ралоксифен, используемый в качестве антирезорбтивного препарата при лечении остеопороза. Они вызвали интерес к лечению лейомиомы из-за своего антиэстрогенного потенциала. Тамоксифен оказывает агонистическое действие на ЭП эндометрия и несет риск развития патологии эндометрия. Также есть сообщения о значительном росте лейомиомы у женщин с миомой, которые использовали препарат для лечения рака груди.[46] Ралоксифен, с другой стороны, имеет более благоприятный профиль, и рандомизированное клиническое исследование с участием 70 женщин с миомой показало уменьшение объема на 40% в течение периода наблюдения до 1 года при использовании 60 мг в день. Однако в исследовании участвовали только женщины в постменопаузе, и неизвестно, сохраняется ли эта эффективность у женщин в пременопаузе. [47] Нет никаких доказательств высокого качества относительно использования SERMS для лечения миомы.
Ингибиторы ароматазы
Эти агенты подавляют активность фермента ароматазы, ответственного за превращение андрогенов в эстрогены.Было замечено, что клетки УФ могут нести внутреннюю способность секретировать эстрогены из-за экспрессии ароматазы, что привело к экспериментальному использованию этого класса лекарств для лечения УФ. Рандомизированное исследование с участием 60 женщин с миомой в пременопаузе, сравнивающее летрозол, ингибитор ароматазы, с трипторелином, GnRH-a, продемонстрировало значительное уменьшение объема опухоли для обоих препаратов (45% против 33%) [48]. Однако ни один пациент в группе летрозола не жаловался на приливы, в то время как 96% в группе GnRH-a жаловались.Другое клиническое испытание, открытое исследование с участием 20 женщин с миомой, изучало действие анастрозола на объем матки и на жалобы на маточное кровотечение и дисменорею, продемонстрировав уменьшение объема на 9,3% и значительное уменьшение отраженных симптомов [49]. Исследование, оценивающее влияние анастрозола на объемы миомы и кровоток, также продемонстрировало уменьшение объема опухолей (уменьшение на 40,9%, P <0,01), но не показало различий в параметрах Доплера, что свидетельствует о несосудистом механизм действия для уменьшения объема опухоли.[50] Все еще необходимы более надежные доказательства эффективности и безопасности этого класса лекарств, прежде чем они смогут широко применяться.
Даназол
Даназол — синтетический стероид, структурно подобный тестостерону, который оказывает ингибирующее действие на синтез половых стероидов и непосредственно ингибирует рецептор прогестерона. Он чаще использовался при лечении эндометриоза, но его эффективность при лечении УФ оценивалась в некоторых исследованиях. Небольшое исследование с участием 20 женщин продемонстрировало значительное уменьшение объема опухоли (23.6% ± 5%) и от частичного до полного симптоматического улучшения, которое сохранялось через 6 месяцев после отмены лечения. [51] Однако более качественные исследования отсутствуют, а систематический обзор Кокрановского сотрудничества не смог найти никаких РКИ, подтверждающих эффективность этого лечения. [52] Кроме того, даназол имеет значительные побочные эффекты из-за своего андрогенного действия, включая увеличение веса, угри и гирсутизм. [53]
Гестринон
Гестринон — стероид с антиэстрогенным и антипрогестагенным действием, также используемый при лечении эндометриоза.Он был изучен для лечения УФ в прошлом, с уменьшением объема миомы до 60%. [54] Недавно опубликованное открытое исследование, в котором приняли участие 16 женщин, продемонстрировало аменорею у 69% участников после 6 месяцев лечения вместе с уменьшением объема опухоли на 32% ± 10,8%. Как и в случае с даназолом, существует очень мало убедительных доказательств в поддержку использования гестринона при лечении миомы.
Выводы
Лечение УФ должно быть индивидуальным.У значительной части женщин миома будет диагностирована при обращении за медицинской помощью по поводу других жалоб или при выполнении визуализирующих исследований по другим показаниям. Этим женщинам необходимо проконсультировать о характеристиках заболевания, особенно тем, у которых нет симптомов. Для женщин, обращающихся за лечением из-за жалоб, связанных с УФ, при консультировании по лечению необходимо принимать во внимание характер и характеристики симптомов, возраст пациентки и стремление к бесплодию в будущем. Объем миомы сам по себе не следует рассматривать как показание к хирургическому вмешательству, и женщинам, у которых нет симптомов, может потребоваться не что иное, как регулярное повторное обследование.Однако большие миомы заслуживают внимания, особенно если произошел быстрый рост. Нет единого мнения о том, следует ли пациентам с большими и быстрорастущими узелками всегда получать хирургическое лечение, несмотря на отсутствие симптомов. Методы визуализации и дозировка ЛДГ могут помочь в принятии решения.
GnRH-a — наиболее эффективные препараты для улучшения симптомов и уменьшения объема опухоли, но побочные эффекты и максимальная продолжительность безопасного использования ограничивают их клиническое применение. Пациентам с хорошим ответом могут быть предложены стратегии, предусматривающие долгосрочное использование ГнРГ-α с дополнительной терапией, чтобы избежать хирургического вмешательства.Имеются ограниченные данные о влиянии КОК и прогестагенов, но опубликованные исследования показали незначительное уменьшение объема матки и улучшение характера кровотечений. Эти препараты могут быть интересным первоначальным выбором из-за их потенциальной пользы, низкой стоимости и относительной безопасности. ЛНГ-ВМС может быть предложена как эффективный вариант лечения кровотечений у женщин с миомой, не подслизистой под слизистую оболочку. Кратковременное использование SPRM безопасно, и улипристал уже одобрен для предоперационного лечения УФ в некоторых регионах.Долгосрочное использование SPRM и антипрогестагенов показывает многообещающие результаты в качестве эффективного долгосрочного лечения миомы. Однако безопасность эндометрия после длительного использования по-прежнему вызывает беспокойство у этих агентов. Экспериментальные методы лечения, такие как ингибиторы ароматазы и SERMS, по-прежнему мало применимы в клинических условиях.
При консультировании женщин по поводу возможных стратегий решения жалоб, связанных с миомой, всегда следует учитывать фармакологическое лечение УФ.Многие женщины предпочтут длительное использование лекарств какой-либо форме инвазивного лечения. Опубликованные данные подтверждают эффективность многих агентов для контроля симптомов, а испытание медикаментозного лечения у отобранных и мотивированных пациентов может устранить необходимость в хирургическом вмешательстве.
Фармакологическое лечение миомы матки
Реферат
Миома матки (УФ) — распространенные доброкачественные гинекологические опухоли, поражающие одну из трех-четырех женщин, с оценками до 80%, в зависимости от исследуемой популяции.Их этиология точно не установлена, но они находятся под влиянием нескольких факторов риска, таких как раннее менархе, нерожание и семейный анамнез. Более чем у 50% пораженных женщин симптомы отсутствуют, но поражения могут быть связаны с неприятными симптомами, такими как аномальное маточное кровотечение, боль в области таза и вздутие живота или симптомы мочеиспускания. Лечение УФ является классическим хирургическим методом; тем не менее, доступны различные медицинские варианты, обеспечивающие контроль симптомов при сведении к минимуму рисков и осложнений. В большом количестве клинических испытаний оценивали обычно используемые медицинские методы лечения и потенциально эффективные новые.Путем всестороннего поиска литературы с использованием баз данных PubMed, EMBASE, CENTRAL, Scopus и Google Scholar, в который мы включили 41 исследование из 7658 результатов, мы тщательно изучили различные фармакологические варианты, доступные для лечения УФ, их показания, преимущества и недостатки.
Ключевые слова: Комбинированный, Медикаментозная терапия, Миома, Гонадотропин-рилизинг-гормон, Лейомиома, Оральные контрацептивы, Прогестины, Матка
Введение
Миома матки (УФ), также известная как лейомиома матки, является наиболее распространенными доброкачественными гинекологическими опухолями. .По оценкам, они поражают до 80% женщин к 50 годам; однако распространенность симптоматических пациентов намного ниже, достигая 20-30% этих женщин [1]. Этиология УФ обычно неизвестна, но были описаны многие генетические, гормональные и биологические особенности заболевания, способствующие его пониманию. Предрасполагающие факторы обычно накладываются друг на друга; тем не менее, предполагается, что влияние каждого фактора связано с его влиянием на уровни и метаболизм половых стероидов и их метаболитов.[2] Классически признанными факторами риска являются ожирение [3], более молодой возраст начала менархе [4], нерожание, чернокожая этническая принадлежность [5] и возраст, причем пик заболеваемости приходится на четвертое десятилетие [6]. НФ обычно связывают с различными симптомами, такими как аномальное маточное кровотечение (АМК), тазовая боль и симптомы мочеиспускания, но нет высококачественных данных, подтверждающих эти ассоциации. [7] AUB был показан у 64% женщин с миомой по сравнению с 28% женщин без этого заболевания [8], тогда как другие исследования не смогли продемонстрировать связь между миомой и более тяжелым кровотечением.[9] Хотя обсервационные исследования по этому вопросу часто дают противоречивые результаты, интересное исследование взаимосвязи миомы и функции эндометрия показало дефектную децидуализацию и гемостаз в эндометрии у женщин с миомой, предлагая возможный механизм общего клинического наблюдения повышенного кровотечение в этой группе женщин. [10] Более высокая частота тяжелой дисменореи также не была продемонстрирована у женщин с миомой, хотя диспареуния и циклическая тазовая боль умеренной интенсивности были несколько увеличены.[11] Однако для большинства женщин с лейомиомой связь между симптомами и заболеванием все еще остается предметом дискуссий.
Медицинское лечение может уменьшить симптомы, потенциально связанные с миомой. Хотя большинство из них не способны лечить саму опухоль и приводят к заметному уменьшению объема миомы, симптоматический контроль все же может быть достигнут у многих пациентов, которые могут предпочесть лечение своих состояний медикаментами, а не прибегать к инвазивным процедурам. Цель этого повествовательного обзора — собрать доказательства, подтверждающие все доступные медицинские методы лечения лейомиомы матки, как классические, так и новые, пытаясь ответить на повторяющиеся вопросы о том, эффективны ли они для лечения симптомов, обычно приписываемых миоме.Краткое изложение медицинских методов лечения, часто используемых в клинической практике, представлено в. предлагает алгоритм медицинского управления на основе обсуждений, представленных в этом обзоре.
Таблица 1
Краткое изложение медицинских методов лечения, используемых в клинической практике для лечения лейомиомы матки
Предлагаемый алгоритм лечения лейомиомы матки с упором на лечение
Методы поиска литературы
Комплексный поиск в PubMed, EMBASE, CENTRAL, Базы данных Scopus и Google Scholar выполнялись с момента их создания.Ключевые слова, использованные для поиска: (фибромы ИЛИ лейомиома ИЛИ лейома * ИЛИ миома *) И (медицинский ИЛИ лекарственный препарат ИЛИ негормональный ИЛИ гонадотропин-рилизинг-гормон (ГнРГ) ИЛИ гонадорелин ИЛИ внутриматочная система, высвобождающая левоноргестрел (ЛНГ-ВМС) ИЛИ левоноргестрел ИЛИ прогестагены ИЛИ прогест * ИЛИ мифепристон ИЛИ улипристал ИЛИ асоприснил ИЛИ селективные модуляторы рецепторов прогестерона (SPRM) ИЛИ ралоксифен ИЛИ тамоксифен ИЛИ гестринон). Стратегия поиска принесла 7658 результатов. Заголовки и аннотации были проверены на предмет представляющих интерес исследований.Предпочтение было отдано крупным рандомизированным контролируемым исследованиям, но исследования с другим дизайном также оценивались при отсутствии доказательств более высокого качества. В общей сложности было отобрано 41 исследование для обсуждения различных вариантов лечения, включая рандомизированные контролируемые испытания (РКИ), проспективные обсервационные испытания и ретроспективные исследования.
Выжидательная тактика
Самым простым вариантом лечения при диагнозе УФ является клиническое наблюдение. Как упоминалось ранее, у значительной части женщин миома протекает бессимптомно.Для таких женщин консультирование относительно доброкачественного характера заболевания и возможности выжидательного лечения поражения без какого-либо вмешательства почти всегда является лучшим вариантом [12]. Не существует доступного метода, который мог бы предсказать потенциал поражения к росту или появлению симптомов, но группы плацебо клинических испытаний с участием женщин с УФ не показали значительного изменения объема матки в течение 6–12 месяцев наблюдения [13]. Выжидательная тактика также может быть лучшим выбором для женщин, приближающихся к менопаузальному переходу, поскольку поражения обычно уменьшаются в объеме и становятся бессимптомными после менопаузы.[7] За более крупными миомами также можно наблюдать без значительного риска, но важно напомнить пациенту, что существует риск трансформации в лейомиосаркому, хотя и низкий — 0,26%. [14] Диагностика лейомиосаркомы среди женщин является сложной задачей, поскольку клинические проявления, такие как пальпируемое образование в брюшной полости, AUB и боль или давление в области таза, обычно совпадают с таковыми при лейомиомах. Быстрый рост опухоли классически является подозрительным признаком лейомиосаркомы, и некоторые авторы считают удвоение объема через 3–6 месяцев предупреждающим знаком.Особенности опухолей при визуализации также предоставляют некоторую информацию, а новые методы могут облегчить различение доброкачественных и злокачественных случаев. Два комбинированных метода магнитно-резонансной томографии (МРТ), диффузионно-взвешенная визуализация и кажущийся коэффициент диффузии, продемонстрировали высокую точность со 100% чувствительностью и специфичностью в опубликованных сериях [15]. Сочетание определения лактатдегидрогеназы (ЛДГ) и ее изоферментов в сыворотке с МРТ также показало высокую точность [16].
Фармакологическое лечение
Негормональные
Нестероидные противовоспалительные препараты (НПВП) и антифибринолитики являются негормональными альтернативами, используемыми для лечения УФ.НПВП обычно назначают для лечения АУБ, особенно в случаях без выявленной органической патологии. Однако данные о лечении кровотечений, связанных с УФ, недостаточны. В одном рандомизированном контролируемом исследовании было выявлено снижение на 36% неорганических AUB, но не наблюдалось устойчивого улучшения кровотечений, связанных с УФ [17].
Транексамовая кислота ингибирует тканевый активатор плазминогена, который проявляет фибринолитическую активность и разрушает сгустки; результат — антифибринолитическая активность. Его эффективность в контроле кровотечения, связанного с УФ, является спорной [18], а также связана с более высоким риском некроза и инфаркта миомы (отношение шансов [OR] = 3.6; 95% доверительный интервал [ДИ] = 1,83–6,07) [19] Несмотря на отсутствие высококачественных доказательств, негормональные методы лечения обычно используются для контроля симптомов во время эпизода острого маточного кровотечения, связанного с НФ.
Комбинированные оральные контрацептивы
В прошлом КОК считались фактором риска роста миомы. Сегодня известно, что эти риски очень маловероятны, и метаанализ исследований, оценивающих связь КОК с ростом миомы, продемонстрировал 17% снижение риска роста у текущих пользователей, хотя авторы предупредили о значительной неоднородности среди включенных испытания.[20] РКИ, сравнивающее КОК с ЛНГ-ВМС для лечения миомы, показало превосходство ЛНГ-ВМС, но КОК по-прежнему продемонстрировал улучшение менструальной кровопотери и отсутствие значительного изменения объема опухолей. [21] Наблюдательное исследование КПК по сравнению с плацебо также показало снижение более чем на 2 дня менструального кровотечения и улучшение гематокрита без изменения объема матки. [22] Несмотря на отсутствие убедительных доказательств эффективности этих препаратов, испытание КОК может быть эффективным у некоторых женщин с миомой.
Пероральные и инъекционные прогестагены
Хотя постоянные системные прогестагены могут использоваться в случаях неорганических AUB, [23] отсутствуют доказательства высокого качества, оценивающие эффективность этих препаратов при лечении AUB, связанных с миомой. В одном исследовании триместральное депо медроксипрогестерона ацетат (MPA) использовалось у двадцати женщин с кровотечением, связанным с УФ. Через 6 месяцев у 30% была аменорея, у 70% наблюдалось улучшение картины кровотечения и у 15% наблюдалось повышение гематокрита. Объемы матки и миомы уменьшились на 48% и 33% соответственно.[24] Были обнаружены два других исследования, оценивающих эффективность пероральных прогестагенов у женщин с миомой. Один из них сравнил линестренол, пероральный прогестаген, с лейпролидом, агонистом гонадолиберина, и не продемонстрировал существенной разницы между лечением, направленным на уменьшение боли в области таза (отношение рисков [RR] = 1,48, 95% CI = 0,59–3,71) и маточным кровотечением (RR). = 2,41, 95% ДИ = 0,90-6,49). [25] Другое исследование, в котором участвовали только 18 пациентов, сравнивало диеногест, пероральный прогестаген, с лейпролидом, демонстрируя значительное уменьшение объема опухоли при обоих вариантах лечения (50% и 60% соответственно).[26] Норэтистерон — еще один пероральный прогестаген, который обычно используется в условиях ограниченных ресурсов в дозах от 15 до 30 мг в день. Однако мы не смогли найти никаких доказательств, подтверждающих такое использование. В некоторых случаях лечение миомы прогестагенами может быть эффективным, но такое лечение было связано с гистопатологическими изменениями, которые могут быть ошибочно приняты за лейомиосаркому или гладкомышечные опухоли с неизвестным злокачественным потенциалом, такие как увеличение клеточности и митотической активности [27]. Таким образом, важно принимать во внимание историю использования прогестагена, когда эти изменения выявляются в гистопатологическом исследовании образца миомы.
Внутриматочная система с высвобождением прогестагена
ЛНГ-ВМС была представлена в качестве противозачаточного средства, но была признана эффективным средством лечения неорганических АУБ, снижающим его интенсивность и улучшающим анемию. Поэтому его использование для лечения кровотечений, связанных с УФ, вскоре было исследовано. Проспективное исследование, сравнивающее эффективность ЛНГ-ВМС в улучшении AUB в двух группах женщин, с миомой и без нее, продемонстрировало снижение интенсивности кровотечения на 86% в обеих группах.Через 4 года произошло уменьшение на 99,5% в обеих группах, а также уменьшение объема матки в группе с миомой [28]. Другое исследование, рандомизированное контролируемое исследование, сравнивающее ЛНГ-ВМС с низкими дозами КОК у женщин с миомой, продемонстрировало, что первое было более эффективным в снижении кровотечения, связанного с УФ, чем второе, хотя испытание пострадало с высокой скоростью истощения и оценивало маточное кровотечение в всего 22 пациента. В группе ЛНГ-ВМС наблюдалось значительное уменьшение менструальной кровопотери и объема матки, в то время как гематокрит увеличился.[21] В оба исследования были исключены женщины с подслизистыми миомами, вызвавшими деформацию полости матки. Следовательно, ЛНГ-ВМС, вероятно, является эффективным вариантом для выбранных женщин с симптомами без деформации эндометрия. [21,28]
Антипрогестероны
Мифепристон, ранее известный как RU486, действует путем ингибирования рецепторов прогестерона, которые, по-видимому, играют решающую роль. при росте ст. Ежедневный прием мифепристона 5 мг и 10 мг показал уменьшение объема матки на 48% через 6 месяцев и на 52% через 1 год для обеих доз.Аменорея возникла у 65% женщин в течение 6 месяцев и у 70% женщин в течение 1 года. [29] Кокрановский систематический обзор продемонстрировал, что мифепристон снижает кровотечение, связанное с УФ, и улучшает качество жизни, характерное для миомы, без уменьшения объема миомы [30]. Однако долгосрочное использование по-прежнему вызывает споры из-за способности вызывать патологию эндометрия. [29] До тех пор, пока не будет документально подтверждена долгосрочная безопасность эндометрия, к использованию мифепристона для лечения миомы следует относиться с осторожностью.
Аналоги гонадотропин-рилизинг гормона
Эти молекулы вызывают состояние гипоэстрогении из-за угнетения оси гонад с последующим гипогонадизмом.В отличие от КОК или прогестеронов, GnRH-a последовательно уменьшает объем фиброзных опухолей и контролирует симптомы. Первоначально они увеличивают секрецию гонадотропина, явление, известное как эффект обострения, но после конкуренции с молекулой GnRH они вызывают подавление рецепторов GnRH. Другой важный механизм — снижение экспрессии нескольких важных эффекторов роста миомы (инсулиноподобный фактор роста 1, эпидермальный фактор роста и трансформирующий фактор роста бета).[31]
В крупнейшем исследовании, оценивающем уменьшение объема УФ под действием ГнРГ-а, использовалось 3,75 мг ацетата лейпролида в ежемесячных дозах и было показано уменьшение объема миомы на 36% через 3 месяца и на 45% через 6 месяцев. Также было отмечено значительное улучшение гематокрита. [13] Однако эти препараты обычно вызывают серьезные побочные эффекты, такие как приливы, бессонница, расстройства настроения, ощущение сухости влагалища и головные боли. Тем не менее, процент выбытия до 12 недель из-за этих побочных эффектов невелик (6%).Потеря минеральной плотности костей (МПК) — еще одна важная проблема, поскольку она почти универсальна у женщин с гипоэстрогеном в постменопаузе. Исследования, оценивающие использование GnRH-a на срок до 6 месяцев, не показали значительной потери костной массы, и этот период времени обычно считается безопасным. [32] Однако через 6 месяцев после отмены лечения МПК была восстановлена лишь частично в исследовании, оценивающем плотность костной ткани после лечения ГнРГ-а [33].
Обычно эти агенты используются до операции с целью уменьшения объема миомы, улучшения гематокрита, уменьшения потребности в переливании крови и обеспечения менее инвазивных хирургических методов.Метаанализ 14 исследований, оценивающих использование этих препаратов в течение 3-4 месяцев до операции, продемонстрировал уменьшение объема матки и миомы, более высокий уровень гематокрита и сокращение времени хирургического вмешательства и госпитализации [34]. Кроме того, предоперационное использование может превратить абдоминальную операцию в вагинальную или избежать срединного разреза брюшной полости. [34] Однако есть возможные недостатки для предоперационного использования, особенно когда миомэктомия является запланированным лечением, например, сложная энуклеация миомы, потеря плоскостей расщепления и более высокий риск рецидива из-за уменьшения ранее мелких миом до неопределяемых хирургическим путем.[35] Другими возможными проблемами являются возможность отсрочки установления диагноза лейомиосаркомы, большая степень гиалинизации опухоли и риск массивного кровотечения из-за дегенерации опухоли. [36]
В попытке использовать GnRH-a в качестве долгосрочного лечения UF, было изучено одновременное использование гормональных заместительных схем как средство уменьшения гипоэстрогенных побочных эффектов, стратегия, известная как добавочная терапия. Одновременное применение ежедневного подкожного лейпролида и ежедневного перорального приема МПА по сравнению с одним только лейпролидом продемонстрировало, что только изолированный лейпролид был связан со значительным уменьшением объема матки, тогда как комбинированная группа показала снижение только на 14% через 6 месяцев.[37] И наоборот, наблюдалось значительное снижение частоты приливов в группе, которая использовала комбинированный MPA. Тиболон 2,5 мг также изучался в качестве дополнительной терапии, и он кажется эффективным вариантом, поскольку наблюдалось облегчение приливов, снижение потери костной массы и отсутствие снижения эффективности лечения. [38] Другие препараты также были протестированы в небольших РКИ, такие как прогестерон с безразличными результатами, ралоксифен и комбинированные эстроген-прогестероны со снижением потери костной массы [7].
Антагонисты GnRH
В отличие от агонистов GnRH, эти препараты обычно не используются для лечения UF.Основанием для их изучения было то, что отсутствие начального эффекта обострения может привести к более быстрому уменьшению объема матки по сравнению с GnRH-a. Рандомизированное исследование изучало эффект цетрореликса, антагониста ГнРГ, по сравнению с плацебо за 4 недели до хирургического лечения у 109 женщин, продемонстрировав значительное уменьшение объема опухоли (42,3% против 11,1%) [39]. Небольшое открытое исследование, включающее только 19 пациентов, сообщило об эффективности ганиреликса, другого антагониста ГнРГ, в уменьшении объема опухоли и продемонстрировало значительное снижение в среднем за 19 дней.[40] Не было обнаружено исследований, оценивающих антагонисты ГнРГ в качестве долгосрочного лечения миомы, и дооперационное использование по-прежнему не имеет доказательств высокого качества.
SPRM
SPRM структурно сходны с мифепристоном, но обладают как агонистическим, так и антагонистическим действием. Двумя основными препаратами этого класса являются асоприснил и улипристал, причем последний уже одобрен для предоперационного применения в некоторых странах. Рандомизированное многоцентровое исследование с участием 129 женщин продемонстрировало значительный контроль AUB после 12 недель лечения асоприснилом с улучшениями у 28-83% участников в зависимости от используемой дозы (5-25 мг, причем последняя составляла самый эффективный).Объем миомы также уменьшился на 36%, а гипоэстрогенные симптомы были минимальными [41]. Улипристал изучался в исследовании не меньшей эффективности с участием 307 женщин по сравнению с лейпролидом, гонадолиберином-альфа, в дозах 5 и 10 мг — исследование под названием PEARL II. Через 3 месяца наблюдалось улучшение маточного кровотечения у 90% пациентов группы 5 мг, 98% группы 10 мг и 89% группы лейпролида. Объем миомы снизился на 36%, 42% и 53% в трех группах соответственно. [42] Та же исследовательская группа также сравнила улипристал с плацебо для предоперационного лечения женщин с УФ в исследовании PEARL I.Они сообщили об эффективном контроле маточного кровотечения у 91% женщин, получавших 5 мг, и у 92% женщин, получавших 10 мг, по сравнению с 19% женщин, получавших плацебо. Объем миомы также снизился до 21%. [43] Оба исследования PEARL привели к одобрению улипристала в Европейском Союзе в качестве предоперационного средства для лечения умеренных и тяжелых симптомов, связанных с УФ. Однако долгосрочная безопасность этого класса препаратов вызывает споры. В исследовании PEARL II только у одной женщины из 200, получавших лекарство, развилась простая гиперплазия эндометрия, но до 59% тех, кто получал улипристал, развили нефизиологические изменения эндометрия, которые, по-видимому, были конкретно связаны с действием SPRM. [44] по сравнению с 12% получавших лейпролид.[42] Другое исследование улипристала, в котором приняли участие 546 женщин, не сообщило об изменениях эндометрия. [45]
Наряду с антипрогестеронами, SPRM являются потенциально эффективным средством лечения миомы. Тем не менее, существуют опасения по поводу безопасности при длительном применении, и необходимо убедиться в долгосрочной безопасности эндометрия, прежде чем эти агенты можно будет использовать в качестве исключительно медицинских методов лечения. Однако дооперационное использование было признано безопасным и эффективным.
Селективные модуляторы рецепторов эстрогена
Эти молекулы обладают агонисто-антагонистической активностью в отношении рецепторов эстрогена (ER) с различным действием в различных чувствительных к эстрогену тканях.Основными агентами этого класса являются тамоксифен, часто используемый при лечении рака груди, и ралоксифен, используемый в качестве антирезорбтивного препарата при лечении остеопороза. Они вызвали интерес к лечению лейомиомы из-за своего антиэстрогенного потенциала. Тамоксифен оказывает агонистическое действие на ЭП эндометрия и несет риск развития патологии эндометрия. Также есть сообщения о значительном росте лейомиомы у женщин с миомой, которые использовали препарат для лечения рака груди.[46] Ралоксифен, с другой стороны, имеет более благоприятный профиль, и рандомизированное клиническое исследование с участием 70 женщин с миомой показало уменьшение объема на 40% в течение периода наблюдения до 1 года при использовании 60 мг в день. Однако в исследовании участвовали только женщины в постменопаузе, и неизвестно, сохраняется ли эта эффективность у женщин в пременопаузе. [47] Нет никаких доказательств высокого качества относительно использования SERMS для лечения миомы.
Ингибиторы ароматазы
Эти агенты подавляют активность фермента ароматазы, ответственного за превращение андрогенов в эстрогены.Было замечено, что клетки УФ могут нести внутреннюю способность секретировать эстрогены из-за экспрессии ароматазы, что привело к экспериментальному использованию этого класса лекарств для лечения УФ. Рандомизированное исследование с участием 60 женщин с миомой в пременопаузе, сравнивающее летрозол, ингибитор ароматазы, с трипторелином, GnRH-a, продемонстрировало значительное уменьшение объема опухоли для обоих препаратов (45% против 33%) [48]. Однако ни один пациент в группе летрозола не жаловался на приливы, в то время как 96% в группе GnRH-a жаловались.Другое клиническое испытание, открытое исследование с участием 20 женщин с миомой, изучало действие анастрозола на объем матки и на жалобы на маточное кровотечение и дисменорею, продемонстрировав уменьшение объема на 9,3% и значительное уменьшение отраженных симптомов [49]. Исследование, оценивающее влияние анастрозола на объемы миомы и кровоток, также продемонстрировало уменьшение объема опухолей (уменьшение на 40,9%, P <0,01), но не показало различий в параметрах Доплера, что свидетельствует о несосудистом механизм действия для уменьшения объема опухоли.[50] Все еще необходимы более надежные доказательства эффективности и безопасности этого класса лекарств, прежде чем они смогут широко применяться.
Даназол
Даназол — синтетический стероид, структурно подобный тестостерону, который оказывает ингибирующее действие на синтез половых стероидов и непосредственно ингибирует рецептор прогестерона. Он чаще использовался при лечении эндометриоза, но его эффективность при лечении УФ оценивалась в некоторых исследованиях. Небольшое исследование с участием 20 женщин продемонстрировало значительное уменьшение объема опухоли (23.6% ± 5%) и от частичного до полного симптоматического улучшения, которое сохранялось через 6 месяцев после отмены лечения. [51] Однако более качественные исследования отсутствуют, а систематический обзор Кокрановского сотрудничества не смог найти никаких РКИ, подтверждающих эффективность этого лечения. [52] Кроме того, даназол имеет значительные побочные эффекты из-за своего андрогенного действия, включая увеличение веса, угри и гирсутизм. [53]
Гестринон
Гестринон — стероид с антиэстрогенным и антипрогестагенным действием, также используемый при лечении эндометриоза.Он был изучен для лечения УФ в прошлом, с уменьшением объема миомы до 60%. [54] Недавно опубликованное открытое исследование, в котором приняли участие 16 женщин, продемонстрировало аменорею у 69% участников после 6 месяцев лечения вместе с уменьшением объема опухоли на 32% ± 10,8%. Как и в случае с даназолом, существует очень мало убедительных доказательств в поддержку использования гестринона при лечении миомы.
Выводы
Лечение УФ должно быть индивидуальным.У значительной части женщин миома будет диагностирована при обращении за медицинской помощью по поводу других жалоб или при выполнении визуализирующих исследований по другим показаниям. Этим женщинам необходимо проконсультировать о характеристиках заболевания, особенно тем, у которых нет симптомов. Для женщин, обращающихся за лечением из-за жалоб, связанных с УФ, при консультировании по лечению необходимо принимать во внимание характер и характеристики симптомов, возраст пациентки и стремление к бесплодию в будущем. Объем миомы сам по себе не следует рассматривать как показание к хирургическому вмешательству, и женщинам, у которых нет симптомов, может потребоваться не что иное, как регулярное повторное обследование.Однако большие миомы заслуживают внимания, особенно если произошел быстрый рост. Нет единого мнения о том, следует ли пациентам с большими и быстрорастущими узелками всегда получать хирургическое лечение, несмотря на отсутствие симптомов. Методы визуализации и дозировка ЛДГ могут помочь в принятии решения.
GnRH-a — наиболее эффективные препараты для улучшения симптомов и уменьшения объема опухоли, но побочные эффекты и максимальная продолжительность безопасного использования ограничивают их клиническое применение. Пациентам с хорошим ответом могут быть предложены стратегии, предусматривающие долгосрочное использование ГнРГ-α с дополнительной терапией, чтобы избежать хирургического вмешательства.Имеются ограниченные данные о влиянии КОК и прогестагенов, но опубликованные исследования показали незначительное уменьшение объема матки и улучшение характера кровотечений. Эти препараты могут быть интересным первоначальным выбором из-за их потенциальной пользы, низкой стоимости и относительной безопасности. ЛНГ-ВМС может быть предложена как эффективный вариант лечения кровотечений у женщин с миомой, не подслизистой под слизистую оболочку. Кратковременное использование SPRM безопасно, и улипристал уже одобрен для предоперационного лечения УФ в некоторых регионах.Долгосрочное использование SPRM и антипрогестагенов показывает многообещающие результаты в качестве эффективного долгосрочного лечения миомы. Однако безопасность эндометрия после длительного использования по-прежнему вызывает беспокойство у этих агентов. Экспериментальные методы лечения, такие как ингибиторы ароматазы и SERMS, по-прежнему мало применимы в клинических условиях.
При консультировании женщин по поводу возможных стратегий решения жалоб, связанных с миомой, всегда следует учитывать фармакологическое лечение УФ.Многие женщины предпочтут длительное использование лекарств какой-либо форме инвазивного лечения. Опубликованные данные подтверждают эффективность многих агентов для контроля симптомов, а испытание медикаментозного лечения у отобранных и мотивированных пациентов может устранить необходимость в хирургическом вмешательстве.
Фармакологическое лечение миомы матки
Реферат
Миома матки (УФ) — распространенные доброкачественные гинекологические опухоли, поражающие одну из трех-четырех женщин, с оценками до 80%, в зависимости от исследуемой популяции.Их этиология точно не установлена, но они находятся под влиянием нескольких факторов риска, таких как раннее менархе, нерожание и семейный анамнез. Более чем у 50% пораженных женщин симптомы отсутствуют, но поражения могут быть связаны с неприятными симптомами, такими как аномальное маточное кровотечение, боль в области таза и вздутие живота или симптомы мочеиспускания. Лечение УФ является классическим хирургическим методом; тем не менее, доступны различные медицинские варианты, обеспечивающие контроль симптомов при сведении к минимуму рисков и осложнений. В большом количестве клинических испытаний оценивали обычно используемые медицинские методы лечения и потенциально эффективные новые.Путем всестороннего поиска литературы с использованием баз данных PubMed, EMBASE, CENTRAL, Scopus и Google Scholar, в который мы включили 41 исследование из 7658 результатов, мы тщательно изучили различные фармакологические варианты, доступные для лечения УФ, их показания, преимущества и недостатки.
Ключевые слова: Комбинированный, Медикаментозная терапия, Миома, Гонадотропин-рилизинг-гормон, Лейомиома, Оральные контрацептивы, Прогестины, Матка
Введение
Миома матки (УФ), также известная как лейомиома матки, является наиболее распространенными доброкачественными гинекологическими опухолями. .По оценкам, они поражают до 80% женщин к 50 годам; однако распространенность симптоматических пациентов намного ниже, достигая 20-30% этих женщин [1]. Этиология УФ обычно неизвестна, но были описаны многие генетические, гормональные и биологические особенности заболевания, способствующие его пониманию. Предрасполагающие факторы обычно накладываются друг на друга; тем не менее, предполагается, что влияние каждого фактора связано с его влиянием на уровни и метаболизм половых стероидов и их метаболитов.[2] Классически признанными факторами риска являются ожирение [3], более молодой возраст начала менархе [4], нерожание, чернокожая этническая принадлежность [5] и возраст, причем пик заболеваемости приходится на четвертое десятилетие [6]. НФ обычно связывают с различными симптомами, такими как аномальное маточное кровотечение (АМК), тазовая боль и симптомы мочеиспускания, но нет высококачественных данных, подтверждающих эти ассоциации. [7] AUB был показан у 64% женщин с миомой по сравнению с 28% женщин без этого заболевания [8], тогда как другие исследования не смогли продемонстрировать связь между миомой и более тяжелым кровотечением.[9] Хотя обсервационные исследования по этому вопросу часто дают противоречивые результаты, интересное исследование взаимосвязи миомы и функции эндометрия показало дефектную децидуализацию и гемостаз в эндометрии у женщин с миомой, предлагая возможный механизм общего клинического наблюдения повышенного кровотечение в этой группе женщин. [10] Более высокая частота тяжелой дисменореи также не была продемонстрирована у женщин с миомой, хотя диспареуния и циклическая тазовая боль умеренной интенсивности были несколько увеличены.[11] Однако для большинства женщин с лейомиомой связь между симптомами и заболеванием все еще остается предметом дискуссий.
Медицинское лечение может уменьшить симптомы, потенциально связанные с миомой. Хотя большинство из них не способны лечить саму опухоль и приводят к заметному уменьшению объема миомы, симптоматический контроль все же может быть достигнут у многих пациентов, которые могут предпочесть лечение своих состояний медикаментами, а не прибегать к инвазивным процедурам. Цель этого повествовательного обзора — собрать доказательства, подтверждающие все доступные медицинские методы лечения лейомиомы матки, как классические, так и новые, пытаясь ответить на повторяющиеся вопросы о том, эффективны ли они для лечения симптомов, обычно приписываемых миоме.Краткое изложение медицинских методов лечения, часто используемых в клинической практике, представлено в. предлагает алгоритм медицинского управления на основе обсуждений, представленных в этом обзоре.
Таблица 1
Краткое изложение медицинских методов лечения, используемых в клинической практике для лечения лейомиомы матки
Предлагаемый алгоритм лечения лейомиомы матки с упором на лечение
Методы поиска литературы
Комплексный поиск в PubMed, EMBASE, CENTRAL, Базы данных Scopus и Google Scholar выполнялись с момента их создания.Ключевые слова, использованные для поиска: (фибромы ИЛИ лейомиома ИЛИ лейома * ИЛИ миома *) И (медицинский ИЛИ лекарственный препарат ИЛИ негормональный ИЛИ гонадотропин-рилизинг-гормон (ГнРГ) ИЛИ гонадорелин ИЛИ внутриматочная система, высвобождающая левоноргестрел (ЛНГ-ВМС) ИЛИ левоноргестрел ИЛИ прогестагены ИЛИ прогест * ИЛИ мифепристон ИЛИ улипристал ИЛИ асоприснил ИЛИ селективные модуляторы рецепторов прогестерона (SPRM) ИЛИ ралоксифен ИЛИ тамоксифен ИЛИ гестринон). Стратегия поиска принесла 7658 результатов. Заголовки и аннотации были проверены на предмет представляющих интерес исследований.Предпочтение было отдано крупным рандомизированным контролируемым исследованиям, но исследования с другим дизайном также оценивались при отсутствии доказательств более высокого качества. В общей сложности было отобрано 41 исследование для обсуждения различных вариантов лечения, включая рандомизированные контролируемые испытания (РКИ), проспективные обсервационные испытания и ретроспективные исследования.
Выжидательная тактика
Самым простым вариантом лечения при диагнозе УФ является клиническое наблюдение. Как упоминалось ранее, у значительной части женщин миома протекает бессимптомно.Для таких женщин консультирование относительно доброкачественного характера заболевания и возможности выжидательного лечения поражения без какого-либо вмешательства почти всегда является лучшим вариантом [12]. Не существует доступного метода, который мог бы предсказать потенциал поражения к росту или появлению симптомов, но группы плацебо клинических испытаний с участием женщин с УФ не показали значительного изменения объема матки в течение 6–12 месяцев наблюдения [13]. Выжидательная тактика также может быть лучшим выбором для женщин, приближающихся к менопаузальному переходу, поскольку поражения обычно уменьшаются в объеме и становятся бессимптомными после менопаузы.[7] За более крупными миомами также можно наблюдать без значительного риска, но важно напомнить пациенту, что существует риск трансформации в лейомиосаркому, хотя и низкий — 0,26%. [14] Диагностика лейомиосаркомы среди женщин является сложной задачей, поскольку клинические проявления, такие как пальпируемое образование в брюшной полости, AUB и боль или давление в области таза, обычно совпадают с таковыми при лейомиомах. Быстрый рост опухоли классически является подозрительным признаком лейомиосаркомы, и некоторые авторы считают удвоение объема через 3–6 месяцев предупреждающим знаком.Особенности опухолей при визуализации также предоставляют некоторую информацию, а новые методы могут облегчить различение доброкачественных и злокачественных случаев. Два комбинированных метода магнитно-резонансной томографии (МРТ), диффузионно-взвешенная визуализация и кажущийся коэффициент диффузии, продемонстрировали высокую точность со 100% чувствительностью и специфичностью в опубликованных сериях [15]. Сочетание определения лактатдегидрогеназы (ЛДГ) и ее изоферментов в сыворотке с МРТ также показало высокую точность [16].
Фармакологическое лечение
Негормональные
Нестероидные противовоспалительные препараты (НПВП) и антифибринолитики являются негормональными альтернативами, используемыми для лечения УФ.НПВП обычно назначают для лечения АУБ, особенно в случаях без выявленной органической патологии. Однако данные о лечении кровотечений, связанных с УФ, недостаточны. В одном рандомизированном контролируемом исследовании было выявлено снижение на 36% неорганических AUB, но не наблюдалось устойчивого улучшения кровотечений, связанных с УФ [17].
Транексамовая кислота ингибирует тканевый активатор плазминогена, который проявляет фибринолитическую активность и разрушает сгустки; результат — антифибринолитическая активность. Его эффективность в контроле кровотечения, связанного с УФ, является спорной [18], а также связана с более высоким риском некроза и инфаркта миомы (отношение шансов [OR] = 3.6; 95% доверительный интервал [ДИ] = 1,83–6,07) [19] Несмотря на отсутствие высококачественных доказательств, негормональные методы лечения обычно используются для контроля симптомов во время эпизода острого маточного кровотечения, связанного с НФ.
Комбинированные оральные контрацептивы
В прошлом КОК считались фактором риска роста миомы. Сегодня известно, что эти риски очень маловероятны, и метаанализ исследований, оценивающих связь КОК с ростом миомы, продемонстрировал 17% снижение риска роста у текущих пользователей, хотя авторы предупредили о значительной неоднородности среди включенных испытания.[20] РКИ, сравнивающее КОК с ЛНГ-ВМС для лечения миомы, показало превосходство ЛНГ-ВМС, но КОК по-прежнему продемонстрировал улучшение менструальной кровопотери и отсутствие значительного изменения объема опухолей. [21] Наблюдательное исследование КПК по сравнению с плацебо также показало снижение более чем на 2 дня менструального кровотечения и улучшение гематокрита без изменения объема матки. [22] Несмотря на отсутствие убедительных доказательств эффективности этих препаратов, испытание КОК может быть эффективным у некоторых женщин с миомой.
Пероральные и инъекционные прогестагены
Хотя постоянные системные прогестагены могут использоваться в случаях неорганических AUB, [23] отсутствуют доказательства высокого качества, оценивающие эффективность этих препаратов при лечении AUB, связанных с миомой. В одном исследовании триместральное депо медроксипрогестерона ацетат (MPA) использовалось у двадцати женщин с кровотечением, связанным с УФ. Через 6 месяцев у 30% была аменорея, у 70% наблюдалось улучшение картины кровотечения и у 15% наблюдалось повышение гематокрита. Объемы матки и миомы уменьшились на 48% и 33% соответственно.[24] Были обнаружены два других исследования, оценивающих эффективность пероральных прогестагенов у женщин с миомой. Один из них сравнил линестренол, пероральный прогестаген, с лейпролидом, агонистом гонадолиберина, и не продемонстрировал существенной разницы между лечением, направленным на уменьшение боли в области таза (отношение рисков [RR] = 1,48, 95% CI = 0,59–3,71) и маточным кровотечением (RR). = 2,41, 95% ДИ = 0,90-6,49). [25] Другое исследование, в котором участвовали только 18 пациентов, сравнивало диеногест, пероральный прогестаген, с лейпролидом, демонстрируя значительное уменьшение объема опухоли при обоих вариантах лечения (50% и 60% соответственно).[26] Норэтистерон — еще один пероральный прогестаген, который обычно используется в условиях ограниченных ресурсов в дозах от 15 до 30 мг в день. Однако мы не смогли найти никаких доказательств, подтверждающих такое использование. В некоторых случаях лечение миомы прогестагенами может быть эффективным, но такое лечение было связано с гистопатологическими изменениями, которые могут быть ошибочно приняты за лейомиосаркому или гладкомышечные опухоли с неизвестным злокачественным потенциалом, такие как увеличение клеточности и митотической активности [27]. Таким образом, важно принимать во внимание историю использования прогестагена, когда эти изменения выявляются в гистопатологическом исследовании образца миомы.
Внутриматочная система с высвобождением прогестагена
ЛНГ-ВМС была представлена в качестве противозачаточного средства, но была признана эффективным средством лечения неорганических АУБ, снижающим его интенсивность и улучшающим анемию. Поэтому его использование для лечения кровотечений, связанных с УФ, вскоре было исследовано. Проспективное исследование, сравнивающее эффективность ЛНГ-ВМС в улучшении AUB в двух группах женщин, с миомой и без нее, продемонстрировало снижение интенсивности кровотечения на 86% в обеих группах.Через 4 года произошло уменьшение на 99,5% в обеих группах, а также уменьшение объема матки в группе с миомой [28]. Другое исследование, рандомизированное контролируемое исследование, сравнивающее ЛНГ-ВМС с низкими дозами КОК у женщин с миомой, продемонстрировало, что первое было более эффективным в снижении кровотечения, связанного с УФ, чем второе, хотя испытание пострадало с высокой скоростью истощения и оценивало маточное кровотечение в всего 22 пациента. В группе ЛНГ-ВМС наблюдалось значительное уменьшение менструальной кровопотери и объема матки, в то время как гематокрит увеличился.[21] В оба исследования были исключены женщины с подслизистыми миомами, вызвавшими деформацию полости матки. Следовательно, ЛНГ-ВМС, вероятно, является эффективным вариантом для выбранных женщин с симптомами без деформации эндометрия. [21,28]
Антипрогестероны
Мифепристон, ранее известный как RU486, действует путем ингибирования рецепторов прогестерона, которые, по-видимому, играют решающую роль. при росте ст. Ежедневный прием мифепристона 5 мг и 10 мг показал уменьшение объема матки на 48% через 6 месяцев и на 52% через 1 год для обеих доз.Аменорея возникла у 65% женщин в течение 6 месяцев и у 70% женщин в течение 1 года. [29] Кокрановский систематический обзор продемонстрировал, что мифепристон снижает кровотечение, связанное с УФ, и улучшает качество жизни, характерное для миомы, без уменьшения объема миомы [30]. Однако долгосрочное использование по-прежнему вызывает споры из-за способности вызывать патологию эндометрия. [29] До тех пор, пока не будет документально подтверждена долгосрочная безопасность эндометрия, к использованию мифепристона для лечения миомы следует относиться с осторожностью.
Аналоги гонадотропин-рилизинг гормона
Эти молекулы вызывают состояние гипоэстрогении из-за угнетения оси гонад с последующим гипогонадизмом.В отличие от КОК или прогестеронов, GnRH-a последовательно уменьшает объем фиброзных опухолей и контролирует симптомы. Первоначально они увеличивают секрецию гонадотропина, явление, известное как эффект обострения, но после конкуренции с молекулой GnRH они вызывают подавление рецепторов GnRH. Другой важный механизм — снижение экспрессии нескольких важных эффекторов роста миомы (инсулиноподобный фактор роста 1, эпидермальный фактор роста и трансформирующий фактор роста бета).[31]
В крупнейшем исследовании, оценивающем уменьшение объема УФ под действием ГнРГ-а, использовалось 3,75 мг ацетата лейпролида в ежемесячных дозах и было показано уменьшение объема миомы на 36% через 3 месяца и на 45% через 6 месяцев. Также было отмечено значительное улучшение гематокрита. [13] Однако эти препараты обычно вызывают серьезные побочные эффекты, такие как приливы, бессонница, расстройства настроения, ощущение сухости влагалища и головные боли. Тем не менее, процент выбытия до 12 недель из-за этих побочных эффектов невелик (6%).Потеря минеральной плотности костей (МПК) — еще одна важная проблема, поскольку она почти универсальна у женщин с гипоэстрогеном в постменопаузе. Исследования, оценивающие использование GnRH-a на срок до 6 месяцев, не показали значительной потери костной массы, и этот период времени обычно считается безопасным. [32] Однако через 6 месяцев после отмены лечения МПК была восстановлена лишь частично в исследовании, оценивающем плотность костной ткани после лечения ГнРГ-а [33].
Обычно эти агенты используются до операции с целью уменьшения объема миомы, улучшения гематокрита, уменьшения потребности в переливании крови и обеспечения менее инвазивных хирургических методов.Метаанализ 14 исследований, оценивающих использование этих препаратов в течение 3-4 месяцев до операции, продемонстрировал уменьшение объема матки и миомы, более высокий уровень гематокрита и сокращение времени хирургического вмешательства и госпитализации [34]. Кроме того, предоперационное использование может превратить абдоминальную операцию в вагинальную или избежать срединного разреза брюшной полости. [34] Однако есть возможные недостатки для предоперационного использования, особенно когда миомэктомия является запланированным лечением, например, сложная энуклеация миомы, потеря плоскостей расщепления и более высокий риск рецидива из-за уменьшения ранее мелких миом до неопределяемых хирургическим путем.[35] Другими возможными проблемами являются возможность отсрочки установления диагноза лейомиосаркомы, большая степень гиалинизации опухоли и риск массивного кровотечения из-за дегенерации опухоли. [36]
В попытке использовать GnRH-a в качестве долгосрочного лечения UF, было изучено одновременное использование гормональных заместительных схем как средство уменьшения гипоэстрогенных побочных эффектов, стратегия, известная как добавочная терапия. Одновременное применение ежедневного подкожного лейпролида и ежедневного перорального приема МПА по сравнению с одним только лейпролидом продемонстрировало, что только изолированный лейпролид был связан со значительным уменьшением объема матки, тогда как комбинированная группа показала снижение только на 14% через 6 месяцев.[37] И наоборот, наблюдалось значительное снижение частоты приливов в группе, которая использовала комбинированный MPA. Тиболон 2,5 мг также изучался в качестве дополнительной терапии, и он кажется эффективным вариантом, поскольку наблюдалось облегчение приливов, снижение потери костной массы и отсутствие снижения эффективности лечения. [38] Другие препараты также были протестированы в небольших РКИ, такие как прогестерон с безразличными результатами, ралоксифен и комбинированные эстроген-прогестероны со снижением потери костной массы [7].
Антагонисты GnRH
В отличие от агонистов GnRH, эти препараты обычно не используются для лечения UF.Основанием для их изучения было то, что отсутствие начального эффекта обострения может привести к более быстрому уменьшению объема матки по сравнению с GnRH-a. Рандомизированное исследование изучало эффект цетрореликса, антагониста ГнРГ, по сравнению с плацебо за 4 недели до хирургического лечения у 109 женщин, продемонстрировав значительное уменьшение объема опухоли (42,3% против 11,1%) [39]. Небольшое открытое исследование, включающее только 19 пациентов, сообщило об эффективности ганиреликса, другого антагониста ГнРГ, в уменьшении объема опухоли и продемонстрировало значительное снижение в среднем за 19 дней.[40] Не было обнаружено исследований, оценивающих антагонисты ГнРГ в качестве долгосрочного лечения миомы, и дооперационное использование по-прежнему не имеет доказательств высокого качества.
SPRM
SPRM структурно сходны с мифепристоном, но обладают как агонистическим, так и антагонистическим действием. Двумя основными препаратами этого класса являются асоприснил и улипристал, причем последний уже одобрен для предоперационного применения в некоторых странах. Рандомизированное многоцентровое исследование с участием 129 женщин продемонстрировало значительный контроль AUB после 12 недель лечения асоприснилом с улучшениями у 28-83% участников в зависимости от используемой дозы (5-25 мг, причем последняя составляла самый эффективный).Объем миомы также уменьшился на 36%, а гипоэстрогенные симптомы были минимальными [41]. Улипристал изучался в исследовании не меньшей эффективности с участием 307 женщин по сравнению с лейпролидом, гонадолиберином-альфа, в дозах 5 и 10 мг — исследование под названием PEARL II. Через 3 месяца наблюдалось улучшение маточного кровотечения у 90% пациентов группы 5 мг, 98% группы 10 мг и 89% группы лейпролида. Объем миомы снизился на 36%, 42% и 53% в трех группах соответственно. [42] Та же исследовательская группа также сравнила улипристал с плацебо для предоперационного лечения женщин с УФ в исследовании PEARL I.Они сообщили об эффективном контроле маточного кровотечения у 91% женщин, получавших 5 мг, и у 92% женщин, получавших 10 мг, по сравнению с 19% женщин, получавших плацебо. Объем миомы также снизился до 21%. [43] Оба исследования PEARL привели к одобрению улипристала в Европейском Союзе в качестве предоперационного средства для лечения умеренных и тяжелых симптомов, связанных с УФ. Однако долгосрочная безопасность этого класса препаратов вызывает споры. В исследовании PEARL II только у одной женщины из 200, получавших лекарство, развилась простая гиперплазия эндометрия, но до 59% тех, кто получал улипристал, развили нефизиологические изменения эндометрия, которые, по-видимому, были конкретно связаны с действием SPRM. [44] по сравнению с 12% получавших лейпролид.[42] Другое исследование улипристала, в котором приняли участие 546 женщин, не сообщило об изменениях эндометрия. [45]
Наряду с антипрогестеронами, SPRM являются потенциально эффективным средством лечения миомы. Тем не менее, существуют опасения по поводу безопасности при длительном применении, и необходимо убедиться в долгосрочной безопасности эндометрия, прежде чем эти агенты можно будет использовать в качестве исключительно медицинских методов лечения. Однако дооперационное использование было признано безопасным и эффективным.
Селективные модуляторы рецепторов эстрогена
Эти молекулы обладают агонисто-антагонистической активностью в отношении рецепторов эстрогена (ER) с различным действием в различных чувствительных к эстрогену тканях.Основными агентами этого класса являются тамоксифен, часто используемый при лечении рака груди, и ралоксифен, используемый в качестве антирезорбтивного препарата при лечении остеопороза. Они вызвали интерес к лечению лейомиомы из-за своего антиэстрогенного потенциала. Тамоксифен оказывает агонистическое действие на ЭП эндометрия и несет риск развития патологии эндометрия. Также есть сообщения о значительном росте лейомиомы у женщин с миомой, которые использовали препарат для лечения рака груди.[46] Ралоксифен, с другой стороны, имеет более благоприятный профиль, и рандомизированное клиническое исследование с участием 70 женщин с миомой показало уменьшение объема на 40% в течение периода наблюдения до 1 года при использовании 60 мг в день. Однако в исследовании участвовали только женщины в постменопаузе, и неизвестно, сохраняется ли эта эффективность у женщин в пременопаузе. [47] Нет никаких доказательств высокого качества относительно использования SERMS для лечения миомы.
Ингибиторы ароматазы
Эти агенты подавляют активность фермента ароматазы, ответственного за превращение андрогенов в эстрогены.Было замечено, что клетки УФ могут нести внутреннюю способность секретировать эстрогены из-за экспрессии ароматазы, что привело к экспериментальному использованию этого класса лекарств для лечения УФ. Рандомизированное исследование с участием 60 женщин с миомой в пременопаузе, сравнивающее летрозол, ингибитор ароматазы, с трипторелином, GnRH-a, продемонстрировало значительное уменьшение объема опухоли для обоих препаратов (45% против 33%) [48]. Однако ни один пациент в группе летрозола не жаловался на приливы, в то время как 96% в группе GnRH-a жаловались.Другое клиническое испытание, открытое исследование с участием 20 женщин с миомой, изучало действие анастрозола на объем матки и на жалобы на маточное кровотечение и дисменорею, продемонстрировав уменьшение объема на 9,3% и значительное уменьшение отраженных симптомов [49]. Исследование, оценивающее влияние анастрозола на объемы миомы и кровоток, также продемонстрировало уменьшение объема опухолей (уменьшение на 40,9%, P <0,01), но не показало различий в параметрах Доплера, что свидетельствует о несосудистом механизм действия для уменьшения объема опухоли.[50] Все еще необходимы более надежные доказательства эффективности и безопасности этого класса лекарств, прежде чем они смогут широко применяться.
Даназол
Даназол — синтетический стероид, структурно подобный тестостерону, который оказывает ингибирующее действие на синтез половых стероидов и непосредственно ингибирует рецептор прогестерона. Он чаще использовался при лечении эндометриоза, но его эффективность при лечении УФ оценивалась в некоторых исследованиях. Небольшое исследование с участием 20 женщин продемонстрировало значительное уменьшение объема опухоли (23.6% ± 5%) и от частичного до полного симптоматического улучшения, которое сохранялось через 6 месяцев после отмены лечения. [51] Однако более качественные исследования отсутствуют, а систематический обзор Кокрановского сотрудничества не смог найти никаких РКИ, подтверждающих эффективность этого лечения. [52] Кроме того, даназол имеет значительные побочные эффекты из-за своего андрогенного действия, включая увеличение веса, угри и гирсутизм. [53]
Гестринон
Гестринон — стероид с антиэстрогенным и антипрогестагенным действием, также используемый при лечении эндометриоза.Он был изучен для лечения УФ в прошлом, с уменьшением объема миомы до 60%. [54] Недавно опубликованное открытое исследование, в котором приняли участие 16 женщин, продемонстрировало аменорею у 69% участников после 6 месяцев лечения вместе с уменьшением объема опухоли на 32% ± 10,8%. Как и в случае с даназолом, существует очень мало убедительных доказательств в поддержку использования гестринона при лечении миомы.
Выводы
Лечение УФ должно быть индивидуальным.У значительной части женщин миома будет диагностирована при обращении за медицинской помощью по поводу других жалоб или при выполнении визуализирующих исследований по другим показаниям. Этим женщинам необходимо проконсультировать о характеристиках заболевания, особенно тем, у которых нет симптомов. Для женщин, обращающихся за лечением из-за жалоб, связанных с УФ, при консультировании по лечению необходимо принимать во внимание характер и характеристики симптомов, возраст пациентки и стремление к бесплодию в будущем. Объем миомы сам по себе не следует рассматривать как показание к хирургическому вмешательству, и женщинам, у которых нет симптомов, может потребоваться не что иное, как регулярное повторное обследование.Однако большие миомы заслуживают внимания, особенно если произошел быстрый рост. Нет единого мнения о том, следует ли пациентам с большими и быстрорастущими узелками всегда получать хирургическое лечение, несмотря на отсутствие симптомов. Методы визуализации и дозировка ЛДГ могут помочь в принятии решения.
GnRH-a — наиболее эффективные препараты для улучшения симптомов и уменьшения объема опухоли, но побочные эффекты и максимальная продолжительность безопасного использования ограничивают их клиническое применение. Пациентам с хорошим ответом могут быть предложены стратегии, предусматривающие долгосрочное использование ГнРГ-α с дополнительной терапией, чтобы избежать хирургического вмешательства.Имеются ограниченные данные о влиянии КОК и прогестагенов, но опубликованные исследования показали незначительное уменьшение объема матки и улучшение характера кровотечений. Эти препараты могут быть интересным первоначальным выбором из-за их потенциальной пользы, низкой стоимости и относительной безопасности. ЛНГ-ВМС может быть предложена как эффективный вариант лечения кровотечений у женщин с миомой, не подслизистой под слизистую оболочку. Кратковременное использование SPRM безопасно, и улипристал уже одобрен для предоперационного лечения УФ в некоторых регионах.Долгосрочное использование SPRM и антипрогестагенов показывает многообещающие результаты в качестве эффективного долгосрочного лечения миомы. Однако безопасность эндометрия после длительного использования по-прежнему вызывает беспокойство у этих агентов. Экспериментальные методы лечения, такие как ингибиторы ароматазы и SERMS, по-прежнему мало применимы в клинических условиях.
При консультировании женщин по поводу возможных стратегий решения жалоб, связанных с миомой, всегда следует учитывать фармакологическое лечение УФ.Многие женщины предпочтут длительное использование лекарств какой-либо форме инвазивного лечения. Опубликованные данные подтверждают эффективность многих агентов для контроля симптомов, а испытание медикаментозного лечения у отобранных и мотивированных пациентов может устранить необходимость в хирургическом вмешательстве.
Фармакологическое лечение миомы матки
Реферат
Миома матки (УФ) — распространенные доброкачественные гинекологические опухоли, поражающие одну из трех-четырех женщин, с оценками до 80%, в зависимости от исследуемой популяции.Их этиология точно не установлена, но они находятся под влиянием нескольких факторов риска, таких как раннее менархе, нерожание и семейный анамнез. Более чем у 50% пораженных женщин симптомы отсутствуют, но поражения могут быть связаны с неприятными симптомами, такими как аномальное маточное кровотечение, боль в области таза и вздутие живота или симптомы мочеиспускания. Лечение УФ является классическим хирургическим методом; тем не менее, доступны различные медицинские варианты, обеспечивающие контроль симптомов при сведении к минимуму рисков и осложнений. В большом количестве клинических испытаний оценивали обычно используемые медицинские методы лечения и потенциально эффективные новые.Путем всестороннего поиска литературы с использованием баз данных PubMed, EMBASE, CENTRAL, Scopus и Google Scholar, в который мы включили 41 исследование из 7658 результатов, мы тщательно изучили различные фармакологические варианты, доступные для лечения УФ, их показания, преимущества и недостатки.
Ключевые слова: Комбинированный, Медикаментозная терапия, Миома, Гонадотропин-рилизинг-гормон, Лейомиома, Оральные контрацептивы, Прогестины, Матка
Введение
Миома матки (УФ), также известная как лейомиома матки, является наиболее распространенными доброкачественными гинекологическими опухолями. .По оценкам, они поражают до 80% женщин к 50 годам; однако распространенность симптоматических пациентов намного ниже, достигая 20-30% этих женщин [1]. Этиология УФ обычно неизвестна, но были описаны многие генетические, гормональные и биологические особенности заболевания, способствующие его пониманию. Предрасполагающие факторы обычно накладываются друг на друга; тем не менее, предполагается, что влияние каждого фактора связано с его влиянием на уровни и метаболизм половых стероидов и их метаболитов.[2] Классически признанными факторами риска являются ожирение [3], более молодой возраст начала менархе [4], нерожание, чернокожая этническая принадлежность [5] и возраст, причем пик заболеваемости приходится на четвертое десятилетие [6]. НФ обычно связывают с различными симптомами, такими как аномальное маточное кровотечение (АМК), тазовая боль и симптомы мочеиспускания, но нет высококачественных данных, подтверждающих эти ассоциации. [7] AUB был показан у 64% женщин с миомой по сравнению с 28% женщин без этого заболевания [8], тогда как другие исследования не смогли продемонстрировать связь между миомой и более тяжелым кровотечением.[9] Хотя обсервационные исследования по этому вопросу часто дают противоречивые результаты, интересное исследование взаимосвязи миомы и функции эндометрия показало дефектную децидуализацию и гемостаз в эндометрии у женщин с миомой, предлагая возможный механизм общего клинического наблюдения повышенного кровотечение в этой группе женщин. [10] Более высокая частота тяжелой дисменореи также не была продемонстрирована у женщин с миомой, хотя диспареуния и циклическая тазовая боль умеренной интенсивности были несколько увеличены.[11] Однако для большинства женщин с лейомиомой связь между симптомами и заболеванием все еще остается предметом дискуссий.
Медицинское лечение может уменьшить симптомы, потенциально связанные с миомой. Хотя большинство из них не способны лечить саму опухоль и приводят к заметному уменьшению объема миомы, симптоматический контроль все же может быть достигнут у многих пациентов, которые могут предпочесть лечение своих состояний медикаментами, а не прибегать к инвазивным процедурам. Цель этого повествовательного обзора — собрать доказательства, подтверждающие все доступные медицинские методы лечения лейомиомы матки, как классические, так и новые, пытаясь ответить на повторяющиеся вопросы о том, эффективны ли они для лечения симптомов, обычно приписываемых миоме.Краткое изложение медицинских методов лечения, часто используемых в клинической практике, представлено в. предлагает алгоритм медицинского управления на основе обсуждений, представленных в этом обзоре.
Таблица 1
Краткое изложение медицинских методов лечения, используемых в клинической практике для лечения лейомиомы матки
Предлагаемый алгоритм лечения лейомиомы матки с упором на лечение
Методы поиска литературы
Комплексный поиск в PubMed, EMBASE, CENTRAL, Базы данных Scopus и Google Scholar выполнялись с момента их создания.Ключевые слова, использованные для поиска: (фибромы ИЛИ лейомиома ИЛИ лейома * ИЛИ миома *) И (медицинский ИЛИ лекарственный препарат ИЛИ негормональный ИЛИ гонадотропин-рилизинг-гормон (ГнРГ) ИЛИ гонадорелин ИЛИ внутриматочная система, высвобождающая левоноргестрел (ЛНГ-ВМС) ИЛИ левоноргестрел ИЛИ прогестагены ИЛИ прогест * ИЛИ мифепристон ИЛИ улипристал ИЛИ асоприснил ИЛИ селективные модуляторы рецепторов прогестерона (SPRM) ИЛИ ралоксифен ИЛИ тамоксифен ИЛИ гестринон). Стратегия поиска принесла 7658 результатов. Заголовки и аннотации были проверены на предмет представляющих интерес исследований.Предпочтение было отдано крупным рандомизированным контролируемым исследованиям, но исследования с другим дизайном также оценивались при отсутствии доказательств более высокого качества. В общей сложности было отобрано 41 исследование для обсуждения различных вариантов лечения, включая рандомизированные контролируемые испытания (РКИ), проспективные обсервационные испытания и ретроспективные исследования.
Выжидательная тактика
Самым простым вариантом лечения при диагнозе УФ является клиническое наблюдение. Как упоминалось ранее, у значительной части женщин миома протекает бессимптомно.Для таких женщин консультирование относительно доброкачественного характера заболевания и возможности выжидательного лечения поражения без какого-либо вмешательства почти всегда является лучшим вариантом [12]. Не существует доступного метода, который мог бы предсказать потенциал поражения к росту или появлению симптомов, но группы плацебо клинических испытаний с участием женщин с УФ не показали значительного изменения объема матки в течение 6–12 месяцев наблюдения [13]. Выжидательная тактика также может быть лучшим выбором для женщин, приближающихся к менопаузальному переходу, поскольку поражения обычно уменьшаются в объеме и становятся бессимптомными после менопаузы.[7] За более крупными миомами также можно наблюдать без значительного риска, но важно напомнить пациенту, что существует риск трансформации в лейомиосаркому, хотя и низкий — 0,26%. [14] Диагностика лейомиосаркомы среди женщин является сложной задачей, поскольку клинические проявления, такие как пальпируемое образование в брюшной полости, AUB и боль или давление в области таза, обычно совпадают с таковыми при лейомиомах. Быстрый рост опухоли классически является подозрительным признаком лейомиосаркомы, и некоторые авторы считают удвоение объема через 3–6 месяцев предупреждающим знаком.Особенности опухолей при визуализации также предоставляют некоторую информацию, а новые методы могут облегчить различение доброкачественных и злокачественных случаев. Два комбинированных метода магнитно-резонансной томографии (МРТ), диффузионно-взвешенная визуализация и кажущийся коэффициент диффузии, продемонстрировали высокую точность со 100% чувствительностью и специфичностью в опубликованных сериях [15]. Сочетание определения лактатдегидрогеназы (ЛДГ) и ее изоферментов в сыворотке с МРТ также показало высокую точность [16].
Фармакологическое лечение
Негормональные
Нестероидные противовоспалительные препараты (НПВП) и антифибринолитики являются негормональными альтернативами, используемыми для лечения УФ.НПВП обычно назначают для лечения АУБ, особенно в случаях без выявленной органической патологии. Однако данные о лечении кровотечений, связанных с УФ, недостаточны. В одном рандомизированном контролируемом исследовании было выявлено снижение на 36% неорганических AUB, но не наблюдалось устойчивого улучшения кровотечений, связанных с УФ [17].
Транексамовая кислота ингибирует тканевый активатор плазминогена, который проявляет фибринолитическую активность и разрушает сгустки; результат — антифибринолитическая активность. Его эффективность в контроле кровотечения, связанного с УФ, является спорной [18], а также связана с более высоким риском некроза и инфаркта миомы (отношение шансов [OR] = 3.6; 95% доверительный интервал [ДИ] = 1,83–6,07) [19] Несмотря на отсутствие высококачественных доказательств, негормональные методы лечения обычно используются для контроля симптомов во время эпизода острого маточного кровотечения, связанного с НФ.
Комбинированные оральные контрацептивы
В прошлом КОК считались фактором риска роста миомы. Сегодня известно, что эти риски очень маловероятны, и метаанализ исследований, оценивающих связь КОК с ростом миомы, продемонстрировал 17% снижение риска роста у текущих пользователей, хотя авторы предупредили о значительной неоднородности среди включенных испытания.[20] РКИ, сравнивающее КОК с ЛНГ-ВМС для лечения миомы, показало превосходство ЛНГ-ВМС, но КОК по-прежнему продемонстрировал улучшение менструальной кровопотери и отсутствие значительного изменения объема опухолей. [21] Наблюдательное исследование КПК по сравнению с плацебо также показало снижение более чем на 2 дня менструального кровотечения и улучшение гематокрита без изменения объема матки. [22] Несмотря на отсутствие убедительных доказательств эффективности этих препаратов, испытание КОК может быть эффективным у некоторых женщин с миомой.
Пероральные и инъекционные прогестагены
Хотя постоянные системные прогестагены могут использоваться в случаях неорганических AUB, [23] отсутствуют доказательства высокого качества, оценивающие эффективность этих препаратов при лечении AUB, связанных с миомой. В одном исследовании триместральное депо медроксипрогестерона ацетат (MPA) использовалось у двадцати женщин с кровотечением, связанным с УФ. Через 6 месяцев у 30% была аменорея, у 70% наблюдалось улучшение картины кровотечения и у 15% наблюдалось повышение гематокрита. Объемы матки и миомы уменьшились на 48% и 33% соответственно.[24] Были обнаружены два других исследования, оценивающих эффективность пероральных прогестагенов у женщин с миомой. Один из них сравнил линестренол, пероральный прогестаген, с лейпролидом, агонистом гонадолиберина, и не продемонстрировал существенной разницы между лечением, направленным на уменьшение боли в области таза (отношение рисков [RR] = 1,48, 95% CI = 0,59–3,71) и маточным кровотечением (RR). = 2,41, 95% ДИ = 0,90-6,49). [25] Другое исследование, в котором участвовали только 18 пациентов, сравнивало диеногест, пероральный прогестаген, с лейпролидом, демонстрируя значительное уменьшение объема опухоли при обоих вариантах лечения (50% и 60% соответственно).[26] Норэтистерон — еще один пероральный прогестаген, который обычно используется в условиях ограниченных ресурсов в дозах от 15 до 30 мг в день. Однако мы не смогли найти никаких доказательств, подтверждающих такое использование. В некоторых случаях лечение миомы прогестагенами может быть эффективным, но такое лечение было связано с гистопатологическими изменениями, которые могут быть ошибочно приняты за лейомиосаркому или гладкомышечные опухоли с неизвестным злокачественным потенциалом, такие как увеличение клеточности и митотической активности [27]. Таким образом, важно принимать во внимание историю использования прогестагена, когда эти изменения выявляются в гистопатологическом исследовании образца миомы.
Внутриматочная система с высвобождением прогестагена
ЛНГ-ВМС была представлена в качестве противозачаточного средства, но была признана эффективным средством лечения неорганических АУБ, снижающим его интенсивность и улучшающим анемию. Поэтому его использование для лечения кровотечений, связанных с УФ, вскоре было исследовано. Проспективное исследование, сравнивающее эффективность ЛНГ-ВМС в улучшении AUB в двух группах женщин, с миомой и без нее, продемонстрировало снижение интенсивности кровотечения на 86% в обеих группах.Через 4 года произошло уменьшение на 99,5% в обеих группах, а также уменьшение объема матки в группе с миомой [28]. Другое исследование, рандомизированное контролируемое исследование, сравнивающее ЛНГ-ВМС с низкими дозами КОК у женщин с миомой, продемонстрировало, что первое было более эффективным в снижении кровотечения, связанного с УФ, чем второе, хотя испытание пострадало с высокой скоростью истощения и оценивало маточное кровотечение в всего 22 пациента. В группе ЛНГ-ВМС наблюдалось значительное уменьшение менструальной кровопотери и объема матки, в то время как гематокрит увеличился.[21] В оба исследования были исключены женщины с подслизистыми миомами, вызвавшими деформацию полости матки. Следовательно, ЛНГ-ВМС, вероятно, является эффективным вариантом для выбранных женщин с симптомами без деформации эндометрия. [21,28]
Антипрогестероны
Мифепристон, ранее известный как RU486, действует путем ингибирования рецепторов прогестерона, которые, по-видимому, играют решающую роль. при росте ст. Ежедневный прием мифепристона 5 мг и 10 мг показал уменьшение объема матки на 48% через 6 месяцев и на 52% через 1 год для обеих доз.Аменорея возникла у 65% женщин в течение 6 месяцев и у 70% женщин в течение 1 года. [29] Кокрановский систематический обзор продемонстрировал, что мифепристон снижает кровотечение, связанное с УФ, и улучшает качество жизни, характерное для миомы, без уменьшения объема миомы [30]. Однако долгосрочное использование по-прежнему вызывает споры из-за способности вызывать патологию эндометрия. [29] До тех пор, пока не будет документально подтверждена долгосрочная безопасность эндометрия, к использованию мифепристона для лечения миомы следует относиться с осторожностью.
Аналоги гонадотропин-рилизинг гормона
Эти молекулы вызывают состояние гипоэстрогении из-за угнетения оси гонад с последующим гипогонадизмом.В отличие от КОК или прогестеронов, GnRH-a последовательно уменьшает объем фиброзных опухолей и контролирует симптомы. Первоначально они увеличивают секрецию гонадотропина, явление, известное как эффект обострения, но после конкуренции с молекулой GnRH они вызывают подавление рецепторов GnRH. Другой важный механизм — снижение экспрессии нескольких важных эффекторов роста миомы (инсулиноподобный фактор роста 1, эпидермальный фактор роста и трансформирующий фактор роста бета).[31]
В крупнейшем исследовании, оценивающем уменьшение объема УФ под действием ГнРГ-а, использовалось 3,75 мг ацетата лейпролида в ежемесячных дозах и было показано уменьшение объема миомы на 36% через 3 месяца и на 45% через 6 месяцев. Также было отмечено значительное улучшение гематокрита. [13] Однако эти препараты обычно вызывают серьезные побочные эффекты, такие как приливы, бессонница, расстройства настроения, ощущение сухости влагалища и головные боли. Тем не менее, процент выбытия до 12 недель из-за этих побочных эффектов невелик (6%).Потеря минеральной плотности костей (МПК) — еще одна важная проблема, поскольку она почти универсальна у женщин с гипоэстрогеном в постменопаузе. Исследования, оценивающие использование GnRH-a на срок до 6 месяцев, не показали значительной потери костной массы, и этот период времени обычно считается безопасным. [32] Однако через 6 месяцев после отмены лечения МПК была восстановлена лишь частично в исследовании, оценивающем плотность костной ткани после лечения ГнРГ-а [33].
Обычно эти агенты используются до операции с целью уменьшения объема миомы, улучшения гематокрита, уменьшения потребности в переливании крови и обеспечения менее инвазивных хирургических методов.Метаанализ 14 исследований, оценивающих использование этих препаратов в течение 3-4 месяцев до операции, продемонстрировал уменьшение объема матки и миомы, более высокий уровень гематокрита и сокращение времени хирургического вмешательства и госпитализации [34]. Кроме того, предоперационное использование может превратить абдоминальную операцию в вагинальную или избежать срединного разреза брюшной полости. [34] Однако есть возможные недостатки для предоперационного использования, особенно когда миомэктомия является запланированным лечением, например, сложная энуклеация миомы, потеря плоскостей расщепления и более высокий риск рецидива из-за уменьшения ранее мелких миом до неопределяемых хирургическим путем.[35] Другими возможными проблемами являются возможность отсрочки установления диагноза лейомиосаркомы, большая степень гиалинизации опухоли и риск массивного кровотечения из-за дегенерации опухоли. [36]
В попытке использовать GnRH-a в качестве долгосрочного лечения UF, было изучено одновременное использование гормональных заместительных схем как средство уменьшения гипоэстрогенных побочных эффектов, стратегия, известная как добавочная терапия. Одновременное применение ежедневного подкожного лейпролида и ежедневного перорального приема МПА по сравнению с одним только лейпролидом продемонстрировало, что только изолированный лейпролид был связан со значительным уменьшением объема матки, тогда как комбинированная группа показала снижение только на 14% через 6 месяцев.[37] И наоборот, наблюдалось значительное снижение частоты приливов в группе, которая использовала комбинированный MPA. Тиболон 2,5 мг также изучался в качестве дополнительной терапии, и он кажется эффективным вариантом, поскольку наблюдалось облегчение приливов, снижение потери костной массы и отсутствие снижения эффективности лечения. [38] Другие препараты также были протестированы в небольших РКИ, такие как прогестерон с безразличными результатами, ралоксифен и комбинированные эстроген-прогестероны со снижением потери костной массы [7].
Антагонисты GnRH
В отличие от агонистов GnRH, эти препараты обычно не используются для лечения UF.Основанием для их изучения было то, что отсутствие начального эффекта обострения может привести к более быстрому уменьшению объема матки по сравнению с GnRH-a. Рандомизированное исследование изучало эффект цетрореликса, антагониста ГнРГ, по сравнению с плацебо за 4 недели до хирургического лечения у 109 женщин, продемонстрировав значительное уменьшение объема опухоли (42,3% против 11,1%) [39]. Небольшое открытое исследование, включающее только 19 пациентов, сообщило об эффективности ганиреликса, другого антагониста ГнРГ, в уменьшении объема опухоли и продемонстрировало значительное снижение в среднем за 19 дней.[40] Не было обнаружено исследований, оценивающих антагонисты ГнРГ в качестве долгосрочного лечения миомы, и дооперационное использование по-прежнему не имеет доказательств высокого качества.
SPRM
SPRM структурно сходны с мифепристоном, но обладают как агонистическим, так и антагонистическим действием. Двумя основными препаратами этого класса являются асоприснил и улипристал, причем последний уже одобрен для предоперационного применения в некоторых странах. Рандомизированное многоцентровое исследование с участием 129 женщин продемонстрировало значительный контроль AUB после 12 недель лечения асоприснилом с улучшениями у 28-83% участников в зависимости от используемой дозы (5-25 мг, причем последняя составляла самый эффективный).Объем миомы также уменьшился на 36%, а гипоэстрогенные симптомы были минимальными [41]. Улипристал изучался в исследовании не меньшей эффективности с участием 307 женщин по сравнению с лейпролидом, гонадолиберином-альфа, в дозах 5 и 10 мг — исследование под названием PEARL II. Через 3 месяца наблюдалось улучшение маточного кровотечения у 90% пациентов группы 5 мг, 98% группы 10 мг и 89% группы лейпролида. Объем миомы снизился на 36%, 42% и 53% в трех группах соответственно. [42] Та же исследовательская группа также сравнила улипристал с плацебо для предоперационного лечения женщин с УФ в исследовании PEARL I.Они сообщили об эффективном контроле маточного кровотечения у 91% женщин, получавших 5 мг, и у 92% женщин, получавших 10 мг, по сравнению с 19% женщин, получавших плацебо. Объем миомы также снизился до 21%. [43] Оба исследования PEARL привели к одобрению улипристала в Европейском Союзе в качестве предоперационного средства для лечения умеренных и тяжелых симптомов, связанных с УФ. Однако долгосрочная безопасность этого класса препаратов вызывает споры. В исследовании PEARL II только у одной женщины из 200, получавших лекарство, развилась простая гиперплазия эндометрия, но до 59% тех, кто получал улипристал, развили нефизиологические изменения эндометрия, которые, по-видимому, были конкретно связаны с действием SPRM. [44] по сравнению с 12% получавших лейпролид.[42] Другое исследование улипристала, в котором приняли участие 546 женщин, не сообщило об изменениях эндометрия. [45]
Наряду с антипрогестеронами, SPRM являются потенциально эффективным средством лечения миомы. Тем не менее, существуют опасения по поводу безопасности при длительном применении, и необходимо убедиться в долгосрочной безопасности эндометрия, прежде чем эти агенты можно будет использовать в качестве исключительно медицинских методов лечения. Однако дооперационное использование было признано безопасным и эффективным.
Селективные модуляторы рецепторов эстрогена
Эти молекулы обладают агонисто-антагонистической активностью в отношении рецепторов эстрогена (ER) с различным действием в различных чувствительных к эстрогену тканях.Основными агентами этого класса являются тамоксифен, часто используемый при лечении рака груди, и ралоксифен, используемый в качестве антирезорбтивного препарата при лечении остеопороза. Они вызвали интерес к лечению лейомиомы из-за своего антиэстрогенного потенциала. Тамоксифен оказывает агонистическое действие на ЭП эндометрия и несет риск развития патологии эндометрия. Также есть сообщения о значительном росте лейомиомы у женщин с миомой, которые использовали препарат для лечения рака груди.[46] Ралоксифен, с другой стороны, имеет более благоприятный профиль, и рандомизированное клиническое исследование с участием 70 женщин с миомой показало уменьшение объема на 40% в течение периода наблюдения до 1 года при использовании 60 мг в день. Однако в исследовании участвовали только женщины в постменопаузе, и неизвестно, сохраняется ли эта эффективность у женщин в пременопаузе. [47] Нет никаких доказательств высокого качества относительно использования SERMS для лечения миомы.
Ингибиторы ароматазы
Эти агенты подавляют активность фермента ароматазы, ответственного за превращение андрогенов в эстрогены.Было замечено, что клетки УФ могут нести внутреннюю способность секретировать эстрогены из-за экспрессии ароматазы, что привело к экспериментальному использованию этого класса лекарств для лечения УФ. Рандомизированное исследование с участием 60 женщин с миомой в пременопаузе, сравнивающее летрозол, ингибитор ароматазы, с трипторелином, GnRH-a, продемонстрировало значительное уменьшение объема опухоли для обоих препаратов (45% против 33%) [48]. Однако ни один пациент в группе летрозола не жаловался на приливы, в то время как 96% в группе GnRH-a жаловались.Другое клиническое испытание, открытое исследование с участием 20 женщин с миомой, изучало действие анастрозола на объем матки и на жалобы на маточное кровотечение и дисменорею, продемонстрировав уменьшение объема на 9,3% и значительное уменьшение отраженных симптомов [49]. Исследование, оценивающее влияние анастрозола на объемы миомы и кровоток, также продемонстрировало уменьшение объема опухолей (уменьшение на 40,9%, P <0,01), но не показало различий в параметрах Доплера, что свидетельствует о несосудистом механизм действия для уменьшения объема опухоли.[50] Все еще необходимы более надежные доказательства эффективности и безопасности этого класса лекарств, прежде чем они смогут широко применяться.
Даназол
Даназол — синтетический стероид, структурно подобный тестостерону, который оказывает ингибирующее действие на синтез половых стероидов и непосредственно ингибирует рецептор прогестерона. Он чаще использовался при лечении эндометриоза, но его эффективность при лечении УФ оценивалась в некоторых исследованиях. Небольшое исследование с участием 20 женщин продемонстрировало значительное уменьшение объема опухоли (23.6% ± 5%) и от частичного до полного симптоматического улучшения, которое сохранялось через 6 месяцев после отмены лечения. [51] Однако более качественные исследования отсутствуют, а систематический обзор Кокрановского сотрудничества не смог найти никаких РКИ, подтверждающих эффективность этого лечения. [52] Кроме того, даназол имеет значительные побочные эффекты из-за своего андрогенного действия, включая увеличение веса, угри и гирсутизм. [53]
Гестринон
Гестринон — стероид с антиэстрогенным и антипрогестагенным действием, также используемый при лечении эндометриоза.Он был изучен для лечения УФ в прошлом, с уменьшением объема миомы до 60%. [54] Недавно опубликованное открытое исследование, в котором приняли участие 16 женщин, продемонстрировало аменорею у 69% участников после 6 месяцев лечения вместе с уменьшением объема опухоли на 32% ± 10,8%. Как и в случае с даназолом, существует очень мало убедительных доказательств в поддержку использования гестринона при лечении миомы.
Выводы
Лечение УФ должно быть индивидуальным.У значительной части женщин миома будет диагностирована при обращении за медицинской помощью по поводу других жалоб или при выполнении визуализирующих исследований по другим показаниям. Этим женщинам необходимо проконсультировать о характеристиках заболевания, особенно тем, у которых нет симптомов. Для женщин, обращающихся за лечением из-за жалоб, связанных с УФ, при консультировании по лечению необходимо принимать во внимание характер и характеристики симптомов, возраст пациентки и стремление к бесплодию в будущем. Объем миомы сам по себе не следует рассматривать как показание к хирургическому вмешательству, и женщинам, у которых нет симптомов, может потребоваться не что иное, как регулярное повторное обследование.Однако большие миомы заслуживают внимания, особенно если произошел быстрый рост. Нет единого мнения о том, следует ли пациентам с большими и быстрорастущими узелками всегда получать хирургическое лечение, несмотря на отсутствие симптомов. Методы визуализации и дозировка ЛДГ могут помочь в принятии решения.
GnRH-a — наиболее эффективные препараты для улучшения симптомов и уменьшения объема опухоли, но побочные эффекты и максимальная продолжительность безопасного использования ограничивают их клиническое применение. Пациентам с хорошим ответом могут быть предложены стратегии, предусматривающие долгосрочное использование ГнРГ-α с дополнительной терапией, чтобы избежать хирургического вмешательства.Имеются ограниченные данные о влиянии КОК и прогестагенов, но опубликованные исследования показали незначительное уменьшение объема матки и улучшение характера кровотечений. Эти препараты могут быть интересным первоначальным выбором из-за их потенциальной пользы, низкой стоимости и относительной безопасности. ЛНГ-ВМС может быть предложена как эффективный вариант лечения кровотечений у женщин с миомой, не подслизистой под слизистую оболочку. Кратковременное использование SPRM безопасно, и улипристал уже одобрен для предоперационного лечения УФ в некоторых регионах.Долгосрочное использование SPRM и антипрогестагенов показывает многообещающие результаты в качестве эффективного долгосрочного лечения миомы. Однако безопасность эндометрия после длительного использования по-прежнему вызывает беспокойство у этих агентов. Экспериментальные методы лечения, такие как ингибиторы ароматазы и SERMS, по-прежнему мало применимы в клинических условиях.
При консультировании женщин по поводу возможных стратегий решения жалоб, связанных с миомой, всегда следует учитывать фармакологическое лечение УФ.Многие женщины предпочтут длительное использование лекарств какой-либо форме инвазивного лечения. Опубликованные данные подтверждают эффективность многих агентов для контроля симптомов, а испытание медикаментозного лечения у отобранных и мотивированных пациентов может устранить необходимость в хирургическом вмешательстве.
Фармакологическое лечение миомы матки
Реферат
Миома матки (УФ) — распространенные доброкачественные гинекологические опухоли, поражающие одну из трех-четырех женщин, с оценками до 80%, в зависимости от исследуемой популяции.Их этиология точно не установлена, но они находятся под влиянием нескольких факторов риска, таких как раннее менархе, нерожание и семейный анамнез. Более чем у 50% пораженных женщин симптомы отсутствуют, но поражения могут быть связаны с неприятными симптомами, такими как аномальное маточное кровотечение, боль в области таза и вздутие живота или симптомы мочеиспускания. Лечение УФ является классическим хирургическим методом; тем не менее, доступны различные медицинские варианты, обеспечивающие контроль симптомов при сведении к минимуму рисков и осложнений. В большом количестве клинических испытаний оценивали обычно используемые медицинские методы лечения и потенциально эффективные новые.Путем всестороннего поиска литературы с использованием баз данных PubMed, EMBASE, CENTRAL, Scopus и Google Scholar, в который мы включили 41 исследование из 7658 результатов, мы тщательно изучили различные фармакологические варианты, доступные для лечения УФ, их показания, преимущества и недостатки.
Ключевые слова: Комбинированный, Медикаментозная терапия, Миома, Гонадотропин-рилизинг-гормон, Лейомиома, Оральные контрацептивы, Прогестины, Матка
Введение
Миома матки (УФ), также известная как лейомиома матки, является наиболее распространенными доброкачественными гинекологическими опухолями. .По оценкам, они поражают до 80% женщин к 50 годам; однако распространенность симптоматических пациентов намного ниже, достигая 20-30% этих женщин [1]. Этиология УФ обычно неизвестна, но были описаны многие генетические, гормональные и биологические особенности заболевания, способствующие его пониманию. Предрасполагающие факторы обычно накладываются друг на друга; тем не менее, предполагается, что влияние каждого фактора связано с его влиянием на уровни и метаболизм половых стероидов и их метаболитов.[2] Классически признанными факторами риска являются ожирение [3], более молодой возраст начала менархе [4], нерожание, чернокожая этническая принадлежность [5] и возраст, причем пик заболеваемости приходится на четвертое десятилетие [6]. НФ обычно связывают с различными симптомами, такими как аномальное маточное кровотечение (АМК), тазовая боль и симптомы мочеиспускания, но нет высококачественных данных, подтверждающих эти ассоциации. [7] AUB был показан у 64% женщин с миомой по сравнению с 28% женщин без этого заболевания [8], тогда как другие исследования не смогли продемонстрировать связь между миомой и более тяжелым кровотечением.[9] Хотя обсервационные исследования по этому вопросу часто дают противоречивые результаты, интересное исследование взаимосвязи миомы и функции эндометрия показало дефектную децидуализацию и гемостаз в эндометрии у женщин с миомой, предлагая возможный механизм общего клинического наблюдения повышенного кровотечение в этой группе женщин. [10] Более высокая частота тяжелой дисменореи также не была продемонстрирована у женщин с миомой, хотя диспареуния и циклическая тазовая боль умеренной интенсивности были несколько увеличены.[11] Однако для большинства женщин с лейомиомой связь между симптомами и заболеванием все еще остается предметом дискуссий.
Медицинское лечение может уменьшить симптомы, потенциально связанные с миомой. Хотя большинство из них не способны лечить саму опухоль и приводят к заметному уменьшению объема миомы, симптоматический контроль все же может быть достигнут у многих пациентов, которые могут предпочесть лечение своих состояний медикаментами, а не прибегать к инвазивным процедурам. Цель этого повествовательного обзора — собрать доказательства, подтверждающие все доступные медицинские методы лечения лейомиомы матки, как классические, так и новые, пытаясь ответить на повторяющиеся вопросы о том, эффективны ли они для лечения симптомов, обычно приписываемых миоме.Краткое изложение медицинских методов лечения, часто используемых в клинической практике, представлено в. предлагает алгоритм медицинского управления на основе обсуждений, представленных в этом обзоре.
Таблица 1
Краткое изложение медицинских методов лечения, используемых в клинической практике для лечения лейомиомы матки
Предлагаемый алгоритм лечения лейомиомы матки с упором на лечение
Методы поиска литературы
Комплексный поиск в PubMed, EMBASE, CENTRAL, Базы данных Scopus и Google Scholar выполнялись с момента их создания.Ключевые слова, использованные для поиска: (фибромы ИЛИ лейомиома ИЛИ лейома * ИЛИ миома *) И (медицинский ИЛИ лекарственный препарат ИЛИ негормональный ИЛИ гонадотропин-рилизинг-гормон (ГнРГ) ИЛИ гонадорелин ИЛИ внутриматочная система, высвобождающая левоноргестрел (ЛНГ-ВМС) ИЛИ левоноргестрел ИЛИ прогестагены ИЛИ прогест * ИЛИ мифепристон ИЛИ улипристал ИЛИ асоприснил ИЛИ селективные модуляторы рецепторов прогестерона (SPRM) ИЛИ ралоксифен ИЛИ тамоксифен ИЛИ гестринон). Стратегия поиска принесла 7658 результатов. Заголовки и аннотации были проверены на предмет представляющих интерес исследований.Предпочтение было отдано крупным рандомизированным контролируемым исследованиям, но исследования с другим дизайном также оценивались при отсутствии доказательств более высокого качества. В общей сложности было отобрано 41 исследование для обсуждения различных вариантов лечения, включая рандомизированные контролируемые испытания (РКИ), проспективные обсервационные испытания и ретроспективные исследования.
Выжидательная тактика
Самым простым вариантом лечения при диагнозе УФ является клиническое наблюдение. Как упоминалось ранее, у значительной части женщин миома протекает бессимптомно.Для таких женщин консультирование относительно доброкачественного характера заболевания и возможности выжидательного лечения поражения без какого-либо вмешательства почти всегда является лучшим вариантом [12]. Не существует доступного метода, который мог бы предсказать потенциал поражения к росту или появлению симптомов, но группы плацебо клинических испытаний с участием женщин с УФ не показали значительного изменения объема матки в течение 6–12 месяцев наблюдения [13]. Выжидательная тактика также может быть лучшим выбором для женщин, приближающихся к менопаузальному переходу, поскольку поражения обычно уменьшаются в объеме и становятся бессимптомными после менопаузы.[7] За более крупными миомами также можно наблюдать без значительного риска, но важно напомнить пациенту, что существует риск трансформации в лейомиосаркому, хотя и низкий — 0,26%. [14] Диагностика лейомиосаркомы среди женщин является сложной задачей, поскольку клинические проявления, такие как пальпируемое образование в брюшной полости, AUB и боль или давление в области таза, обычно совпадают с таковыми при лейомиомах. Быстрый рост опухоли классически является подозрительным признаком лейомиосаркомы, и некоторые авторы считают удвоение объема через 3–6 месяцев предупреждающим знаком.Особенности опухолей при визуализации также предоставляют некоторую информацию, а новые методы могут облегчить различение доброкачественных и злокачественных случаев. Два комбинированных метода магнитно-резонансной томографии (МРТ), диффузионно-взвешенная визуализация и кажущийся коэффициент диффузии, продемонстрировали высокую точность со 100% чувствительностью и специфичностью в опубликованных сериях [15]. Сочетание определения лактатдегидрогеназы (ЛДГ) и ее изоферментов в сыворотке с МРТ также показало высокую точность [16].
Фармакологическое лечение
Негормональные
Нестероидные противовоспалительные препараты (НПВП) и антифибринолитики являются негормональными альтернативами, используемыми для лечения УФ.НПВП обычно назначают для лечения АУБ, особенно в случаях без выявленной органической патологии. Однако данные о лечении кровотечений, связанных с УФ, недостаточны. В одном рандомизированном контролируемом исследовании было выявлено снижение на 36% неорганических AUB, но не наблюдалось устойчивого улучшения кровотечений, связанных с УФ [17].
Транексамовая кислота ингибирует тканевый активатор плазминогена, который проявляет фибринолитическую активность и разрушает сгустки; результат — антифибринолитическая активность. Его эффективность в контроле кровотечения, связанного с УФ, является спорной [18], а также связана с более высоким риском некроза и инфаркта миомы (отношение шансов [OR] = 3.6; 95% доверительный интервал [ДИ] = 1,83–6,07) [19] Несмотря на отсутствие высококачественных доказательств, негормональные методы лечения обычно используются для контроля симптомов во время эпизода острого маточного кровотечения, связанного с НФ.
Комбинированные оральные контрацептивы
В прошлом КОК считались фактором риска роста миомы. Сегодня известно, что эти риски очень маловероятны, и метаанализ исследований, оценивающих связь КОК с ростом миомы, продемонстрировал 17% снижение риска роста у текущих пользователей, хотя авторы предупредили о значительной неоднородности среди включенных испытания.[20] РКИ, сравнивающее КОК с ЛНГ-ВМС для лечения миомы, показало превосходство ЛНГ-ВМС, но КОК по-прежнему продемонстрировал улучшение менструальной кровопотери и отсутствие значительного изменения объема опухолей. [21] Наблюдательное исследование КПК по сравнению с плацебо также показало снижение более чем на 2 дня менструального кровотечения и улучшение гематокрита без изменения объема матки. [22] Несмотря на отсутствие убедительных доказательств эффективности этих препаратов, испытание КОК может быть эффективным у некоторых женщин с миомой.
Пероральные и инъекционные прогестагены
Хотя постоянные системные прогестагены могут использоваться в случаях неорганических AUB, [23] отсутствуют доказательства высокого качества, оценивающие эффективность этих препаратов при лечении AUB, связанных с миомой. В одном исследовании триместральное депо медроксипрогестерона ацетат (MPA) использовалось у двадцати женщин с кровотечением, связанным с УФ. Через 6 месяцев у 30% была аменорея, у 70% наблюдалось улучшение картины кровотечения и у 15% наблюдалось повышение гематокрита. Объемы матки и миомы уменьшились на 48% и 33% соответственно.[24] Были обнаружены два других исследования, оценивающих эффективность пероральных прогестагенов у женщин с миомой. Один из них сравнил линестренол, пероральный прогестаген, с лейпролидом, агонистом гонадолиберина, и не продемонстрировал существенной разницы между лечением, направленным на уменьшение боли в области таза (отношение рисков [RR] = 1,48, 95% CI = 0,59–3,71) и маточным кровотечением (RR). = 2,41, 95% ДИ = 0,90-6,49). [25] Другое исследование, в котором участвовали только 18 пациентов, сравнивало диеногест, пероральный прогестаген, с лейпролидом, демонстрируя значительное уменьшение объема опухоли при обоих вариантах лечения (50% и 60% соответственно).[26] Норэтистерон — еще один пероральный прогестаген, который обычно используется в условиях ограниченных ресурсов в дозах от 15 до 30 мг в день. Однако мы не смогли найти никаких доказательств, подтверждающих такое использование. В некоторых случаях лечение миомы прогестагенами может быть эффективным, но такое лечение было связано с гистопатологическими изменениями, которые могут быть ошибочно приняты за лейомиосаркому или гладкомышечные опухоли с неизвестным злокачественным потенциалом, такие как увеличение клеточности и митотической активности [27]. Таким образом, важно принимать во внимание историю использования прогестагена, когда эти изменения выявляются в гистопатологическом исследовании образца миомы.
Внутриматочная система с высвобождением прогестагена
ЛНГ-ВМС была представлена в качестве противозачаточного средства, но была признана эффективным средством лечения неорганических АУБ, снижающим его интенсивность и улучшающим анемию. Поэтому его использование для лечения кровотечений, связанных с УФ, вскоре было исследовано. Проспективное исследование, сравнивающее эффективность ЛНГ-ВМС в улучшении AUB в двух группах женщин, с миомой и без нее, продемонстрировало снижение интенсивности кровотечения на 86% в обеих группах.Через 4 года произошло уменьшение на 99,5% в обеих группах, а также уменьшение объема матки в группе с миомой [28]. Другое исследование, рандомизированное контролируемое исследование, сравнивающее ЛНГ-ВМС с низкими дозами КОК у женщин с миомой, продемонстрировало, что первое было более эффективным в снижении кровотечения, связанного с УФ, чем второе, хотя испытание пострадало с высокой скоростью истощения и оценивало маточное кровотечение в всего 22 пациента. В группе ЛНГ-ВМС наблюдалось значительное уменьшение менструальной кровопотери и объема матки, в то время как гематокрит увеличился.[21] В оба исследования были исключены женщины с подслизистыми миомами, вызвавшими деформацию полости матки. Следовательно, ЛНГ-ВМС, вероятно, является эффективным вариантом для выбранных женщин с симптомами без деформации эндометрия. [21,28]
Антипрогестероны
Мифепристон, ранее известный как RU486, действует путем ингибирования рецепторов прогестерона, которые, по-видимому, играют решающую роль. при росте ст. Ежедневный прием мифепристона 5 мг и 10 мг показал уменьшение объема матки на 48% через 6 месяцев и на 52% через 1 год для обеих доз.Аменорея возникла у 65% женщин в течение 6 месяцев и у 70% женщин в течение 1 года. [29] Кокрановский систематический обзор продемонстрировал, что мифепристон снижает кровотечение, связанное с УФ, и улучшает качество жизни, характерное для миомы, без уменьшения объема миомы [30]. Однако долгосрочное использование по-прежнему вызывает споры из-за способности вызывать патологию эндометрия. [29] До тех пор, пока не будет документально подтверждена долгосрочная безопасность эндометрия, к использованию мифепристона для лечения миомы следует относиться с осторожностью.
Аналоги гонадотропин-рилизинг гормона
Эти молекулы вызывают состояние гипоэстрогении из-за угнетения оси гонад с последующим гипогонадизмом.В отличие от КОК или прогестеронов, GnRH-a последовательно уменьшает объем фиброзных опухолей и контролирует симптомы. Первоначально они увеличивают секрецию гонадотропина, явление, известное как эффект обострения, но после конкуренции с молекулой GnRH они вызывают подавление рецепторов GnRH. Другой важный механизм — снижение экспрессии нескольких важных эффекторов роста миомы (инсулиноподобный фактор роста 1, эпидермальный фактор роста и трансформирующий фактор роста бета).[31]
В крупнейшем исследовании, оценивающем уменьшение объема УФ под действием ГнРГ-а, использовалось 3,75 мг ацетата лейпролида в ежемесячных дозах и было показано уменьшение объема миомы на 36% через 3 месяца и на 45% через 6 месяцев. Также было отмечено значительное улучшение гематокрита. [13] Однако эти препараты обычно вызывают серьезные побочные эффекты, такие как приливы, бессонница, расстройства настроения, ощущение сухости влагалища и головные боли. Тем не менее, процент выбытия до 12 недель из-за этих побочных эффектов невелик (6%).Потеря минеральной плотности костей (МПК) — еще одна важная проблема, поскольку она почти универсальна у женщин с гипоэстрогеном в постменопаузе. Исследования, оценивающие использование GnRH-a на срок до 6 месяцев, не показали значительной потери костной массы, и этот период времени обычно считается безопасным. [32] Однако через 6 месяцев после отмены лечения МПК была восстановлена лишь частично в исследовании, оценивающем плотность костной ткани после лечения ГнРГ-а [33].
Обычно эти агенты используются до операции с целью уменьшения объема миомы, улучшения гематокрита, уменьшения потребности в переливании крови и обеспечения менее инвазивных хирургических методов.Метаанализ 14 исследований, оценивающих использование этих препаратов в течение 3-4 месяцев до операции, продемонстрировал уменьшение объема матки и миомы, более высокий уровень гематокрита и сокращение времени хирургического вмешательства и госпитализации [34]. Кроме того, предоперационное использование может превратить абдоминальную операцию в вагинальную или избежать срединного разреза брюшной полости. [34] Однако есть возможные недостатки для предоперационного использования, особенно когда миомэктомия является запланированным лечением, например, сложная энуклеация миомы, потеря плоскостей расщепления и более высокий риск рецидива из-за уменьшения ранее мелких миом до неопределяемых хирургическим путем.[35] Другими возможными проблемами являются возможность отсрочки установления диагноза лейомиосаркомы, большая степень гиалинизации опухоли и риск массивного кровотечения из-за дегенерации опухоли. [36]
В попытке использовать GnRH-a в качестве долгосрочного лечения UF, было изучено одновременное использование гормональных заместительных схем как средство уменьшения гипоэстрогенных побочных эффектов, стратегия, известная как добавочная терапия. Одновременное применение ежедневного подкожного лейпролида и ежедневного перорального приема МПА по сравнению с одним только лейпролидом продемонстрировало, что только изолированный лейпролид был связан со значительным уменьшением объема матки, тогда как комбинированная группа показала снижение только на 14% через 6 месяцев.[37] И наоборот, наблюдалось значительное снижение частоты приливов в группе, которая использовала комбинированный MPA. Тиболон 2,5 мг также изучался в качестве дополнительной терапии, и он кажется эффективным вариантом, поскольку наблюдалось облегчение приливов, снижение потери костной массы и отсутствие снижения эффективности лечения. [38] Другие препараты также были протестированы в небольших РКИ, такие как прогестерон с безразличными результатами, ралоксифен и комбинированные эстроген-прогестероны со снижением потери костной массы [7].
Антагонисты GnRH
В отличие от агонистов GnRH, эти препараты обычно не используются для лечения UF.Основанием для их изучения было то, что отсутствие начального эффекта обострения может привести к более быстрому уменьшению объема матки по сравнению с GnRH-a. Рандомизированное исследование изучало эффект цетрореликса, антагониста ГнРГ, по сравнению с плацебо за 4 недели до хирургического лечения у 109 женщин, продемонстрировав значительное уменьшение объема опухоли (42,3% против 11,1%) [39]. Небольшое открытое исследование, включающее только 19 пациентов, сообщило об эффективности ганиреликса, другого антагониста ГнРГ, в уменьшении объема опухоли и продемонстрировало значительное снижение в среднем за 19 дней.[40] Не было обнаружено исследований, оценивающих антагонисты ГнРГ в качестве долгосрочного лечения миомы, и дооперационное использование по-прежнему не имеет доказательств высокого качества.
SPRM
SPRM структурно сходны с мифепристоном, но обладают как агонистическим, так и антагонистическим действием. Двумя основными препаратами этого класса являются асоприснил и улипристал, причем последний уже одобрен для предоперационного применения в некоторых странах. Рандомизированное многоцентровое исследование с участием 129 женщин продемонстрировало значительный контроль AUB после 12 недель лечения асоприснилом с улучшениями у 28-83% участников в зависимости от используемой дозы (5-25 мг, причем последняя составляла самый эффективный).Объем миомы также уменьшился на 36%, а гипоэстрогенные симптомы были минимальными [41]. Улипристал изучался в исследовании не меньшей эффективности с участием 307 женщин по сравнению с лейпролидом, гонадолиберином-альфа, в дозах 5 и 10 мг — исследование под названием PEARL II. Через 3 месяца наблюдалось улучшение маточного кровотечения у 90% пациентов группы 5 мг, 98% группы 10 мг и 89% группы лейпролида. Объем миомы снизился на 36%, 42% и 53% в трех группах соответственно. [42] Та же исследовательская группа также сравнила улипристал с плацебо для предоперационного лечения женщин с УФ в исследовании PEARL I.Они сообщили об эффективном контроле маточного кровотечения у 91% женщин, получавших 5 мг, и у 92% женщин, получавших 10 мг, по сравнению с 19% женщин, получавших плацебо. Объем миомы также снизился до 21%. [43] Оба исследования PEARL привели к одобрению улипристала в Европейском Союзе в качестве предоперационного средства для лечения умеренных и тяжелых симптомов, связанных с УФ. Однако долгосрочная безопасность этого класса препаратов вызывает споры. В исследовании PEARL II только у одной женщины из 200, получавших лекарство, развилась простая гиперплазия эндометрия, но до 59% тех, кто получал улипристал, развили нефизиологические изменения эндометрия, которые, по-видимому, были конкретно связаны с действием SPRM. [44] по сравнению с 12% получавших лейпролид.[42] Другое исследование улипристала, в котором приняли участие 546 женщин, не сообщило об изменениях эндометрия. [45]
Наряду с антипрогестеронами, SPRM являются потенциально эффективным средством лечения миомы. Тем не менее, существуют опасения по поводу безопасности при длительном применении, и необходимо убедиться в долгосрочной безопасности эндометрия, прежде чем эти агенты можно будет использовать в качестве исключительно медицинских методов лечения. Однако дооперационное использование было признано безопасным и эффективным.
Селективные модуляторы рецепторов эстрогена
Эти молекулы обладают агонисто-антагонистической активностью в отношении рецепторов эстрогена (ER) с различным действием в различных чувствительных к эстрогену тканях.Основными агентами этого класса являются тамоксифен, часто используемый при лечении рака груди, и ралоксифен, используемый в качестве антирезорбтивного препарата при лечении остеопороза. Они вызвали интерес к лечению лейомиомы из-за своего антиэстрогенного потенциала. Тамоксифен оказывает агонистическое действие на ЭП эндометрия и несет риск развития патологии эндометрия. Также есть сообщения о значительном росте лейомиомы у женщин с миомой, которые использовали препарат для лечения рака груди.[46] Ралоксифен, с другой стороны, имеет более благоприятный профиль, и рандомизированное клиническое исследование с участием 70 женщин с миомой показало уменьшение объема на 40% в течение периода наблюдения до 1 года при использовании 60 мг в день. Однако в исследовании участвовали только женщины в постменопаузе, и неизвестно, сохраняется ли эта эффективность у женщин в пременопаузе. [47] Нет никаких доказательств высокого качества относительно использования SERMS для лечения миомы.
Ингибиторы ароматазы
Эти агенты подавляют активность фермента ароматазы, ответственного за превращение андрогенов в эстрогены.Было замечено, что клетки УФ могут нести внутреннюю способность секретировать эстрогены из-за экспрессии ароматазы, что привело к экспериментальному использованию этого класса лекарств для лечения УФ. Рандомизированное исследование с участием 60 женщин с миомой в пременопаузе, сравнивающее летрозол, ингибитор ароматазы, с трипторелином, GnRH-a, продемонстрировало значительное уменьшение объема опухоли для обоих препаратов (45% против 33%) [48]. Однако ни один пациент в группе летрозола не жаловался на приливы, в то время как 96% в группе GnRH-a жаловались.Другое клиническое испытание, открытое исследование с участием 20 женщин с миомой, изучало действие анастрозола на объем матки и на жалобы на маточное кровотечение и дисменорею, продемонстрировав уменьшение объема на 9,3% и значительное уменьшение отраженных симптомов [49]. Исследование, оценивающее влияние анастрозола на объемы миомы и кровоток, также продемонстрировало уменьшение объема опухолей (уменьшение на 40,9%, P <0,01), но не показало различий в параметрах Доплера, что свидетельствует о несосудистом механизм действия для уменьшения объема опухоли.[50] Все еще необходимы более надежные доказательства эффективности и безопасности этого класса лекарств, прежде чем они смогут широко применяться.
Даназол
Даназол — синтетический стероид, структурно подобный тестостерону, который оказывает ингибирующее действие на синтез половых стероидов и непосредственно ингибирует рецептор прогестерона. Он чаще использовался при лечении эндометриоза, но его эффективность при лечении УФ оценивалась в некоторых исследованиях. Небольшое исследование с участием 20 женщин продемонстрировало значительное уменьшение объема опухоли (23.6% ± 5%) и от частичного до полного симптоматического улучшения, которое сохранялось через 6 месяцев после отмены лечения. [51] Однако более качественные исследования отсутствуют, а систематический обзор Кокрановского сотрудничества не смог найти никаких РКИ, подтверждающих эффективность этого лечения. [52] Кроме того, даназол имеет значительные побочные эффекты из-за своего андрогенного действия, включая увеличение веса, угри и гирсутизм. [53]
Гестринон
Гестринон — стероид с антиэстрогенным и антипрогестагенным действием, также используемый при лечении эндометриоза.Он был изучен для лечения УФ в прошлом, с уменьшением объема миомы до 60%. [54] Недавно опубликованное открытое исследование, в котором приняли участие 16 женщин, продемонстрировало аменорею у 69% участников после 6 месяцев лечения вместе с уменьшением объема опухоли на 32% ± 10,8%. Как и в случае с даназолом, существует очень мало убедительных доказательств в поддержку использования гестринона при лечении миомы.
Выводы
Лечение УФ должно быть индивидуальным.У значительной части женщин миома будет диагностирована при обращении за медицинской помощью по поводу других жалоб или при выполнении визуализирующих исследований по другим показаниям. Этим женщинам необходимо проконсультировать о характеристиках заболевания, особенно тем, у которых нет симптомов. Для женщин, обращающихся за лечением из-за жалоб, связанных с УФ, при консультировании по лечению необходимо принимать во внимание характер и характеристики симптомов, возраст пациентки и стремление к бесплодию в будущем. Объем миомы сам по себе не следует рассматривать как показание к хирургическому вмешательству, и женщинам, у которых нет симптомов, может потребоваться не что иное, как регулярное повторное обследование.Однако большие миомы заслуживают внимания, особенно если произошел быстрый рост. Нет единого мнения о том, следует ли пациентам с большими и быстрорастущими узелками всегда получать хирургическое лечение, несмотря на отсутствие симптомов. Методы визуализации и дозировка ЛДГ могут помочь в принятии решения.
GnRH-a — наиболее эффективные препараты для улучшения симптомов и уменьшения объема опухоли, но побочные эффекты и максимальная продолжительность безопасного использования ограничивают их клиническое применение. Пациентам с хорошим ответом могут быть предложены стратегии, предусматривающие долгосрочное использование ГнРГ-α с дополнительной терапией, чтобы избежать хирургического вмешательства.Имеются ограниченные данные о влиянии КОК и прогестагенов, но опубликованные исследования показали незначительное уменьшение объема матки и улучшение характера кровотечений. Эти препараты могут быть интересным первоначальным выбором из-за их потенциальной пользы, низкой стоимости и относительной безопасности. ЛНГ-ВМС может быть предложена как эффективный вариант лечения кровотечений у женщин с миомой, не подслизистой под слизистую оболочку. Кратковременное использование SPRM безопасно, и улипристал уже одобрен для предоперационного лечения УФ в некоторых регионах.Долгосрочное использование SPRM и антипрогестагенов показывает многообещающие результаты в качестве эффективного долгосрочного лечения миомы. Однако безопасность эндометрия после длительного использования по-прежнему вызывает беспокойство у этих агентов. Экспериментальные методы лечения, такие как ингибиторы ароматазы и SERMS, по-прежнему мало применимы в клинических условиях.
При консультировании женщин по поводу возможных стратегий решения жалоб, связанных с миомой, всегда следует учитывать фармакологическое лечение УФ.Многие женщины предпочтут длительное использование лекарств какой-либо форме инвазивного лечения. Опубликованные данные подтверждают эффективность многих агентов для контроля симптомов, а испытание медикаментозного лечения у отобранных и мотивированных пациентов может устранить необходимость в хирургическом вмешательстве.
Варианты лечения миомы — Brigham and Women’s Hospital
Медицинские методы лечения миомы
Лекарства могут помочь контролировать симптомы, связанные с миомой. Наиболее эффективными препаратами для лечения миомы являются агонисты гонадотропин-рилизинг-гормона (GnRHa) (включая Lupron, Synarel, Zoladex).Агонисты ГнРГ вызывают состояние низкого эстрогена (подобное менопаузе), что приводит к уменьшению размера опухоли и матки. Было показано, что размер матки уменьшается примерно на 50 процентов после трех месяцев терапии этими препаратами. Агонисты ГнРГ также останавливают менструальные выделения (аменорея), позволяя женщинам с анемией, вызванной кровотечением, увеличить свои запасы железа.
К сожалению, длительное использование агонистов ГнРГ может привести к потере костной массы, однако, когда лечение агонистами ГнРГ прекращается, за этим следует быстрое возобновление роста миомы и матки до объема до лечения.Поэтому использование только агонистов ГнРГ для лечения миомы обычно ограничивается коротким предоперационным курсом от одного до трех месяцев, чтобы уменьшить матку при подготовке к операции или уменьшить анемию перед операцией.
Другие лекарственные препараты, включая андрогенные средства (например, даназол, гестринон), прогестины (например, медроксипрогестерона ацетат, депомедроксипрогестерона ацетат, норэтиндрон), Мирена ВМС. Оральные противозачаточные таблетки использовались для контроля меноррагии (продолжительного и / или обильного кровотока) у женщин с лейомиомами, предположительно за счет уменьшения эндометрия (атрофия эндометрия).Транексамовая кислота (Листеда) — антифибринолитический препарат, не содержащий гормонов, который также можно использовать для лечения сильного кровотечения. Ни одно из этих лекарств не уменьшает объем матки или миомы.
Эмболизация миомы матки / Эмболизация маточной артерии
Эмболизация миомы матки (UFE), также известная как эмболизация маточной артерии (UAE), является альтернативой хирургическому вмешательству, которое включает введение катетера через небольшой разрез в паху в артерию на ноге и направление катетера с помощью рентгеновских снимков до артерии матки.Оказавшись там, катетер используется для доставки агентов, которые блокируют кровеносные сосуды, питающие миому матки. Общая лучевая нагрузка во время этой процедуры сопоставима с таковой при одной-двух компьютерной томографии. ОАЭ не удаляет миому матки, но заставляет их уменьшаться на 30-50 процентов.
Преимущества этой процедуры включают отсутствие разрезов брюшной полости и более короткое время восстановления. После этой процедуры у женщин в зависимости от возраста может наблюдаться аменорея (отсутствие менструаций). Миома может рецидивировать или реваскуляризироваться после этой процедуры, и до 20 процентов женщин обращаются за дополнительным лечением в течение пяти лет после ОАЭ.
Целенаправленное ультразвуковое лечение
Сфокусированный ультразвук под контролем МРТ (FUS) — это неинвазивный вариант лечения миомы матки, который разрушает миому при сохранении нормальной матки. Сфокусированные высокочастотные звуковые волны высокой энергии используются для воздействия на белки в миомах до тех пор, пока они не будут разрушены. Используемый в сочетании с МРТ, FUS позволяет врачам точно нацеливать и контролировать терапию. Один сеанс лечения длится примерно 3 часа. Хотя миомы лечатся и в конечном итоге уменьшаются в размерах, их не удаляют.Женщины могут возобновить нормальную активность в течение дня после процедуры, однако долгосрочная эффективность этого лечения неизвестна, и оно не рекомендуется женщинам, которые хотят сохранить свою фертильность.
Миома — Лечение — NHS
Лечение может не потребоваться, если у вас миома, но у вас нет никаких симптомов, или если у вас есть только незначительные симптомы, которые существенно не влияют на вашу повседневную деятельность.
Миома часто сокращается после менопаузы, и ваши симптомы обычно либо ослабляются, либо полностью исчезают.
Если у вас есть миома, которая требует лечения, терапевт может порекомендовать лекарство, которое поможет облегчить ваши симптомы.
Но вам может потребоваться обратиться к гинекологу (специалисту по женской репродуктивной системе) для дальнейшего лечения или хирургического вмешательства, если они неэффективны.
Обратитесь к терапевту, чтобы обсудить наиболее подходящий для вас план лечения.
Различные методы лечения миомы включают:
Симптоматическое лекарство
Существуют лекарства, которые можно использовать для уменьшения обильных месячных, но они могут быть менее эффективными, чем больше у вас миома.
Эти лекарства описаны ниже.
Внутриматочная система левоноргестрела (ЛНГ-ВМС)
Внутриматочная система левоноргестрела (ЛНГ-ВМС) представляет собой небольшое пластиковое Т-образное устройство, помещаемое в матку, которое медленно высвобождает прогестагенный гормон левоноргестрел.
Он останавливает быстрый рост слизистой оболочки матки, поэтому она становится тоньше, а кровотечение становится легче.
Побочные эффекты, связанные с ЛНГ-ВМС, включают:
ЛНГ-ВМС также действует как противозачаточное средство, но не влияет на ваши шансы забеременеть после того, как вы перестанете его использовать.
Транексамовая кислота
Если ЛНГ-ВМС не подходит (например, если контрацепция нежелательна), можно рассмотреть возможность применения таблеток транексамовой кислоты.
Они работают, останавливая кровотечение из мелких кровеносных сосудов в слизистой оболочке матки, снижая кровопотерю примерно на 50%.
Таблетки транексамовой кислоты принимают 3 или 4 раза в день во время менструации на срок до 4 дней. Лечение следует прекратить, если ваши симптомы не улучшились в течение 3 месяцев.
Таблетки транексамовой кислоты не являются формой контрацепции и не повлияют на ваши шансы забеременеть.
Возможными побочными эффектами таблеток транексамовой кислоты являются расстройство желудка и диарея.
Противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен и мефенамовая кислота, можно принимать 3 раза в день с первого дня менструации, пока кровотечение не остановится или не снизится до приемлемого уровня.
НПВП снижают выработку организмом гормоноподобного вещества, называемого простагландином, которое связано с обильными менструациями.
Противовоспалительные препараты также являются обезболивающими, но не являются формой контрацепции.
Расстройство желудка и диарея — частые побочные эффекты НПВП.
Противозачаточные таблетки
Противозачаточные таблетки — это популярный метод контрацепции, предотвращающий выход яйцеклетки из яичников для предотвращения беременности.
Некоторые противозачаточные таблетки не только облегчают кровотечение, но и помогают уменьшить боль при менструации.
Врач общей практики может дать вам дополнительную информацию о противозачаточных средствах и противозачаточных таблетках.
Гестаген для перорального приема
Гестаген для перорального приема — это синтетический (искусственный) прогестерон (один из женских половых гормонов), который может помочь уменьшить обильные месячные.
Обычно его принимают в виде таблеток с 5 по 26 день менструального цикла, считая первый день менструации днем 1.
Пероральный прогестаген действует, предотвращая быстрый рост слизистой оболочки матки. Это не форма контрацепции, но может снизить ваши шансы на зачатие, пока вы ее принимаете.
Побочные эффекты перорального прогестагена могут быть неприятными и включать увеличение веса, болезненность груди и кратковременное появление прыщей.
Прогестоген для инъекций
Прогестоген также доступен в виде инъекций для лечения обильных менструаций.Он работает, препятствуя быстрому росту слизистой оболочки матки.
Эту форму прогестагена можно вводить один раз в 12 недель до тех пор, пока требуется лечение.
Общие побочные эффекты введенного прогестагена включают:
- увеличение веса
- нерегулярное кровотечение
- отсутствие менструаций
- предменструальные симптомы, такие как вздутие живота, задержка жидкости и болезненность груди
Инъекционный прогестаген также действует как противозачаточное средство. Это не мешает вам забеременеть после того, как вы перестанете его использовать, хотя может пройти значительная задержка (до 12 месяцев) после того, как вы перестанете принимать его, прежде чем вы сможете забеременеть.
Лекарство для уменьшения миомы
Аналоги гонадотропин-рилизинг-гормона (ГнРГ)
Если вы все еще испытываете симптомы, связанные с миомой, несмотря на лечение вышеуказанными лекарствами, терапевт может направить вас к гинекологу.
Они могут прописать лекарство, называемое аналогами гонадотропин-рилизинг-гормона (ГнРГ), для уменьшения размеров миомы.
GnRH, такие как ацетат гозерелина, представляют собой гормоны, вводимые путем инъекций. Они действуют, воздействуя на гипофиз, который останавливает выработку эстрогена яичниками.
Гипофиз — это небольшая железа размером с горошину, расположенная в нижней части мозга. Он контролирует ряд важных гормональных желез в организме.
GnRH останавливает ваш менструальный цикл (период), но не является формой контрацепции. Они не влияют на ваши шансы забеременеть после того, как вы перестанете их использовать.
Если вам прописали ГнРГ, они могут помочь облегчить обильные месячные и любое давление, которое вы чувствуете на живот. Они также помогают улучшить симптомы частого мочеиспускания и запоров.
ГнРГ иногда также используются для уменьшения миомы перед операцией по их удалению.
ГнРГ может вызывать ряд побочных эффектов, подобных менопаузе, в том числе:
- приливы
- повышенное потоотделение
- жесткость мышц
- сухость влагалища
Иногда комбинация ГнРГ и низких доз заместительной гормональной терапии (ЗГТ) ) может быть рекомендован для предотвращения этих побочных эффектов.
Остеопороз (истончение костей) — случайный побочный эффект приема гонадолиберина.
Врач общей практики может предоставить вам дополнительную информацию об этом и может прописать дополнительные лекарства, чтобы свести к минимуму истончение ваших костей.
GnRHas назначается только на краткосрочной основе (максимум 6 месяцев за один раз). После прекращения лечения миома может вернуться к своему первоначальному размеру.
Улипристала ацетат
Улипристала ацетат (Эсмия) — это лекарство, которое можно использовать для лечения миомы. Однако его следует назначать только для нерегулярного использования, если:
- у вас есть симптомы от умеренной до тяжелой
- вы взрослый человек и еще не достигли менопаузы
- хирургическое вмешательство и нехирургические процедуры не подходят или не подходят работал
Это связано с риском серьезного поражения печени и печеночной недостаточности.
Если ваш врач считает, что улипристала ацетат может вам подойти, он должен обсудить с вами риски и преимущества, чтобы вы могли принять обоснованное решение.
Если вы решите попробовать улипристала ацетат, ваша функция печени будет тщательно контролироваться с помощью функциональных тестов печени до, во время и после лечения.
Обратитесь к врачу срочно или позвоните по номеру 111, если у вас появятся симптомы поражения печени, такие как:
- боль в животе
- пожелтение кожи или глаз (желтуха)
- темная моча
- усталость
- потеря аппетита
- тошнота и рвота
Эти симптомы могут появиться даже после прекращения приема улипристала ацетата.
В настоящее время нет проблем с таблеткой экстренной контрацепции эллаУан, которая также содержит улипристала ацетат.
Хирургия
Операция по удалению миомы может быть рассмотрена, если ваши симптомы особенно серьезны, а лекарства неэффективны.
Для лечения миомы можно использовать несколько различных процедур. Врач общей практики направит вас к специалисту, который обсудит с вами варианты, включая преимущества и любые связанные с этим риски.
Основные хирургические процедуры, используемые для лечения миомы, описаны ниже.
Гистерэктомия
Гистерэктомия — это хирургическая процедура по удалению матки. Это наиболее эффективный способ предотвратить повторное появление миомы.
Гистерэктомия может быть рекомендована, если у вас большие миомы или сильное кровотечение и вы не хотите больше иметь детей.
Существует несколько различных способов проведения гистерэктомии, в том числе через влагалище или через несколько небольших разрезов (разрезов) на животе (брюшной полости).
В зависимости от используемой техники гистерэктомия может проводиться с использованием спинальной или эпидуральной анестезии, при которой онемят нижние части тела.
Иногда можно использовать общий наркоз, когда вы будете спать во время процедуры.
Обычно после гистерэктомии вам необходимо оставаться в больнице в течение нескольких дней. Для полного восстановления требуется от 6 до 8 недель, в течение которых вы должны как можно больше отдыхать.
Побочные эффекты гистерэктомии могут включать раннюю менопаузу и потерю либидо (полового влечения).Обычно это происходит только в том случае, если яичники были удалены.
Миомэктомия
Миомэктомия — это операция по удалению миомы со стенки матки. Его можно рассматривать как альтернативу гистерэктомии, если вы все еще хотите иметь детей.
Но миомэктомия подходит не для всех типов миомы. Ваш гинеколог может сказать вам, подходит ли вам процедура, на основе таких факторов, как размер, количество и расположение миомы.
В зависимости от размера и положения миомы миомэктомия может включать в себя несколько небольших разрезов на животе (операция «замочная скважина») или один более крупный разрез (открытая операция).
Миомэктомия проводится под общим наркозом, после чего вам обычно нужно оставаться в больнице в течение нескольких дней. Вам посоветуют отдохнуть в течение нескольких недель, пока вы выздоравливаете.
Миомэктомия обычно является эффективным методом лечения миомы, хотя есть вероятность, что миома вырастет снова, и потребуется дальнейшая операция.
Гистероскопическая резекция миомы
Гистероскопическая резекция миомы — это процедура, при которой для удаления миомы используются тонкий телескоп (гистероскоп) и небольшие хирургические инструменты.
Процедура может использоваться для удаления миомы изнутри матки (подслизистая миома) и подходит для женщин, которые хотят иметь детей в будущем.
Никаких разрезов не требуется, поскольку гистероскоп вводится через влагалище в матку через вход в матку (шейку матки).
Для удаления максимально возможного количества фиброидной ткани необходимо несколько вставок.
Процедура часто проводится под общим наркозом, хотя вместо него можно использовать местный анестетик.Обычно вы можете пойти домой в тот же день, что и процедура.
После процедуры у вас могут возникнуть спазмы желудка, но они должны длиться всего несколько часов. Также может наблюдаться небольшое вагинальное кровотечение, которое должно прекратиться в течение нескольких недель.
Гистероскопическое морцеллирование миомы
Гистероскопическое морцеллирование миомы — это новая процедура, при которой врач, прошедший специальную подготовку, использует гистероскоп и небольшие хирургические инструменты для удаления миомы.
Гистероскоп вводится в матку через шейку матки, а специально разработанный инструмент, называемый морцеллятором, используется для отсечения и удаления фиброидной ткани.
Процедура проводится под общей или спинальной анестезией. Обычно вы сможете вернуться домой в тот же день.
Основное преимущество гистероскопической морцелляции по сравнению с гистероскопической резекцией состоит в том, что гистероскоп вводится только один раз, а не несколько раз, что снижает риск повреждения матки.
Процедура может быть вариантом при серьезных осложнениях.
Но поскольку гистероскопическая морцелляция является новой техникой, данные о ее общей безопасности и долгосрочной эффективности ограничены.
Прочтите руководство Национального института здравоохранения и повышения квалификации (NICE) по гистероскопической морцелляции миомы матки.
Нехирургические процедуры
Наряду с традиционными хирургическими методами лечения миомы доступны также нехирургические методы лечения.
Эмболизация маточной артерии (UAE)
Эмболизация маточной артерии (UAE) является альтернативой гистерэктомии или миомэктомии для лечения миомы. Может быть рекомендован женщинам с большими миомами.
ОАЭ проводит рентгенолог, врач-специалист, интерпретирующий рентгеновские снимки и сканирование. Он включает в себя блокировку кровеносных сосудов, снабжающих миомы, в результате чего они сокращаются.
Во время процедуры через небольшую трубку (катетер) вводится специальный раствор, который направляется рентгеновскими лучами через кровеносный сосуд в ноге.
Процедура проводится под местной анестезией, поэтому вы будете бодрствовать, но обрабатываемая область будет немеющей.
Обычно вам нужно оставаться в больнице через день или два после приема в ОАЭ. Когда вы выпадете из больницы, вам будет рекомендован отдых в течение 1-2 недель.
Несмотря на то, что после ОАЭ можно иметь успешную беременность, общее влияние процедуры на фертильность и беременность остается неопределенным.
Таким образом, его следует проводить только после того, как вы обсудили потенциальные риски, преимущества и неопределенности со своим врачом.
Абляция эндометрия
Абляция эндометрия — это относительно небольшая процедура, которая включает удаление внутренней оболочки матки.
Он в основном используется для уменьшения обильных кровотечений у женщин без миомы, но его также можно использовать для лечения небольших миом в слизистой оболочке матки.
Пораженную слизистую оболочку матки можно удалить несколькими способами — например, с помощью энергии лазера, нагретой проволочной петли или горячей жидкости в баллоне.
Процедура может проводиться как под местной анестезией, так и под общим наркозом.
Это довольно быстро выполняется, занимает около 20 минут, и обычно вы можете вернуться домой в тот же день.
Вы можете испытывать вагинальное кровотечение и спазмы в животе в течение нескольких дней после этого, хотя у некоторых женщин кровянистые выделения наблюдаются в течение 3-4 недель.
Некоторые женщины сообщали о более сильной или продолжительной боли после абляции эндометрия.
В этом случае вам следует поговорить с терапевтом или членом вашей больничной бригады, который может назначить более сильное обезболивающее.
После абляции эндометрия все еще возможно забеременеть, но эта процедура не рекомендуется женщинам, которые хотят иметь больше детей, поскольку высок риск серьезных проблем, таких как выкидыш.
Королевский колледж акушеров и гинекологов (RCOG) имеет дополнительную информацию об абляции эндометрия.
Прочтите информацию для вас после абляции эндометрия, чтобы узнать больше.
Процедуры под контролем МРТ
Есть также 2 относительно новых метода лечения миомы с использованием МРТ.
Это:
- Чрескожная лазерная абляция под контролем МРТ
- Чрескожный сфокусированный ультразвук под контролем МРТ
Эти методы используют МРТ для ввода небольших игл в центр пораженной миомы.
Энергия лазера или ультразвука проходит через иглы для разрушения миомы.
Эти методы лечения не могут использоваться для лечения всех типов миомы, а долгосрочные преимущества и риски неизвестны.
Поскольку эти процедуры относительно новые, они еще не широко доступны в Великобритании.
Исследования все еще проводятся, но есть некоторые свидетельства того, что эти неинвазивные процедуры имеют краткосрочные и среднесрочные преимущества при выполнении их опытным клиницистом.
Но влияние на беременность и на женщин, которые хотят иметь ребенка в будущем, полностью не изучено, поэтому это следует принимать во внимание.
Для получения дополнительной информации прочтите руководство NICE по адресу:
Последняя проверка страницы: 17 сентября 2018 г.
Срок следующей проверки: 17 сентября 2021 г.