Верхнечелюстная пазуха верхней челюсти
Верхнечелюстная пазуха — самая крупная из околоносовых пазух (см. рис. 1). Форма пазухи в основном соответствует форме тела верхней челюсти. Объем пазухи имеет возрастные и индивидуальные различия. Пазуха может продолжаться в альвеолярный, скуловой, лобный и нёбный отростки. В пазухе различают верхнюю, медиальную, переднелатеральную, заднелатеральную и нижнюю стенки. Она появляется раньше других пазух и у новорожденных имеется в виде небольшой ямки. Пазуха постепенно увеличивается к периоду полового созревания, а в старческом возрасте становится еще больше вследствие рассасывания костной ткани.
Верхняя стенка пазухи, отделяющая ее от глазницы, на большем протяжении состоит из компактного вещества и имеет толщину 0,7-1,2 мм, утолщаясь у подглазничного края и скулового отростка. Нижняя стенка подглазничного канала и подглазничной борозды очень тонкая. Иногда на некоторых участках кости она совсем отсутствует, а нерв и сосуды, проходящие в этом канале, отделены от слизистой оболочки верхнечелюстной пазухи только надкостницей.
Медиальная стенка, граничащая с полостью носа, состоит целиком из компактного вещества. Ее толщина наименьшая на середине нижнего края (1,7-2,2 мм), наибольшая — в области передненижнего угла (3 мм). В месте перехода в заднелатеральную стенку медиальная стенка тонкая, при переходе в переднюю она утолщается и в ней имеется альвеола клыка. В верхнезаднем участке этой стенки есть отверстие — верхнечелюстная расщелина, соединяющая пазуху со средним носовым ходом.
Переднелатералъная стенка в области клыковой ямки несколько вдавлена. В этом месте она целиком состоит из компактного вещества и имеет наименьшую толщину (0,2-0,25 мм). По мере удаления от ямки стенка утолщается (4,8-6,4 мм). У альвеолярного, скулового, лобного отростков и нижнелатерального края глазницы компактные пластинки этой стенки разделяются губчатым веществом на наружную и внутреннюю. Переднелатеральная стенка содержит несколько передних альвеолярных канальцев, идущих от подглазничного канала к корням передних зубов и служащих для прохождения сосудов и нервов к передним зубам.

Рис. 1. Верхнечелюстная пазуха; фронтальный распил черепа, вид сзади:
1 — борозда верхнего сагиттального синуса; 2 — петушиный гребень; 3 — решётчатая пластинка; 4 — лобная пазуха; 5 — решётчатый лабиринт; 6 — глазница; 7 — верхнечелюстная пазуха; 8 — сошник; 9 — резцовое отверстие; 10 — нёбный отросток; 11 — нижняя носовая раковина; 12— средняя носовая раковина; 13 — верхняя носовая раковина; 14 — перпендикулярная пластинка решётчатой кости
Заднелатеральная стенка на большем протяжении представляет собой компактную пластинку, расширяющуюся при переходе в скуловой и альвеолярные отростки и содержащую в этих местах губчатое вещество. Толщина стенки наименьшая в верхнезаднем участке (0,8-1,3 мм), наибольшая — вблизи альвеолярного отростка на уровне 2-го моляра (3,8—4,7 мм). В толще заднелатеральной стенки проходят задние альвеолярные канальцы, от которых отходят ответвления, соединяющиеся с передними и средними альвеолярными канальцами. При сильной пневматизации верхней челюсти, а также в результате патологических изменений внутренняя стенка канальцев истончается и слизистая оболочка верхнечелюстной пазухи прилежит к альвеолярным нервам и сосудам.
Нижняя стенка имеет форму желоба, где сходятся переднелатеральная, медиальная и заднелатеральная стенки пазухи. Дно желоба в одних случаях ровное, в других имеет выпячивания, соответствующие альвеолам 4 передних зубов. Выпячивание альвеол зубов наиболее выражено на челюстях, в которых дно пазухи находится на уровне носовой полости или ниже ее. Толщина компактной пластинки, отделяющей дно альвеолы 2-го моляра от дна верхнечелюстной пазухи, часто не превышает 0,3 мм.
Окостенение: в середине 2-го месяца внутриутробного развития в соединительной ткани верхнечелюстных и медиальных носовых отростков появляется несколько точек окостенения, которые сливаются к концу 3-го месяца, образуя тело, носовой и нёбные отростки верхней челюсти. Самостоятельную точку окостенения имеет резцовая кость. На 5-6-м месяце внутриутробного периода начинает развиваться верхнечелюстная пазуха.
Анатомия человека С.С. Михайлов, А.В. Чукбар, А.Г. Цыбулькин
medbe.ru
содержание .. 120 121 122 123 124 125 126 127 128 129 .. К околоносовым пазухам относятся: 1) верхнечелюстная; 2) клиновидная; 3) лобная; 4) решетчатые. Залегая в костях черепа, пазухи способствуют уменьшению веса костей, увеличивают их крепость, являются резонаторами при голосообразовании, обусловливая тембр голоса, участвуют в согревании вдыхаемого воздуха. Благодаря наличию сообщений с полостью носа пазухи вместе с полостью составляют единый аппарат.
|
healthkonnect.ru
причины, симптомы и лечение гайморита
Верхнечелюстной синусит – воспалительный процесс слизистой верхнечелюстных пазух, которые называют гайморовыми. Именно по этой причине заболевание носит второе название — гайморит. Воспаление распространяется не только на слизистую оболочку, но также на подслизистый слой, надкостную и костную ткань верхнего зубного ряда. По медицинской статистике такое заболевание является наиболее распространённым среди всех патологий носовых пазух. Может протекать в острой и хронической форме. Возникает как у взрослых, так и у детей.
Причин для формирования такого недуга довольно много — зачастую это различные инфекционные заболевания внутренних органов, воспаления ротовой полости, ВИЧ-инфекция, различные новообразования или травмы носа, а также генетические факторы. Проявление симптомов болезни зависит от тяжести течения и типа воспалительного процесса.
Диагностические мероприятия включают в себя изучение анамнеза жизни пациента, общий осмотр и проведение инструментальных обследований. Зачастую применяют рентгенографию, УЗИ, эндоскопические методы диагностики, среди которых пункция. Лечение может выполняться лекарственными препаратами или при помощи хирургического вмешательства.
Этиология
Существует большое количество факторов, которые могут способствовать развитию верхнечелюстного синусита. Самыми распространёнными причинами возникновения подобного заболевания являются:
- широкий спектр инфекционных процессов, которые развиваются в верхних дыхательных путях;
- длительное влияние на организм холодных температур;
- различные аллергические реакции;
- хронический насморк;
- деформация носовой перегородки;
- аденоидит;
- заболевания зубов верхней челюсти или хирургические вмешательства на них;
- ВИЧ-инфекция или другие расстройства, которые снижают уровень иммунной системы.
К менее распространённым причинам прогрессирования недуга относятся:
- ведение нездорового образа жизни, пристрастие к спиртным напиткам, наркотическим веществам или никотину;
- генетические заболевания;
- загрязнённость окружающей среды;
- недоразвитость внутренних выходов из полости носа, при которой человек не может дышать через нос;
- множество травм или ушибов области носа;
- новообразования, которые негативно влияют на выполнение дыхательных функций.
Такое заболевание может быть вызвано как одной причиной, так и совокупностью факторов.

Механизм образования гайморита
Разновидности
В зависимости от происхождения существует несколько типов верхнечелюстного синусита. Таким образом, заболевание бывает:
- риногенным – факторов формирования несколько: насморк, грибковые или инфекционные расстройства. Болезнь сначала формируется в области носа, после чего распространяется на верхнечелюстные пазухи;
- гематогенным – причиной может выступать очаг воспалительного процесса. Инфекция попадает в пазуху с потоком крови;
- травматическим – развивается при переломах верхней челюсти;
- вазомоторным – появляется из-за нарушения реакции организма на холодный воздух, неприятный запах или другие внешние раздражители;
- одонтогенным. Причина возникновения – влияние патологических микроорганизмов на поражённые зубы верхней челюсти. Кроме этого, одонтогенный верхнечелюстной синусит может стать осложнением после стоматологических процедур по удалению или пломбированию зуба;
- аллергическим – протекает на фоне аллергического ринита.
По характеру протекания и выражения симптомов, заболевание делится на острую и хроническую форму. Каждая из них, в свою очередь, имеет собственную классификацию.
Острый верхнечелюстной синусит делится на:
- катаральный гайморит – зачастую ничем не отличается от обычного насморка, потому что выражается такими признаками, как заложенность и обильные выделения из полости носа. Есть два типа исхода такого расстройства – полное выздоровление или перетекание в гнойную стадию;
- гнойный гайморит – отличается скоплением гнойного содержимого в верхнечелюстных пазухах. Отмечаются сильные головные боли и ухудшение состояния человека (по сравнению с катаральной формой).
Кроме этого любой из видов острого верхнечелюстного синусита может быть односторонним или двухсторонним.
Хронический верхнечелюстной синусит имеет собственное разделение, в зависимости от типа воспалительного процесса:
- катаральный гайморит – выражается отёком слизистой гайморовых пазух;
- полипозный – формируется по причине разрастания полипов в пазухе;
- кистозный – причина возникновения: кистозные новообразования;
- гнойный гайморит – характеризуется периодами обострений с выделением гнойной жидкости из полости носа;
- смешанный – содержит в себе проявление нескольких типов недуга.
Любая из форм хронического синусита может быть левосторонней, правосторонней или двусторонней.
Симптомы
Основными признаками любой из разновидностей такого заболевания считаются – затруднённое дыхание и заложенность носовой полости. Другие симптомы будут выражаться в зависимости от характера протекания верхнечелюстного синусита. Острое течение недуга характеризуется:
- резким повышением температуры;
- насморком – вначале выделяется прозрачная слизь, а через неделю переходит в гнойную форму;
- частым чиханием;
- ощущением болезненности в верхней части лица и в голове. Усиление отмечается при движении головой, чихании или кашле;
- снижением или полным отсутствием обоняния;
- гнусавостью.
При хроническом протекании заболевания, в периоды обострения наблюдаются аналогичные симптомы, а во время ремиссии признаки менее ярко выражаются и носят непостоянный характер. К ним относятся:
- повышенная слезоточивость;
- постоянный насморк, который не поддаётся лечению и нередко переходит в гнойную форму;
- признаки катарального течения – из-за отёчности слизистой появляется ощущение стекания слизи по задней стенке глотки;
- периодические головные боли;
- тяжесть лица и чувство распирания;
- отёчность очень часто наблюдается после сна;
- конъюнктивит;
- полное отсутствие обоняния.
Все вышеуказанные симптомы характерны как для одностороннего синусита, так и для двухстороннего.
Осложнения
В случаях игнорирования признаков или несвоевременно начатого лечения существует вероятность развития осложнений верхнечелюстного синусита, среди которых:
- хронический воспалительный процесс слизистой глотки;
- кислородная недостаточность;
- дакриоцистит;
- апноэ сна;
- распространение воспаления в полость черепа и поражение головного мозга;
- гнойное поражение костей черепа – в таком случае необходимо хирургическое лечение;
- заражение крови.
Все вышеуказанные осложнения могут привести к летальному исходу.
Диагностика
Диагностические мероприятия осуществляются врачом оториноларингологом, для которого не составит труда определить заболевание при осмотре, но для подтверждения диагноза необходимо проведение инструментального обследования пациента. Перед этим врач должен ознакомиться с историей болезни больного для поиска возможных причин прогрессирования. Помимо этого, необходимо выяснить степень интенсивности проявления симптомов, что поможет отличить хроническое течение от острого протекания.
К инструментальным диагностическим методам относят:
- рентгенографию;
- МРТ;
- риноскопию – осмотр носовой полости при помощи специальных инструментов;
- эндоскопический осмотр;
- УЗИ;
- диагностическую пункцию – забор содержимого пазухи для бакпосева и выявления восприимчивости микроорганизмов к антибиотикам;
- диафаноскопию лампочкой Геринга.
Кроме этого, необходим осмотр стоматологом ротовой полости пациента. После подтверждения диагноза врач назначает наиболее эффективную тактику лечения.
Лечение

Операции и процедуры при гайморите
Терапия острого и хронического верхнечелюстного синусита осуществляется несколькими способами, которые выбирают в зависимости от типа и стадии заболевания. Лечение состоит из:
- применения лекарственных препаратов, направленных на устранение неприятных симптомов и воспалительного процесса в полости носа. Для этого назначаются сосудосуживающие спреи с содержанием антибиотиков и стероидных гормонов;
- немедикаментозной терапии – заключается в проведении пункции, во время которой дренируется жидкость из пазухи, после чего область промывают антисептическими растворами и вводят лекарственное вещество. Также могут использовать безпункционное лечение – установление ЯМИК-катетера;
- промывания полости носа солевыми, травяными и лекарственными растворами;
- физиотерапии;
- хирургического вмешательства – применяется только при наличии глазных и внутричерепных последствий. Терапия сводится к удалению гнойной жидкости.
Профилактика
Профилактические мероприятия от верхнечелюстного синусита сводятся к выполнению несложных правил, таких как – своевременное устранение насморка и различных расстройств, которые негативно влияют на дыхательную функцию, лечение аллергий и стоматологических проблем. Кроме этого, нужно придерживаться правильного питания и здорового образа жизни, а также укреплять иммунитет.
simptomer.ru
причины, симптомы и способы лечения, возможная связь с зубами
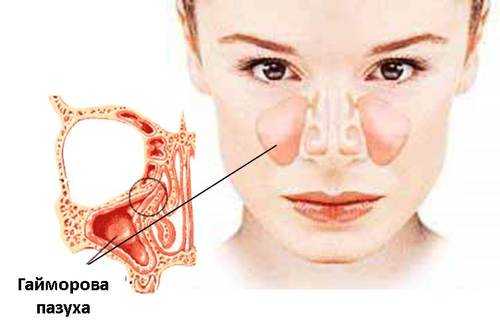
 Гайморова пазуха — это придаточная часть носа, которая имеет риск наполнения гнойными массами при гайморите, что приводит к осложнениям, а иногда и страшным последствиям. Пазуха соприкасается с внутренней полостью носа и верхним рядом коренных зубов, поэтому воспаление может быть вызвано не только насморком и простудными заболеваниями, но и проблемами с зубами. Как избежать тяжких последствий заболевания, вы узнаете в данном материале.
Гайморова пазуха — это придаточная часть носа, которая имеет риск наполнения гнойными массами при гайморите, что приводит к осложнениям, а иногда и страшным последствиям. Пазуха соприкасается с внутренней полостью носа и верхним рядом коренных зубов, поэтому воспаление может быть вызвано не только насморком и простудными заболеваниями, но и проблемами с зубами. Как избежать тяжких последствий заболевания, вы узнаете в данном материале.
Строение гайморовой пазухи
Как всем известно, носовая полость очищает и согревает вдыхаемый нами воздух. На слизистой оболочке носа остается большое количество пыли, микробов и бактерий, которые попадают вместе с воздушными массами, все эти факторы являются возбудителями многих заболеваний, в первую очередь — насморка, простуды и гайморита.
Гайморова пазуха — или, как ее еще называют, верхнечелюстная или воздухоносная — находится над верхней челюстью человека, по обе стороны носа и в лобной зоне. Всего их четыре:
- верхнечелюстная левая;
- верхнечелюстная правая;
- лобные полости — левая и правая;
- а также решетчатые и клиновидные, располагающиеся в области переносицы.
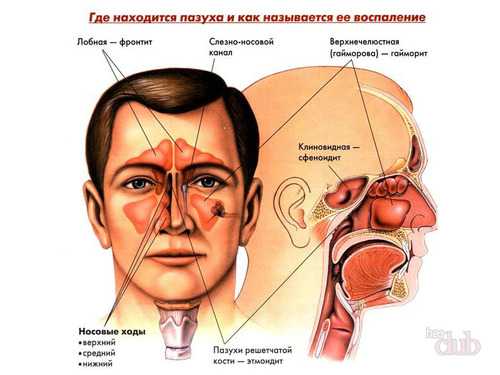 Открываются пазухи в носовую полость через небольшое отверстие, которое называется соустьем. Внутри пазуха покрыта слизистой оболочкой, нервными и сосудистыми сплетениями. Дно верхнечелюстных близко соприкасается с корнями зубов, что несет некую опасность при удалении больного зуба, а также провоцирует воспаление и образование доброкачественной кисты.
Открываются пазухи в носовую полость через небольшое отверстие, которое называется соустьем. Внутри пазуха покрыта слизистой оболочкой, нервными и сосудистыми сплетениями. Дно верхнечелюстных близко соприкасается с корнями зубов, что несет некую опасность при удалении больного зуба, а также провоцирует воспаление и образование доброкачественной кисты.
У детей строение носа и лицевой кости отличается от взрослых, полное формирование заканчивается в подростковом возрасте в 12−14 лет. Именно тогда у большинства детей меняются черты лица, формируется нос, и завершается внутреннее построение черепа и костей.
Киста в пазухе
Киста в пазухе — заболевание довольно частое, и не стоит пугаться при ее обнаружении, все лечится и страшных последствий не несет. Это образование представляет собой шар с жидкостью и эластичными стенками разного размера. Довольно частое явление, встречается почти у каждого десятого человека, причем обнаружение происходит случайно. Различают несколько подвидов кисты: ретенционные и ложные. Первые симптомы проявления заболевания — болит гайморова пазуха и область около нее.
Ретенционные возникают при закупорке слизистых протоков, а ложные проявляются при аллергических реакциях или воспалениях корней верхних зубов. Наполнение кисты бывает в трех классификациях: гнойное, слизистое или серозное. Для подтверждения или опровержения диагноза необходимо пройти компьютерную томографию, эндоскопию пазух.
Киста может не проявляться и не беспокоить человека, но вот симптомы, по которым можно определить ее наличие:
- боли в области пазух, при наклонах головы вперед или вниз;
- жидкие гнойные выделения из носа или задней стенки носоглотки;
- опухлость, асимметрия лица в воспаленном районе;
- боли в голове, верхней челюсти;
- заложенность носа и проблемы с дыханием.
 Все симптомы схожи с острым гайморитом — боли в голове, области верхней челюсти, гнойные выделения и прочее. Точно подтвердить диагноз сможет только оториноларинголог, поэтому самолечением в этом случае заниматься ни в коем случае нельзя. Необходимо сделать томографию, рентген, и биопсию.
Все симптомы схожи с острым гайморитом — боли в голове, области верхней челюсти, гнойные выделения и прочее. Точно подтвердить диагноз сможет только оториноларинголог, поэтому самолечением в этом случае заниматься ни в коем случае нельзя. Необходимо сделать томографию, рентген, и биопсию.
Если не лечить данное новообразование, оно будет разрастаться и оказывать давление на пазухи, кости черепа, увеличивая боль в голове, зубах, глазах.
Лечение кисты
Ложные новообразования, связанные с инфекцией зуба или аллергическим отеком, могут самостоятельно рассосаться и не причинить никакого вреда, а вот ретенционные кисты чаще всего удаляются хирургическим путем. Новообразование может быть удалено при пункции полости, но в этом случае гной выходит, а оболочка остается на месте, снова наполняясь жидкостью. Медикаментозное лечение редко проводится, оно дает эффект только в случае с ложной кистой.
Для удаления новообразования используется два вида хирургического вмешательства — это операция Калдвелл-Люка и эндоскопическая.
В первом случае делается надрез над верхней губой пациента, вскрывается участок пазухи, и киста удаляется щипцами. Операция проводится под местным или общим наркозом, но последствия данного метода — деформирование передней стенки пазухи. При эндоскопическом вмешательстве удаление образования происходит через соустье и не имеет противопоказаний и явных дефектов.
Причины воспаления пазух и заболеваний носа
Кроме кисты, частыми заболеваниями носовой полости являются гайморит и ринит. Гайморит возникает по следующим причинам:
- попадание в носовую полость инфекции и бактерий при вдыхании воздуха;
- искривленная носовая перегородка;
- аллергия, во время которой скапливается большое количество жидкости, а также проявляется воспалительный процесс;
- слабый иммунитет;
- инфекционные и респираторные заболевания;
- травма, попадание инородного тела, прорастание коренного зуба в полость;
- инфекционное заболевание зубов, кариес, гниение корней зубов.
Проявляется гайморит болями в голове, зубах, усложненным дыханием, заложенностью носа, давлением в носовой полости, выделением жидкости серого, коричневого и зеленоватого цвета, а также высокой температурой тела.
Диагностика и лечение гайморита
 Диагностировать болезнь можно по рентгеновскому снимку и с помощью осмотра врачом-оториноларингологом, которые назначит лечение и определит стадию заболевания. Гайморит делится на острый и хронический. При остром гайморите болезнь протекает с повышенной температурой, болями в голове, под глазами, зелеными и коричневыми выделениями из носа. Хронический проявляется кашлем, головными болями, заложенностью носа, воспалением глаз.
Диагностировать болезнь можно по рентгеновскому снимку и с помощью осмотра врачом-оториноларингологом, которые назначит лечение и определит стадию заболевания. Гайморит делится на острый и хронический. При остром гайморите болезнь протекает с повышенной температурой, болями в голове, под глазами, зелеными и коричневыми выделениями из носа. Хронический проявляется кашлем, головными болями, заложенностью носа, воспалением глаз.
Для лечения применяют промывание морской соленой водой, прогревание, закапывание носа каплями типа Виброцил, Називин. Назначают противоаллергические препараты Цетрин и другие, а также сосудоукрепляющие средства.
Возможные проблемы с зубами
Частой проблемой возникновения перечисленных заболеваний могут стать больные корни верхних зубов и их прорастание в полость пазухи. В этом случае необходим осмотр врачом-стоматологом и ЛОРом.
Ближе всего к гайморовой полости расположены зубы «мудрости» и широкие коренные: имея от природы длинные корни, они врастают глубоко внутрь и при удалении могут повредить пазуху. Для подтверждения диагноза врач назначит рентген, по которому можно точнее определить уровень повреждения и последующие меры для лечения. Чаще всего при анатомических особенностях строения костей черепа происходит перфорация гайморовой пазухи во время удаления зуба. Лечение в этом случае назначается немедленно, а также проводится повторный рентген полости, чтоб проверить не попало ли инородное тело в пазуху.
Корень зуба в гайморовой пазухе: лечение
Прободение полости может быть не виной стоматолога, а результатом анатомического строения черепа, где корни зубов располагаются близко ко дну верхнечелюстной пазухи и при удалении повреждают ее. Появление свища может быть по таким причинам:
- удаление зуба;
- имплантация удаленного зуба. В ходе операции может произойти перфорация дна пазухи, приводящая к появлению свища;
- периодонтит.
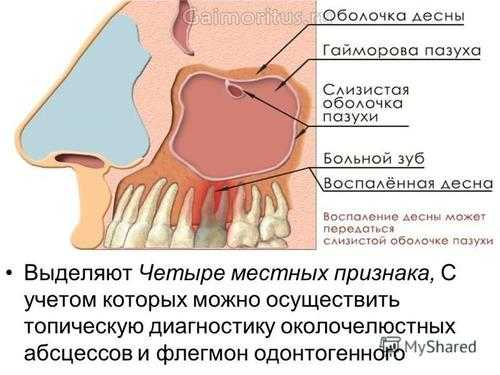 Первым симптомом перфорации будет вспененная кровь, вытекающая из раны. Врач может этого не заметить, но пациент обязан сообщить о неприятных симптомах. Например, при дыхании через нос он почувствует проникновение воздуха через рану, не сможет надуть щеку, так как воздух с кровью может попасть в нос через соустье.
Первым симптомом перфорации будет вспененная кровь, вытекающая из раны. Врач может этого не заметить, но пациент обязан сообщить о неприятных симптомах. Например, при дыхании через нос он почувствует проникновение воздуха через рану, не сможет надуть щеку, так как воздух с кровью может попасть в нос через соустье.
После проведения рентгена происходит сшивание — закрытие перфоративного канала путем сшивания краев десны. Далее пациент находится под наблюдением доктора, при симптоматических показаниях назначается лечение антибиотиками или другими препаратами.
В случае попадания инородного тела проводится госпитализация пациента в отделение стоматологической или челюстно-лицевой клиники. Назначается обезвреживание антибиотиками и подготовка к операции и санации гайморовой пазухи.
nasmorku.net
Воспаление верхнечелюстной пазухи: причины, симптомы, лечение
Воспаление верхнечелюстной пазухи (гайморит) — заболевание сложное и опасное. Симптомы гайморита можно очень легко перепутать с зубной и головной болью, поэтому диагностировать заболевание может только врач.

Существует две стадии болезни. Когда воспаление острое захвачены только ткани и система кровеносных сосудов. При хронической стадии болезнь захватывает уже кость гайморовой пазухи. Воспалительный процесс очень быстро развивается, если не лечить или запустить, причем воспаление может быть, как одностороннее, так и двустороннее.
Причины
В основном воспаление верхнечелюстной гайморовой пазухи — это осложнение после ринита, тесть обычного насморка. Гайморитом может заболеть как ребенок от 3 лет, так и взрослый человек. Особенно часто возникает в холодное время года.
Существует несколько причин возникновения гайморита:
- Сниженный иммунитет после болезни или как осложнение после синусита или ринита. Причем в данную категорию можно отнести беременных женщин и кормящих мам, так как именно у них в связи с беременностью снижен иммунитет.
- Искривление носовой перегородки и как следствие затрудненное дыхание. Можно так же отнести и воспаление аденоидов у детей как причину нарушения дыхания.
- Стафилококк.
- Запущенность в лечении ОРВИ и ОРЗ, насморка (ринит, синусит).
- Больные зубы могут стать причиной возникновения гайморита (пульпит или кариес).
- Аллергия.
- Хронический тонзилит и фарингит.
- Бактерии. Так как гайморит бывает бактериальный и лечится отдельной группой противомикробных препаратов, то берется проба из полости носа на выявление возбудителя. Такой вид гайморита чаще всего бывает у детей.
Заниматься самодиагностикой опасно и запускать лечение ни в коем случае нельзя, так что при первых непонятных болях в лице следует обратиться за помощью к врачу, ведь если вовремя не начать лечение, гайморит может дать серьезные осложнения.
Симптомы
Как уже говорилось, только врач может диагностировать воспаление верхнечелюстных пазух. Но существуют симптомы, по которым больной может сам определить, стоит ли обращаться к врачу.
- Головная боль в лобной доле или над бровями, нарастающая при наклоне головы вниз.
- Боль в височной доле, когда форма заболевания уже запущена, то боль возникает по всему лицу, постоянное чувство тяжести.
- Температура (не основной признак).
- Нарушение дыхания особенно к вечеру и в ночь. Заложенность носа и отек может быть и временный, и постоянный, закладывает как обе стороны пазух, так и поочередно.
- Насморк, выделения могут быть и бесцветные, и гнойные.
- Может отекать нос, переносица и щека.
- Если воспаление является следствием ОРВИ и ОРЗ, то симптомы таких заболеваний тоже могут проявиться позже при гайморите.
Лечение проколом
Лечение воспаления верхнечелюстной пазухи в зависимости от формы и обострения болезни проходит как на дому, так и в стационаре. Чтобы верно диагностировать стадию заболевания, врач направляет на рентген, где будет видно скопление гноя в пазухах.
Если гноя много и боль уже невыносимая, то без хирургического прокола и промывания не обойтись. Прокол так же выполняется и амбулаторно и в стационаре, причем при стационарном лечении прокол могут делать через день для проверки скопления гноя в пазухах. При каждом проколе обязательно происходит выход гноя из пазух и промывание антисептиком.
Лечение длится в среднем 2 недели и больше. При любой форме гайморита требуется прием антибиотиков, дозу так же рассчитывает врач.
Лечение без прокола
Помимо дренажа (прокола) лечение может проводиться и другими способами. Это и лазеротерапия и физпроцедуры.
Самой эффективной принято считать процедуру «кукушка» без прокола. Когда через нос в носовые пазухи под давлением закачивают лекарство и промывают, избавляясь от слизи и гноя. Такая процедура помогает в незапущенном состоянии. Вместе с ней так же нужен курс антибиотиков.
После первой процедуры больной ощущает облегчение. Курс рассчитан на 5 процедур в среднем. Лечение без прокола менее болезненно, поэтому многие пробуют сначала именно его.
Не стоит забывать, что на протяжении всего лечения требуется использовать сосудосуживающие капли для носа и спрей, так же совмещая их с домашним промыванием носа соленой водой или физраствором.
Реабилитация после физпроцедур и прокола не требуется, только необходимо внимательнее относится к любой простуде и ее симптомам, беречь свое здоровье и лечиться вовремя.
Одним из самых современных способов профилактики воспалений верхнечелюстных пазух и других заболеваний верхних и нижних дыхательных путей можно считать посещение соляных комнат, обогащенных огромным содержанием солей в воздухе. Соляные комнаты подходят для взрослых и детей от года.Не болейте и будьте здоровы!!!
nasmork-gaimorit.ru
Злокачественные опухоли верхнечелюстной пазухи: причины, симптомы, диагностика, лечение
Симптомы злокачественных опухолей верхнечелюстной пазухи
Симптомы злокачественных опухолей верхнечелюстной пазухи чрезвычайно разнообразны и зависят от стадии и локализации опухоли. Различают те же стадии, что и при злокачественных опухолях полости носа.
Латентная стадия протекает бессимптомно н чаще всего проходит незамеченной. Лишь в редких случаях обнаруживается случайно при обследовании пациента по поводу «полипозного этмоидита», являющегося в сущности тем же «сопровождением», что и при раке полости носа.
Стадия опухолевого проявления, при которой опухоль, достигнув определенных размеров, может быть обнаружена в верхнелатеральной области носа или в области нижней стенки верхнечелюстной пазухи у края альвеолярного отростка либо в ретромандибулярной области.
Стадия экстерриторизации опухоли, характеризуется выходом новообразования за пределы верхнечелюстной пазухи.
Известный французский оториноларинголог Себило описывает три клинико-анатомических формы рака верхнечелюстной пазухи. «Неоплазмы супраструктуры», по терминологии автора, т. е. опухоли, исходящие из решетчатого лабиринта и проникающие в верхнечелюстную пазуху сверху.
Симптомы злокачественных опухолей верхнечелюстной пазухи следующие: слизисто-гнойные выделения грязно-серого цвета с примесью крови, часто зловонные, нередко — носовые кровотечения, особенно сильные при аррозии передней решетчатой артерии; прогрессирующая односторонняя обструкция носовых ходов, невралгия первой ветви тройничного нерва, анестезия зон его иннервации, в то же время пальпация этих зон вызывает сильные боли. При передней и задней риноскопии выявляется та же картина, которая была описана выше при опухолях полости носа этмоидального происхождения. Гистологическое исследование во многих случаях не дает положительных результатов, поэтому при биопсии или удалении «банальных полипов сопровождения» гистологическое исследование следует повторять несколько раз.
При пункции верхнечелюстной пазухи при этой форме рака каких-либо существенных доказательств в пользу его наличия чаще всего получить не удается, разве что обнаруживается «вакуум», или в шприц при отсасывании поступает гемолизированная кровь. Присоединение вторичной инфекции к имеющейся опухоли верхнечелюстной пазухи значительно усложняет диагностику, поскольку у таких больных ставят диагноз хронического или острого гнойного воспаления пазухи, а истинное заболевание обнаруживается лишь при оперативном вмешательстве.
Дальнейшее развитие этой формы опухоли приводит к ее прорастанию в орбиту, вызывая такие симптомы, как диплопия, экзофтальм, смещение глазного яблока латерально и книзу, офтальмоплегия на стороне поражения в результате иммобилизации опухолью экстраокулярных мышц и поражения соответствующих глазодвигательных нервов, офтальмодиния, неврит зрительного нерва, хемоз и нередко флегмона орбиты.
«Неоплазма мезоструктуры», т. е. опухоль верхнечелюстной пазухи «собственного происхождения». Такие опухоли в латентном периоде практически не распознают ввиду того, что они проходят в этом периоде под знаком банального воспалительного процесса, который всегда является вторичным. В развитой стадии опухоль вызывает те же симптомы, которые были описаны выше, однако при этой форме преимущественным направлением экстерриторизации является лицевая область. Опухоль через переднюю стенку распространяется в направлении собачьей ямки, скуловой кости, а прорастая через верхнюю стенку в глазницу в исключительных случаях может вызвать картину.
Опухоль может также распространяться в полость носа, вызывая ее обструкцию, в решетчатом лабиринте через решетчатую пластинку, поражая обонятельные нервы, и далее по направлению к клиновидной пазухе. Распространение опухоли по задней стенке книзу и латерально обусловливает проникновение ее в ретромаксиллярную область и в КНЯ.
Прорастание опухоли через заднюю стенку верхнечелюстной пазухи приводит к поражению анатомических образований, находящихся в КНЯ, в частности крыловидных мышц (тризм), нервных образований крылонебного узла (синдром Сладера). В зарубежной литературе неоплазмы супра- и мезоструктуры называют «опухолями ринологов», имея в виду то, что эта форма злокачественных новообразований околоносовых пазух относится к компетенции ринохирургов.
«Неоплазмы инфраструктуры» или опухоли «стоматологического типа», или «рак верхней челюсти стоматологов». Исходной точкой роста опухоли является альвеолярный отросток верхней челюсти. Эти опухоли распознают значительно раньше, чем описанные выше формы, поскольку одной из первых жалоб, по поводу которой обращается больной к врачу (стоматологу), является нестерпимая зубная боль. Поиски «больного» зуба (глубокий кариес, пульпит, пародонтит), как правило, не дают никаких результатов, а удаление «подозрительного зуба», неоднократно леченного, не снимает болей, которые продолжают беспокоить больного с нарастающей силой. Другим симптомом такой формы опухоли является беспричинное расшатывание зубов, нередко трактуемое как пародонтоз или периодонтит, однако удаление и таких зубов не снимает сильнейших невралгических болей. И только в этом случае у лечащего врача возникает подозрение на наличие опухоли альвеолярного отростка верхней челюсти. Как правило, при удалении зубов, корни которых имеют непосредственный контакт с нижней стенкой верхнечелюстной пазухи, при раке альвеолярного отростка возникают перфорации этой стенки, через которые в ближайшие дни начинает пролабировать ткань опухоли, что уже должно ликвидировать сомнения в диагнозе.
«Диффузная неоплазма»
Этот термин, определяющий последнюю стадию развития злокачественной опухоли верхнечелюстной пазухи, ввел известный румынский ЛОР-онколог V.Racoveanu (1964). Под ген стадией автор подразумевает такое состояние опухоли, при котором невозможно определить точку ее исхода, а сама опухоль проросла во все соседние анатомические обращения, придавая лицевой области, по выражению автора, «вид монстра». Такие формы относятся к случаям абсолютно операбельным.
Эволюция злокачественных опухолей верхнечелюстной пазухи определяется анатомопатологическим строением опухоли. Так, лимфосаркомы и так называемые мягкие саркомы отличаются чрезвычайно быстрым ростом, сокрушительной инвазией окружающих тканей, ранним метастазированием в полость черепа, а клинические проявления их — всеми описанными выше нарушениями функций соседних органов и лихорадкой. Как правило, они вызывают смертельные осложнения раньше, чем возникают метастазы в отдаленные органы. Фибробластические саркомы, или хондро- и остеосаркомы (так называемые твердые саркомы), особенно неоплазмы инфраструктуры, отличаются значительно более медленным развитием, не изъязвляются и не распадаются, в связи с чем эти опухоли могут достигать огромных размеров. В отличие от «мягких» опухолей, эти опухоли устойчивы к лучевой терапии и в некоторых случаях поддаются хирургическому лечению.
Рак верхней челюсти после выхода за анатомические пределы пазухи прорастает в окружающие мягкие ткани, вызывает их распад и изъязвление, и если больной к этому времени не погибает, то метастазирует в регионарные, претрахеальные и шейные лимфатические узлы. В этой стадии прогноз безальтернативен, больной погибает через 1-2 года.
Осложнения: «раковая» кахексия, менингит, геморрагия, аспирационные и метастатические бронхолегочные поражения.
[9], [10], [11], [12], [13], [14], [15], [16]
ilive.com.ua
что это такое, симптомы, фото
Челюстные кисты – это полые образования со стенками из фиброзной ткани и эпителия с чаще всего прозрачной жидкостью, находящиеся внутри челюстной кости. Нередка ситуация, когда развитие кисты протекает без каких-либо симптомов и об её существовании становится известно только после проведения рентгенографии или появления болезненных симптомов.
К таким, обычно, можно отнести боль во время пережёвывания пищи, покраснение и отёк дёсен, сопроводительные болезни в виде гайморита, остеомиелита, периостита и прочее.
Разновидности и причины
Существует несколько видов челюстных кист:
- примордиальная или кератокиста, возникающая на месте зуба мудрости на нижней челюсти или возле него;
- фолликулярная или киста непрорезавшегося зуба, формирующаяся вместо не появившихся зубов и располагающаяся в альвеолярном крае челюстных костей;
- радикулярная, сама распространённая из челюстных кист, в большинстве случаев имеющая локализацию на верхней челюсти;
- одонтогенная киста верхнечелюстной пазухи, образующаяся в гайморовых пазухах.
Как правило, при обнаружении челюстной кисты прибегают к немедленному её лечению, так как промедление может привести к весьма негативным для здоровья последствиям. Проводится операция по цистэктомии, которая сопровождается заполнением опустошённой кисты специальным биокомпозитным веществом.

Симптомом кисты может быть головная боль
В этой статье речь пойдёт именно о кисте верхнечелюстной пазухи. Гайморовы пазухи – парный орган, который находится в черепных костях и соединяется с носовой полостью. Изнутри пазухи покрыты слизистой оболочкой со множеством желёз, которые вырабатывают слизь для защиты организма от попадания в него инфекций.
Если выводные протоки желёз будут по какой-то причине перекрыты и закупорены, то с течением времени они станут переполняться, увеличиваться в объёмах и в итоге превратятся в сферическую кисту, способную закрыть всю пазуху и перекрыть доступ кислорода. Устранить её возможно лишь путём хирургической операции.
Киста верхнечелюстной пазухи может появиться как справа, так и слева, в зависимости от того, в какой из пазух произошла дисфункция железы.
Если вам поставлен диагноз киста левой верхнечелюстной пазухи или киста правой верхнечелюстной пазухи, что это для вас значит и каковы могут быть причины? Существует несколько наиболее распространённых причин возникновения кисты:
- хронический гайморит, ведущий к воспалению слизистой оболочки и нарушению работы железы, что ухудшает отток секрета, приводит к засорению её устья и дальнейшему образованию кисты в результате растяжения железы;
- гранулёмы верхних зубов, из которых могут появиться околокорневые кисты, в дальнейшем достигающие дна верхней челюсти и нарушающие работу железы;
- искривление носовой перегородки, перекрывающее отток секрета и зачастую являющееся причиной воспаления в верхних дыхательных путях;
- скопление лимфы в лимфатических сосудах, возникшее в результате острого респираторного заболевания или сильной аллергической реакции, и ведущее к увеличению объёма межтканевой жидкости в слизистой оболочке гайморовой пазухи.

Киста наполнена светлой или желтоватой жидкостью
Симптомы
Что касается симптомов, то киста верхней челюстной пазухи может никак себя не проявлять на протяжении долгого количества времени. Тем не менее, существует ряд признаков, которые могут быть свидетельством развития заболевания:
- Частые головные боли в области затылка, висков и лба, усиливающиеся в период весны и осени, а также при резкой смене погодных условий.
- Боль в верхней челюсти и гайморовых пазухах, особенно при изменении атмосферного давления.
- Проблемы с аппетитом, сном и памятью.
- Головокружение, раздражительность, быстрая утомляемость.
- Трудности с дыханием через нос.
- Обострение таких хронических заболеваний как гайморит и ринит.
- Выделение из одной ноздри довольно большого количества жидкости прозрачного или желтоватого цвета, которое происходит в результате разрыва кисты.
В случае наличия и учащения указанных симптомов следует немедленно обратиться к специалисту за постановкой диагноза. До появления болезненных симптомов патологию также можно обнаружить посредством рентгенографии придаточных пазух носа, диагностической пункции или контрастной рентгенографии.
Другим достаточно качественным способом диагностики будет компьютерная томография черепа, которая позволит определить точное местоположение и величину кисты, толщину её стенок, а также объём и примерный состав наполняющей её жидкости, даже если причиной заболевания явилась киста зуба в гайморовой пазухе, то есть, идущая непосредственно от гранулёмы на зубе верхней челюсти.

Рентгенограмма с кистой в правой гайморовой пазухе
Лечение
В случае обнаружения кисты осуществляется хирургическое вмешательство. На сегодняшний день наиболее популярна мягкая методика под названием микрогайморотомия.
В ходе этой процедуры над верхней губой пациента делается маленькое отверстие размером 5 миллиметров в диаметре, через которое осуществляется удаление кисты с применением специального эндоскопа.
Операция переносится пациентом легко и вскоре он уже может продолжать свою обычную жизнь.
Существует также и другой способ эндоскопического лечения. Суть его заключается во введении через ноздрю, проникая, таким образом, в верхнечелюстную пазуху, никоим образом её не травмируя. Такая операция длится не более часа, а восстановительный период после неё заметно короче.
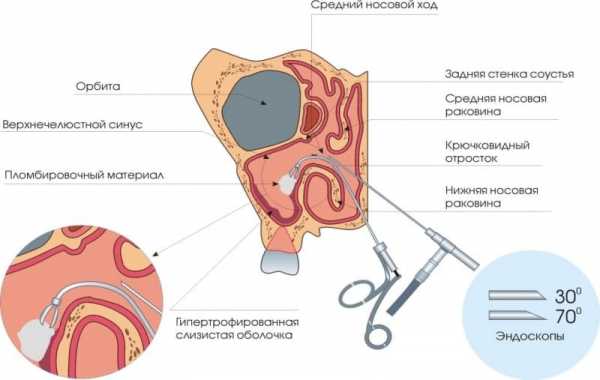
Помимо сугубо эндоскопических способов лечения верхнечелюстной кисты существуют и другие, менее популярные. К таковым можно отнести операцию по Колдуэлл-Люку.
Сегодня этот метод становится всё менее популярным, так как врачи склонны действовать более мягко и применять эндоскопические процедуры.
Суть этой операции, впервые проведённой в 1893 году, состоит в трепанации верхнечелюстной пазухи через косой разрез, размер которого напрямую зависит от величины и месторасположения кисты.
Такая операция требует местной анестезии более длительного восстановительного периода, так как при её проведении существует возможность нанести травму передней стенке гайморовой пазухи, что потребует времени на её заживление.
Удаление верхнечелюстной кисты
Ещё один метод – это проведение операции по Денкеру. Такой способ не сильно разнится с предыдущим. Главным её отличием является способ доступа к месту локализации заболевания, так как трепанация осуществляется через переднюю стенку пазухи.
Помимо этого, для такой процедуры необходима более обширная местная анестезия. Разрез проводится над верхней губой таким образом, чтобы слизистая оболочка в проходе между нижней раковиной и дном носовой полости отслоилась от кости. Это открывает доступ для трепанации верхнечелюстной кости и удаления из неё кисты.
Наложенные швы снимают по прошествии нескольких дней, тогда же и убирают тампон из верхнечелюстной пазухи. Пожалуй, это самый травматичный метод лечения, но в случае формирования кисты на задней стенке гайморовой пазухи, он может остаться единственным допустимым.
Симптомы кисты в верхнечелюстной пазухе носа могут сильно осложнить вам жизнь. С целью профилактики её появления, а также повторного образования, следует со всей серьёзностью относиться к лечению острых и хронических аллергических и воспалительных заболеваний в придаточных пазухах и носовой/ротовой полости.
Как правило, с этой целью осуществляется своевременное лечение зубов и болезней полости рта, а также применяется антигистаминная и антибактериальная терапия.
vashyzuby.ru
