что это такое, симптомы, причины, лечение
Что такое цервицит и как его лечить?
В гинекологии цервицитом называют воспалительный процесс, развивающийся в области шейки матки. Многие женщины не знают при диагнозе экзоцервицит и эндоцервицит что это такое, поэтому характер проявления заболевания стоит рассмотреть боле детально.
К признакам развития патологического процесса стоит отнести мутные выделения с примесью слизи или гноя. Также насторожить должны боли внизу живота, при мочеиспускании и занятии сексом. Если не лечить острую форму цервицита, то будет высока вероятность перехода его в хроническую форму. Затяжное такое заболевание может спровоцировать развитие эрозии, гипертрофию шейки матки, а также инфицирование полости матки.
Чтобы понять, что такое экзоцервицит и эндоцервицит, нужно разобраться в причинах появления этих патологических процессов. Вызвать развитие цервицита могут такие инфекции и патогенные микроорганизмы:
- Стафилококк;
- Стрептококк;
- Кишечная палочка;
- ИППП;
- Грибы.
Инфицирование половых путей может случиться через прямую кишку, посредством крови и лимфы, а также половым путем.
Многие женщины узнают, цервицит – что такое, после воздействия таких факторов:
- Выскабливания;
- Травмы в процесс родов;
- Искусственное прерывание беременности;
- Неправильное использование внутриматочных спиралей.
Иногда приходится узнавать, что такое цервицит матки при обнаружении рубцовых деформаций и доброкачественных опухолей на шейке матки. Стать причиной такой патологии также может стать снижение иммунитета.
Что такое цервицит на фото с сопутствующими заболеваниями?
Чтобы понять, о чем идет речь, можно посмотреть фото в интернете, на которых показана патология, сопровождающаяся другими половыми заболеваниями. Это может быть вагинит, вульвит, эктропион, бартолинит и псевдоэрозия шейки.
Врачи отмечают, что такое заболевание, как цервицит, чаще всего диагностируется у женщин в репродуктивном возрасте. Редким явлением считается развитие воспаления шейки матки во время менопаузы.
Такое заболевание может рассматриваться в качестве причины невынашивания беременности или ранних родов.
Иногда цервицит влечет за собой образование полипов и эрозии шейки матки.
Экзоцервицит или эндоцервицит – методы обнаружения
В частых случаях такие заболевания протекают без ярко выраженной симптоматики, поэтому пациентки не сразу обращаются к врачу. Иногда воспаление шейки матки обнаруживается во время планового осмотра или постановке на учет в ЖК.
Диагностика воспаления шейки матки в первую очередь осуществляется с целью выявления причины развития болезни.
Диагноз цервицит ставится женщине после таких диагностических процедур:
- Осмотр на гинекологическом кресле с применением зеркал;
- Кольпоскопия проводится для уточнения деталей патологических процессов, затрагивающих эпителий шейки матки;
- Лабораторные исследования, к которым относят бакпосев для выявления микрофлоры и чувствительности к определенным группам антибиотиков, микроскопию мазка, ПЦР и цитологической исследование.
Некоторые пациентки интересуются не тем, что такое цервицит хронический, а тем как обнаружить острую форму болезни. На самом деле острую стадию воспаления можно выявить по результатам мазка. Насторожить должно наличие большого количества лейкоцитов, лимфоцитов и гистиоцитов.
Посредством бактериологического исследования можно с точностью определить род микроорганизмов и их род, что необходимо для правильного подбора антибиотика.
Что такое цервицит и как его лечить?
Существуют разные методы лечения такого заболевания как цервицит. В независимости от вида возбудителя болезни, терапия будет направлена на устранение причин и предрасполагающих факторов.
В зависимости от выявленного патологического микроорганизма может назначаться антибактериальное или противовирусное лечение.
- Если причина цервицита – хламидии, то в терапевтических целях применяются тетрациклиновые антибиотики, макролиды, хинолоны и азалиды.
- Кандидозный цервицит лучше лечить флуконазолом.

Во многих случаях с целью лечения цервицита используются комбинированные препараты местного применения. Они могут быть представлены в виде кремов или свечей.
Не все виды цервицита поддаются легкому лечению. В частности, это касается заболевания вирусной природы или цервицита на фоне генитального герпеса. В таких случаях не обойтись без длительной терапии с применением противовирусных средств, витаминов и препаратов, повышающих иммунитет.
Специальное местное лечение рекомендуют, если симптомы острого воспаления стихли. Влагалище и шейку матки обрабатывают растворами хлорофиллипта, диметилсульфоксида и нитрата серебра.
Если в результате диагностики заболевания была обнаружена папилломовирусная инфекция, то врач назначает интерфероны и цитостатики. Если возникает необходимость, назначается процедура по удалению кондилом.
Если цервицит носит атрофический характер, то для местного применения назначаются эстрогены, например, овестин. Под воздействием такого лекарственного средства эпителий слизистой оболочки постепенно восстанавливается. Это также касается восстановления микрофлоры влагалища. При наличии специфической инфекции лечение должны пройти оба половых партнера.
Женщины в положении также могут сталкиваться с вопросом «что такое цервицит при беременности?». В данном случае методика лечения и набор медикаментозных препаратов может быть изменен.
Хронический цервицит: что это такое и как лечить?
Вылечить хроническую форму цервицита достаточно тяжело, а иногда даже невозможно. По этой причине врачи отдают предпочтение хирургическим методам, а именно:
- Диатермокоагуляции;
- Криотерапии;
- Лазеротерапии.
Выбирая один из этих методов лечения, врач должен удостовериться в отсутствии инфекции.
Одновременно проводится лечение сопутствующего заболевания и восстановление нормальной микрофлоры.
Динамику лечения цервицита проверяют методом кольпоскопии и цитологии.
Экзоцервицит и эндоцервицит: причины, симптомы, лечение и профилактика болезней
Цервицит по своему течению может быть острым и хроническим.
По месту поражения слизистой оболочки шейки матки встречается экзоцервицит и эндоцервицит. Причины, симптомы, лечение и профилактика таких патологий практически одинаковы.
Признаки острой формы цервицита:
- Обильные выделения с примесью слизи или гноя;
- Тупая боль внизу живота;
- Диагностирование при гинекологическом осмотре отечности, мелких кровоизлияний, изъявлений и выпячивания слизистой.
В зависимости от вида возбудителя и состояния защитных сил организма, цервицит может иметь разную симптоматическую картину. Для прохождения курса эффективного лечения важно правильно определить природу возникновения болезни.
Экзоцервицит и эндоцервицит – причины патологий
В результате воспаления шейки матки у женщины может быть диагностирован экзоцервицит и эндоцервицит.Причины таких патологий могут заключаться в разрастании условно-патогенной микрофлоры. Чаще всего это возникает из-за хламидий, гонококков, вирусов, микоплазмы и трихомонад.
Спровоцировать развитие цервицита могут такие факторы:
- Травмирование шейки матки при беременности, в процессе родов или выскабливания;
- Неправильная или неаккуратная установка внутриматочных спиралей;
- Рубцовые образования на шейке;
- Опухоли шейки матки доброкачественного характера;
- Ухудшение иммунитета.
Цитограмма экзо- и эндоцервицита
Воспалительные изменения по цитологическому анализу могут отличаться. После того как было проведено онкоцитологическое исследование эндо- и экзоцервикса могут быть выявлены такие результаты:
- Экссудативные нарушения – на присутствие воспалительного процесса буду указывать разрушенные лейкоциты с обломками ядер;
- Репаративные изменения – дефективная поверхность слоев шейки матки находится в процесс репарации и эпитализации. Под микроскопом можно увидеть клетки увеличенных размеров, которые способствуют разрастанию ткани для покрытия поврежденных мест. Ядра этих клеток увеличиваются, при этом имеются четкие границы. Нагромождения хроматина нет, он имеет нежно-зернистую структуру;
- Дегенеративные изменения – в результате такого процесса клеточное ядро сморщивается, а ядерная мембрана и структура хроматина нарушаются. О хронической форме воспаления может говорить пролиферация эпителиальной ткани.
В ходе цитологического анализа может быть выявлено совмещение сразу нескольких воспалительных изменений, указанных выше. Под микроскопом специалист увидит присутствие многоядерных клеток. В размерах также увеличены ядра самих лейкоцитов.
Цитограмма экзо- и эндоцервицита
Результаты цитологии могут напоминать раковые состояния или активное развитие дисплазии. По сравнению со злокачественными образованиями, воспалительная атипия отличается равномерным распределение хроматина.
Лечение экзоцервицита и эндоцервицита
В области гинекологии существует много методов лечения цервицита, выбор которого будет напрямую зависеть от вида возбудителя воспаления шейки матки.
Многие женщины, впервые столкнувшиеся с проблемой, не знают, чем лечить экзоцервицит и эндоцервицит, поэтому при появлении первых симптомов и проявлений важно сразу обратиться за медицинской помощью.
В первую очередь лечение экзоцервицита и эндоцервицита направляется на устранение возможных причин развития патологий и сопутствующих болезней. В частых случаях провоцирующим фактором оказываются гормональные, обменные или иммунные нарушения.
Эндоцервицит и экзоцервицит – лечение традиционным способом
Сразу стоит отметить, что далеко не во всех случаях медикаментозная терапия оказывается более эффективной. Иногда единственным путем решения проблемы является хирургическое вмешательство.
Если случай не сильно запущен, то поможет комплексное народное лечение. Экзоцервицит и эндоцервицит можно вылечить с помощью специальные лекарственных настоек.
После проведения комплексного осмотра и подтверждения точного диагноза врач назначает эффективную тактику лечения, которая не станет причиной развития осложнений и последствий.
Если болезнь активизировалась сравнительно недавно, при этом она была спровоцирована бактериальной природой или трихомонадами, то для лечения будут использоваться антибиотики. Хроническую форму болезни также часто лечат антибиотиками при условии предварительного прохождения курса иммуностимуляции.
Среди женщин, которые ранее уже сталкивались с воспалительными болезнями шейки матки, бытует мнение, что цервицит бактериального происхождения можно вылечить посредством лекарственных препаратов, аппликации из которых вставляются непосредственно во влагалище. С другой стороны, самолечение может вызвать последствия цервицита, вылечить которые в дальнейшем будет очень сложно.
Хронический цервицит и обострение болезни: как долго нужно лечиться?
На самом деле термин лечения напрямую зависит запущенности болезни. Например, для устранения хронической формы цервицита потребуется минимум 17 дней. Если после этого периода у женщины не замечаются симптомы болезни, при этом все клинические показатели анализов будут находиться в пределах нормы, то это будет указывать на эффективность проведенного лечения. Если повторные анализы через неделю после прохождения терапевтического курса будут в норме, то можно говорить о том, что женщина полностью выздоровела.
В зависимости от выявленного возбудителя и его чувствительности к разным препаратам, а также от стадии воспалительного процесса врач определяет эффективность тех или иных антибактериальных и противовирусных средств.
- Для лечения хламидийного цервицита назначают тетрациклиновые антибиотики, хинолоны, макролиды и азалиды.
- Если причина заболевания – кандидоз, то показано использование флуконазола в лечебных целях.
Практически во всех случаях врачи назначают комбинированные препараты местного применения. Подобные лекарственные средства могут быть в виде кремов и свечей. Использовать их для лечения можно только после устранения симптомов и проявлений, присущих острой форме заболевания. Обработку влагалища и шейки матки применяются специально подготовленные растворы. В результате этого останавливается воспалительный процесс слизистой. Экзоцервицит и эндоцервицит становятся решенной проблемой.
Что такое вагинит, экзоцервицит, эндоцервицит вирусного происхождения? Как лечатся эти заболевания?
На самом деле цервициты вирусной природы происхождения вылечить сложно. Например, заболевание не фоне генитального герпеса нуждается в длительной терапии с применением таких медикаментов, как:
- Противовирусные препараты;
- Специфические противогерпетические средства;
- Витаминные комплексы;
- Препараты для повышения иммунитета.
Если у женщины обнаружена папилломовирусная инфекция, то врач обязательно назначит интерфероны и цитостатики. В данном случае к хирургическим методам дополнительного лечения стоит отнести удаление кондилом.
С целью лечения атрофического цервицита назначают эстрогены местного применения. Популярным препаратом является овестин, способствующий заживлению пораженного эпителия шейки матки и влагалища. Кроме этого после прохождения полного курса лечения наблюдается нормализация микрофлоры.
Если у пациентки обнаружен специфическая инфекция, то пролечиться должна не только женщина, но и ее половой партнер.
Всегда ли нужны антибиотики? Экзоцервицит и эндоцервицит – лечение хирургическим методом
Достаточно редко встречаются ситуации, когда хроническая форма цервицита вылечивалась консервативным методом, поэтому для сохранения драгоценного времени врач рекомендует сразу приступить к одному из хирургических способов лечения, это может быть:
- Криотерапия;
- Лазеротерапия;
- Диатермокоагуляция.

В независимости от того, какому методу отдано предпочтение, важно, чтобы женщина предварительно вылечила инфекцию, если она была.
Наряду с терапией основной болезни, проводят лечение сопутствующей патологии с последующим восстановлением микрофлоры.
В процессе лечения цервицита проводится контроль динамики посредством кольпоскопии и лабораторных исследований.
Что такое эндо, экзоцервицит при беременности? Возможно ли лечение?
Многие женщины. Планирующие беременность, интересуются, может ли развиться воспаление шейки матки при беременности? Отвечая на этот вопрос, врачи утверждают, что это может случиться, но никакого влияния на течение беременности оказываться не будет. Несмотря на возможный воспалительный процесс, есть все шансы выносить и родить здорового ребенка.
Если вопрос касается возможности забеременеть при таком диагнозе, то врачи также дают положительный ответ. Чтобы не столкнуться с вопросом «что такое эндо и экзоцервицит?», еще на этапе планирования беременности важно пройти полноценное обследование и при необходимости лечение гинекологических болезней.
ectocervical.ru
Острый цервицит — причины, симптомы и лечение — Медкомпас
Острый цервицит
Цервицит – воспаление шейки матки в ее влагалищном (нижнем) отделе. Воспаление может протекать как в острой, так и в хронической формах.
Симптомы болезни
Клиническая картина острого и хронического цервицита несколько разнится.
Для острого процесса характерны обильные, часто – гнойные выделения из влагалища. Больные жалуются на постоянную ноющую боль в животе.
Хронический цервицит может не проявляться никакими симптомами. Периодически могут появляться мутные слизистые выделения в небольшом количестве, а осмотр в зеркалах позволяет выявить множество эрозий на шейке матки.
Причины болезни
Заболевание возникает при инфицировании слизистой оболочки шейки матки некоторыми микроорганизмами. В большей части случаев это те возбудители, которые не способны вызвать у человека заболевание при нормальной работе иммунной системы.
Специфические инфекции (сифилис, трихомониаз, гонорея) также могут стать причиной цервицита.
В определенных условиях риск возникновения цервицита возрастает. В частности, это:
- Травмы во время родов
- Аборты и выскабливания
- Иммунодефициты
- Использование внутриматочной спирали
- Опухолевые процессы шейки матки.
Диагностика
Диагноз цервицита невозможно поставить на основании одних только клинических проявлений. Некоторые мероприятия в процессе диагностики должны осуществляться в обязательном порядке.
Вот основные диагностические мероприятия, результаты которых могут позволить установить верный диагноз:
- Гинекологический осмотр с использованием зеркал – для оценки состояния эпителия шейки матки, наличия отека или эрозий
- Клинические анализы крови и мочи (их результаты могут указать на наличие воспалительного процесса в организме)
- Микроскопическое исследование соскобов. Микроскопия материала, взятого с шейки матки, подтверждает воспалительную природу заболевания, если в поле зрения обнаруживается большое количество лейкоцитов. Кроме того, гистологическое исследование взятой на анализ ткани проводится также с целью исключения опухолевого процесса
- Бактериологический посев для уточнения возбудителя, вызвавшего цервицит. Этот анализ дополняется исследованием чувствительности микроорганизмов, выросших на питательной среде, к различным антибактериальным средствам
- ПЦР или ИФА – быстрые методы определения возбудителя
- Измерение кислотности. Этот анализ важен, поскольку повышение или снижение кислотности приводит к повреждению эпителия и, впоследствии, к возникновению воспаления
- Кольпоскопия – это осмотр шейки матки при помощи увеличителей. Этот метод значительно более информативный, чем простой осмотр с зеркалами, – он позволяет оценить выраженность всех признаков воспаления и выявить даже самые маленькие и поверхностные эрозии
- УЗИ малого таза, при проведении которого могут быть обнаружены некоторые последствия цервицита (особенно – хронического): абсцессы, флегмоны, спайки.
Осложнения
Самое распространенное осложнение цервицита – возникновение эрозий на шейке матки. Реже встречается формирование полипов на фоне хронического воспаления и бесплодие.
Лечение болезни
Лечение цервицита обязательно включает следующие компоненты
- Антибиотики
- Антисептики
- Гормональные препараты
- Восстановление микрофлоры влагалища.
Тяжелые цервициты, угрожающие развитием осложнений, лечат хирургическими методами (не радикальными!). В частности, используется:
- Криотерапия (воздействие очень низких температур)
- Лазерная терапия
- Диатермокоагуляция (использование переменного тока).
www.medkompas.ru
что это такое? Лечение цервицита :: SYL.ru
Сегодня достаточно распространено такое женское инфекционное заболевание, как цервицит. Что это такое? Давайте разбираться вместе.
Общие сведения
Цервицит является воспалительным процессом, локализующимся во влагалищном отделе шейки матки. Для данной патологии характерны гнойные или слизистые выделения, а также болезненные ощущения внизу живота (тупые или тянущие). Кроме этого, во время полового акта или при мочеиспускании может присутствовать болезненный дискомфорт. Следствием хронического цервицита шейки матки является эрозия, утолщение шейки матки, проникновение инфекции в верхнюю область полового аппарата.

Что провоцирует развитие недуга?
Основные причины цервицита шейки матки — инфекции, передающиеся исключительно половым путем: трихомониаз, микоплазмоз, гонорея, хламидиоз. Также спровоцировать развитие патологии могут вирусные недуги влагалища или шейки матки, например, вирус папилломы, вирус герпеса, грибы и так далее. Помимо этого, провоцирующими факторами возникновения заболевания могут выступать механические раздражители — это повреждения шейки матки в процессе родоразрешения, после абортов, других травм.
Каковы проявления цервицита?
Симптомы заболевания длительное время могут никак не проявляться или появляются только некоторые признаки недуга. Периодически наблюдаются скудные влагалищные выделения слизистого характера. Секрет при гонорейном цервиците приобретает желтый оттенок. Когда цервицит матки развивается на фоне трихомониаза, наблюдаются пенистые выделения. Наиболее обильными они бывают в первые дни после менструации.
Периодическое ощущение дискомфорта внизу живота — это также проявления цервицита. Симптомы могут проявляться более интенсивно, если недугу сопутствуют и другие заболевания, которые передаются половым путем. На характер боли влияет течение болезни (она может быть тупой, режущей, сильной). После полового акта, помимо болезненных ощущений, могут появляться необильные кровянистые выделения. Нередко при цервиците женщина ощущает позывы к мочеиспусканию, которые в итоге оказываются ложными. Также пациентки часто жалуются на зуд в половых органах и чувство жжения при мочеиспускании.
Цервицит острый
Острый цервицит — что это такое? Это острое воспалительное заболевание шейки матки. Недуг вызывают стрептококки, энтерококки, хламидии, коринебактерии, микоплазмы. Наиболее распространенным является гонорейный цервицит.
Воспаление чаще всего поражает эндоцервикальные железы, в редких случаях может затрагиваться плоский эпителий. Характер воспаления определяется видом возбудителя. Воспаление, вызванное гонококками, поражает эпителиальные клетки эндоцервикальных желез и распространяется на поверхность слизистой. Стафилококки и стрептококки локализуются чаще всего внутри эндоцервикальных желез.
Цервицит хронический
Развитие хронического цервицита обуславливает внедрение в половые органы различных грибов, микробов, вирусной инфекции. Заражению способствует опущение влагалища или маточной трубы. Причиной этому может служить неграмотное употребление оральных контрацептивов, частые сексуальные связи, воспалительные процессы в различных участках половой системы, пренебрежение правилами интимной гигиены.
Цервицит атрофический
Данное заболевание вызывает вирус папилломы человека или же запущенные половые инфекции — кандидоз, уреаплазмоз, хламидиоз.
Цервицит гнойный
Гнойный цервицит — что это такое? Это воспаление цилиндрического эпителия, характеризующееся субэпителиальными повреждениями оболочки шейки матки или же другой его области. Гнойный цервицит — наиболее распространенная патология среди недугов, передающихся половым путем. Кроме этого, данное состояние провоцирует различные воспалительные процессы в зоне тазовых органов, а при беременности нередко приводит к акушерской патологии.

Как избавиться от цервицита шейки матки?
Лечение такого заболевания предполагает проведение нескольких процедур:
гинекологическое обследование;
анализ на бактериальную флору;
исследование на половые инфекции;
стандартные анализы мочи и крови;
исследование крови на резус-фактор и ВИЧ-инфекцию;
УЗИ органов малого таза.
Также специалист может назначить кольпоскопию, лапароскопическое и гистероскопическое исследование, биохимический анализ крови.

Как избавиться от цервицита матки? Лечение подразумевает применение определенных медикаментов, назначаемых гинекологом с учетом возбудителя заболевания и его чувствительности к данным препаратам. При хламидийном цервиците эффективны антибиотики тетрациклиновой группы («Мономицин»), азалиды («Сумамед»), хинолоны («Максаквин»), макролиды («Эритромицин»). Кандидозный цервицит требует применения медикамента «Дифлюкан». Также широко применяют комбинированные препараты местного действия, например, лекарство «Тержинан». Медикаментозные средства могут быть в виде кремов или свечей.
После того как острота процесса пойдет на спад, назначают обработку влагалища и шейки матки специальными растворами: димексида (3 %), хлорофилипта (1-2 %), нитрата серебра.
Вирусные цервиты трудно поддаются лечению. Генитальный герпес нуждается в длительной терапии, включающей применение противовирусных средств («Валтрекс», «Ацикловир»), противогерпетического IG, витаминов, иммуномодуляторов. Для лечения папилломовирусной инфекции используют цитостатики, интерфероны, проводят и удаление кандилом. Атрофические цервициты лечат местным применением эстрогенов, в частности используют препарат «Овестин», действие которого направлено на восстановление естественной микрофлоры и эпителия слизистой шейки матки и влагалища.
Терапия специфических инфекций требует параллельного лечения и полового партнера.
В случае хронического цервицита шейки матки лечение консервативными методами менее результативно, поэтому применяют оперативное вмешательство — лазеро- и криотерапию, диатермокоагуляцию. Одновременно необходимо избавляться от сопутствующей патологии (эктропиона, кольпита, функциональных нарушений) и восстанавливать естественную микрофлору.
Терапию проводят под контролем лабораторных анализов и кольпоскопии.

Нетрадиционная медицина
При лечение цервицита — наряду с назначенными доктором медикаментами — можно применять и народные средства. Рассмотрим наиболее действенные рецепты:
Смешать в равных частях шишки ольхи, листья эвкалипта, траву тысячелистника, добавить по две части цветков пижмы, березовых почек, листьев шалфея и ягод можжевельника. Полученную смесь (2 столовые ложки) залить стаканом кипятка. После состав поставить на 10 минут на водяную баню. Затем оставить настаиваться на полчаса и процедить средство. Принимать настой трижды в день по 70 мл.
Соединить в равных пропорциях траву полыни, кору дуба, цветки черемухи, добавить к смеси 2 части листьев земляники и 3 части плодов шиповника. Все смешать, тщательно перемолоть. Взять 2 столовые ложки полученного состава и залить литром кипятка. Средство настаивать в термосе в течение 8 часов. Принимать лекарство по ½ стакана трижды в сутки.

Прежде чем прибегать к помощи народной медицины, следует обязательно проконсультироваться с лечащим врачом.
Из данной статьи вы узнали о такой патологии, как цервицит: что это такое, каковы причины, симптомы и методы лечения недуга. Надеемся, информация будет полезной. Будьте здоровы!
www.syl.ru
Симптомы цервицита и основные подходы к лечению заболевания
Под цервицитом в узком смысле подразумевается воспаление всех тканей шейки матки – эпителиальной, соединительной, мышечной. В широком смысле этот термин распространяется и на наиболее распространенное воспаление эпителиального слоя экто- и эндоцервикса — наружной и внутренней части шеечного канала соответственно.
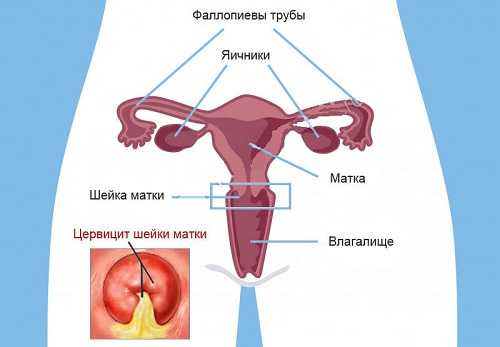
Цервицит является воспалительным заболеванием шейки матки
Причины патологии – инфицирование специфическими (патогенными) или неспецифическими (условно патогенными) микроорганизмами.
Описание заболевания
Микроорганизмы могут попадать в цервикальный канал как извне, так и из вагины, однако внедриться в эпителий и привести к инфекции им не так легко, пока надежно функционирует естественная система защиты. Причины, предрасполагающие к активизации неспецифических микроорганизмов и поражению специфическими агентами глубоких слоев слизистой оболочки:
- Опущение влагалища и шейки матки (чаще всего обусловленные травмами в родах).
- Нелеченные травмы шейки матки (также являющиеся результатом родов).
- Несостоятельность защитного вагинального барьера:
- Нарушение кислотности и состава вагинальной флоры (несоблюдение гигиенических норм, бесконтрольное спринцевание, частая смена половых партнеров).

Цервицит появляется при нарушениях микрофлоры влагалища
- Нарушение гормонального контроля защиты (бесконтрольный прием гормональных контрацептивов, постменопауза) — так, цервициты у возрастных женщин часто связаны именно с резким снижением синтеза эстрогенов.
- Роды.
- Аборт.
- Любые причины, приводящие к ослаблению иммунного ответа.
Инфекция наружной (вагинальной) части цервикального канала называется экзоцервицитом, внутренней – эндоцервицитом. Чаще всего инфекция поражает весь цервикальный канал.
При поражении инфекционным агентом эпителия секреция его желез усиливается, что приводит к обильным выделениям. В результате воспаления поверхностный слой слизистой разрушается – развивается эрозия. Процесс заживления может сопровождаться образованием кист экзоцервикса.
Инфекция при цервиците поражает, как правило, весь цервикальный канал
Длительный воспалительный процесс (хронический цервицит) сопровождается переходом эрозии в псевдоэрозию – когда изменение эпителия обусловлено не его отторжением, а нарушением процесса обновления ткани, нередко сопровождающегося появлением атипических элементов – предшественников раковой опухоли.
Кроме этого, длительная инфекция эпителия способствует распространению возбудителя на соединительную и мышечную ткань, что приводит к развитию собственно цервицита шейки – воспалению всех ее слоев. Цервицит сопровождается утолщением шейки матки – гипертрофией и усиленным ростом железистого эпителия эндоцервикса – гиперплазией.
Причины развития
Причины воспаления цервикального канала – микроорганизмы:
- трихомонады;
- гонококки;
- хламидии;
- микоплазмы;
Хламидии являются распространенной причиной развития цервицита
- папиллома- и герпесвирус;
- дрожжевые грибы;
- стафило- и стрептококки;
- флора кишечника.
К заражению может привести:
- сексуальный контакт с инфицированным партнером;
- применение неадекватно дезинфицированного инструмента при лечебно-диагностических манипуляциях;
- использование общих предметов личной гигиены и нижнего белья.

Инфицирование может произойти при недостаточной дезинфекции медицинского инструмента
Симптомы
Симптомы могут зависеть от характера микроорганизма, вызвавшего воспаление, и от реактивности иммунной системы женщины. Нередко цервицит может протекать бессимптомно. Наиболее выраженные симптомы наблюдаются при гонорее. При хламидийной инфекции, напротив, симптомы смазаны или отсутствуют.
Острый цервицит
Заболевание в острой форме обычно сопровождают следующие симптомы:
- обильные выделения (бели), которые могут нередко с примесью гноя и (или) крови;
- неинтенсивные боли в нижней части живота;
- ощущение боли или дискомфорта при сексуальном контакте.

Острый цервицит вызывает появление боли внизу живота
Гинекологический осмотр обнаруживает признаки цервицита:
- отечность и покраснение экзоцервикса;
- отделяемое слизистого или гнойного характера из шеечного канала.
Симптомы цервицита не являются специфическими – они могут сопровождать и другие заболевания.
Хронический цервицит
Хронический цервицит чаще не сопровождают симптомы, беспокоящие пациентку. Заболевание обычно является следствием нелеченной или недолеченной острой формы. Хронический цервицит могут сопровождать следующие симптомы:
- скудное мутно-слизистое отделяемое из половой щели;
- дискомфорт при половом контакте.

При хроническом цервиците появляется боль при половом акте
При гинекологическом осмотре обнаруживаются следующие тревожные признаки:
- уплотнение и утолщение стенок шейки матки;
- эрозивное поражение слизистой оболочки;
- кисты в области экзоцервикса.
Эти находки могут свидетельствовать о высокой вероятности развития осложнений цервицита.
Осложнения
К осложнениям цервицита можно отнести:
- восходящую инфекцию – инфекционное заболевание эндометрия, фаллопиевых труб и яичников;
Инфекция при цервиците может распространиться на другие репродуктивные органы
- развитие псевдоэрозии экзоцервикса;
- гиперплазию железистого эпителия эндоцервикса.
Опасность восходящей инфекции – воспаление репродуктивных органов, которое может привести к заметному ухудшению качества жизни, бесплодию. Эндометриты, сальпингиты и оофориты могут достаточно трудно поддаваться лечению.
Наличие псевдоэрозии резко повышает вероятность развития предраковых состояний цервикального эпителия и возникновения наиболее распространенной злокачественной опухоли цервикального канала – карциномы. Этот вид рака часто поражает женщин репродуктивного возраста. На фоне гиперплазии слизистой выстилки эндоцервикса нередко развивается другая, менее распространенная злокачественная опухоль – аденокарцинома.
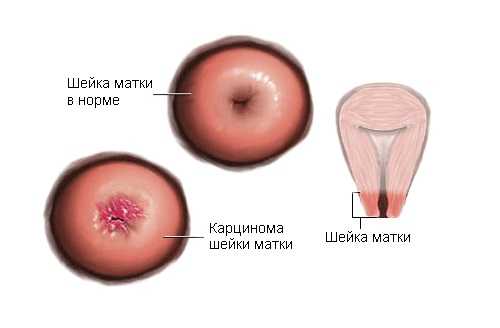
Карцинома — наиболее опасное осложнение цервицита
Цервицит при беременности
Сами по себе изменения в тканях не влияют на течение беременности и родов, однако возбудители инфекции могут пагубно воздействовать на плод. При активизации процесса может произойти внутриутробное заражение некоторыми видами микроорганизмов, однако чаще инфицирование происходит в родах – при контакте плода с инфицированными половыми путями:
- Гонорея приводит к задержке развития плода, послеродовой желтухе, гонококковому конъюнктивиту.
- Инфекции септической группы (кишечная флора, стрепто- и стафилококки) могут приводить к внутриутробной гибели, невынашиванию, мертворождаемости. У инфицированных младенцев может развиться сепсис, пневмония, отит, воспаление пупочного кольца.
- Урогенитальная хламидийная инфекция пагубно влияет на развитие плода и вызывает локализованное (отит, пневмония, конъюнктивит) или генерализованное заболевание (менингит, энцефалит, воспаление сердечной мышцы) новорожденных.
Цервицит представляет опасность для внутриутробного развития ребенка
- Урогенитальный микоплазмоз может проявляться у младенца как воспаление дыхательных путей или поражение нервной системы – менингит, гидроцефалия.
Чтобы предотвратить тяжелое заболевание будущего ребенка, выявлять инфекции половых путей и начинать их лечить следует заранее – еще до наступления беременности.
Диагностика
Диагноз устанавливается на основании жалоб пациентки, данных клинического осмотра и анамнеза. В диагностике используются также лабораторные и инструментальные методы исследования.
Для выявления возбудителя заболевания применяется ПЦР-анализ и культуральное исследование. ПЦР-метод с высокой точностью позволяет выявить специфические инфекции, а с помощью культурального анализа определяется чувствительность возбудителя к антибактериальным препаратам и наличие неспецифических микроорганизмов.

Для диагностики причины цервицита проводится ПЦР анализ
Аналогичные исследования проводятся и с целью контроля эффективности лечения. Если внешне симптомы отсутствуют – это еще не значит, что причины устранены. Факт излечения может установить только по результату анализа.
Кроме того, лабораторная диагностика важна для дифференциального диагноза цервицита с шеечной карциномой – злокачественной опухолью, требующей срочного хирургического лечения. Морфологическое исследование также позволяет выявить предраковые состояния, развившиеся на фоне эндоцервицита. В этих случаях некоторые виды лечения воспалительного процесса противопоказаны.
Для тщательного осмотра шейки матки и выявления ее патологий применяется инструментальный метод – кольпоскопия. Этот метод позволяет обнаружить изменения, характерные для цервицита, а также взять материал для морфологического исследования прицельно – точно из подозрительного очага.
Диагностика цервицита включает осмотр шейки матки гинекологом
Лечение
Воспаление экзо- и эндоцервикса лечат консервативно – медикаментозно и с применением физиотерапевтических методов. При установлении диагноза цервицит лечение физиопроцедурами назначается только в том случае, если результаты морфологического анализа исключают наличие предрака или карциномы, в противном случае злокачественный процесс начинает бурно прогрессировать.
Заболевание лечат хирургически лишь тогда, когда имеются осложнения или сопутствующие патологии.
Лечение острого цервицита
Острое воспаление лечат антибактериальными препаратами. Лекарства назначаются по результатам теста на чувствительность возбудителя к антибиотикам. Поскольку под воздействием антибиотиков нарушается вагинальная микрофлора и активизируются дрожжевые грибы, параллельно проводится профилактика кандидоза противогрибковыми препаратами.
Лечение цервицита проводится антибактериальными препаратами
Местное лечение (тампоны, спринцевания) при остром цервиците не рекомендуется во избежание восходящей инфекции, которая может поражать эндометрий (слизистую матки), яичники и фаллопиевы трубы. На весь период лечения предписывается половой покой (воздержание от сексуальных контактов). Лечить необходимо не только пациентку, но и ее полового партнера. Дополнительно острый цервицит можно лечить физиопроцедурами – ультрафиолетовым облучением (на «зону трусов») и УВЧ.
Когда острые симптомы угаснут, назначается местное лечение, которое включает:
- спринцевания настоями трав – например, эвкалипта, ромашки, календулы;
- обработку антибактериальными эмульсиями – с антибиотиками или сульфаниламидами;
- орошение антисептическими препаратами – борной кислотой, Протарголом, Колларголом, Хлоргексидином, Мирамистином и другими.
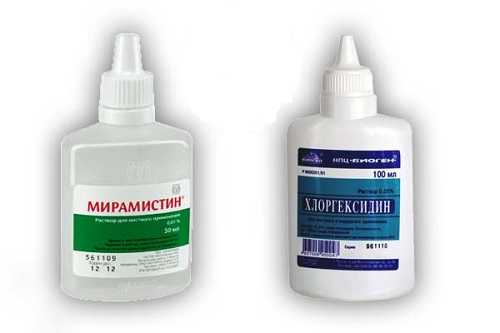
Для лечения цервицита возможно местное применение антисептиков
По окончании курса противовоспалительного лечения необходимо восстановить нормальную микрофлору и кислотность влагалища. Для этого применяется местное лечение – вагинальные тампоны с пробиотиками (в состав должны обязательно входить лактобактерии).
Лечение хронического цервицита
Хронический цервицит лечат в основном физиотерапевтическими методами:
- электрофорез;
- облучение экзоцервикса ультрафиолетовыми лучами;
- ультразвуковая терапия.
Элементы санаторно-курортного лечения:
- грязелечение – аппликации на «зону трусов» и вагинальные тампоны;

При хроническом цервиците рекомендовано грязелечение
- орошение сероводородной минеральной водой.
Женщинам старшего возраста при частых рецидивах назначается лечение женскими половыми гормонами – эстрогенами. Эстрогенотерапия проводится под бдительным контролем врача, поскольку может провоцировать развитие гормоноиндуцированных опухолей эндометрия и молочных желез.
При безуспешности консервативного лечения, развитии осложнений, прибегают к хирургическому лечению.
Оперативные методы
При гипертрофии, а также развитии стойких, неподдающихся консервативному лечению эрозий без элементов атипии, назначаются деструктивные методы:
- диатермокоагуляция;

Усложненные формы цервицита лечатся деструктивными методами
- криодеструкция;
- лазерная или радиочастотная аблация.
Легкую или умеренную дисплазию у молодых женщин можно также лечить деструктивными методами.
При выявлении тяжелой дисплазии или карциномы назначается хирургическая операция – от конизации шейки матки до полного удаления репродуктивных органов. Объем зависит от распространенности процесса, возраста пациентки, наличия сопутствующих патологий.
Профилактика
Для снижения вероятности занесения инфекции в половые пути необходимо:
- исключить беспорядочные половые контакты;
- использовать презервативы;

Тщательная контрацепция поможет предотвратить развитие цервицита
- проводить лечебно-диагностические манипуляции на половых органах только в проверенных, хорошо зарекомендовавших себя клиниках;
- своевременно лечить послеродовые травмы промежности и шейки матки;
- исключить бесконтрольные спринцевания и прочие подобные вмешательства в домашних условиях;
- применять методы контрацепции только по рекомендации и под контролем врача.
Для своевременного выявления и лечения форм цервицитов, для которых не характерны выраженные симптомы, следует не реже чем дважды в год проходить гинекологический осмотр. При условии вовремя начатого лечения заболевание имеет благоприятный прогноз.
Подробнее с симптомами цервицита ознакомит видео:
bolezni.com
что это такое, лечение, симптомы, препараты, причины воспаления шейки матки
Время чтения: 9 мин.
Чаще всего женщины посещают гинеколога в связи с возникновением воспалительных заболеваний, среди которых особенно выделяется цервицит.
Он представляет собой воспаление шейки матки, характеризующееся ее покраснением, болезненностью при осмотре, патологическими выделениями, болями и дискомфортом во время полового акта.
У большинства женщин патология возникает на фоне различных инфекций: бактериальных, вирусных и грибковых, реже на фоне травмы, воздействия химических веществ.
В связи с многообразием возбудителей подход к лечению у разных пациенток может отличаться.
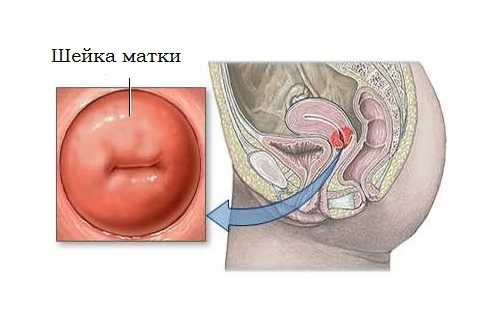
1. Шейка матки как орган
Шейку матки нельзя назвать отдельным органом половой системы, но она отличается по строению от матки. Это плотный мышечно-соединительнотканный цилиндр длиной до 4 см и шириной до 2,5 см.
Цервикальный канал внутри него ведет из полости матки во влагалище. В норме он плотно сомкнут и раскрывается только во время родов.
Принудительно его расширяют при проведении внутриматочных манипуляций (гистероскопия, постановка маточной спирали, аборт и др.).
Выстилка канала образована цилиндрическим эпителием. Он формирует углубления – железы, которые вырабатывают защитную слизь. Она является барьером для инфекции, а ее состояние поддается гормональной регуляции.
Гистологически строение наружной части отличается от строения цервикального канала. Экзоцервикс выстлан многослойным плоским эпителием, расположенным в четыре слоя.
Он богат гликогеном, который является питательной средой для молочно-кислых бактерий.
Поэтому экзоцервикс принимает активное участие в поддержании баланса микрофлоры влагалища.
Врач уже при осмотре может оценить состояние эпителия. Многослойный плоский отличается по цвету и выглядит бледно-розовым, а цилиндрический – ярко-алым.
Смещение цилиндрического эпителия на влагалищную часть шейки называют эрозией. Это состояние часто сочетается с уже существующим воспалением.
2. Где обычно возникает воспаление?
При цервиците воспалительный процесс может охватывать только наружную часть шейки, тогда его называют экзоцервицитом. Если вовлечена оболочка и железы цервикального канала, то это эндоцервицит.
Заболевание может быть острым и хроническим. К хронизации, как правило, приводит неверное лечение острого цервицита или его отсутствие.
Он редко протекает изолированно, без воспаления других отделов половой системы. Чаще всего наблюдается восходящая инфекция, поэтому у женщины наблюдаются признаки вульвовагинита (кольпита).
Слизистая пробка обладает следующими защитными свойствами:
- 1Бактерицидными.
- 2Протеолитическими.
- 3Иммунологическими.
Она не позволяет бактериальной флоре проникать из влагалища в полость матки. Но воспаление снижает ее защитные свойства.
Поэтому инфекция может появляться в вышележащих отделах и провоцировать:
Распространение инфекции реализуется разными способами:
- 1Через сперматозоиды.
- 2При внутриматочных манипуляциях (в том числе установке спирали).
- 3Во время месячных, когда цервикальный канал несколько расширен.
Перенесенные воспалительные заболевания малого таза (сокращенно ВЗОМТ) приводят к проблемам с зачатием, невынашиванию беременности, которое проявляется выкидышами на раннем сроке. В 67% случаев воспалительный процесс сочетается с эктопией.
Хронический активный цервицит сопряжен с риском малигнизации. Он связан с нарушением регенерации тканей слизистой оболочки и зависит от динамики воспаления.
Наибольшее влияние на эти процессы оказывают вирусы и хламидии. Если хронический экзоцервицит сочетается с вирусной инфекцией, то это приводит к ускорению обновления клеток, но темпы дифференцировки при этом не увеличиваются.
Это значит, что на месте поврежденного эпителия быстро появляется новый, но неполноценный.
Постепенно накапливаются клетки с атипическими изменениями, что особенно характерно для папилломавирусов 16-го и 18-го типов.
3. Причины возникновения
Основными возбудителями являются условно-патогенные микроорганизмы, но велика роль и генитальных микоплазм, уреаплазм, хламидий, вирусов.
Наиболее агрессивны инфекции, передаваемые половым путем.
Лечение половых инфекций затруднено в связи с развитием устойчивости к антибиотикам и особенностями течения инфекционного процесса.
Хронический цервицит чаще всего вызывают микоплазмы M. genitalium, хламидии, вирусы (герпеса, папилломы человека).
Неспецифический цервицит, как правило, провоцируют следующие возбудители:
- 1Кишечная палочка.
- 2Протей.
- 3Клебсиелла.
- 4Энтерококки.
- 5Пептококки.
- 6Бактероиды.
Риск развития патологии увеличивается при некоторых состояниях:
Таблица 1 — Факторы риска возникновения цервицита| Причина | Как влияет? |
|---|---|
| Гормональные сдвиги | Слизистая влагалища и шейки чувствительна к колебаниям половых гормонов. Поэтому снижение уровня эстрогенов нарушает запасание гликогена, что приводит к угнетению нормальной микрофлоры |
| Изменение состава флоры | Кроме колебаний уровней гормонов на микрофлору влияют антибиотики, иммуносупрессия, хронические болезни |
| Половые связи | Необдуманное сексуальное поведение, большое количество партнеров и отсутствие контрацепции приводит к заражению ИППП |
| Травмы | Разрывы шейки, как следствие родов, абортов или выскабливания, становятся входными воротами для инфекции. Применение во время спринцеваний, лечебных процедур растворов йода, марганцовки может привести к химическому ожогу слизистой оболочки шейки. Раны являются благоприятной средой для бактерий |
| Сопутствующие заболевания мочеполовых органов | Анатомическая близость приводит к распространению инфекции. Уретрит, вульвит, вагинит могут привести к переходу инфекции на ткани шейки матки и выше. Изолированные очаги в одной области возникают редко |
| Возрастные изменения | В период менопаузы естественное снижение уровня эстрогенов приводит к атрофическим изменениям во влагалище, шейке матки. Эпителий истончается, легко повреждается и воспаляется. Возрастное снижение иммунитета только усугубляет ситуацию |
| Экстрагенитальные заболевания | Некоторые заболевания характеризуются нарушением обмена веществ или питания и кровотока отдельных тканей могут стать фактором возникновения цервицита. Чаще всего это сахарный диабет, болезни сосудов, щитовидной железы |
4. Симптомы острого цервицита
Клинические проявления острой и хронической форм имеют некоторые отличия.
Острый цервицит не имеет специфических признаков, которые помогут отличить его от других воспалительных процессов.
Для него характерны выделения из влагалища, имеющие свой характер в зависимости от возбудителя:
- Кандидозный – выделения белые, иногда сероватые, творожистые, крупинчатые.
- Гонококковый – появляются обильные, гнойные, желтые выделения.
- Вирусный – выделения прозрачные, светлые, умеренные.
- Трихомонадный – зеленоватые, пенистые и очень жидкие, со зловонным запахом.
- Неспецифический – беловато-желтые, беловато-серые, разной интенсивности.
Острый процесс сопровождается болевым синдромом. Боли выражены в нижней части живота, могут отдавать в поясницу.
Симптомы включают дизурические расстройства, диспареунию. Общее состояние при остром цервиците не страдает, признаков интоксикации нет.
5. Особенности хронической формы
При хронической патологии клинические проявления умеренные или скудные, иногда женщины обращают внимание на небольшое увеличение объема белей. Может меняться их характер, появляются прожилки крови, гной.
Болевой синдром менее выражен. Слабая боль или дискомфорт внизу живота может появляться после полового акта.
Иногда возникают контактные кровотечения из эрозированной поверхности, например сукровичные выделения после секса.
Выраженная боль в животе может быть показателем распространения инфекции на другие органы малого таза.
6. Влияние на беременность
Во время беременности хронический цервицит увеличивает риск инфицирования плода, невынашивания беременности и послеродовых гнойно-септических осложнений.
Заражение через канал шейки матки может произойти в любой момент беременности:
- 1На ранних сроках. При заражении зародыша формируются эмбриопатии, которые часто несовместимы с дальнейшим развитием. Возникают грубые пороки развития, аномалии, приводящие к замершей беременности или самопроизвольному выкидышу.
- 2На поздних сроках. Синдром задержки внутриутробного развития, симптомы плацентарной недостаточности могут стать последствиями данного заболевания у беременной.
- 3В период родов. Инфицирование новорожденного сопровождается поражением кожи, слизистых оболочек, дыхательных путей.
У здоровой женщины слизистая пробка сдерживает проникновение бактерий в матку. Но распространение инфекции происходит по хориоамниальному пространству и через околоплодные воды.
Это ареактивная среда, в которой нет клеток и веществ, способных отреагировать на возбудителей. Поэтому ничего не сдерживает формирование очага инфекции.
Микробиологическое исследование амниотической жидкости в таком случае показывает одинаковый состав флоры в околоплодной жидкости и цервикальном канале.
Цервицит может стать причиной преждевременного отхождения околоплодных вод. Реализуется этот процесс через активацию местного иммунитета.
Хроническое воспаление протекает с привлечением в очаг фагоцитов, NK-клеток, Т-хелперов и других форм лейкоцитов.
Они выделяют цитокины, интерфероны, которые активируют арахидоновую кислоту, а через нее усиливают образование простагландинов.
Эти вещества ускоряют созревание и раскрытие шейки, провоцируют маточные сокращения, преждевременное излитие околоплодных вод вне зависимости от срока беременности.
7. Методы диагностики
Любое посещение женской консультации сопровождается гинекологическим осмотром на кресле.
Визуально можно оценить состояние только влагалищной порции шейки матки – она выступает вперед. Остальная часть недоступна для осмотра.
В центре заметен вход в цервикальный канал: у нерожавших женщин он в виде точки, у рожавших – щелевидный.
Цервицит можно определить визуально:
- Острая форма: в зеркалах выступающая часть шейки матки выглядит гиперемированной. В большей степени покраснение наблюдается вокруг отверстия цервикального канала. Из него вытекают обильные слизисто-гнойные выделения.
- Хроническая форма: выделения скудные, чаще слизистые, мутные. Воспалительная реакция слабо выражена. Вместо плоского эпителия определяются также очаги цилиндрического.
7.1. Кольпоскопия
Более точная картина складывается при кольпоскопии. Она позволяет определить диффузный и очаговый цервицит.
При очаговом на шейке имеются отдельные участки воспаления, разные по диаметру и выступающие над поверхностью эпителия. Иногда в этой зоне видны сосуды, которые легко кровоточат при касании. При диффузном поражении в воспалительный процесс вовлечена вся видимая часть шейки.
При кольпоскопии результаты могут быть описаны следующим образом:
- Хронический активный цервицит характеризуется выраженным воспалением вокруг наружного зева, могут быть признаки эрозии, из шеечного канала вытекают серозно-гноевидные выделения. Хроническая форма может быть также умеренно выраженной.
- Фолликулярный цервицит проявляется множеством мелких кистозных образований. Он характерен для хламидийной инфекции и сочетается с участками гипертрофического призматического эпителия.
- Лимфоцитарная форма напоминает фолликулярную, но гистологически она представлена инфильтрацией ткани лимфоцитами. Обычно наблюдается при возрастных изменениях.
- При хроническом папиллярном цервиците наблюдается множество мелких, нежных сосочковых разрастаний на шейке. Такой процесс обычно развивается при ВПЧ-инфекции (вирус папилломы человека).
- Кандидоз характеризуется чередованием гладких «лакированных» зон и участков с «шероховатостями», а сосуды располагаются в виде «точек» и «брызг».
- Выраженный острый гнойный цервицит чаще всего является следствием гонококковой инфекции. Слизистая оболочка отечная, рыхлая, малинового цвета. При контакте начинает кровоточить.
7.2. Мазки и анализы
Обязательными методами исследования являются:
- 1Мазок на флору.
- 2Мазок на онкоцитологию.
- 3Бактериологическое исследование.
- 4Анализ крови на ВИЧ и экспресс-диагностика сифилиса.
- 5ПЦР-диагностика половых инфекций.
Цитограмма при хроническом цервиците может показать наличие изменений, которые могут указывать на лейкоплакию, эрозию или онкопроцесс в шейке матки. Другое название цитологии – ПАП-тест, мазок по Папаниколау.
ПЦР-диагностика необходима для выявления скрытых инфекций, которые нельзя определить с помощью мазка, – вирусов, хламидий, микоплазм, уреаплазм и др.
Бактериологическое исследование проводится для определения неспецифической и условно-патогенной флоры, которая обычно является главной причиной воспалительных изменений.
8. Лечение и препараты
Лечение цервицита зависит от причины и вида возбудителя. Учитывая, что чаще всего это микробные ассоциации, лечить необходимо с применением препаратов, способных воздействовать на разных возбудителей.
Оптимальным считается сочетание в одном препарате антибиотика, противогрибкового и антипротозойного средства.
Местно используют комбинированные свечи:
- 1Полижинакс.
- 2Тержинан.
- 3Нео-пенотран.
- 4Макмирор-комплекс.
- 5Клион-Д.
Вылечить заболевание с помощью местных препаратов не всегда возможно. Антибактериальная терапия с помощью системных препаратов показана при половых инфекциях (ЗППП).
| Возбудитель | Препарат |
|---|---|
| Хламидии | Азитромицин, доксициклин |
| Микоплазмы, уреаплазмы | Доксициклин, офлоксацин, левофлоксацин, джозамицин, азитромицин |
| Гонококки | Цефтриаксон, спектиномицин |
| Трихомонады | Метронидазол, тинидазол |
Кандидозный цервицит лечится с помощью флуконазола (Флюкостат, Микосист), клотримазола (Кандид В6, Канизон), бутоконазола(Гинофорт), натамицина (Пимафуцин).
Лечение ВПЧ-инфекции в настоящий момент полностью не разработано. Существуют способы борьбы с клиническими проявлениями – кондиломами, папилломами, но избавиться от папилломавируса на данный момент невозможно.
При вирусе герпеса используются курсы ацикловира, валацикловира.
Вылеченный цервицит требует восстановления нормального биоценоза влагалища. В план лечения иногда включают физиотерапевтические процедуры, хотя их эффективность исследованиями не доказана:
- 1УФО и УВЧ зоны малого таза.
- 2Высоко и низкочастотная магнитотерапия.
- 3Диадинамические токи.
- 4СМТ.
- 5Местная дарсонвализация.
Народные методы лечения не способны подавить развитие инфекционного процесса. Некоторые травы умеренно способны уменьшить воспаление. Поэтому в качестве самостоятельного лечения народные средства не используются.
Допускается лишь применение отваров ромашки, календулы для сидячих ванночек и подмываний.
sterilno.net
Цервицит симптомы и лечение, хронический цервицит
Цервицит является воспалительным процессом во влагалищном сегменте шейки матки. Протекание этой болезни характеризуется гнойными или слизистыми выделениями, а также тупыми или тянущими болями внизу живота. Также могут присутствовать болезненные ощущения при мочеиспускании и при половом акте. Хронический цервицит обычно приводит к развитию эрозии, к утолщению шейки матки, а также приводит к распространению инфекций на верхнюю часть полового аппарата.
Цервицит шейки матки
Основными причинами цервицита шейки матки являются инфекции, которые передаются только половым путем, это трихомониаз, гонорея, хламидиоз, микоплазмоз. Еще причинами заболевания могут быть вирусные заболевания шейки матки или же влагалища, это вирус герпеса, вирус папилломы, грибы и так далее. Кроме этого, сопутствовать возникновению болезни могут и механические раздражители, это травмы шейки матки после абортов, родов или из-за других повреждений.
Основными симптомами цервицита шейки матки являются дискомфорт или же боль во время полового акта, довольно обильные выделения из влагалища или выделения после полового акта. Относительно диагностики цервицита, то она осуществляется во время гинекологического тщательно осмотра шейки матки с помощью зеркал и с помощью кольпоскопии. Дополнительно изучаются мазки со слизистой оболочки шейки матки и влагалища. Лечение данного заболевания направлено, прежде всего, на устранение причин его возникновения, а также на снижение воспаления.
Симптомы цервицита
Обычно симптомы цервицита практически не появляются или появляются лишь некоторые его признаки. В некоторых случаях наблюдается периодическое появление небольших влагалищных выделений, которые имеют слизистый характер. Если же у женщины развился гонорейный цервицит, то выделения становятся с желтым оттенком. Когда развитию цервицита сопутствует трихомониаз, то выделения становятся пенистыми. Чаще всего, наиболее интенсивные выделения при данном заболевании бывают в первые дни после окончания менструации.
Кроме этого, у больной цервицитом женщины отмечается присутствие периодических и дискомфортных ощущений внизу живота. Если заболеванию сопутствуют и другие болезни, передающиеся половым путем, то болезненные ощущения могут быть еще более интенсивными. В зависимости от протекания болезни, боль может быть режущей, тупой, так и сильной. Помимо этого, женщина, болеющая цервицитом, может ощущать боль или неприятные ощущения сразу же после полового акта. А в некоторых случаях после полового акта может появиться небольшое количество крови или же розоватые выделения. Помимо этого симптомами цервицита могут быть позывы к мочеиспусканию, которые просто оказываются ложными. Еще женщину может беспокоить раздражение и зуд половых органов, а также ощущение жжения в процессе мочеиспускания.
Острый цервицит
Острым цервицитом называется острое воспаление шейки матки. Среди острых цервицитов из бактериальной природы довольно часто встречается гонорейный цервицит. Помимо этого, заболевание может быть вызвано стрептококками, энтерококками, хламидиями, коринебактериями и микоплазмами.
Чаще всего воспаление затрагивает эндоцервикальные железы, а в очень редких случаях еще и поражает плоский эпителий. Стоит отметить, что характер воспаления может определить вид возбудителя. Например, гонококки поражают эпителиальные клетки эндоцервикальных желез, а также распространяются на поверхности слизистой. Воспаление, которое было вызвано стафилококками и стрептококками, обычно локализуется внутри эндоцевикальных желез и затрагивает чаще всего строму шейки матки. В итоге с током лимфы возбудители доходят и до других органов малого таза, а также являются главной причиной их инфицирования.
Самыми первыми симптомами острого цервицита является появление выделений, характер и количество которых могут быть разными. Обычно они имеют примесь гноя, а также носят профузный характер. Острое течение заболевания может сопровождаться еще и небольшим повышением температуры тела, ощущение приливов в области малого таза и тупой болью внизу живота. Помимо этого, женщина может жаловаться на боль в пояснице, на нарушения мочеиспускания и диспареунию. Лечение острого цервицита проводят с использованием антибиотиков. А если причиной заболевания стали гонококки, то потребуется лечение обоих партнеров.
Атрофический цервицит
Воспаление шейки матки может быть из-за развития атрофического цервицита, который чаще всего вызван вирусом папилломы человека или же в результате запущенных половых инфекций, таких, как кандидоз, хламидиоз и уреаплазмоз. В ходе лечения из медикаментозных средств врач назначает панавир, изопринозин и аллокинальфа. Помимо этого, для лечения данного заболевания потребуется проведение питательной тканевой терапии и для этого назначают свечи с эстрогенами. Однако лечение напрямую зависит от конкретных возбудителей, которые и вызвали данное заболевание.
Кроме медикаментозного лечения острого цервицита и только по назначению врача, дополнительно можно использовать и отвары или настои. Например, при кандидозном цервиците смешивают в равных частях ягоды можжевельника, листья шалфея, траву тысячелистника, цветки пижмы, измельченные листья эвкалипта, шишки ольхи и почки березы. Далее две столовые ложки данного сбора заливают стаканом кипятка и ставят на водяную баню на пять минут. После этого, отвар 30 минут настаивают и процеживают. Пьют его по пол стакана и три раза в день после еды. Принимают отвар в течение трех месяцев. А если в этот настой дополнительно добавить 10 мл спиртового хлорофиллипта, 10 мл эвкалипта и 10 мл календулы, то такой раствор можно использовать для спринцеваний.
Хронический цервицит
Если у женщины развился хронический цервицит, то его возникновение может быть обусловлено внедрением в гениталии всевозможных микробов, грибов или вирусной инфекции. А заражение может произойти из-за опущения влагалища или маточной шейки, из-за неграмотного употребления оральных противозачаточных препаратов, которые изготовлены на гормональной основе, из-за частых сексуальных связей, из-за воспалительных процессов в различных зонах половой системы или же из-за несоблюдения правил интимной гигиены.
Основными симптомами хронического цервицита является отечность и прилив крови к шейке матки или же небольшое количество слизистых белесоватых выделений. Если же в организме женщины протекает хронический цервицит уже на стадии обострения, то он характеризуется более явными клиническими признаками. В итоге пациентки жалуются на тянущие болезненные ощущения внизу живота, зуд, выделения, жжение половых органов, а также на боль при мочеиспускании.
Хронический цервицит при несвоевременном лечении может привести к утолщению стенки маточной шейки. В итоге этот процесс обычно приводит к таким неприятным заболеваниям, как эрозия маточной шейки. Диагностика хронического цервицита начинается с тщательного обследования шейки матки. Также поводят кольпоскопию и проводят бактериологические посевы мазков с цервикального канала и шейки матки, что дает возможность установить происхождение возбудителя данного заболевания. И только после этого назначается лечение.
Гнойный цервицит
Гнойный цервицит характеризуется воспалительным процессом в цилиндрическом эпителии и подразумевает субэпителиальные повреждения оболочки на шейке матки или же повреждения другого участка цилиндрического эпителия, которые эктопически локализуются на наружной части шейки матки. Гнойный цервицит является наиболее распространенным среди болезней, которые передаются половым путем, а также часто приводит к различным воспалительным процессам в области тазовых органов, а при беременности может привести к акушерской патологии.
К основным причинам возникновения гнойного цервицита следует отнести наличие у женщины палочек трахомы или гонококк. Также данное заболевание может быть вызвано уреаплазмами. По своим клиническим симптомам это заболевание отличается от цервицита, который был вызван первичным или повторным заражением вируса герпеса и от вагинита. Диагностика гнойного цервицита основана на выявлении гнойных и слизистых выделений из канала шейки матки, которые аналогичны патологическим выделениям мужчин из уренты.
При этом заболевании шейка матки становится отечной, а при прикосновении тампона она кровоточит. Данная эктопия относится к первым признакам развития гнойного и слизистого цервицита, который еще может быть вызван хламидиями. В итоге можно увидеть инфильтрацию стромы и эпителия плазмоцитами, гистиоцитами и лимфоцитами с характерными лимфоидными зародышевыми центрами. При лечении гнойного цервицита необходимо воздержаться от половых контактов.
Цервицит при беременности
Цервицит во время беременности может обернуться довольно серьезной проблемой и для женщины и для ее ребенка. Ведь это заболевание в значительной мере повышает риск возникновения различных осложнений. Это может быть прерывание беременности на ранних сроках, преждевременное начало родовой деятельности или внутриутробное инфицирование плода. Еще одним из последствий данного заболевания может быть гнойные поражения кожи и внутренних органов ребенка в первые дни его жизни.
Самый максимальный риск во время беременности может быть при восходящем пути проникновения различных возбудителей инфекционных заболеваний, которые становятся причиной появления цервицита. И в данном случае микроорганизмы могут попасть в полость матки, после прохождения цервикального канала. Когда диагноз цервицита поставлен еще на ранних сроках беременности, то появление эмбриопатий инфекционного генеза быстро возрастает, что обычно проявляется в виде плацентарной недостаточности и появлением различных нарушений в формировании плода. Кроме этого, последствиями цервицита может быть замирание плода или выкидыш.
Когда цервицит обнаружен на поздних сроках беременности, то развитие плода может сопровождаться большой задержкой в развитии ребенка еще внутри утробы матери или серьезными инфекционными заболеваниями, которые бывают генерализованными и локальными. Причем генерализованную форму данный инфекционный процесс приобретает обычно в первом триместре беременности, так как плод не может локализовать остро протекающий процесс воспаления. А на более поздних соках беременности инфекционное воспаление вызывает локальное сужение отдельных отверстий и каналов, что в дальнейшем проявляется в виде довольно аномального развития сформированных органов, а также приводит к появлению псевдоуродств, например гидроцефалия.
Лечение цервицита во время беременности проводят с применением антибиотиков или же с помощью противовирусных препаратов. Выбор препаратов определяют, учитывая характер возбудителя и чувствительность к антибиотикам. А если причиной воспаления были хламидии, то беременной назначают прием тетрациклина и препаратов из группы хинолинов, азалидов и макродидов.
Лечение цервицита
Лечение цервицита подразумевает выполнение нескольких процедур, это обследование у гинеколога, анализ на половые инфекции, анализ на бактериальную флору влагалища, анализ крови на Вич инфекцию и резус фактор, стандартные анализы крови и мочи, ультразвуковое исследование внутренних органов в малом тазу. Кроме этого, назначают по показаниям лапароскопическое исследование, по показаниям гистероскопическое исследование, исследование кольпоскопом и биохимический анализ крови.
И после обследований и сбора анализов врач прописывает определенные препараты для лечения цервицита, учитывая чувствительность болезнетворных бактерий к данным антибиотическим средствам. И если болезнь характеризуется продолжительным течением, то врач назначает средства, поддерживающие иммунитет и витаминные комплексы. Помимо этого, в качестве местного метода, дополнительно назначают ванночки перекисью водорода и серебром, а также спринцевания.
Для предупреждения вторичного развития инфекции оба сексуальных партнера обязательно должны соблюдать половой покой в течение всего периода лечения. Профилактические меры, которые предупреждают развитие цервицита, включают в себя регулярные обследования гинекологом, восстановление маточной шейки, устраняют имеющиеся повреждения, проводят профилактику искусственного прерывания беременности, правильное ведение родовой деятельности, а также непременное использование презервативов при половых актах с зараженным партнером.
Лечение цервицита определяет только врач на основании причин этого заболевания в индивидуальном порядке. Кроме этого, терапия может включать в себя радиоволновое лечение с помощью современных аппаратов. Эти процедуры выполняют в условиях амбулатория, а продолжительность данной процедуры составляет 7 минут. В ходе ее проведения женщина обычно ощущает небольшое покалывание и несущественные боли.
Лечение цервицита народными средствами
Чтобы вылечить цервицит назначенные гинекологом препараты можно принимать одновременно с народными средствами. Так как только травами устранить данное заболевание просто невозможно. Безусловно, с помощью трав оно может стихнуть, однако в скором времени оно снова вернется.
По одному из рецептов народных средств необходимо смешать в равным частях траву полыни и адониса, а потом добавить к ним 2 части листьев малины, 2 части плодов можжевельника, траву мяты и чабреца. Далее две столовых ложки полученной смеси нужно залить 500 мл кипятка. Через один час отвар следует процедить и принимать в течение всего дня.
Для приготовления следующего рецепта потребуется смешать по одной части листья эвкалипта, шишки ольхи и траву тысячелистника, а затем добавить к ним две части цветов пижмы, две части ягод можжевельника, березовые почки и листья шалфея. Далее две столовые ложки смеси заливают 250 мл кипятка. Затем этот отвар ставят на водяную баню на 8 минут. По истечению времени отвар 30 минут настаивается и процеживается. Принимать этот настой необходимо по 70 мл три раза в день. Общий курс лечения травами составляет 1-3 месяца.
Кроме этого, можно приготовить и другой настой, для которого следует смешать в равных частях кору дуба, траву полыни, цветы черемухи, а потом добавить в смесь две части земляничного листа и три части ягод шиповника. Полученную смесь хорошо перемолоть и две ее ложки необходимо залить 1000 мл кипятка. Затем отвар выдерживается в термосе в течение 8 часов. Принимать его нужно по пол стакана и три раза за сутки перед едой в течение 3-4 недель.
Помимо этого, для лечения цервицита можно внутрь употреблять специальный отвар. Для его приготовления понадобится листья березы повислой смешать поровну с травой зверобоя продырявленного, затем добавить туда побеги малины лесной, траву мяты перечной, траву полыни обыкновенной, траву хвоща полевого. Все травы в равных частях смешивают, приблизительно берут по 5 г, а затем все заливают 250 мл кипятка. После сбор нагревают на водяной бане в течение 10 минут и настаивают еще один час. Затем отвар процеживают. Употреблять его необходимо только в теплом виде и по трети стакана три раза в течение дня и за 20 минут до еды.
В качестве наружного средства для лечения цервицита народными методами используют травяные сборы для спринцеваний. Для этого берут листья березы повислой, траву крапивы двудомной, кору ивы белой, траву льнянки обыкновенной, побеги можжевельника обыкновенного, солому овса посевного, листья мать-и-мачехи, листья черемухи обыкновенной, а также плоды тмина обыкновенного. Все ингредиенты берут в равных частях и смешивают. Приблизительно 10 г полученного сбора заливают 500 мл кипятка и ставят на водяную баню на 15 минут. Полученный отвар настаивают 2 часа и хорошо процеживают. Использовать его необходимо по 200 мл для одного спринцевания. Эту процедуру нужно проводить 2-3 раза в день. Дополнительно полученный отвар можно использовать и для подмываний, сидячих ванн и примочек. Стоит отметить, что при использовании внутреннего приема и спринцеваний в совокупности, эффективность лечения существенно увеличивается, а результат лечения приходит намного быстрее.
И если цервицит вовремя не вылечить, то он может перейти в хроническую форму или даст обострение. В итоге на его лечение потребуется больше времени и физических сил.
Эндоцервицит
Эндоцервицит представляет воспаление слизистой оболочки в шейном канале матки, которое приводит к эрозии. Если это запущенные случаи, то происходит деформация шейки матки.
Вообще на слизистой оболочке цервикального канала отсутствуют микроорганизмы и она защищена от их проникновения. Однако при пониженном иммунитете, после механических или химических воздействий проницаемость в цервикальном канале повышается. В итоге внутрь могут попасть такие болезнетворные микроорганизмы, как стрептококки, гонококки, стафилококки, хламидии, кишечная флора, вирусы, грибы, трихомонады, микоплазмы, а вскоре они вызывают воспаление.
Эндоцервицит протекает в острой или же в хронической форме. Однако наиболее часто склонен к длительному рецидивирующему течению, так как возбудители данной инфекции быстро проникают в извитые железы на слизистой оболочке цервикального канала. И там они становятся недоступными при действии лечебных местных процедур. Довольно часто эндоцервицит осложняется при распространении инфекции в матку и на придатки, а также в брюшину, то есть оболочку, которая покрывает изнутри полость малого таза.
Эндоцервицит шейки матки
Эндоцервицит шейки матки является воспалением слизистой, покрывающей цервикальный канал, которая снаружи покрыта цилиндрическим эпителием. Эндоцервицит шейки матки считается довольно серьезным заболеванием, которое вызывают инфекции, это грибки, бактерии или вирусы.
При снижении иммунитета, из-за постоянных стрессов, переохлаждения, из-за механических травм или после химических воздействий цервикальный канал становится уязвимым, поэтому всевозможные болезнетворные микробы свободно проникают внутрь, тем самым вызывая эндоцервицит шейки матки. Данное заболевание по своему течению может быть острым и хроническим, а по распространению бывает очаговое и диффузное. Довольно часто эндоцирвицит вызван теми инфекциями, которые передаются половым путем, это тирхомонады, хламидии и микоплазмы.
Своевременное лечение эндоцервицита шейки матки обычно приводит к положительному результату. Главными целями лечения является купирование воспалительного процесса при помощи этиотропного лечения, ликвидация факторов, которые предрасположенные к заболеванию, а также обязательное лечение всех сопутствующих заболеваний. Кроме обязательного и привычного медикаментозного лечения, врач назначает применение общеукрепляющих рекомендаций. Это могут быть физические упражнения, фитнестерапия и регуляция режима больного. А медикаментозное лечение подразумевает под собой прием противогрибковых средств или антибиотиков, прием препаратов, которые восстанавливают микрофлору влагалища, прием иммуностимуляторов и фитотерапию.
Хронический эндоцервицит
Если же у женщины уже развился хронический эндоцервицит, то врач назначает лечение комплексной терапией, которая включает в себя препараты, устраняющие воспаление и средства для профилактики заболевания в дальнейшем.
Вообще хронический эндоцервицит может протекать, даже без явных признаков заболевания, а количество выделений может быть незначительным. Однако при медицинском осмотре может наблюдаться отечность шейки матки. Чаще всего хроническая форма данного заболевания возникает в том случае, когда болезнь не была выявлена вовремя или же не была полностью вылечена. В итоге заболевание перешло на близлежащие мышечные и соединительные волокна, а в самой шейке матки или в области влагалищной части может появиться псевдоэрозия. И это обусловлено патологическими выделениями, непосредственно из цервикального канала. Затем происходят гиперпластические и дистрофические изменения, а на шейке матки вместо псевдоэрозий образуются кисты.
Лечение хронического эндоцервицита не сложное, однако самая большая проблема заключается в том, что необходимо вылечить все ему сопутствующие заболевания. И для этого необходимо сдать все анализы, проводится необходимая диагностика, после чего врач назначает лечение. Обычно лечение включает в себя местное и общее антибактериальное лечение, назначаются препараты, повышающие иммунитет. Затем лечение осуществляется в полном соответствии с тем заболеванием, которое уже развилось на его фоне.
Экзоцервицит
Экзоцирвицитом является воспаление влагалищной части шейки матки. Довольно часто именно экзоцирвицит становится причиной развития эрозии шейки матки. Причины появления экзоцервицита – это наличие урогенитального трихомониаза, сифилиса, вируса генитального герпеса, кандидоза или бактериального вагиноза.
К основным симптомам эндоцервицита следует отнести покраснение слизистой оболочки в области наружного канала шейки матки, а также появление гнойно-слизистых выделений из канала шейки матки. Причины возникновения экзоцервицита – это гонорея, урогенитальный микоплазмоз, урогенитальный хламидиоз и некоторые из вирусов. Довольно часто экзоцирвицит переходит в хроническую форму, в итоге воспалительная реакция распространяется в мышечные и соединительные ткани. Затем возникают инфильтраты и развиваются дистрофические изменения. Далее происходит гипертрофия и уплотнение шейки матки, чему способствуют мелкие кисты, которые образуются в процессе заживления псевдоэрозий. Поэтому при наличии симптомов эндоцервицита, экзоцервицита, цервицита, эрозии шейки матки или при наличии других воспалительных заболеваний необходимо сразу обратиться к специалисту.
Экзоцервицит шейки матки
Экзоцервицит – это воспаление на влагалищной части шейки матки, которое встречается у 70% женщин, обращающихся за помощью к гинекологу. Экзоцервицит может быть в острой иди хронической форме. Если это острый экзоцервицит, то женщины обычно жалуются на обильные гнойно-слизистые выделения из влагалища, а также на тянущие боли внизу живота и в пояснице.
Во время осмотра шейки матки гинеколог применяет зеркала и кольпоскопию, в результате чего обнаруживается гиперемия вокруг отверстия цервикального канала, то есть незначительное выпячивание гиперемированной и уже отечной слизистой, а также присутствуют эрозированная поверхность и наличие очень обильных гнойно-слизистых выделений.
Если же это хронический экзоцервицит шейки матки, то он возникает в результате не излеченного или не выявленного острого экзоцерцивита. Данное заболевание характеризуется переходом воспалительной реакции уже на близлежащие мышечные и соединительные ткани. А на влагалищной части шейки матки может образоваться псевдоэрозия, чему способствует патологические выделения, непосредственно из цервикального канала. Далее возникают инфильтраты и развиваются дистрофические и гиперпластические изменения. В итоге шейка матки существенно уплотняется и гипертрофируется.
Если же наблюдается присутствие гонорейного экзоцервицита шейки матки, то данное заболевание развивается в слизистой оболочке канала шейки матки и поражает тем самым цилиндрический эпителий эндоцерикса, а также железы слизистой оболочки. Далее при дескамации и повреждении эпителиальных клеток гонококки обычно поникают в подэпителиальный слой и в строму слизистой оболочки. Там они образуют инфильтраты, состоящие из лимфоцитов, плазмоцитов и нейтрофилов. При этом воспалительная реакция становится ярко выраженной, то есть возникает гиперемия, отечность и экссудация.
Лечение Экзоцервицита
Лечение экзоцервицита включает в себя применение противотрихомонадных, антибактериальных, противохламидийных и других препаратов. А на самом первом этапе лечения проводится этиотропная терапия. Если это кандидозный экзоцервицит и вагинит, то применяют препарат флуконазол с дозировкой 150 мг внутрь. Данное средство относится к классу триазольных соединений, которые дают специфическое воздействие на синтез стеролов грибов.
Помимо этого, интравагинально применяют препарат эконазол, который относится к группе имидазолов. Применяют его по одной свече на ночь и в течение 3-4 дней во влагалище или же применяют изоконазол на одной свече во влагалище. Помимо этого, врач может назначить натамицин, то есть противогрибковый полиеновый антибиотик, который относится к группе макролидов. Назначают данный препарат по одной таблетке четыре раза в день, плюс к этому лечение должно сочетаться со свечами, которые применяют на ночь.
Если же у пациента наблюдается хламидийный цервицит, то вместе с антибиотиками из тетрациклинового ряда, это тетрациклин, метациклин или доксициклин, дополнительно применяют препарат азитромицин. Данный препарат дополнительно комбинируют с местным лечением, это обработка шейки матки специальным раствором хлорофиллипта или же препаратам диметилсульфоксида.
Когда у пациента имеется атрофический экзоцерцивит и вагинит, то место используется препарат, который содержит натуральный женский гомон под названием эстриол. А при неспецифическом экзоцервиците применяют местные комбинированные препараты, такие, как тержинан. В состав данного препарата входит тернидазол А, который воздействует на анаэробную флору, применяют препарат нистатин, который подавляет рост дрожжевых грибов, препарат неомицин, который направлено действует на грамотрицательные и грамположительные бактерии, а также препарат преднизолон, который на острых стадиях очень быстро купирует боль и другие препараты.
На втором этапе целью лечения является восстановление нормального микробиоценоза влагалища. И в этом случае применяют эубиотики, например препарат ацилакт, который стимулирует рост собственной лактофлоры влагалища, а также способствует снижению частоты рецидивов при данном заболевании. Назначают данный препарат по одной свече во влагалище на протяжении 10 дней.
Помимо этого, для лечения цервицита можно внутрь употреблять специальный отвар. Для его приготовления понадобится листья березы повислой смешать поровну с травой зверобоя продырявленного, затем добавить туда побеги малины лесной, траву мяты перечной, траву полыни обыкновенной, траву хвоща полевого. Все травы в равных частях смешивают, приблизительно берут по 5 г, а затем все заливают 250 мл кипятка. После сбор нагревают на водяной бане в течение 10 минут и настаивают еще один час. Затем отвар процеживают. Употреблять его необходимо только в теплом виде и по трети стакана три раза в течение дня и за 20 минут до еды.
medportal.su

