Диагностика заболеваний легких и дыхательных путей
Заболевания дыхательных путей доставляют дискомфорт не только самому больному, но и окружающим, которые могут слышать хрипы, кашель, храп. Если у вас или у ваших близких наблюдаются подобные симптомы, не следует откладывать решение проблемы «на потом». Стоит определить причину этих явлений, чтобы вовремя начать лечить болезнь и не спровоцировать осложнения.
Заболевания легких и дыхательных путей, увы, встречаются очень часто. По статистике около 45% всех болезней приходится именно на легкие и бронхи. Среди самых распространенных заболеваний такие как: трахеиты, плевриты, бронхиты, бронхиальные астмы, абсцессы, пневмонии, туберкулез, новообразования в легких – и это далеко не полный список проблем, связанных с дыхательными путями. Как же их вовремя распознать? Поговорим об этом подробно.
Методы исследования легких
Болезни дыхательных путей отличаются длительностью течения. Они часто ведут к общему ослаблению организма и к осложнениям, ухудшая тем самым качество жизни и даже сокращая ее. Вот почему очень важно вовремя поставить диагноз и приступить к лечению. Современные средства диагностики позволяют распознать болезни бронхов и легких на ранних стадиях. Существует множество методов обследования: функциональные – характеризуют работу органов, аппаратные – «показывают» клиническую картину с помощью медицинской техники, лабораторные – осуществляют исследование биоматериалов пациента. В зависимости от симптомов и тяжести заболевания, врач может ограничиться одним методом дагностики легких, а может прибегнуть сразу к нескольким. Функциональные методы обычно используют при работе с пациентами, имеющими патологии органов дыхания. Аппаратные методы диагностики заболеваний легких применимы как при явных симптомах болезней дыхательных путей, так и в профилактических целях. Лабораторные методы, такие как анализ крови и мочи, показаны всем, а вот тем, кто страдает затяжным кашлем, назначают анализ мокроты.
Общие методы
Данные способы исследования дают общее представление о состоянии пациента, позволяют предположить у него то или иное заболевание.
- Осмотр – первичный этап диагностики. Во время осмотра доктор слушает дыхание пациента, определяет частоту вдохов, глубину, ритм. Принимает во внимание также строение грудной клетки.
- Пальпация – обследование с помощью прикосновений. Доктор, применяя определенную методику, ощупывает грудные мышцы, ребра, межреберные промежутки, подлопаточные области.
- Перкуссия – обследование легких, выполняемое с помощью постукивания по грудной клетке и верхней части спины.
Профилактика заболеваний легких и дыхательных путей Чтобы сохранить здоровыми органы дыхания, запомните несколько простых правил:
- Чаще бывайте на свежем воздухе.
- Помните о необходимости физических нагрузок: во время даже самых простых упражнений происходит активная вентиляция легких.
- Регулярно проветривайте жилое и рабочее помещения.
- Если вы курите, как можно быстрее избавьтесь от этой пагубной привычки.
- Если после простуды долгое время не проходит кашель, обратитесь к врачу.
- Раз в год делайте флюорографию.
Лабораторные методы
Анализ биологического материала, выполненный в лаборатории, позволяет конкретизировать заболевание.
- Исследование мокроты – метод, позволяющий выявить болезнетворные микроорганизмы, клетки злокачественных новообразований, примеси – гной, кровь. Кроме того, данный анализ помогает определить чувствительность к антибиотикам. Мокроту сдают утром натощак, предварительно хорошо почистив зубы. Накануне следует принимать отхаркивающие средства и пить больше теплой воды. Результаты исследования готовятся около трех дней. Анализ назначается при кашле с мокротой, а также при уже выявленных заболеваниях: бронхите, туберкулезе, пневмонии и других.
- Исследование газов крови – анализ, показывающий уровень обеспеченности организма кислородом. При этом забор крови делают из артерии путем пункции. После процедуры на место прокола накладывают на несколько минут тугую повязку, чтобы избежать возможного кровотечения. В лаборатории определяют парциальное давление углекислого газа, кислорода, насыщение кислородом гемоглобина в эритроцитах, pH крови. Процедура обычно проводится в стационаре, специальной подготовки не требует. Информативна при выявлении ацидозов.
Исследование функций легких
- Спирометрия – метод, анализирующий функции внешнего дыхания. Для этого специальный аппарат (спирометр) фиксирует дыхание пациента в спокойном состоянии, на сильном выдохе, в процессе кашля и т.д. Прежде использовались механические спирометры, сейчас им на смену пришли цифровые, позволяющие проанализировать показания и сделать заключение сразу же по окончании процедуры.
- УЗИ легких – исследование, проводимое с помощью ультразвуковых волн. УЗИ позволяет увидеть структуру легких во всех мельчайших подробностях, поэтому патологии органов, воспалительные процессы, новообразования визуализируются уже во время процедуры. УЗИ помогает диагностировать опухоли, воспаление легких, жидкость в плевральной полости и другие отклонения. При проведении обследования врач смазывает гелем кожу пациента и специальным датчиком водит по телу в области грудной клетки, межреберных промежутков, спины. Заключение делается сразу по завершении процедуры. УЗИ является абсолютно безвредным методом диагностики, специальной подготовки не требует.
Рентгенологическое исследование легких
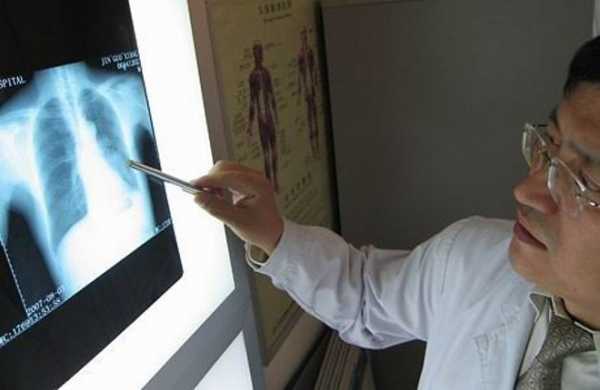
- Рентгеноскопия – осмотр легких в «режиме реального времени». Зону исследования просвечивают рентгеновским аппаратом, и изображение отражается на экране. Рентгеноскопия показывает структуру органа, его изменения, воспалительные процессы, проходимость контрастного вещества (если оно используется) и т.д. Хрипы, грудной кашель, негативные результаты лабораторных исследований являются показаниями к рентгеноскопии. Достоинством метода является его оперативность. С появлением цифровых аппаратов возникла возможность сохранить изображение и распечатать его на бумаге, а лучевая нагрузка снизилась. При рентгеноскопии, как и при всех иных методах рентгенологической диагностики, организм все же получает незначительное облучение, поэтому процедура противопоказана беременным. Специальная подготовка не требуется.
- Рентгенография – метод, схожий с рентгеноскопией. Отличие состоит в том, что изображение органов дыхания проецируется на пленку. Заключение может быть составлено, как только появятся снимки. В зависимости от клиники на его составление уходит от 30-40 минут до 2 дней.
- Бронхография – исследование трахей и бронхов посредством рентгена с введением контрастных веществ. Показанием обычно служат острые и хронические трахеиты и бронхиты. Перед процедурой пациента проверяют на переносимость йодистых препаратов, выписывают отхаркивающие и бронхорасширяющие средства. За 2 часа до обследования следует воздержаться от приема пищи. Бронхография – процедура достаточно болезненная, поэтому ее проводят под наркозом или местной анестезией. Для применения контрастного вещества, которое окрашивает дыхательные пути, в трахеи вводят катетер. Чтобы жидкость равномерно заполнила бронхиальное дерево, положение пациента несколько раз меняют. После процедуры вещество удаляют с помощью дренажа или отхаркивания. Затем производят рентгеновские снимки. Заключение делают по мере подготовки снимков. Помимо беременности, противопоказанием являются почечная и дыхательная недостаточность, общее тяжелое состояние, сердечно-сосудистая декомпенсация.
- Компьютерная томография легких (КТ) – высокоинформативный метод лучевой диагностики. С помощью компьютерного томографа производится ряд послойных снимков, позволяющих видеть состояние внутригрудных лимфоузлов, изменения в легочной и плевральной полостях, распространение опухолевого процесса, если таковой имеется. КТ назначают при обнаружении туберкулеза, пневмонии, рака. Во время процедуры пациент неподвижно лежит на специальной кушетке, раздевшись до пояса и сняв украшения. Кушетка помещается в томограф, чаще цилиндрический, но существуют и открытые модели данного аппарата. Снимки отображаются и сохраняются в компьютере. Их можно перенести и на цифровые носители. Процедура проведения компьютерной диагностики легких безвредна и безболезненна, специальной подготовки не требует, не показана беременным. Полное описание снимков и заключение обычно бывают готовы через несколько часов.
- Флюорография – рентгенологический метод исследования органов грудной клетки, применяемый для скрининга новообразований легких и туберкулеза. Сейчас пленочная флюорография заменяется цифровой, что позволяет сохранить изображение в электронной форме. В профилактических целях рекомендуется делать флюорографию один раз в год. Абсолютных противопоказаний не существует, специальной подготовки не требуется.
- Рентгеноэлектрокимография – способ оценки вентиляционной функции легких, а также движений диафрагмы. Метод основан на регистрации колебаний оптической плотности изображения дыхательных органов на рентгеновском экране.
- Плеврография – лучевое исследование плевральной полости с введением контрастного вещества. Показаниями являются плевробронхиальные свищи и гнойный плеврит. Контрастное вещество (масляное или водорастворимое) вводят с помощью пункции или через дренажную трубку в область грудной клетки, затем делают снимки в прямой и боковой проекциях. При обострении гнойного процесса данное исследование противопоказано. Кроме того, имеют место те же противопоказания, что и при бронхографии. КТ постепенно вытесняет этот метод.
- Газовая медиастинография – способ обследования грудной клетки с введением в качестве контрастного вещества газа, обычно кислорода. Для этого делают прокол в межреберье или над грудиной. Метод раньше применяли для оценки состояния лимфоузлов средостения и определения метастазов опухоли. Сейчас на смену газовой медиастинографии пришла КТ.
- Ангиография – исследование сосудов легких после введения в них контрастного вещества при помощи катетера. Когда сосуды заполнены контрастным веществом, производят ряд рентгеновских снимков. Данный метод диагностики практикуют для уточнения возможности операции при раке легкого, для диагностики тромбоэмболии легочной артерии и в некоторых других случаях. Наиболее полная «картина» представляется в сочетании ангиографии с КТ.
Визуальные методы анализа
- Ларингоскопия – метод исследования голосовых связок и гортани. Осмотр производится либо с помощью зеркала (непрямая ларингоскопия), либо с помощью ларингоскопа (прямая ларингоскопия). Помогает определить причины охриплости голоса, болей в горле, обнаружить повреждения гортани.
- Бронхоскопия – метод осмотра трахей и бронхов, оценки их слизистых оболочек с помощью оптического прибора: бронхоскопа. Изображение сразу же передается на экран. Бронхоскопию назначают при кашле, затруднении дыхания, кровянистых или гнойных выделениях в мокроте. Противопоказания: гипертония, аритмия, ишемическая болезнь сердца. Процедуру рекомендуется проводить утром натощак. Процедура болезненна, поэтому врач может предложить обезболивание.
- Торакоскопия – диагностика плевральной полости с помощью торакоскопа. Метод позволяет осмотреть париетальную и висцеральную плевры, обнаружить новообразования, произвести биопсию. Как правило, торакоскоп вводят в IV-V межреберье.
- Медиастиноскопия – метод исследования переднего средостения и передней поверхности трахеи с помощью медиастиноскопа. Медиастиноскопия применяется для пункции или удаления лимфатических узлов, для гистологического исследования при лимфогранулематозе, метастазах, опухолях переднего средостения.
Как мы убедились, на сегодняшний день существует множество способов диагностики дыхательных путей. Выбирая подходящий метод, следует учитывать клиническую картину заболевания. Конечно, наилучший вариант – предпочесть современные методы, являющиеся более информативными и безопасными. Это может быть УЗИ, КТ, флюорография. Какой метод подойдет именно вам, может сказать только врач на предварительной консультации.
www.eg.ru
Диагностика легких
В настоящее время в целях исследования легких и диагностики их заболеваний применяется достаточно широкий спектр различных методик. Рассмотрим основные и самые распространенные из них. На первом месте по применимости находятся методы лучевой диагностики, т.е. исследования органов при помощи рентгеновских лучей. Среди них выделяют рентгеноскопию, рентгенографию, рентгенотомографию и флюорографию.
 Диагностика легких
Диагностика легких
Ренгеноскопия, или просвечивание легких — обследование, при котором с помощью рентгеновских лучей наблюдают изображение данного органа на экране в режиме реального времени. При этом разного рода уплотнения выглядят на таком экране более светлыми, чем участки с меньшей плотностью, что позволяет выявлять наличие опухолей, скоплений жидкости и воздуха и т. д., их локализацию. Метод очень информативный, а в настоящее время, благодаря возможности провести цифровую обработку изображения и вывести его на экран монитора для изучения, используется чрезвычайно широко. Как недостаток его можно отметить невозможность выявления очень мелких очагов начинающихся патологических процессов.
Рентгенография легких — в отличие от рентгеноскопии предполагает фиксацию их изображения и всех выявленных патологий на твердом носителе (например, пленке), то есть в данном случае анализируется рентгенограмма (рентгеновский снимок) легких. Позволяет более точно провести диагностику и выявить такие заболевания, как аномалии развития легких, изменения вследствие каких-либо травм, воспаления легких различного происхождения, опухолевые процессы, паразитарные заболевания, туберкулез.
Рентгеновская томография – метод исследования состояния легких послойно при помощи специального прибора – томографа, соединенного с излучателем и компьютером. При этом изображение каждого слоя легких фиксируется и анализируется, в результате чего создается единая картина происходящих патологических процессов, точно определяются их объем и локализация (расположение).
Флюорография легких — по возможностям диагностики в принципе очень схожа с рентгенографией, но представляет собой фотографический снимок рентгеновского изображения, спроецированного на флюоресцентный (светящийся) экран. Этот метод широко применяется для массового обследования, чтобы выявить наличие скрытых заболеваний (опухолей, туберкулеза). Бывает флюорография мелкокадровая, крупнокадровая и цифровая. Конечно, последняя в силу сведенного к минимуму облучения пациента является предпочтительной, однако сейчас более распространенными являются пленочные флюорографы.
Бронхография – рентгенография бронхов после введения в них специального непрозрачного для рентгеновских лучей вещества, содержащего йод. Позволяет выявить наличие опухолевых и иных патологических процессов в бронхах и трахеях. При этом контрастное вещество вводится при помощи специального прибора – бронхоскопа. В связи с тем, что эта процедура не вполне безболезненна и, как правило, требует анестезии, в настоящее время для диагностики она применяется редко, уступая томографии.
Помимо лучевых методов диагностики для обследования системы органов дыхания применяются эндоскопические методы, основанные на введении в грудную полость специальных приборов – эндоскопов. Среди таких методов выделяют тораскопию и бронхоскопию.
Тораскопия – при данном методе диагностики специальный прибор тораскоп вводится под общим наркозом через прокол в грудной клетке. Применяется для обследования плевральной полости легких. Позволяет также взять образцы тканей для дальнейшего их микроскопического анализа.
Бронхоскопия – осмотр состояния органов дыхательной системы с помощью бронхоскопа, представляющего собой трубку, оснащенную оптическими и осветительными приборами. Бронхоскоп после предварительного введения обезболивающих препаратов через гортань вводится в трахеи и бронхи.
Этот метод обследования весьма эффективен и назначается, например, при легочных кровотечениях, наличии язв и эрозий, при попадании в бронхи инородных тел, если предстоит операция на легких, а также если иные методы диагностики не позволили установить причину заболевания.
Помимо перечисленных существуют и методы функциональной диагностики легких, т. е. исследование изменений их функций. Такими методами являются спирометрия и плевральная пункция.
Спирометрия – изучение объема и скорости вдоха и выдоха при помощи специального прибора – спирографа. При скрытом развитии некоторых болезней (например, обструктивной болезни легких) просвет трахей и бронхов становится уже, объем вдыхаемого и выдыхаемого воздуха уменьшается, а дыхание затрудняется. Все эти симптомы и выявляются посредством спирометрии.
Плевральная пункция – метод, при котором через прокол содержимое плевральной полости легких берется на анализ. Осуществляется под местным наркозом и назначается при плевритах, при наличии в легких опухолевых образований ( в целях последующей биопсии полученного материала), при образовавшихся в органах дыхания патологических скоплениях жидкости и воздуха.
Ну и наконец еще один важный метод диагностики – проведение исследования мокроты, выделяющейся при кашле. Сбор мокроты для анализа лучше производить утром и натощак, предварительно прополоскав горло раствором соды. Мокроту собирают в стерильный прозрачный одноразовый контейнер, достаточно всего 2-3 мл. Такой анализ может выявить наличие воспалительных и аллергических процессов в дыхательной системе, бактерий, микроорганизмов, опухолевых заболеваний, кровотечений, гнойных процессов, астмы и т. д.
Таким образом, современная диагностика, обладая достаточным комплексом методик, позволяет проводить всестороннее обследование легких и выявлять заболевания органов дыхания даже на самых ранних стадиях, что может служить основанием для успешного проведения лечения.
pulmones.ru
симптомы, причины, лечение, список заболеваний
Болезни лёгких развиваются на фоне проникновения в организм патогенных микробов, часто причиной является курение и алкоголизм, плохая экология, вредные условия производства. Большинство заболеваний имеют выраженную клиническую картину, требует незамедлительного лечения, в противном случае в тканях начинают происходить необратимые процессы, что чревато тяжёлыми осложнениями, летальным исходом.

Болезни лёгких требуют незамедлительного лечения
Классификация и список заболеваний лёгких
Болезни лёгких классифицируют в зависимости от локализации воспалительного, разрушительного процесса – патологи могут затрагивать сосуды, ткани, распространятся на все органы дыхания. Рестриктивными называют заболевания, при которых человеку сложно сделать полноценный вдох, обструктивными – полноценный выдох.
По степени поражения лёгочные болезни бывают локальными и диффузными, все заболевания органов дыхания имеют острую и хроническую форму, пульмонологические патологии делят на врождённые и приобретённые.
Общие признаки бронхолёгочных заболеваний:
- Одышка возникает не только во время физических нагрузок, но и в состоянии покоя, на фоне стресса, подобный симптом возникает и при сердечных заболеваниях.
- Кашель – основной симптом патологий дыхательных путей, может быть сухим или влажным, лающим, приступообразным, в мокроте часто присутствует много слизи, вкрапления гноя иди крови.
- Ощущение тяжести в грудной клетке, боль при вдохе или выдохе.
- Свисты, хрипы при дыхании.
- Повышение температуры, слабость, общее недомогание, снижение аппетита.
Большая часть проблем, связанных с органами дыхания, являются комбинированными заболеваниями, происходит поражение сразу нескольких отделов органов дыхания, что значительно затрудняет диагностику и лечение.
Чувство тяжести в грудной клетке говорит о болезни легких
Патологии, которые оказывают влияние на дыхательные пути
Эти заболевания имеют выраженную клиническую картину, тяжело поддаются лечению.
ХОБЛ
Хроническая обструктивная болезнь лёгких – прогрессирующее заболевание, при котором происходят структурные изменения в сосудах и тканях органа. Чаще всего диагностируют у мужчин после 40 лет, заядлых курильщиков, патология может стать причиной инвалидности или летального исхода. Код по МКБ-10 – J44.

Здоровые легки и легкие с ХОБЛ
Симптомы:
- хронический влажный кашель с большим количеством мокроты;
- сильная отдышка;
- при выдохе уменьшается объём воздуха;
- на поздних стадиях развивается лёгочное сердце, острая дыхательная недостаточность.
Эмфизема
Относится к разновидностям ХОБЛ, часто развивается у женщин на фоне гормонального дисбаланса. Код по МКБ-10– J43.9.
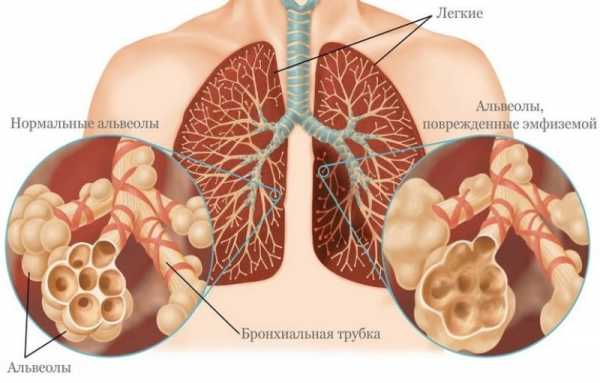
Эмфизема чаще всего развивается у женщин
Симптомы:
- цианоз – ногтевые пластины, кончик носа и мочки ушей приобретают синий оттенок;
- одышка с затруднённым выдохом;
- заметное напряжение мышц диафрагмы при вдохе;
- набухание вен на шее;
- снижение веса;
- боль в области правого подреберья, которая возникает при увеличении печени.
Особенность – во время кашля лицо человека становится розовым, во время приступа выделяется незначительное количество слизи. По мере развития заболевания меняется внешний вид пациента – шея становится короче, сильно выпирают надключичные ямки, грудная клетка округляется, живот обвисает.
Асфиксия
Патология возникает на фоне повреждения органов дыхания, травм грудной клетки, сопровождается нарастающим удушьем. Код по МКБ-10 – T71.
Симптомы:
- на начальном этапе – учащённое поверхностное дыхание, повышение артериальных показателей, сердцебиение, паника, головокружение;
- затем частота дыхания уменьшается, выдох становится глубоким, давление снижается;
- постепенно артериальные показатели снижаются до критических отметок, дыхание слабое, часто пропадает, человек теряет сознание, может впасть в кому, развивается отёк лёгких и мозга.
Спровоцировать приступ удушья может скопление в дыхательных путях крови, мокроты, рвотных масс, удушение, приступ аллергии или астмы, ожог гортани.
Средняя продолжительность приступа асфиксии – 3–7 минут, после чего наступает летальный исход.Острый бронхит
Вирусное, грибковое, бактериальное заболевание, часто переходит в хроническую форму, особенно у детей, беременных, людей преклонного возраста. Код по МКБ-10 – J20.
Симптомы:
- непродуктивный кашель – появляется на начальном этапе развития заболевания;
- влажный кашель – признак второй стадии развития болезни, слизь прозрачная или жёлто-зелёного цвета;
- повышение температуры до 38 и более градусов;
- повышенное потоотделение, слабость;
- одышка, хрипы.

Бронхит часто переходит в хроническую форму
Спровоцировать развитие заболевания способно:
- вдыхание грязного, холодного, влажного воздуха;
- грипп;
- кокки;
- курение;
- авитаминоз;
- переохлаждение.
Саркоидоз
Редкое системное заболевание, которое поражает различные органы, часто затрагивает лёгкие и бронхи, диагностируют у людей до 40 лет, чаще у женщин. Характеризуется скоплением воспалительных клеток, которые называются гранулёмами. Код по МКБ-10 – D86.

При саркоидозе происходит скопление воспалительных клеток
Симптомы:
- сильная усталость сразу после пробуждения, вялость;
- снижение аппетита, резкое похудение;
- повышение температуры до субфебрильных отметок;
- непродуктивный кашель;
- боль в мышцах и суставах;
- одышка.
Точные причины развития болезни пока не выявлены, многие врачи считают, что гранулёмы образуются пол воздействием гельминтов, бактерий, цветочной пыльцы, грибков.
Болезни, при которых происходит поражение альвеол
Альвеолы – небольшие пузырьки в лёгких, которые отвечают за газообмен в организме.
Пневмония
Воспаление лёгких – одна из наиболее распространённых патологий органов дыхания, часто развивается как осложнение гриппа, бронхита. Код по МКБ-10 – J12–J18.
Пневмония — наиболее распространенное заболевание легких
Симптомы патологии зависят от её вида, но существуют общие признаки, которые возникают на начальном этапе развития болезни:
- повышение температуры, озноб, лихорадочные состояния, насморк;
- сильный кашель – на начальном этапе сухой и навязчивый, затем становится влажным, выделяется мокрота зелёно-жёлтого цвета с примесями гноя;
- одышка;
- слабость;
- боль в груди при глубоком вдохе;
- цефалгия.
Причин развития инфекционной пневмонии много – спровоцировать развитие заболевание могут грамположительные и грамотрицательные бактерии, микоплазма, вирусы, грибки рода кандида. Неинфекционная форма болезни развивается при вдыхании отравляющих веществ, ожогах дыхательных путей, ударах и ушибах грудной клетки, на фоне лучевой терапии и аллергии.
Туберкулёз
Смертельное заболевание, при котором полностью разрушаются ткани лёгкого, открытая форма передаётся воздушно-капельным путём, заразиться можно и при употреблении сырого молока, возбудитель болезни – туберкулёзная палочка. Код по МКБ-10 – A15–A19.

Туберкулёз это очень опасное заболевание
Признаки:
- кашель с мокротой, который продолжается более трёх недель;
- наличие крови в слизи;
- длительное повышение температуры до субфебрильных отметок;
- боль в груди;
- потливость по ночам;
- слабость, снижение веса.
Туберкулёз часто диагностируют у людей с ослабленным иммунитетом, спровоцировать развитие болезни может дефицит белковой пищи, сахарный диабет, беременность, злоупотребление алкоголем.
Отёк лёгкого
Заболевание развивается при проникновении в лёгкие интерстициальной жидкости из кровеносных сосудов, сопровождается воспалением и отёчностью гортани. Код по МКБ-10 – J81.
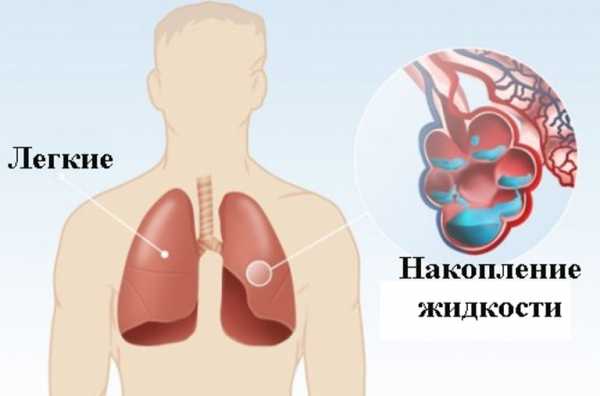
При отеке в легких скапливается жидкость
Причины скопления жидкость в лёгких:
- острая сердечная недостаточность;
- беременность;
- цирроз;
- голодание;
- инфекционные заболевания;
- интенсивные физические нагрузки, подъём на большую высоту;
- аллергия;
- травмы грудины, наличие инородного тела в лёгких;
- спровоцировать отёк может быстрое введение большого количества физраствора, заменителей крови.
На начальном этапе появляется одышка, сухой кашель, повышенное потоотделение, учащается сердечный ритм. При прогрессировании заболевания при кашле начинает выделяться пенистая мокрота розового цвета, дыхание становится хрипящим, набухают вены на шее, конечности становятся холодными, человек страдает от удушья, теряет сознание.
Важно!
Острый респираторный синдром – редкое, но очень опасное заболевание, практически не поддаётся лечению, человека подключают к аппарату искусственной вентиляции лёгких.
Рак лёгких
Карцинома – сложное заболевание, на последних стадиях развития считается неизлечимым. Основная опасность болезни – на ранних этапах развития протекает бессимптомно, поэтому люди обращаются к врачу уже с запущенными формами рака, когда наблюдается полное или частичное усыхание лёгкого, разложение тканей. Код по МКБ-10 – C33–C34.
Рак лёгких часто протекает без симптомов
Симптомы:
- кашель – в мокроте присутствуют сгустки крови, гной, слизь;
- одышка;
- боль в груди;
- расширение вен в верхней части грудной клетки, яремной вены;
- отёчность лица, шеи, ног;
- цианоз;
- частые приступы аритмии;
- резкое снижение веса;
- усталость;
- необъяснимое повышение температуры.
Заболевания, которые влияют на плевру и грудную клетку
Плевра – внешняя оболочка лёгких, похожа на небольшой мешочек, некоторые серьёзные заболевания развиваются при её повреждении, часто органа просто сворачивается, человек не может дышать.
Плеврит
Воспалительный процесс возникает на фоне травм или проникновения в органы дыхания патогенных микроорганизмов. Заболевание сопровождается одышкой, болью в грудной области, сухим кашлем средней интенсивности. Код по МКБ-10 – R09.1, J90.

При плеврите легкие поражаются вредными микроорганизмами
Причины развития заболевания:
- заражение различными кокками;
- грибковые инфекции;
- вирусы и паразиты;
- туберкулёз;
- оперативные вмешательства на органах грудной клетки;
- сифилис;
- травмы грудины;
- заболевания поджелудочной железы.
Факторами риска для развития плеврита является диабет, алкоголизм, ревматоидный артрит, хронические болезни органов пищеварительной системы, в частности, загиб толстой кишки.
У людей, которые долгое время работают на химических предприятиях, в шахтах часто развивается профессиональное заболевание лёгких – силикоз. Болезнь прогрессирует медленно, на последних стадиях наблюдается сильное повышение температуры, непрекращающийся кашель, проблемы с дыханием.
Пневмоторакс
В плевральную область проникает воздух, что может стать причиной коллапса, требуется незамедлительная врачебная помощь. Код по МКБ-10 – J93.
Пневмоторакс требует быстрого вмешательства
Симптомы:
- частое поверхностное дыхание;
- холодный липкий пот;
- приступы непродуктивного кашля;
- кожа приобретает синий оттенок;
- ритм сердца учащается, давление снижается;
- страх смерти.
Спонтанный пневмоторакс диагностируют у высоких мужчин, курильщиков, при резком перепаде давления. Вторичная форма заболевания развивается при длительных болезнях органов дыхания, раке, на фоне травм соединительной ткани лёгких, ревматоидного артрита, склеродермии.
Лёгочная гипертензия – специфический синдром обструктивного бронхита, фиброза, развивается чаще у людей преклонного возраста, характеризуется повышением давления в сосудах, которые питают органы дыхания.
Гнойные заболевания
Инфекции поражают значительную часть лёгких, что становится причиной развития тяжёлых осложнений.
Абсцесс лёгкого
Воспалительный процесс, при котором в лёгких образуется полость с гнойным содержимым, заболевание тяжело подаётся диагностированию. Код по МКБ-10 – J85.
Абсцесс — гнойное образование в легких
Причины:
- недостаточная гигиена ротовой полости;
- алкогольная, наркотическая зависимость;
- эпилепсия;
- пневмония, хронический бронхит, синусит, ангина, карцинома;
- рефлюксная болезнь;
- длительный приём гормональных и противоопухолевых препаратов;
- диабет, сердечно-сосудистые патологии;
- ранения грудной клетки.
При острой форме абсцесса клиническая картина проявляется ярко – интенсивная боль в груди, чаще всего с одной стороны, затяжные приступы влажного кашля, в мокроте присутствует кровь и слизь. При переходе болезни в хроническую стадию наступает истощение, слабость, хроническая усталость.
Гангрена лёгкого
Смертельное заболевание – на фоне гнилостного процесса происходит распад лёгочной ткани, процесс быстро распространяется по всему организму, патологию чаще диагностируют у мужчин. Код по МКБ-10 – J85.

Гангрена лёгкого — разложение легочной ткани
Симптомы:
- болезнь развивается быстро, наблюдается стремительное ухудшение самочувствия;
- боль в грудине при глубоком вдохе;
- резкое повышение температуры до критических отметок;
- сильный кашель с большим количеством пенистой мокроты – выделения имеют зловонный запах, в них присутствуют коричневые прожилки крови и гноя;
- удушье;
- повышенное потоотделение;
- учащение сердечного ритма;
- кожа становится бледной.
Наследственные заболевания
Болезни дыхательной системы часто передаются по наследству, диагностируют их у детей сразу после рождения, или в течение первых трёх лет жизни.
Перечень наследственных болезней:
- Бронхиальная астма – развивается на фоне неврологических патологий, аллергии. Сопровождается частыми сильными приступами, при которых невозможно полноценно вдохнуть, одышкой.
- Муковисцидоз – болезнь сопровождается чрезмерным скоплением слизи в лёгких, поражает железы эндокринной системы, негативно влияет работу многих внутренних органов. На его фоне развивается бронхоэктатическая болезнь, для которой характерен постоянный кашель с выделением густой гнойной мокроты, одышка и хрипы.
- Первичная дискинезия – врождённый гнойный бронхит.
Многие пороки развития лёгких можно увидеть во время УЗИ при беременности, провести внутриутробное лечение.

Бронхиальная астма передается по наследству
К какому врачу обратиться?
При появлении симптомов лёгочного заболевания необходимо посетить терапевта или педиатра. После прослушивания, предварительной диагностики врач даст направление к пульмонологу. В некоторых случаях может потребоваться консультация онколога, хирурга.
Причиной развития проблем с органами дыхания могут быть глисты и простейшие, поэтому дополнительно необходимо посетить паразитолога.
Диагностика лёгочных заболеваний
Первичный диагноз врач может поставить после внешнего осмотра, в ходе которого проводят пальпацию, перкуссию, прослушивают звуки органов дыхания при помощи стетоскопа. Чтобы распознать истинную причину развития болезни, необходимо провести лабораторные и инструментальные исследования.
Основные методы диагностики:
- общий анализ крови и мочи;
- исследование мокроты на предмет выявления скрытых примесей, патогенных микроорганизмов;
- иммунологическое исследование;
- ЭКГ – позволяет определить, как лёгочное заболевание влияет на работу сердца;
- бронхоскопия;
- рентген органов грудной клетки;
- флюорография;
- КТ, МРТ – позволяет увидеть изменения в структуре тканей;
- спирометрия – при помощи специального аппарата замеряют объём вдыхаемого и выдыхаемого воздуха, скорость вдоха;
- зондирование – метод необходим для изучения дыхательной механики;
- хирургические способы – торакотомия, торакоскопия.
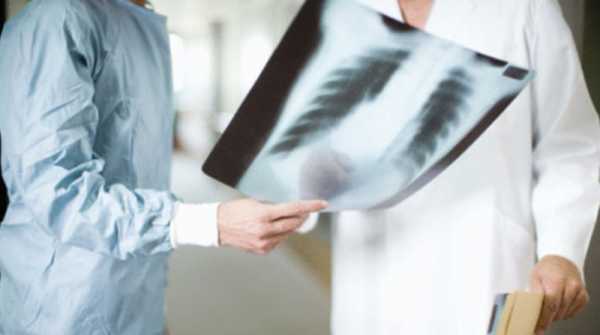
Рентген грудной клетки помогает увидеть состояние легких
Все лёгочные болезни требуют серьёзной медикаментозной терапии, часто лечение проходит в условиях стационара. Незамедлительно следует обратиться к врачу, если в мокроте присутствуют вкрапления или сгустки крови.
Лечение болезней лёгких
На основании полученных результатов диагностики специалист составляет схему лечения, но в любом случае в терапии используют комплексный подход, который направлен на устранение причин и симптомов заболевания. Чаще всего врачи назначают лекарства в виде таблеток, суспензий и сиропов, тяжёлым пациентам препараты вводят инъекционным методом.
Группы лекарственных препаратов:
- антибиотики пенициллиновой, макролидной, цефалоспориновой группы – Цефотаксим, Азитромицин, Ампициллин;
- противовирусные препараты – Ремантадин, Изопринозин;
- противогрибковые средства – Низорал, Амфоглюкамин;
- противовоспалительные средства – Индометацин, Кеторолак;
- лекарства для устранения сухого кашля – Глаувент;
- муколитики – Глицирам, Бронхолитин, для лечения детских заболеваний наиболее эффективным считается Карбоцистеин;
- бронхорасширяющие препараты для устранения спазма бронхов – Эуфиллин, Сальбутамол;
- противоастматические препараты – Атма, Солутан;
- жаропонижающие препараты – Ибупрофен, Парацетамол.

Атма — средство для борьбы с астмой
Дополнительно назначают витаминные комплексы, иммуностимуляторы, физиотерапию, средства народной медицины. При сложных и запущенных формах заболевания требуется оперативное вмешательство.
Чтобы ускорить процесс выздоровления, необходимо включить в рацион продукты с высоким содержанием аскорбиновой кислоты, витамина E, B1, B2.
Возможные осложнения
Без надлежащего лечения патологии органов дыхания переходят в хроническую форму, что чревато постоянными рецидивами при малейшем переохлаждении.
Чем опасны болезни лёгких:
- асфиксия;
- на фоне сужения просвета дыхательных путей развивается гипоксия, все внутренние органы страдают от недостатка кислорода, что негативно сказывается на их работе;
- острый приступ астмы может закончиться летальным исходом;
- развиваются серьёзные сердечные заболевания.

Острый приступ астмы смертельно опасен
Пневмония занимает второе место среди болезней, которые заканчиваются летальным исходом – это происходит из-за того, что большинство людей игнорируют симптомы заболевания. На начальном этапе болезнь можно легко вылечить за 2–3 недели.
Профилактика лёгочных болезней
Чтобы снизить риск развития заболеваний органов дыхания и их осложнений, необходимо укреплять иммунную систему, вести здоровый образ жизни, при появлении первых тревожных признаков следует обратиться к специалисту.
Как избежать проблем с лёгкими и бронхами:
- отказаться от пагубных пристрастий;
- избегать переохлаждения;
- больше времени проводить на свежем воздухе;
- поддерживать оптимальные показатели температуры и влажности в помещении, регулярно делать влажную уборку;
- заниматься спортом, принимать контрастный душ, высыпаться, избегать стрессов;
- употреблять здоровую и полезную пищу, соблюдать питьевой режим;
- каждый год проходить обследование, делать рентген лёгких или флюорографию.

Прогулки на свежем воздухе полезны для здоровья
Благотворно влияет на органы дыхание морской и хвойный воздух, поэтому ежегодно необходимо отдыхать в лесу или на побережье моря. В период эпидемий простуд принимать противовирусные препараты для профилактики, избегать людных мест, ограничить контакты с больными людьми.
Заболевания лёгких могут стать причиной летального исхода, своевременная диагностика, регулярный профилактический осмотр помогут избежать болезни, или начать лечение на начальном этапе развития патологии.
lechusdoma.ru
Легких диагностика
Для постановки правильного диагноза врачу может понадобиться выполнение ряда разнообразных исследований. Но какие из них помогут разобраться в функционировании бронхолегочной системы?
Болезни
Патологии дыхательных органов очень распространены среди современного населения. Медики уверяют, что около половины хронических недугов приходится именно на болезни легких и бронхов. Так, к наиболее распространенным заболеваниям бронхолегочной системы относят:
- Воспаление легких (пневмонию).
- Онкологические поражения.
- Хроническую обструкцию (ХОБЛ).
- Бронхиальную астму.
- Различные типы бронхитов.
- Туберкулез.
Опасность возникновения таких заболеваний есть практически у каждого человека, даже далекого от вредных привычек и воздействия прочих агрессивных факторов. Поэтому некоторые методы диагностики легких и бронхов стоит применять профилактически с определенной регулярностью.
Диагностика
Все методики диагностики бронхолегочных патологий можно разделить на несколько крупных групп:
- Рентгенологические.
- Эндоскопические.
- Ультразвуковые.
- Функциональные.
- Лабораторные.
Подобрать наиболее подходящий метод исследования в каждом конкретном случае поможет лечащий врач. Иногда может понадобиться сочетание нескольких способов диагностики.
Рентген-методы
Методы рентген-исследований имеют в своей основе способность рентгеновских лучей по-разному проходить сквозь различные ткани организма. Диагностика легких и бронхов может проводиться при помощи:
- Рентгенографии. Это известный всем рентген, при котором изображение выводится на пленку. Врач, рассматривая снимок, может увидеть суммарную тень всех тканей, сквозь которые прошло излучение. Рентгенография помогает в диагностике воспалительных процессов (пневмонии и бронхита, а также плеврита), туберкулеза и онкологических патологий. Также такое исследование используется при обнаружении инородных тел, очагов грибковых поражений и пр.
- Рентгеноскопии. Это рентген в режиме живого времени. При просвечивании грудной клетки изображение выводится на специальный экран, что помогает рассмотреть органы с разных сторон и анализировать особенности их функционирования (в частности, их состояние во время движения при дыхании). Однако рентгеноскопия имеет существенный минус – более высокий уровень облучения.
- Флюорографии. Этот метод исследования является наиболее популярным и обычно проводится с профилактической целью – до появления у пациентов каких-то жалоб. Позволяет заподозрить наличие проблем в легких, к примеру, изменения легочной ткани, но для их более точной диагностики проводятся дополнительные диагностические манипуляции. Флюорографию применяют массово для раннего выявления туберкулеза.
- Компьютерная томография либо КТ. Этот метод диагностики считается очень информативным, хоть и недешевым. При его проведении врач получает возможность рассмотреть исследуемый орган послойно, точно увидеть патологические процессы, оценить их размер, место локализации и пр. КТ осуществляют при диагностике воспалительных и онкологических недугов, травм и врожденных патологий.
- Бронхография. Это исследование подразумевает введение в бронхи особенного вещества на основе йода, которое обволакивает стенки дыхательных путей, благодаря чему они становятся видны на рентген-снимках. Данный метод диагностики помогает обнаружить расширения бронхов (бронхоэктазы), инородные тела, кистозные либо опухолевые образования, а также полости. Иногда его используют для обнаружения врожденных пороков либо аномалий, а также для подготовки к оперативным вмешательствам на легких и пр.
- Ангиопульмонография. Это метод исследования состояния легочных артерий, который подразумевает применение контрастного вещества (после его попадания в сосуды, последние становятся визуально заметными на снимке). Такой способ диагностики чаще всего используют при необходимости обнаружить эмболию (закупорку) легочных артерий. Его обычно осуществляют при помощи аппарата КТ.
- Плеврография. Данная методика направлена на подробное исследование плевральной полости и подразумевает применение контрастного вещества. Плеврографию часто осуществляют перед проведением оперативного вмешательства при хронической эмпиеме для уточнения границ полости.
Известны также более специфические и редко используемые методы рентген-обследований бронхов и легких. Однако распространенный и популярный рентген и флюорографию сейчас можно сделать практически в каждой поликлинике.
Эндоскопические методы
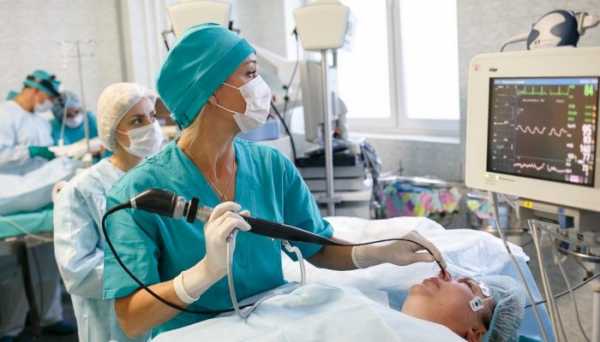
Эндоскопические исследования осуществляются с использованием эндоскопа – это современный светопроводящий прибор, в который встроена волоконная оптика. Он позволяет врачи своими глазами увидеть внутренние органы человека, выводя их изображение в онлайн-режиме на экран компьютера. Полученные данные записываются, благодаря чему их можно анализировать уже после выполнения процедуры. При исследовании бронхов и легких диагностика может проводиться несколькими способами, так, врачи могут практиковать:
- Бронхоскопию. Данный метод подразумевает введение особенного гибкого эндоскопа внутрь трахеобронхиального дерева. Во время его проведения врач может непосредственно осмотреть и оценить состояние трахеи и бронхов, а также забрать материал для биопсии (гистологического исследования) либо устранить полипы и инородные тела. Бронхоскопию часто выполняют при подозрении на наличие опухолевых образований либо воспалительных процессов в трахеобронхиальном дереве. Также такой метод исследования позволяет обнаружить источник кровотечения при кровохарканьи и ввести лекарственные средства непосредственно в бронхи.
- Торакоскопию. Это метод эндоскопической диагностики плевральной полости. Эндоскопическое оборудование при выполнении такой процедуры вводят не через дыхательные пути, а сквозь небольшой прокол на стенке грудины. Торакоскопия позволяет врачу визуально рассмотреть листки плевры, анализировать состояние средостения и легких, а также получить информацию о перикарде. Во время такого исследования может осуществляться забор материала для биопсии, также возможно проведение некоторых оперативных вмешательств (в частности, выведение скопившейся жидкости и пр.).
Ультразвуковая диагностика

Методы УЗИ не слишком распространены при диагностике патологий легких и бронхов ввиду не слишком высокой точности такой диагностической процедуры. Ведь ультразвук отлично подходит для исследования внутренних органов с плотной структурой, а легкие заполнены воздухом, поэтому просматриваются не лучшим образом. Кроме того, проведение такой диагностики затрудняется ввиду того, что кости (ребра) не проводят ультразвук. Тем не менее УЗИ легких часто осуществляют в педиатрической практике, так как эта процедура не вызывает у ребенка дискомфорта и является безвредной.
Данный метод диагностики дает возможность обнаружить разные недуги плевры (в том числе и гидроторакс) и поверхностные новообразования легких. Также УЗИ дает информацию об оптимальном месте для выполнения плевральной пункции (позволяет избежать травматизации прилежащих тканей и сосудов), помогает в обнаружении последствий травм и причин нарушений дыхания.
Чаще всего вместо УЗИ легких предпочитают применять другие более информативные методы диагностики.
Функциональные методы
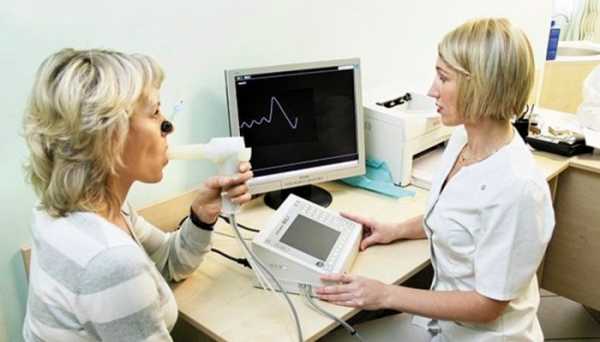
Такие способы диагностики помогают сделать вывод о вентиляционной функции легких, в том числе и об основных легочных объемах. Они дают информацию о легочном газообмене, механике дыхания и газовом составе крови. Функциональные методы диагностики необходимы для полноценного выявления и терапии различных заболеваний бронхов, для которых характерно возникновение бронхиальной обструкции и легочной эмфиземы. К таким способам исследования относится:
- Спирография. Этот метод диагностики заключается в регистрации дыхательных движений и помогает увидеть изменения легочных объемов, а также получить данные о вентиляции легких.
- Пикфлуометрия. Данный вид исследования позволяет определить максимальную скорость воздушного потока во время выдоха. Обычно его применяют для оценки выраженности сужения бронхов, например, при астме и ХОБЛ.
- Капнометрия. Такой метод диагностики помогает зафиксировать количество углекислого газа в воздухе, который вдыхает и выдыхает пациент.
- Пневмотахометрия. При выполнении такого исследования есть возможность проанализировать механику дыхания, определить скорость движения и количество вдыхаемого, а также выдыхаемого воздуха. Кроме того, можно сделать выводы о максимальной объемной скорости воздушного потока, которая наблюдается во время форсированного вдоха и выдоха. Пневмотахометрия позволяет исследовать бронхиальную проходимость и выявить обструкцию.
Методы функциональной диагностики имеют массу плюсов: они безвредны и не имеют противопоказаний к выполнению. Однако правильная интерпретация данных таких исследований напрямую связана с квалификацией врача.
Лабораторные методы

В лабораторных условиях врачи применяют дополнительные методики диагностики бронхолегочных заболеваний:
- Микроскопический анализ мокроты. Такое исследование отделяемого дает информацию о его клеточном составе, позволяет обнаружить всевозможные волокнистые либо кристаллические образования, а также провести ориентировочную оценку микробной флоры, типичной для дыхательных путей пациента. В частности, выполнение данного анализа помогает диагностировать воспалительные процессы, заподозрить туберкулез, деструкцию легочной ткани, абсцесс легкого, обнаружить бактерии, грибки, личинки либо яйца паразитов.
- Бактериологическое исследование мокроты. Данное исследование дает информацию о наличии патогенных микроорганизмов в образце, их количестве, а также чувствительности к антибактериальным препаратам. Такой анализ выполняют при многих недугах бронхолегочной системы воспалительной этиологии, в частности, при пневмонии, бронхитах и пр.
- Гистологический анализ тканей, забранных во время биопсии. Данный метод диагностики считается высокинформативным и позволяет выявить наличие опасных клеток (склонных к озлокачествлению) и новообразований – раковых опухолей. Но, кроме того, гистология может показать и наличие прочих нарушений, в частности, воспалительных процессов, нарушений кровообращения и пр.
Провести исследование легких и бронхов можно во многих медучреждениях. Целесообразность использования любого метода диагностики определяется лечащим врачом в индивидуальном порядке.
Вконтакте
Google+
elaxsir.ru
Пульмонологическое обследование / ИнтеграМедсервис
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ЛЕГКИХ ИЛИ ПУЛЬМО ЧЕК
Зачем нужна программа диагностики заболеваний легких? Как пройти полное обследование легких? Обследование легких — это больно? Необходимо ли госпитализироваться для того чтобы пройти полное обследования легких?
Что такое программа полной диагностики заболеваний легких или пульмочек?
Всем известен факт, что для жизни нам нужен кислород. Попасть кислород в ткани, кровь и органы может только благодаря бесперебойной работе легких. Легкие представляют гениальную и компактную фабрику по усвоению кислорода из воздуха. Любое повреждение этой системы вследствие травмы или болезни всегда влечет за собой страдания, низкое качество жизни и иногда смерть.
Смертность в нашей стране, по данным 2016 года, от пневмонии составляет 49,9%, от ХОБЛ 40,4% прочие заболевания 7.4%. От астмы погибло 2,3%.

В нашей стране нет системы обязывающей граждан систематически следить за состоянием легких и бронхов. Конечно, все сейчас вспомнили флюорографию. Несмотря на ее низкую информативность, все же флюорография позволяла заподозрить некоторые заболевания. Но ее применение систематически было требованием некоторых предприятий и отраслей народного хозяйства. В основном люди редко обращают внимание на состояние своих легких и бронхов, пока не возникнут симптомы. Многие даже не представляют, что это возможно.
Пульмо чек состав программы
Рекомендован: для выявления любых легочных заболеваний
Сроки исполнения: до получения полного заключения- 2 дня. Сами исследования занимают несколько часов.
- 1. Консультация первичная, врач пульмонолог к.м.н
- 2. Анализы крови :
- — Маркеры воспаления
- — Иммунология инфекций легочных инфекций
- — Онкомаркеры – характерные для основных раков легких
- — T-SPOT – самая современная диагностика туберкулеза
- 3. КТ ОГК высокого разрешения
- 4. ФВД с бронходилататором
- 5. Оксид озота в выдыхаемом воздухе FeNO
- 6. Консультация заключительная врач пульмонолог к.м.н
Итого: 27 500 руб
Пульмочек скрининг рака легких
Рекомендован для ранней диагностики рака легких
Сроки исполнения: до получения полного заключения- 2 дня. Сами исследования затраты несколько часов.
- 1. Анализы крови :
- — Маркеры воспаления
- — Онкомаркеры – характерные для основных раков легких
- 2. КТ ОГК низко-дозовая
- 3. Консультация заключительная врач пульмонолог к.м.н
Итого: 14 500 руб
Примеры рака легкого, выявленные при чекапе
Пример №1
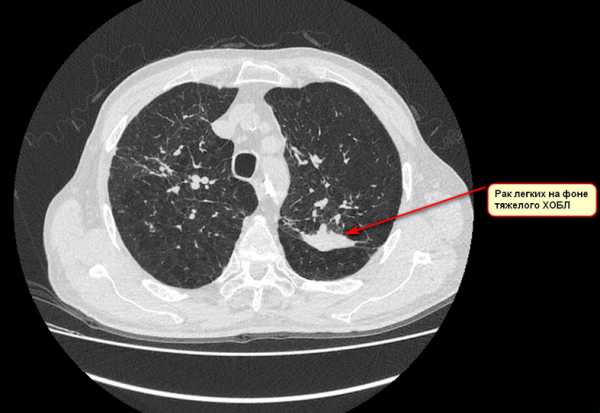
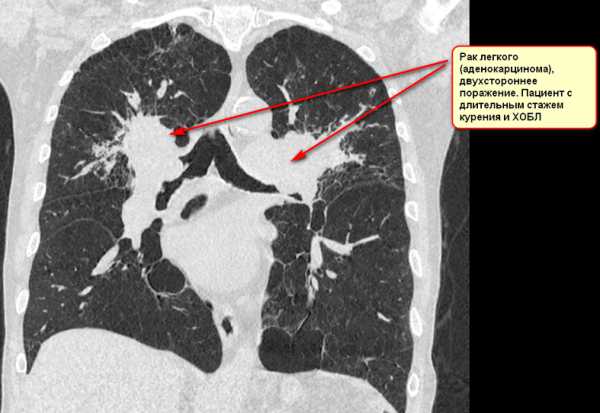
Пример №2
Клинический случай раннего выявления рака легкого! Обратите внимание, на данной стадии болезнь бессимптомна и такие очаги не видны на рентгене и тем более на флюорографии.

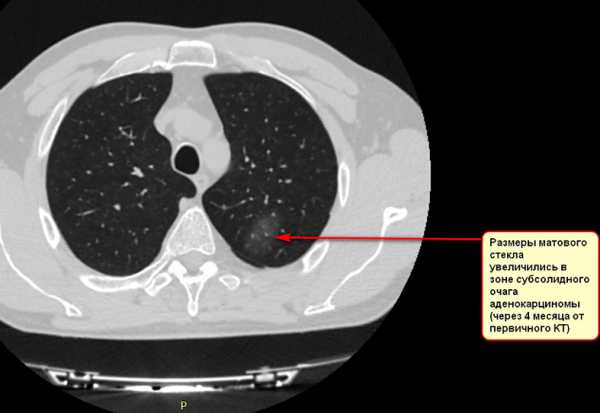
Клинический случай ранней диагностики рака легких.
Мужчина , 54 лет, курильщик. Жалобы на небольшой кашель. При флюорографии патологии легких выявлено не было. Однако сохранявшийся кашель инициировал у пациента пройти Пульмонологическое обследование. При КТ легких (фото №1) выявлено субсолидное образование на фоне «матового стекла», которое при динамическом мониторинге (фото №2) увеличилось в размерах. При проведение ПЭТ КТ подозрение на злокачественную природу новообразования усилилось. При проведении морфологической верификации была выявлена злокачественная аденокарцинома. Пациент успешно проопериован.
Вывод: если бы пациент ограничился привычной флюорографией или рентгенограммой, ранняя диагностика опухоли была бы не возможна. Рекомендуем всем пациентам из групп риска пройти диагностику по программе скрининга рака легких.
Зачем нужно обследование легких?
Часто некоторые легочные заболевания «дремлют» ожидая своего времени. Некоторые болезни дыхательной системы связаны с наследственностью. Существуют эколог зависимые заболевания легких и бронхов. Вредные производства, нарушение режимов безопасности труда приводит к болезням легких и бронхов. Длительный анамнез курения, является доказанным фактором риска рака легких и ХОБЛ. К тому же существует ряд болезней с невыясненной причиной их возникновения — например, саркоидоз.
- Смертность от рака легких в мире составляет 1.6 млн. человек в год, 49 тысяч человек в год в России. МужчиныЖенщины 4 к 1 . Заболеваемость стабилизировалась, но отмечена тенденция к увеличению среди женщин и некурящих.
- Пятилетняя выживаемость после установки диагноза менее 15%!!
- Прогноз зависит от вида опухоли и стадии процесса. Чем раньше, тем лучше. Например, при выявлении аденокарциномы в размере очага (выявленного при КТ) менее 3 см возможна 100% безрецидивная выживаемость. При таких размерах опухоли жалоб пациент не предъявляет.
- К примеру, 18 летний отказ от курения снижает риск развития рака легких на 85%. Это с одной стороны подтверждает в сотый раз, что курение и рак легких взаимосвязаны напрямую, с другой стороны, что прекратив курение, экс курильщик еще более 15 лет находится в зоне риска. И расслабляться опрометчиво.
Таким образом, программа полной диагностики заболеваний легких — это единственная возможность ранней диагностики рака легких.
Это комплекс диагностических мероприятий позволяющий оценить риски развития легочных заболеваний на ранних стадиях, разработать план их мониторинга, лечения или профилактики. Или получить ответ, что у вас все отлично! С развитием современных технологий ряд заболеваний можно диагностировать на ранних стадиях и начать лечение, избежав инвалидизации или смерти раньше времени.

Современные медикаменты позволяют достичь высоких результатов при своевременном обращении. Современная торакальная хирургия оснащена высокоточной техникой. Помните это!
Обследование легких решает задачу ранней диагностики заболеваний легких, при условии его систематического применения.
Кому он важен?
Прежде всего, это группы риска по болезням легких и бронхов:
Курильщики (курение табака, марихуаны, курительных смесей)
никогда не курившие в возрасте старше 50 лет
курильщики и некурящие работники вредных производств (органические и неорганические пыли, химическое производство, работа с абразивными материалами, добывающая промышленность)
пациенты, у которых в роду встречался рак легких
пациенты с частыми пневмониями
пациенты с длительным кашлем
пациенты, предполагающие у себя проблемы с дыхательной системой
пациенты, испытывающие дискомфорт при дыхании во время занятий спортом
ВНИМАНИЕ! Обследование легких целесообразно для пациентов с отсутствием жалоб или с минимальным их проявлением. Если у Вас серьезные жалобы с дыханием — необходимо обратиться к врачу пульмонологу.
Как проводится пульмочек?
По рекомендациям Российского Респираторного общества (РРО), Европейского Респираторного общества (ERS) и Американского торакального общества (ATS) при обследовании легких необходимо обратить внимание на анамнез жизни пациента, его привычки, род занятий, условия проживания, детский период жизни.

Отдельной частью стоит лабораторно инструментальные методы. Исследования крови и мокроты направлены на оценку иммунной защиты организма, онкомаркеров рака легких, основных маркеров воспаления, аллергии. Так же оценивается спектр атипичных возбудителей болезней легких и бронхов.
Применение КТ легких высокого разрешения позволяет оценить картину внутри грудной клетки, расположение и размеры лимфатических узлов средостения, толщину и дефекты плевры, легочная ткань и стенки бронхов видны как на ладони. Отчетливо видны легочная артерия, основные крупные сосуды сердца и полости сердца. На сегодняшний день именно КТ органов грудной клетки рекомендована мировыми экспертами для ранней диагностики рака легких. Не рентгенография ни рентгеноскопия грудной клетки, ни тем более флюорография не являются такими методами.
Функциональные тесты (спирометрия) позволяет выявить бронхообструктивный синдром — особенно это важно для курящих пациентов. Как ранняя диагностика ХОБЛ.
Спирометрия состоит из нескольких этапов, наш врач просит сделать несколько форсированных выдохов в специальный датчик — спирометр. Далее из нескольких попыток выбирается, лучшие показатели и пациенту делают ингаляцию бронхорасширяющего препарата. Это позволяет дифференцировать астму от ХОБЛ. Целью исследования является оценка вентиляционной способности легких, выявления обструкции бронхов.
Вопрос от пациентаВопрос — мне будет больно при обследовании легких и бронхов?
если вы не боитесь сдать анализ крови, то все обследование абсолютно безболезненное. Бескровное не получается сказать, т.к. мы все же берем анализы крови.
Вопрос от пациента
Сколько дней необходимо лежать в клинике, чтобы полностью пройти полную диагностику легких?
Предлагаемый нами блок исследований не требует госпитализации. Все исследования возможно пройти за один день. Результаты лабораторных исследований обычно готовы через 1-2 дня. Таким образом за 1-3 дня мы можем дать заключение о состоянии здоровья вашей дыхательной системы. Вам остается только сказать удобное для Вас время и пройти обследование.
После получения всех результатов исследований наш врач пульмонолог делает заключение. Если найдены отклонения от нормы – то эта ситуация будет оценена самым серьезным образом. И Вам обязательно будет предложен путь решения выявленного отклонения. Не всякие изменения в организме требуют лечения. Но иногда выявленные изменения в ранней фазе могут спасти жизнь.
Самым частым и приятным для всех участников обследования является отсутствие патологии. И мы с улыбкой можем сказать — Ваши легкие совершенно здоровы! Берегите себя!
В заключении хотелось бы сказать, почему имеет смысл выбрать именно наш пульмонологический центр для проведения этого обследования
Респираторные заболевания «наш конёк», у наших врачей очень большой клинический опыт лечения и диагностики различных заболеваний. Многие из нас являются ведущими специалистами в отдельных направлениях пульмонологии. Оборудование, на котором мы работаем современное и самое главное, мы знаем, как им пользоваться. В сложных случая, при клинических находках, мы всегда можем подойти к разрешению вашей проблемы — созвав консилиум специалистов. В конечном итоге мы обязательно разберемся в выявленной проблеме или уверенно констатируем о том, что ваши легкие здоровы.
Будем рады помочь.
Резюме: состава полного обследования легких
Консультация врачом пульмонологом
Функциональный дыхательный тест
КТ органов грудной клетки
Анализы крови и мокроты
Заключительная консультация пульмонолога
Позвоните нам и запишитесь на прием:
8 800 555-03-82 — бесплатно
8 495 662-99-24
Тек же у Вас есть возможность обойтись без телефона и записаться онлайн через сайт. Позже, наш диспетчер свяжется с Вами для уточнения деталей приема.
Запись на прием онлайн
Нажимая на кнопку «ЗАПИСАТЬСЯ НА ПРИЕМ», Вы даете свое согласие на обработку ваших персональных данных!
Политика конфиденциальности
integramed.info
Диагностика заболеваний легких — Пульмонология
Пульмонология
Для постановки верного диагноза и назначения адекватного лечения необходимо провести диагностику заболеваний легких. Диагностика заболеваний легких включает ряд специфических инструментальных способов обследования дыхательных органов. План проведения диагностики заболеваний легких строится на основании анамнестических данных и жалоб самого пациента. При построении схемы диагностики заболеваний легких врачи непременно должны руководствоваться принципами предельной безопасности выбранных метолов исследования для здоровья пациента. Диагностика заболеваний легких проводится большим количеством способом. Стоит отметить основные диагностические процедуры. Диагностика заболеваний легких – рентген Рентген назначается обычно всем пациентам. Исследование проводится в двух проекциях – прямо и с боку. Рентген грудной клетки и органов дыхания часто дает возможность сделать верные предварительные заключения относительно заболевания. Кроме того, рентген позволяет провести дифференциальную диагностику. Диагностика заболеваний легких – томография Томография представляет собой послойное исследование легких, которое позволяет установить характер заболевания, увидеть затемнения, обнаружить образование полостей. Томография может быть компьютерной или магнитно-резонансной. Диагностика заболеваний легких – бронхография Бронхография является разновидностью рентгеновского исследования легких с наполнением полостей бронхов контрастным раствором. По результатам бронхографии можно установить патологические изменения в бронхиальной ткани. Однако в современной пульмонологии к бронхографии прибегают очень редко, так как более современные методы исследования – бронхоскопия и томография – дают более четкую картину заболевания. Диагностика заболеваний легких – ангиография Ангиография также представляет собой разновидность рентгенографии при использовании контрастного раствора. В кровеносную систему водится раствор и делаются снимки с определенной скоростью. Ангиография необходима для установления степени пригодности патологии к разрешению оперативным путем, например, при раке легочной ткани или при легочной тромбоэмболии. Наиболее информативной является эта процедура в комплексе с томографией. Диагностика заболеваний легких – УЗИ УЗИ позволяет установить состояние плевры и плевральной полости. При помощи ультразвукового исследования можно провести биопсию. В процессе операций в области плевральной полости иногда проводятся диагностические мероприятия, направленные на установление патологий других внутренних органов, например, печени. Ультразвук позволяет контролировать проведение пункции плевральной полости, изъятие материала для исследования и введение терапевтических лекарственных препаратов. Диагностика заболеваний легких – бронхоскопия Бронхоскопия предполагает исследование органов дыхания, в частности бронхов, при помощи бронхоскопа. При патологиях трахеи и бронхиальной ткани такой способ диагностики является основным. В процессе бронхоскопии происходит сбор мокроты для ее дальнейшего исследования. Мазок мокроты берется влажным ватным тампоном и отправляется на цитологию, гистологию и микробиологию. Диагностика заболеваний легких – цитология, гистология, микробиология Эти лабораторные исследования собранной мокроты, секрета бронхиальной ткани, экссудата из плевры и материала, взятого при биопсии, являются неотъемлемой частью диагностирования патологий легких и других органов дыхания. Материал для цитологии, гистологии и микробиологии получают различными способами – пункцией, биопсией и прочее.По материалам сайта: http://megamedportal.ru/
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Организации со специализацией — Урология
«Врачебная практика» — медицинский центр доктора Чуракова. Клиника мужского и женского здоровья410071, г. Саратов, ул. Шелковичная, д. 122/126 (поворот на Октябрьское ущелье), 52-45-52, 52-18-48, 52-18-66
Специализация: анализы, сексология, венерология, гинекология, урология, косметология, дерматология, педиатрия, физиотерапия, андрология, детская хирургия
Подробнее
health.sarbc.ru
Клиническая диагностика заболеваний легких — Терапевты РО
Клиническая диагностика заболеваний легких
Ведущие пульмонологи Ростова — На — Дону
Ануфриев Игорь Иванович пульмонолог — Доцент кафедры фтизиатрии и пульмонологии Ростовского государственного медицинского университета, заведующий отделением пульмонологии Ростовского государственного медицинского университета.
Боханова Елена Григорьевна — Заведующая терапевтическим отделением, кандидат медицинских наук, врач высшей категории, ассистент кафедры пропедевтики внутренних болезней РостГМУ, врач-пульмонолог.
Киртанасова Людмила Николаевна — врач — пульмонолог высшей квалификационной категории.
 Редактор страницы: Клиническая диагностика заболеваний легких : Турбеева Е.А.
Редактор страницы: Клиническая диагностика заболеваний легких : Турбеева Е.А.
***********************
Книга «Болезни органов дыхания Том 1.» (Автор Н.Р. Палеева).
Общеклиническое исследование больных принято подразделять на изучение субъективных данных и объективное обследование. Комплексное исследование позволяет сформулировать первоначальную диагностическую гипотезу и составить план последующего целенаправленного исследования специальными методами.
Субъективные проявления заболевания. К ним относятся жалобы больного и сведения об анамнезе. Жалобы больного при заболевании легких делят на две группы. Первые имеют специфический характер, отражая изменения органов дыхания. Вторые представляют собой проявления общей реакции организма на патологический процесс, отражая степень тяжести заболевания, и имеют скорее прогностическое значение. Для поражения органов дыхания характерны жалобы на кашель (сухой или с выделением мокроты), кровохарканье, боли в грудной клетке, особенно связанные с дыханием или кашлем, одышку, приступы удушья.
Кашель является частым симптомом при поражении органов дыхания, но может быть связан также с инфекцией верхних дыхательных путей или с поражением других органов (например, рефлекторный кашель при раздражении веточек блуждающего нерва увеличенным левым предсердием у больного с пороком сердца). В некоторых случаях кашель может отсутствовать даже при явной патологии органов дыхания, в частности при поверхностном дыхании у пожилых ослабленных больных. Различают две основные разновидности кашля: сухой и влажный. Сухой кашель характерен, например, для ранних стадий острого бронхита и острой пневмонии. У многих больных кашель незначительный и количество мокроты крайне скудно, а иногда эти проявления болезни бессознательно отрицаются больным. Так, многолетний курильщик не придает значения привычному утреннему кашлю, длящемуся 15—30 мин, пока он не усиливается после кратковременной респираторной инфекции.
При появлении избыточного количества бронхиального и альвеолярного секрета кашель становится влажным. В этом случае диагностическое значение имеет характер отделяемой мокроты. Например, слизистая мокрота свойственна начальному периоду хронического бронхита, слизисто-гнойная встречается при большинстве бронхолегочных заболеваний (бронхит, пневмония и др.), а гнойная характерна для бронхоэктазов, абсцесса легкого. Определенное диагностическое значение имеет также оценка количества отделяемой мокроты: отхаркивание мокроты «полным ртом» обычно свидетельствует об опорожнении полостного образования, например абсцесса легкого. Выделяемую больным мокроту следует собирать в специальную банку с герметичной крышкой и оценивать суточное ее количество, внешний вид, запах и т. п. Возникающая при отстаивании трехслойность мокроты (внизу гной, над ним серозная жидкость и сверху слизь) характерна для абсцесса легкого, бронхоэктазов, а гнилостный запах — для гангренозных деструкций легких, этиологически связанных с неклостридиальными анаэробами.
Кровохарканье характеризуется большей или меньшей примесью крови к мокроте. Если количество одновременно отделяемой крови превышает 50 мл, то кровотечение следует расценивать как легочное. Его нужно дифференцировать от кровотечения из носовой и ротовой полости, пищевода и желудка. При легочном кровотечении кровь выделяется с кашлем, может быть смешана с мокротой, обычно пенистая, ярко-красного цвета, долго не свертывается, имеет щелочную реакцию. Однако эти признаки не имеют абсолютного значения, поскольку кровь из дыхательных путей может предварительно попасть, в желудок и смешиваться с рвотными массами, что изменит ее внешний вид и реакцию. Кровохарканье наиболее часто встречается при бронхоэктазах и абсцессах легкого и злокачественных опухолях бронхов, туберкулезе легких и при хроническом бронхите (при истончении слизистой оболочки). К кровохарканью могут привести также травма легкого, инородные тела бронхов, венозное полнокровие легких (при пороках митрального клапана).
Боли в грудной клетке могут быть поверхностного и глубокого характера. Поверхностные боли обычно связаны с поражением межреберных нервов и тканей грудной стенки. Важно произвести тщательный осмотр и пальпацию грудной клетки, при которой выявляются типичные для межреберной невралгии болевые точки, болезненные мышцы и т. п. Боли, вызванные поражением легких, как правило, более глубокого характера, провоцируются дыханием, кашлем и чаще всего являются следствием раздражения париетальной плевры, особенно костальной и диафрагмальной. При накоплении в плевральной полости экссудата (транссудата), разъединяющего плевральные листки, такие боли обычно стихают.
Плевральные боли часто появляются при вдохе, могут распространяться в подложечную область и в подреберье, а при раздражении диафрагмальной плевры — в шею или плечо. Если уменьшить дыхательную подвижность грудной клетки, сдавив ее руками, то плевральные боли ослабевают (симптом Яновского). В отличие от болей при межреберных невралгиях, которые усиливаются при сгибании в пораженную сторону, плевральные боли усиливаются при сгибании в здоровую сторону, так как при этом увеличивается возможность трения воспаленных плевральных листков в процессе дыхания. При подозрении на плевральные боли Дж. Крофтон и А. Дуглас (1974) рекомендуют просить больного указать пальцем наиболее болезненную точку и тщательно прослушивают этот участок с целью выявления шума трения плевры.
Одышка является частым симптомом болезней органов дыхания. Ее следует регистрировать объективно по учащению дыхания, поскольку больные-невропаты нередко принимают за одышку субъективное ощущение дыхательного дискомфорта. В начале остро возникшего инфекционно-воспалительного заболевания (такого, как острая пневмония) причиной одышки является в основном интоксикация. При хронических, медленно прогрессирующих поражениях органов дыхания (в частности, при хроническом бронхите) одышка первоначально появляется лишь при физической нагрузке, а по мере прогрессирования болезни усиливается. В дальнейшем одышку обусловливает распространенность процесса, развитие функциональной недостаточности легких и сердца.
Одышка может быть экспираторной, инспираторной или смешанной. По наличию одышки в покое и возникновению ее при физической нагрузке, различной по интенсивности, можно судить о степени выраженности ДН у больного. Следует учитывать, что многие больные, бессознательно ограничивая физическую активность, не отмечают одышки. Выявить ее помогает целенаправленный опрос с целью оценки переносимости повседневных физических нагрузок (одышка при подъеме по лестнице, при одевании и раздевании). Следует помнить, что одышка может быть обусловлена также заболеваниями сердца, ожирением, выраженной анемией и др.
Диагностическое значение имеет и возраст больного, в котором впервые появилась одышка. Так, при возникновении ее в возрасте моложе 40 и особенно 30 лет в отсутствии признаков хронического бронхита, гиперреактивности бронхов, заболеваний сердца и др. следует предполагать первичную эмфизему легких, связанную, например, с недостаточностью ингибиторов протеаз, и провести соответствующее исследование.
Крайнюю степень одышки называют удушьем, которое, подобно одышке, бывает экспираторного, инспираторного и смешанного характера. Для удушья характерна внезапность возникновения, часто без видимых причин. Наиболее часто удушье служит проявлением бронхиальной или сердечной астмы.
Среди жалоб общего характера нередко отмечают ухудшение аппетита, уменьшение массы тела, нарушение сна, потливость, особенно по ночам, повышение температуры тела и др. У большинства больных заболеваниями легких температура тела нормальная или субфебрильная. При остром воспалительном и гнойном процессе (в частности, при острой пневмонии, абсцессе легкого) температура тела повышается до фебрильной, может быть озноб. Острая (крупозная) пневмония нередко начинается с потрясающего озноба. Эмпиема плевры и другие гнойные заболевания могут сопровождаться гектической температурой. Отсутствие температурной реакции в указанных случаях нередко свидетельствует о снижении общей реактивности организма больного и является прогностически неблагоприятным симптомом.
Повышение температуры тела обычно более выражено в вечерние часы, но при хронических гнойных процессах (абсцесс, бронхоэктазы) температурная реакция может быть инвертирована, т.е. утренняя температура выше вечерней. Это объясняется снижением дренажной функции бронхов во время ночного сна больного со скоплением большого количества гнойной мокроты, токсические продукты которой частично всасываются, вызывая повышение интоксикации и температуры тела в утренние часы. После отхождения гнойной мокроты («утренний туалет» бронхов) температура тела у таких больных постепенно снижается.
Анамнез заболевания следует собирать так, чтобы проследить хронологическую последовательность проявлений болезни в рассказе больного. Особое внимание следует обратить на начало болезни (внезапное или постепенное, первоначальные проявления), причину заболевания с точки зрения больного (простуда, реакция на запах и т.п.), характер течения болезни (частота обострений, появление осложнений и т.п.), проводимое в прошлом лечение и его эффективность. Так, получение при активном опросе сведений о пароксизмальной одышке или дыхательном дискомфорте, которые появляются через несколько часов после возобновления работы вслед за несколькими днями отдыха (так называемый симптом понедельника), может вызвать подозрение на связь указанных симптомов с профессией (экзогенный аллергический альвеолит, биссиноз и др.).
Собирая анамнез, необходимо выявлять наличие и степень выраженности проявлений легочной, пищевой и другой аллергии (отек Квинке, вазомоторный ринит, крапивница, мигрень, бронхоспазм и др.), попытаться установить причинный фактор (непереносимость какого-либо пищевого продукта, лекарства, запаха и т.п.), выяснить особенности профессиональных вредностей (запыленность и загазованность рабочего места, резкие перепады температуры и т.д.). Важное диагностическое значение имеют указания на индивидуальную непереносимость некоторых лекарственных средств (антибиотики, салицилаты и др.), особенно если этот факт подтверждается медицинскими документами.
При оценке возможных проявлений заболеваний других органов и систем следует помнить, что их сочетание с некоторыми бронхолегочными симптомами может способствовать диагностике сравнительно редких, но тяжело протекающих синдромных поражений (например, кашель с трудно отделяемой гнойной мокротой и симптомы панкреатита при муковисцидозе, кровохарканье, анемия, периферические отеки при синдроме Гудпасчера).
Анамнез жизни больного может дать ценные сведения не только для распознавания заболевания, но особенно для характеристики семейно-конституциональных, профессиональных и личностных особенностей заболевшего, определяющих фон, на котором оно развилось. Важное значение имеют данные о перенесенных в прошлом бронхолегочных заболеваниях, травмах грудной клетки, выявление семейной склонности к определенным видам бронхолегочной патологии (например, к бронхиальной астме), особенно у близких родственников по материнской или отцовской линии. Следует выявить и учесть наличие у больного вредных привычек, которые могут способствовать развитию бронхолегочных заболеваний (курение табака, злоупотребление алкогольными напитками). Уточнение условий и стажа работы на некоторых производствах помогает раскрыть особенности патологии (например, многолетняя работа газосварщика, литейщика предрасполагает к обструктивному бронхиту, работа в условиях сильной запыленности — к пневмокониозам и т. д.). Однако следует учитывать особое значение сочетания патогенных факторов риска (так, при наличии профессиональных, вредностей, легочная патология разовьется быстрее, если человек к тому же курит).
Перенесенные в прошлом тонзиллэктомия и аппендэктомия при определенных условиях (в частности, при острой пневмонии) могут способствовать вторичной иммунологической недостаточности и обусловить затяжное течение воспалительного процесса, а также развитие осложнений.
Объективное исследование. Начинать его следует еще в процессе собирания анамнеза, когда в непринужденной обстановке врачу следует фиксировать внимание на общем виде больного, его положении (активное, пассивное, вынужденное), окраске и физических особенностях кожных покровов и видимых слизистых оболочек, манере держаться, говорить и т.п. Например, герпес на губах и около носа нередко сопутствует вирусно-бактериальному поражению бронхов и легких. Преимущественно односторонний румянец у лихорадящего больного может указывать на локализацию пневмонии в легком на определенной стороне. Больные крупозной пневмонией и острым бронхитом лежат преимущественно на больном боку, поскольку в таком положении уменьшаются одышка и боли в груди при дыхании.
При осмотре грудной клетки необходимо отметить тип, характер и частоту дыхания, объективно (по секундной стрелке часов) зафиксировав число дыхательных циклов в минуту. Следует помнить, что соотношение между частотой дыхания и пульсом в норме обычно составляет 1:4. Диагностическое значение имеет соотношение по длительности вдоха и выдоха: так, вдох удлиняется при сужении в области гортани и трахеи опухолевого или рубцового характера, что сопровождается появлением своеобразного свистящего шума (стридор). Стридорозное дыхание может быть также следствием отека голосовых связок и аспирации инородных тел. В свою очередь выдох удлиняется при нарушении проходимости мелких бронхов.
Диагностическое значение имеют форма грудной клетки и ее подвижность при дыхании! В частности, если вследствие фиброзных изменений легкое сморщивается, то соответствующая половина грудной клетки выглядит суженной и отстает при дыхании, на стороне пораженного легкого над- и подключичные ямки сравнительно более выражены, а сердечный толчок часто смещен в сторону сморщенного легкого.
Бочкообразное изменение формы грудной клетки может быть следствием эмфиземы легких. У таких больных, а также у лиц пожилого и старческого возраста надключичные ямки как бы выбухают, что может быть связано как с диффузным, так и с регионарным (при буллезной эмфиземе) снижением эластичности легочной ткани. ДН проявляется участием в акте дыхания вспомогательной мускулатуры. Западение, втяжение участков грудной стенки часто является следствием фиброза или ателектаза легочной ткани.
Диагностическое значение имеет цвет кожи и видимых слизистых оболочек. Гипоксию при дыхательной или легочно-сердечной недостаточности легче всего выявить при цианозе языка. Сухая шелушащаяся кожа может быть проявлением гиповитаминоза А у лиц с хроническими респираторными заболеваниями дыхательных путей. Аллергический дерматит иногда сопутствует бронхиальной астме. Выраженная сеть мелких вен на коже груди встречается в местах плевральных сращений и т.п.
При подозрении на заболевание органов дыхания следует помнить о функциональной взаимосвязи органов дыхания с другими органами и системами организма и тщательно исследовать их. Например, тромбофлебит, особенно флеботромбоз нижних конечностей, может служить источником тромбоэмболии в системе легочной артерии, а у больных ревматизмом с митральными пороками сердца при застое венозной крови могут возникать местные тромбозы в этой системе. Хронический нефрит при недостаточности выделительной функции почек и азотемии может проявляться вторичным бронхитом с астматическим синдромом. Изменения концевых фаланг пальцев в виде барабанных палочек и ногтей в форме часовых стекол встречаются при гнойных процессах в легких (бронхоэктазы, абсцесс и др.), а также при хронической легочно-сердечной недостаточности.
Пальпация. Необходим тщательный анализ полученных данных. При хронических заболеваниях легких с симптомами гнойной интоксикации влажность кожи обычно повышена, обращают на себя внимание холодные влажные ладони. Пальпаторно должны быть исследованы лимфатические узлы на шее, в подмышечной и паховой областях. Следует помнить, что при неспедифических воспалительных заболеваниях легких их увеличение нехарактерно в отличие от туберкулеза и рака легкого, что имеет дифференциально-диагностическое значение.
Пальпаторно определяют также тургор кожи, толщину подкожной жировой клетчатки и тонус м ы щ ц. При длительной гнойной интоксикации, резком истощении, особенно у больных пожилого возраста, кожа истончается, теряет тургор, подкожная жировая клетчатка также истончается, мышцы атрофируются. Указанное особенно заметно при пальпации верхнего края трапециевидной мышцы (симптом Поттенджера) и более выражено на стороне поражения. У истощенных и ослабленных больных может определяться также «клавишный» симптом [Пилипчук Н. С. и др., 1986], который выражается в последовательном сокращении волокон большой грудной мышцы при проведении пальцем около грудины.
В случаях одностороннего цирроза легкого может выявляться «вилочный» симптом [Рубинштейн Г. Р., 1949], который характеризуется смещением трахеи в сторону пораженного легкого, что определяется при пальпации ее двумя пальцами (как вилкой) над рукояткой грудины.
Диагностическое значение имеет повышение резистентности грудной клетки, которое определяется при пневмонии, экссудативном плеврите, фибротораксе. Пальпация позволяет уточнить уплощение или выпячивание в над- и подключичных областях, что свидетельствует соответственно об уменьшении объема верхушки легкого или об эмфиземе. Пальпаторно можно определить колебания грудной стенки, связанные с трением плевры и с крупнопузырчатыми хрипами, а также уточнить зоны гипералгии при сухом плеврите.
Метод пальпации применяется также для определения голосового дрожания во время произнесения слов с буквой «р». Следует помнить, что при повышении массы тела (толщины тканей грудной стенки) голосовое дрожание ослаблено, а при исхудании больного — незначительно усилено.
Пальпаторное определение голосового дрожания грудной клетки выявляет его усиление при уплотнении легочной ткани различного, в том числе воспалительного, происхождения, тогда как ослабление голосового дрожания свидетельствует о том, что между легкими и грудной клеткой расположен какой-то плохо проводящий звуки субстрат (экссудат, опухоль и т.п.). Ослабленное голосовое дрожание определяется при эмфиземе легких и пневмотораксе. Однако следует помнить о неравномерности голосового дрожания и в норме. Оно больше выражено в верхней части грудной клетки, справа вверху проводится сильнее, чем слева, так как правый бронх сравнительно короче, шире и как бы является продолжением трахеи, что облегчает проведение звука.
Перкуссия. По общепринятой методике сначала проводят сравнительную, а затем топографическую перкуссию. Небольшое уплотнение в легочной ткани при определенном навыке можно обнаружить с помощью тихой или глубокой перкуссии. В норме над легкими определяется так называемый ясный легочный звук, который зависит от содержания воздуха в легких и их эластичности. Важно знать, что у практически здорового человека имеет место физиологическое изменение перкуторного тона: над правой ключицей он несколько укорочен из-за более низкого стояния верхушки легкого, во втором—третьем межреберье слева укорочение перкуторного тона зависит от близости сердца, а в нижнелатеральной области справа определяется из-за близкого расположения печени. Наоборот, в нижнелатеральной области слева перкуторный тон может иметь звонкий, металлический оттенок вследствие соседства газового пузыря желудка.
Коробочный перкуторный тон локального характера может свидетельствовать о большом (не менее 4 см в диаметре) полостном образовании в легких, но при этом имеют значение гладкость стенок полости и состояние дренирующего бронха. Патологическое притупление перкуторного тона чаще всего отражает инфильтрацию легочной ткани в связи с воспалительной экссудацией в альвеолы. Однако притупление обычно удается обнаружить в том случае, когда очаг инфильтрации диаметром не менее 3 см и расположен субплеврально. Над областью скопления жидкости при перкуссии, как правило, выявляется тупой звук (бедренная тупость), верхняя граница которого при экссудативных плевритах располагается по линии Дамуазо. Для гидро(пио)пневмоторакса характерна четкая горизонтальная граница между тупостью и тимпаническим тоном.
При необструктивном хроническом бронхите перкуторный тон обычно не изменен, но приобретает тимпанический оттенок над всей поверхностью грудной клетки в случае нарушения бронхиальной проходимости на уровне мелких бронхов и особенно при сформировании эмфиземы легких. Низкое стояние куполов диафрагмы при топографической перкуссии, ограничение их дыхательной подвижности и расширение полей Кренига также характерны для эмфиземы легких.
Аускультация. Для выявления аускультативных изменений при заболеваниях легких следует использовать стетофонендоскоп, а для уточнения аускультативных феноменов лучше пользоваться стехоскопом. Во время выслушивания легких больной должен дышать через полуоткрытый рот. Дыхательные шумы различают по соотношению силы и звучности вдоха и выдоха. В последние годы устоявшиеся представления о сущности и природе аускультативных феноменов, которые со времен Лаэннека традиционно рассматривались с позиций патологической анатомии, подвергаются критике и пересмотру на основе современных акустических, представлений о функциональной основе легочных шумов [P. Forgacs, 1978]. Кроме того, необходимо из менять устаревшую терминологию. Так, выслушиваемое над здоровыми легкими дыхание, при котором вдох слышен лучше, чем выдох, предлагается именовать как «нормальный дыхательный шум», а не «везикулярное дыхание», поскольку связь последнего с вибрацией альвеол в процессе их воздухонаполнения считается недоказанной.
Над трахеей и главными бронхами у здорового человека в равной мере выслушиваются вдох и выдох — так называемое бронхиальное дыхание. Появление его в необычных местах представляет собой патологический феномен, который возникает в результате проведения дыхательного шума с трахеи и крупных бронхов, обычно в результате уплотнения участков легочной ткани, расположенных между грудной стенкой и воздухопроводящими путями крупного калибра. Чем более гомогенным (массивным) является уплотнение (слияние отдельных очагов, долевое поражение легкого), тем лучше проводится такое дыхание.
Как бы переходным между нормальным дыхательным шумом и бронхиальным дыханием является жесткое дыхание (с удлиненным выдохом). Оно обусловлено изменением слизистой оболочки бронхов и встречается при бронхите или фиброзных изменениях в легочной ткани. Прерывистый, как бы толчкообразный, нормальный дыхательный шум обозначается как саккадированное дыхание. Оно встречается при ограниченных воспалительных процессах в легких, связанных с одновременным поражением бронхов (в частности, при туберкулезном поражении верхушек легких). Дыхание может быть усиленным и ослабленным, что связано как с легочными, так и с внелегочными причинами (например, ослабление дыхания при выпотном плеврите и усиление при лихорадочном состоянии). Шумное, слышное на расстоянии дыхание характерно для обструктивной патологии легких, особенно для бронхиальной астмы в фазе обострения.
Ослабление или отсутствие дыхания над отдельными участками легочной ткани может быть обусловлено отсутствием дыхательных экскурсий доли или целого легкого, например при гиповентиляции, пневмотораксе, массивном плевральном экссудате. Равномерное ослабление дыхания над правой и левой половинами грудной клетки наблюдается при диффузной эмфиземе легких.
Для выявления шума трения плевры и хрипов больного просят покашлять после выдоха и вздохнуть, выслушивая его в это время, а также производят аускультацию в различных положениях тела (стоя, лежа, нагнувшись набок и т.п.) и при дыхании ртом и носом.
Хрипы выслушиваются только над патологически измененными участками и, как правило, свидетельствуют об активном воспалительном процессе в бронхах и легких. В зависимости от субъективно воспринимаемых акустических характеристик принято разделять хрипы на сухие (в том числе жужжащие, свистящие) и влажные (крупно-, средне- и мелкопузырчатые). Сухие хрипы обычно зависят от скопления в бронхах вязкой, трудно отделяемой мокроты, часто имеют распространенный характер и выслушиваются над всей поверхностью легких, свидетельствуя о диффузном поражении бронхов; реже они определяются локально.
Поскольку эти хрипы возникают в бронхах различного калибра, их характер, выраженность, распространенность обычно характеризуют различную степень обструкции бронхов. Есть мнение, что по тембру хрипов можно судить об уровне их возникновения. Чем меньше калибр бронха, тем выше тональность и тембр хрипов, и наоборот. Хрипы низкой тональности лучше слышны на выдохе, а высокой — на вдохе.
Это объясняется разной скоростью потока воздуха на вдохе и выдохе в соответствующих отделах бронхов, а также экспираторным коллапсом мелких, бесхрящевых бронхов. Так, свистящие хрипы (высокого тембра) характерны для поражения мелких бронхов, лучше выслушиваются в горизонтальном положении и при форсированном дыхании.
Хрипы низкого тембра, которые образуются в бронхах среднего и крупного калибра при наличии вязкой мокроты, после откашливания могут исчезнуть либо выраженность их уменьшается. Наиболее характерны свистящие хрипы на высоте приступа бронхиальной астмы. Их возникновение при одновременном ослаблении дыхания, сохранении удушья и картины тяжелой дыхательной недостаточности (немое легкое) является прогностически неблагоприятным симптомом, который свидетельствует о генерализованной обструкции мелких бронхов. Обычно такое положение имеет место при тяжелых астматических состояниях, требующих реанимационной помощи.
Если экссудат (транссудат) скопился в альвеолах, то обычно выслушивается крепитация. Такую истинную крепитацию следует отличать от ложной, так называемой сухой крепитации, которая связана с физиологическим ателектазом альвеол в плохо вентилируемых отделах легких и исчезает после нескольких глубоких дыханий. Истинная же крепитация после этого сохраняется; она не исчезает также после кашля. Впрочем, по мнению ряда авторов [Forgacs Р., 1978, и др.], звуки, выслушиваемые при аускультации в респираторном отделе легкого, вообще не генерируются.
Локальные крупнопузырчатые хрипы, которые мало изменяются при кашле, могут свидетельствовать о наличии полости в легком (абсцесс, бронхоэктазы). Выслушивание их возможно при соблюдении ряда условий (полость размером не менее лесного ореха, наличие уплотненной ткани в окружности, близость к грудной стенке, сохраненная проходимость дренирующего бронха). При гладких внутренних стенках полости в этих условиях над ней может выслушиваться так называемое амфорическое (резонированное бронхиальное) дыхание.
Важное диагностическое значение имеет бронхофонда, которая в известном смысле дублирует пальпаторное определение голосового дрожания. Некоторые клиницисты предпочитают определять бронхофонию при шепотной речи, что (при определенном навыке) позволяет выявить даже небольшие очаги уплотнения в легких.
Шум трения плевры — симптом сухого плеврита. При сочетании воспаления плевры и перикарда могут выслушиваться плевроперикардиальные шумы, которые обусловливаются в основном медиастинальным сухим плевритом.
Определенные трудности может представлять разграничение нежного шума трения плевры и влажных мелкопузырчатых хрипов.
Для их отличия используют ряд приемов:
- 1) при глубоком дыхании и кашле у больного, страдающего сухим плевритом, возникают боли;
- 2) в результате надавливания стетоскопом при выслушивании шум трения плевры усиливается, а интенсивность хрипов не изменяется;
- 3) если предложить больному, закрыв рот и зажав нос, втягивать и выпячивать живот, то вследствие движения диафрагмы при плеврите создаются условия для появления шума трения плевры в нижних отделах грудной клетки, а хрипы не возникают;
- 4) после откашливания хрипы часто исчезают, тогда как шум трения плевры сохраняется.
Другие органы и системы при заболеваниях легких исследуют по общепринятой методике для исключения сопутствующих заболеваний и осложнений.
therapy-ro.ru