симптомы и лечение, прогноз для жизни
Болезнь Бехтерева — неприятное заболевание, которое без своевременной терапии сказывается на качестве жизни больной и чреват достаточно серьезными осложнениями.
В этой статье мы хотим рассказать Вам, что такое болезнь Бехтерева и как её лечить, как распознать заболевание на ранних этапах развития и отличить её от проч. патологий, и каковы прогнозы для жизни пациенток.
Что такое болезнь Бехтерева
Болезнь Бехтерева (анкилозирующий спондилоартрит) — представляет собой патологию опорно-двигательного аппарата, при которой воспаляются межпозвоночные сочленения и суставы.
Чаще всего болезнь диагностируется у женщин в возрасте 15-35 лет.
Впервые эта болезнь была описана в конце XIX века российским врачом В.М. Бехтеревым. Конечно, люди страдали анкилозирующим спондилоартритом задолго то того, как было описано это заболевание.
Например, характерные структурные изменения были обнаружены в скелетах древнеегипетских фараонов, североамериканских индейцев и даже некоторых вымерших задолго до нашей эры животных.
По статистике, болезнью Бехтерева страдают около 1,5% населения земного шара. При этом на одну больную женщину приходится около 10 пациентов мужского пола.
Причины возникновения болезнь Бехтерева у женщин
К сожалению, определенных причин, которые могли бы вызывать у женщины болезнь Бехтерева нет. Точно известно лишь то, что для развития патологии необходима генетическая предрасположенность: пациентки, у которых диагностируется заболевание являются носителями патологического гена под названием HLA-B27.
Поскольку антиген HLA-B27 встречается с равной вероятностью у обоих полов, следует ожидать, что заболеваемость не зависит от пола. У пациентов с болезнью Бехтерева почти всегда имеется копия гена HLA-B. Этот ген может передаваться внутрисемейно, так что болезнь Бехтерева наследственная патология.
Факторы, которые провоцируют болезнь Бехтерева следующие:
- подверженность простудным заболеваниям;
- систематическое переохлаждение;
- гормональные сбои и болезни эндокринной системы;
- хронические воспалительные патологии органов желудочно-кишечного тракта (например, болезнь Крона) и мочевыделительной системы;
- вирусные инфекции. Имеются данные о том, что у многих пациентов из организма выделен определенный штамм энтеробактерий;
- травмы опорно-двигательного аппарата в анамнезе.
Точная этиология болезни Бехтерева или анкилозирующего спондилита неизвестна, но патогенез этого заболевания явно связан с наличием гена HLA-B27. Основной клинической картиной является энтезит (воспаление места прикрепления сухожилий к костям), который характерен для анкилозирующего спондилита.
Вот как выглядят повреждения при заболевании изнутри.Воспалительные факторы, интерлейкина-1 бета и фактора некроза опухоли альфа также связаны с болезнью Бехтерева.
Можно предположить взаимодействие между геном HLA-B27 и CD8 + T-клетками, которое позволяют иммунной системе бороться с клетками хряща (хондроцитами).
В случае анкилозирующего спондилита тест на ревматоидный фактор является отрицательным, и типичные гистологические результаты показывают воспаление энтезы, сложный комплекс соединительной ткани вокруг вставки сухожилия.
При болезни Бехтерева поражается энтезия тел позвонков, что указывает на то, что хрящ соединительной ткани энтеза является мишенью для иммунной системы. На раннем этапе часто наблюдается повреждение крестцово-подвздошных суставов, в том числе субхондральная грануляция, которая разрушает суставы и медленно заменяется хрящом соединительной ткани, что в конечном итоге приводит к окостенению.
В позвоночнике анкилозирующий спондилит обнаруживается на границе тел позвонков и на фиброзе межпозвонкового диска. Они оссифицируются при анкилозирующем спондилите и образуют синдесмофиты (вертикальный остеофит позвонка). Позвоночник меняет свой внешний вид и напоминает бамбуковую трубку со сросшимися позвонками.
Кроме того, может возникнуть легкое воспаление синовиальной оболочки, буферизирующее суставы.
При дальнейшем течении также затрагивается околосуставная ткань, в конечном итоге, происходит слияние суставов и их иммобилизация.
Механизм развития: простым языком
Позвоночный столб состоит из позвонков, которые отделены друг от друга пластичными межпозвоночными дисками. Благодаря мягким хрящам обеспечивается способность позвоночника менять положение в пространстве. На боковых поверхностях позвонков имеются связки, делающие позвоночный столб достаточно устойчивым и способным сгибаться в разных плоскостях.
При болезни Бехтерева в мягких тканях суставов и в дисках, разделяющих отдельные позвонки, развивается хроническое воспаление. Из-за этого хрящевая и соединительная ткани постепенно замещаются твердой костной, что и становится причиной ограничения подвижности. Постепенно позвонки срастаются между собой, а позвоночник становится полностью неподвижным.
Обычно первоначально при патологии страдает нижняя часть позвоночного столба, после этого патологический процесс распространяется кверху.
В тяжелых случаях болезни Бехтерева воспалительный процесс способен появиться не только в суставных сочленениях, но и в различных внутренних органах, например, в сердечной мышце, тканях печени и т.д.
Формы болезни Бехтерева
В зависимости от того, какие суставы и органы поражены при анкилозирующем спондилоартрите, выделяют 4 основные формы патологии:
- центральная — патология поражает только межпозвоночные диски. В медицинской литературе описаны две разновидности этой формы: кифозная, сопровождающаяся кифозом грудного отдела, и ригидная, при которой практически полностью исчезают все изгибы позвоночника, в результате чего он буквально распрямляется;
- ризомелическая — патологический процесс затрагивает не только позвоночный столб, но и суставы плечевого и тазового пояса;
- периферическая — при такой форме поражены не позвоночный столб, а суставы конечностей;
- скандинавская — данная форма болезни Бехтерева характеризуется тем, что воспаляются главным образом небольшие многочисленные суставные сочленения кистей рук.
В некоторых источниках выделяется висцеральная форма, при которой воспаления развиваются во внутренних органах.
Симптомы и признаки болезни Бехтерева

Болезнь Бехтерева развивается в несколько стадий. Симптомы зависят от того, на какой стадии находится заболевания:
- Продромальная стадия. Заболевание начинает свое развитие, симптомы довольно незаметны. У пациентов в ночное время болит спина, учащаются «прострелы», которые в медицинской литературе называют «люмбаго». При этом во второй половине дня у большинства пациентов дискомфорт в спине постепенно сходит на нет, в результате чего они могут полагать, что страдают остеохондрозом. Также боль обостряется при изменении погоды, практически полностью исчезая после простейшей зарядки или любой другой двигательной активности;
- Ранняя стадия развития болезни Бехтерева: симптомы у женщин проявляются в сильных болях в области спины, которые обостряются после долгого пребывания в неподвижном положении. Особенно сильно боли досаждают, когда пациенты пробуждаются после ночного сна. Ощущается ригидность мышц и суставов в области нижней части спины и бедер;
- Конечная стадия. На данном этапе пациент начинает сильно сутулится, он теряет вес, жалуется на потерю аппетита. Нередко к клинической картине присоединяются расстройства работы желудочно-кишечного тракта.
Пациенты имеют довольно характерный вид на поздней стадии развития болезни Бехтерева, нормальный изгиб позвоночника в области поясницы сглаживается, а прогиб в области груди, напротив, усиливается. В результате этого голова вытягивается вперед, а спина становится округленной: формируется так называемая «поза просителя».
Из-за окостенения позвоночника и утраты им гибкости пациенты начинают передвигаться словно вместо позвоночного столба у них неподвижная палка. Например, повернуться или нагнуться больные, страдающие болезнью Бехтерева, могут только всем телом. Во время ходьбы больной не может полностью разогнуть ноги, в результате чего у него сильно меняется походка.
Вследствие деформации позвоночного столба у пациентов нарушаться подвижность грудной клетки, в результате в легких развиваются застойные явления. Это чревато такими осложнениями, как: бронхит, пневмония.
Примерно треть женщин страдают от разнообразных патологических процессов со стороны внутренних органов, развивается миокардит, воспаления и проч..
Как отличить болезнь от других
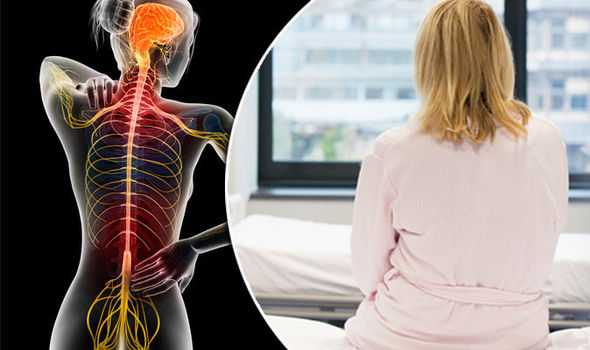
Нередко болезнь Бехтерева ошибочно принимают за остеохондроз. Отличить одно заболевание от другого помогают следующие признаки:
- при болезни Бехтерева боль носит циклический характер, что особенно заметно на ранней стадии развития патологии. Болевые ощущения усиливаются в утреннее время;
- терапия, которая показывает высокую эффективность при лечении остеохондроза, при болезни Бехтерева не приносит результата;
- на начальных этапах болезни Бехтерева выраженный анальгетический эффект дают нестероидные противовоспалительные средства. При наличии у пациента остеохондроза медикаменты данной группы облегчения пациентам не приносят;
- при остеохондрозе человек может сделать наклоны влево и вправо, не отрывая при этом стоп от пола. При анкилозирующем спондилоартрите уже на начальных стадиях поражается поясничный отдел, в результате наклоны практически невозможны;
- остеохондроз по статистике чаще диагностируется у пациентов в возрасте 40-50 лет. Анкилозирующий спондилоартрит у большинства пациентов начинается с 15-35 лет;
- болезнь Бехтерева сопровождается снижением массы тела, потерей аппетита и повышением температуры.
Скандинавскую форму заболевания, которая поражает главным образом небольшие суставы, часто путают с ревматоидным артритом.
Главное понимать, что при болезни Бехтерева отсутствуют характерные уплотнения, или узелки, которые прощупываются на пальцах людей, страдающих ревматоидным артритом. Наконец, при анкилозирующем спондилоартрите суставы не подвергаются таким деструктивным изменениям, как при ревматоидном артрите.
Возможные осложнения
Самыми опасными осложнениями болезни Бехтерева считаются поражения сердечной мышцы. На первых стадиях развития патологии пациенты могут отмечать боль в области грудины и сильную одышку. Подобные проявления говорят о наличии миокардита, то есть воспалительном процессе в сердечной мышце.
У треть заболевших отмечается амилоидоз, патология почек, которая в результате перетекает в почечную недостаточность.
Из-за того, что уменьшается объем грудной клетки, создаются предпосылки для развития туберкулеза легких.
Чтобы избежать подобных осложнений, при начальных проявлениях болезни необходимо обратиться к специалистам.
Диагностика
Чтобы поставить диагноз проводят первичный осмотр. Далее для диагностики болезни направляют на рентгеновское исследование позвоночника. Благодаря рентгену выявить патологию становится возможным на достаточно ранней стадии развития: в среднем с 4 месяцев после начала болезни.
Для уточнения формы патологии назначаются магнитно-резонансная томография и компьютерная томография (КТ) позвоночного столба.
Дополнительно назначается анализ крови: при спондилоартрите вследствие наличия в суставах источника воспаления выявляется повышенный уровень СОЭ.
Если диагноз вызывает сомнения, смело назначают анализ на выявление патологического гена HLA-B27.
HLA-B27 это единственный ген, который играет роль в дифференциальной диагностике аутоиммунных болезней. Ген обнаруживается у 90% светлокожих больных с болезнью Бехтерева.
Лечение болезни Бехтерева

Болезнь Бехтерева требует комплексного достаточно долговременного лечения.
Для терапии успешно применяются нестероидные противовоспалительные средства (Диклофенак, Ибупрофен, Напроксен и проч., курс приема таблеток может составить от 2-3 недель до 5 и более лет.
При этом в период обострения болезни дозировка препаратов увеличивается, а во время ремиссии можно перейти на поддерживающий режим, то есть принимать примерно 25% от максимальной дозы лекарства.
Благодаря противовоспалительным препаратам удается быстро вернуть подвижность позвоночнику больного, улучшить общее состояние и качество жизни.
Большинству пациентов отлично помогает такой препарат, как Сульфасалазин. Правда, эффекта от его применения приходится ждать в течение нескольких месяцев. Тем не менее, после курса приема Сульфасалазина положительная динамика наблюдается примерно у 65% пациентов.
В качестве местного средства назначаются введение кортикостероидных гормонов непосредственно в пораженные области. Инъекции делаются как в межпозвоночные диски, так и в суставные сумки.
Отличного результата позволяет достичь криотерапия. По статистике, в 90% случаев у больных отмечается быстрое исчезновение болевого синдрома и скованности движений, возникшей из-за патологического окостенения связок и межсуставных дисков.
Полезен больным будет также регулярный массаж спины, пребывание в санатории и особая белковая диета.
Профилактика и рекомендации
Вы не можете предотвратить наследственное заболевание. Цель профилактики направлена на то, чтобы избежать более серьезных осложнений и уменьшить боль пациентки. Физиотерапия, массаж и упражнения помогают поддерживать подвижность позвоночника.
В долгосрочной перспективе также рекомендуется воздерживаться от курения.
Прогнозы для больных
Прогноз для жизни больной зависит от многих факторов, возраста, стадии и формы заболевания.
Большинство пациенток с анкилозирующим спондилитом могут жить нормальной жизнью, поскольку это заболевание при своевременном лечение не приводит к опасным для жизни вторичным заболеваниям. Пройдя профессионально контролируемую физиотерапию, пациентки могут продолжать жить, несмотря на ограниченную подвижность позвоночника.
У женщин анкилозирующий спондилит протекает слабее, чем у мужчин, у них в основном отсутствуют деформации, лишь ограниченная подвижность. С возрастом состояние пациентки улучшается, но заболевание не исчезает полностью.
Резюмируя
Болезнь Бехтерева или анкилозирующий спондилит — форма артрита, вызывающая хроническое воспаление позвоночника, периферических суставов и внесуставных структур. Патология поражает главным образом позвоночник, крестцово-подвздошные суставы и тазобедренные суставы. Анкилозирующий спондилит является формой воспалительного артрита.
Энтезит является важной особенностью этого заболевания и способствует боли и скованности. Может привести к снижению гибкости и мобильности человека с течением времени. Болезнь Бехтерева может поражать различные системы органов, такие как глаза, сердце, легкие, кожу и желудочно-кишечный тракт.
Заболевание является основной причиной воспалительных болей в пояснице, как у молодых людей, так и у взрослых.
tvojajbolit.ru
симптомы, методы лечения и прогнозы для жизни
Болезнь Бехтерева зачастую встречается у мужчин от 20 до 40 лет. Возникает патология вследствие генетической мутации. Болезнь Бехтерева представляет собой воспаление суставов позвоночника в хронической форме. Специалистами не выявлена определенная причина развития недуга.
Причины развития заболевания
Врачи предполагают, что заболевание появляется от кишечной инфекции или от таких провоцирующих факторов:
- частые стрессы;
- травмы опорно-двигательного аппарата;
- половые инфекции.
Также имеется генетическая предрасположенность к болезни Бехтерева. Пациенты с этим диагнозом подвержены патологиям внутренних органов. Сюда относят:
- миокардиты;
- амилоидоз почек;
- иридоциклиты;
- заболевание легких;
- воспаление органов ЖКТ.
К сожалению, полностью избавиться от болезни Бехтерева нельзя. Но при правильном курсе терапии можно значительно улучшить состояние пациента. Главное вовремя диагностировать заболевание. Специалист должен объяснить, что такое болезнь Бехтерева и чем она опасна, если не прибегнуть к приему медикаментов.
Симптомы и признаки
В начальной стадии признаки болезни Бехтерева можно спутать с таким заболеванием, как остеохондроз, поэтому поставить верный диагноз может только квалифицированный специалист. Наиболее распространенными симптомами на раннем этапе заболевания будут следующие:
- Боль в пояснице, позвоночнике и крестце, которая усиливается в покое и ослабевает после физических нагрузок.
- В поясничном отделе скованы движения.
- Генерализация симптомов скованности на грудной отдел, что запускает видоизменение грудной клетки.
- Рефлекторное напряжение мышц вблизи участка поражения, благодаря чему меняется осанка, появляется либо кифоз, либо лордоз.
- Сдерживание двигательной активности позвоночника во всех плоскостях.
- Воспаление крестцово-подвздошных суставов.
Присутствие одновременно нескольких симптомов более 2,5 месяцев – это повод отправиться на обследование к ревматологу.
Симптомы при прогрессировании болезни Бехтерева только добавляются:
- распространение по ходу ребер боли;
- уменьшение грудной клетки в подвижности;
- развиваются патологические формы позвоночного столба;
- постоянные головные боли;
- поражаются почки и сердечно-сосудистая система;
- остеопороз.
Обнаружиться может и такой симптом (точнее сопутствующее заболевание) как поражение глаза в виде воспаления радужной оболочки и цилиарного тела глазного яблока. Инфицирование органа зрения может относиться иногда к ранним симптомам болезни Бехтерева.
У женщин болезнь Бехтерева проявляется несколько иначе. Она развивается незаметно и отличается крайне слабым течением со скудными признаками, а именно воспаление суставов с длительными периодами протекания заболевания. В целом при патологии у женщин деятельность позвоночника не ухудшается достаточно долго. Наглядно ознакомиться с симптомами заболевания можно в видео.
Для того, чтобы диагностировать болезнь Бехтерева, необходимо пройти МРТ позвоночника. Данный метод помогает по фото выявить патологию на ранних стадиях. Также ревматолог может назначить рентгенографию позвоночника. Обязательным является общий анализ крови.
Формы
Классификация включает в себя 4 формы болезни Бехтерева:
- Центральная, которая поражает только позвоночник. При развитии заболевания признаки незаметны для пациента. Болевой синдром возникает в крестце, медленно поднимаясь по позвоночнику, и становится интенсивнее при движении и физической нагрузке.
- Ризомелическая: помимо позвоночника страдают крупные суставы.
- Периферическая, первые симптомы возникают в крестцово-подвздошных сочленениях. Такой форме подвержены подростки.
- Скандинавская. По признакам похожа с периферической, но еще поражает суставы кистей и стоп. Болевые ощущения незначительные.
По течению патология бывает следующих видов:
- медленно прогрессирующая;
- медленно прогрессирующая с явными обострениями;
- быстро прогрессирующая;
- септическая.
В зависимости от показателей при лабораторных исследованиях различают 3 стадии активности развития болезни Бехтерева:
- стадия с минимальными признаками;
- стадия с умеренными проявлениями;
- стадия с выраженными симптомами.
По фазам патологию делят на 2 вида:
- обострение;
- ремиссия.
Болезнь Бехтерева опасна развитием слепоты, сердечной недостаточностью и полной обездвиженностью в позвоночных суставах. Также у 20% пациентов наблюдаются поражения органов сердечно – сосудистой системы. У них отмечают учащенное сердцебиение, одышку и боль в грудной клетке.
Важно! Ухудшается деятельность почек у 30% людей с болезнью Бехтерева. В большинстве случаев возникает амилоидоз. Ему подвержены пациенты с тяжелым прогрессирующем течением заболевания.
Как лечить болезнь Бехтерева
При обнаружении болезни Бехтерева лечение необходимо начинать незамедлительно. В терапии самой главной целью обозначается снятие болей и уменьшение деформации позвоночника, а также тугоподвижности.
Медикаментозное лечение
Медикаментозные препараты применяют точно по назначенным дозировкам врача. Терапия включает в себя группы медикаментов:
- НПВС;
- препараты пиразолонового ряда;
- противомикробные сульфаниламидного ряда;
- глюкокортикостероиды;
- иммунодепрессивные.
Заболевание следует начать лечить с препаратов пиразолонового ряда:
- Фенилбутазон;
- Пирабутол;
- Реопирин.
Пиразолоны обладают выраженным противовоспалительным и ненаркотическим анальгезирующим эффектами. Препараты применяют внутрь по таблетке 4 раза в сутки, но не более 2 недель. Продолжительность приема определяется тем, что побочное действие лекарств достаточно быстро проявляется. В острую фазу болезни возможно введение внутримышечно раствора для инъекций Реопирина.
По истечении срока приема пиразолонов, необходимо перейти на другую группу препаратов – НПВС. Самые распространенные лекарства этой группы:
- Индометацин;
- Мелоксикам;
- Диклофенак;
- Ибупрофен.
Схема приема противовоспалительных препаратов этой группы составляет 40-60 мг внутрь 4 раза в сутки продолжительное время. В настоящее время разработаны свечи для ректального применения, дабы пощадить желудок при длительном пероральном приеме средств. Лечение свечами подразумевает использование средств с дозировкой либо 50 мг дважды в сутки, либо 100 мг один раз на ночь.
В случае неугасающего хронического течения заболевания назначают препарат из группы глюкокортикостероидов. Зачастую действие от лечения не заставляет себя ждать, поэтому очень популярно введение ГКС внутрь сустава. Широко используются средства:
- Гидрокортизон;
- Кеналог.
По действию они оба противовоспалительные и противоаллергические, но Гидрокортизон обладает еще и хорошей десенсибилизацией, а Кеналог – иммунодепрессант.
Дозировки лечения зависят от размера сустава. При поражении средних суставов понадобится ввести внутрисуставно 50 мг Гидрокортизона либо 20 мг Кеналога. При поражении крупных суставов Гидрокортизона необходимо в 2,5 раза больше, а Кеналога – в 2 раза.
В случае наличия припухлости суставов и сильных болей к основному лечению НПВС сразу подключают Преднизолон из группы ГКС, но на короткое время в дозировке 20 мг в сутки.
Если схема окажется не эффективной, применяют пульс-терапию: 1,5 г Метилпреднизолона капельно, внутривенно 1 раз в сутки, продолжительность не более 3-х дней.
В последнее время все чаще применяют для лечения болезни Бехтерева препараты сульфаниламидного ряда, к примеру, Сульфасалазин. Лекарство обладает противовоспалительным и противомикробным действием. Дозировка в сутки составляет 3 мг, продолжительность курса – от 6 месяцев.
Факт! Иммунодепрессивные препараты применяют в редких случаях тяжелого течения заболевания с сопутствующей выраженной лихорадкой.
Физиотерапия
Во время приема медикаментов пациентам также следует выполнять специальные упражнения, направленные на улучшение деятельности суставов. Их необходимо делать регулярно утром и вечером по полчаса. Эффективным способом лечения является лечебная гимнастика в бассейне. Благодаря ей мышцы расслабляются. Кроме того, специалисты рекомендуют лечебную физкультуру в аппарате «угуль». В нем пациент выполняет определенные упражнения, будучи подвешенным на подвесах. Также он может находится в лежачем или сидячем положении. Такой способ лечения болезни позвоночника устраняет боль, увеличивает подвижность в пораженных суставах, убирая скованность движений.
Для справки! Рекомендуется во время курса терапии ходить на массаж спины. Он снижает болевой синдром позвоночника у больных с болезнью Бехтерева, укрепляюще воздействует на мышцы и снижает мышечную ригидность.
Благоприятно влияют на заболевание прогулки на лыжах и санаторно – курортное лечение, которое включает грязелечение и сероводородные ванны.
Самые известные методы:
- токи Бернара;
- УФ-облучение;
- индуктотермия;
- фонофорез с гидрокортизоном;
- парафинотерапия;
- магнитотерапия.
Пациентам полезно узнать подробнее о разных вариантах физиолечения.
Токи Бернара
Диадинамические токи – это способ воздействия на мышцы и ткани человека при помощи низкого напряжения тока с малой силой, в том числе и для улучшения питания тканей. Эффект лечения заметен от смены фаз возбуждения и торможения, после чего мышца расслабляется, а в головной мозг попадает сигнал об обезболивании. Время воздействия токов Бернара не должно превышать 15 минут. Курс, как правило, состоит из 10 процедур. Повтор курса возможен по истечении месяца.
Ультрафиолетовое облучение
В качестве процедуры показано пациентам с большой активностью заболевания. Действие лучей побуждает функции ретикулоэндотелиальной системы и кору надпочечников, оказывая при этом гипосенсибилизирующее и облегчающее боль действие. Назначают лечение ультрафиолетовым излучением на область позвоночного столба.
Метод индуктометрии
Основывается на применении магнитного поля высокой частоты. Действие лечения направлено на нормализацию обмена веществ и усиление защитных реакций организма.
Длительность процедуры зависит от того, какая она по счету: первая займет 15 минут времени, последняя – 40 минут. В среднем курс составляет 15 процедур. При наличии металлических предметов, которые попадают в область проекции аппарата, индуктотермию проводить нельзя.
Фонофорез
Парафинотерапия
Воздействует теплом на ткани кожи и мышц пациента. При помощи парафина можно снизить такие симптомы как боль, спазм и воспаление. Перегрева тканей при использовании метода не возникает, так как на поверхности образуется пленка, благодаря которой температура вскоре станет сравнима с температурой кожи. Парафиновую аппликацию держат на коже не более часа, после чего удаляют при помощи шпателя из дерева. Процедуру рекомендуют проводить в вечернее время перед сном.
Магнитотерапия
Оказывает воздействие на всю систему человека в целом. Магнитное поле способствует улучшению в кровоснабжении спинного и головного мозга, а также функционировании внутренних органов. Этот метод самый популярный в области физиопроцедур, в связи с тем, что риск минимален и существует возможность создать частоту поля. идентичную частоте биоритма пациента.
Восстановление иммунной системы после физиотерапии
Если после курса терапии состояние пациента осталось прежним, то врач выписывает препараты, которые оказывают сильное воздействие на звенья иммунитета, которые активно участвуют в патогенезе заболевания позвоночника.
Самыми эффективными лекарствами считаются:
- Адалимумаб;
- Инфликсимаб.
Однако, важно помнить, что, принимая такие медикаменты, пациент подвержен лейкемии, инфекциям, которые вызваны бактериями или грибками, а также обострениям псориаза.
Физические упражнения

Лечебная гимнастика должна проводиться ежедневно, лучше 2 раза в день, продолжительностью 30 минут. В силовой кинезотерапии, в отличие от гимнастики, задействована и мышечная система организма. В этом и проявляется преимущество кинезотерапии от ЛФК – это возможность приостановить развитие данного заболевания.
Для расслабления мышц лечебную гимнастику проводят в бассейне. Смысл упражнения в том, что боль уменьшается, и увеличивается подвижность суставов. При ремиссии врачи рекомендуют делать не только гимнастику, но и активно посещать занятия в бассейне, зимой можно разнообразить и сходить на лыжах.
Операция
Хирургическое вмешательство – это способ лечения только на поздней стадии заболевания. К примеру, при тяжелом поражении сустава тазобедренного будет проведено протезирование, но патологический процесс при этом не остановится. Оперативное лечение прилагается в качестве крайней меры и только в запущенных ситуациях.
Народная медицина
Лечение анкилозирующего спондилоартрита также возможно народными средствами. Это могут быть растирания, мази, компрессы.
Нюанс! Народными средствами лечение будет эффективным только на ранней стадии заболевания, для достижения лучшего эффекта требуется исполнять совместно с массажем.
В широком употреблении лечение народными фитосборами:
- сбор из душицы;
- череды;
- цветков календулы;
- шишек хмеля;
- чистотела;
- плодов шиповника.
Около 60 г смеси залить горячей водой, кипятить 10 минут, настоять. Принимать перед едой в количестве 100 мл трижды в сутки. Продолжительность курса составляет 3 месяца.
Наиболее распространенным методом лечения считается растирка специальным средством. Основой для него служит подсолнечное масло. Дополнительным компонентом является корень тамуса, который необходимо измельчить, затем тщательно перемешать с маслом. Средство настаивать на протяжении 14 дней. При появлении болевого синдрома масло втирать в мышцы спины. Также его можно использовать во время массажа.
Для приготовления средства для растирки широко применяется масло аира. Дополнительно в него следует добавить:
- зверобой;
- полынь;
- лопух;
- календулу.
Все ингредиенты измельчить и перемешать. При отсутствии аллергии, можно использовать полученное средство регулярно для того, чтобы снять болевой синдром.
Лечебные свойства имеют цветы винограда. Их необходимо заваривать и употреблять в виде чая. Для этого следует сухое сырье поместить в термос, залить кипятком и принимать через 7 ч. Есть и еще несколько популярных и действенных, судя по отзывам, народных средств:
- Чтобы согреть пораженные суставы, знахари рекомендуют использовать мазь из камфоры и горчицы. Для ее приготовления следует в одинаковых пропорциях взять оба ингредиента, затем добавить к ним медицинский спирт и тщательно перемешать. После этого добавить в полученную смесь белок куриного яйца. Наносить средство на спину перед сном.
- Для расслабления пораженных суставов и мышц применяют целебные ванны. Приготовить лечебный раствор очень просто, достаточно взять траву донника и смешать с экстрактом сосны или одуванчика, перемешать компоненты, добавить их в 5 л воды, настаивать не менее 2 – х часов, затем вылить настой в ванну. Лежать в ней следует в течение 20 – 30 минут. Курс лечения длится 2 месяца, после чего на полгода необходимо сделать перерыв.
- Для уменьшения отека можно приготовить в домашних условиях мазь на основе мыла. Следует измельчить на терке белое мыло, затем добавить к нему 1 ч. л. камфоры, 1 ст. л. нашатырного спирта и 2 стакана водки. Тщательно перемешать все ингредиенты и нанести мазь на пораженные суставы.
Другие рецепты тоже пользуются популярностью:
- Одним из востребованных средств является настой на основе корней конского щавеля. Для его приготовления необходимо взять 2 ст. л. сырья и залить 250 мл кипятка, закрыть крышкой и кипятить в течение получаса. Охладить, процедить и пить по 100 мл перед едой не менее 3 – х раз в сутки. Лечиться данным народным средством нужно 3 месяца, затем желательно сделать двухнедельный перерыв и при необходимости повторить лечение.
- Полезными свойствами для пораженных суставов обладают ягоды можжевельника. Следует взять созревшие плоды и употреблять их в пищу, начиная с одного и ежедневно увеличивая количество ягод.
Эффективным средством для устранения болезненных симптомов является мазь на основе арники. В ее состав входят:
- эфирные масла;
- флавоноиды;
- амины.
Арника способствует снятию воспаления, а также улучшает кровоток. Чтобы приготовить мазь, нужно соединить 2 ст. л. свежего и 1 ст. л. сухого сырья, смешать со свежим смальцем и 50 г скипидара, проварить это на водяной бане в течение часа, после чего остудить средство и пропустить через марлю. Наносить смесь на пораженные места в период обострений.
Во время курса лечения можно использовать белую горчицу. Достаточно выложить семена растения в ткань и прикладывать к больным участкам. Можно использовать белую горчицу в виде настойки. Для ее приготовления следует взять 1 ст. л. и залить 1 стаканом водки. Настаивать 14 – 20 дней, затем процедить. Полученным средством необходимо растирать поясницу или другие пораженные места на ночь.
Для снятия стресса во время курса терапии рекомендуется выполнять медитации. С их помощью пациент сможет расслабиться, без лишних рассуждений отбросить от себя все неприятные ситуации и негативные эмоции. После медитации полезно принять ванну с морской солью или сделать медовый массаж.
Питание при болезни Бехтерева
Диета, как и лечение народными средствами, способствует приостановке прогрессирования симптомов. Питание должно быть максимально полноценным, с содержанием ПНЖК Омега-3, витаминов С и Е, флавоноидов. Диетотерапия исключает продукты:
- копчености;
- жирная пища;
- мясные полуфабрикаты;
- алкоголь;
- кофеин;
- соусы.
Специальной диеты не разработано, но особенность рациона в присутствии антиоксидантов и компонентов против воспалительных реакций. Для поддержания диетотерапии хорошо подходит средиземноморская диета. Основную часть питания, в которой составляют фрукты и овощи. В малом количестве можно оливковое масло, также в состав входит морская рыба.
При переходе на новых режим питания при заболевании позвоночника важно помнить, что в день необходимо есть 4 – 5 раз небольшими порциями. Организм должен получать достаточное количество витаминов и минералов. Для этого в меню нужно включить свежие овощи и фрукты, ягоды, орехи, сухофрукты. Также следует выпивать не менее 1, 5 л простой воды в день.
Важно! Чтобы болезнь Бехтерева не прогрессировала, необходимо перестать употреблять молочные продукты. Нельзя добавлять их в блюда, а также варить супы и каши на молоке.
Отказаться следует от любых мясных и колбасных изделий. Если сразу не получается убрать из рациона мясо, нужно снизить его до минимума, употребляя вместе с овощным салатом.
Пациенту необходимо забыть о газированных напитках, крепком чае и кофе. Все их можно заменить травяными чаями.
Рекомендуется не пить напитки сразу после приема пищи. Зато полезно за 10 минут до еды выпить стакан воды.
При болезни Бехтерева следует перестать употреблять алкоголь и курить.
Профилактика
Ученые, которые считают, что болезнь Бехтерева возникает вследствие инфекционного заражения, выделяют следующие профилактические меры:
- Тщательное мытье рук после улицы.
- Обработка свежих овощей и фруктов кипятком перед едой.
- Исключение беспорядочных половых связей.
- Соблюдение правил личной гигиены в общественных местах.
- Активный образ жизни.
Лечебную гимнастику стоит выполнять регулярно, так как жизнь без движений может привести к гибели.
Спать рекомендуется на жестком матрасе с небольшой подушкой под головой.
Стоит заботиться о позвоночнике и не перегружать его переносом тяжелых предметов. Женщинам лучше отказаться от обуви на высоких каблуках, при необходимости нужно носить специальные стельки, которые корректируют плоскостопие.
Прогнозы при болезни Бехтерева
Последствия болезни малоутешительные для многих пациентов. С течением времени при болезни Бехтерева уменьшается двигательная функция костно-мышечной системы, ощущается это спустя 12 лет от проявления первых симптомов, но только у 30 %. При повреждении внутренних органов процесс, возможно, приведет к одышке в случае поражения сердца и аорты и амилоидозу в случае нарушения почек. Заболевания легких являются последствием уменьшения мобильности грудной клетки.
После 20 лет недуга у 73 % пациентов выявляется ограничение подвижности, в связи с чем необходимо сменить профессию. При длительной терапии и диспансерном наблюдении впоследствии придержать прогрессию заболевания получается у 70 %.
Болезнь Бехтерева – это недуг, требующий постоянной поддерживающей терапии, занятий лечебной физкультурой и сохранения правильного питания. Очень важно осознать, что болезнь неизлечима, но свести к минимуму острые периоды может каждый человек. Лечащий врач подскажет правильные пути к решению проблемы.
lechimsustavy.ru
Болезнь Бехтерева
Поражение суставов при болезни Бехтерева
Болезнь Бехтерева — анкилозирующий спондилоартрит. Заболевание представляет собой воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения. Преимущественно подвержены молодые мужчины, чаще 15-30 лет. Соотношение мужчин и женщин 9:1.
Причины
В развитии болезни большое значение имеет наследственная предрасположенность (наследуется определённая особенность иммунной системы). Имеет значение наличие хронических инфекций (в основном кишечника и мочевыводящих путей). Провоцирующим фактором выступают обычно кишечные, половые инфекции, стрессы и травмы опорно-двигательного аппарата.
Симптомы
— Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.
— Упорные боли в пяточных костях у молодых людей.
— Боль и скованность в грудном отделе позвоночника.
— Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Первые признаки поражения суставов обнаруживаются в крестцово-подвздошных сочленениях. Сначала воспалительные проявления возникают на внутренней (синовиальной) оболочке сустава в крестцово-подвздошных сочленениях, межпозвоночных суставах или реберно-позвоночных сочленениях, реже в суставах конечностей. В результате воспаления увеличивается количество внутрисуставной жидкости. В полости сустава откладывается белок, образовавшийся в результате воспаления — фибрин.
Постепенно воспаление переходит на хрящ этого сустава. Воспалительно-измененный хрящ разрушается, образуется сращение в суставе, которое сначала состоит из мягких тканей, затем формируется сращение костных концов — анкилоз. Сустав теряет свою подвижность. Заболевание развивается медленно. В начале появляются боли в крестце, позвоночнике. Они могут быть ноющими, тупыми. Часто боли возникают во второй половине ночи или к утру. Боли в других суставах возникают реже, и, обычно, бывают менее сильными. По утрам пациенты отмечают затруднение в начале движения, которое постепенно проходит. Это симптом утренней скованности.
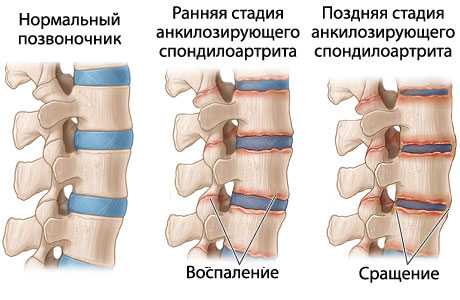
Постепенно воспалительный процесс развивается дальше. Воспаление крестцово-подвздошных сочленений проявляется болями в ягодицах. Боли отдают в бедро, колено, реже в голень. Движения в пояснично-крестцовом отделе позвоночника уменьшаются в объеме. Когда воспалительный процесс распространяется на позвоночник, грудной отдел позвоночника, у пациента появляются боли в грудном отделе позвоночника с иррадиацией по ходу межреберных нервов. Это проявляется симптомами межреберной невралгии.
Воспалительный процесс, распространившийся на шейный отдел позвоночника, вызывает боли в шее, отдающие в плечо, руку. У некоторых пациентов развивается синдром вертебро-базиллярной недостаточности. Он проявляется головокружениями, пошатыванием при ходьбе, головными болями. Поражение периферических суставов встречается реже. Протекает обычно длительно. Но так же могут возникнуть анкилозы в коленных, тазобедренных суставах, приводящие к потере функции сустава.
Выделяют четыре формы болезни Бехтерева:
- Центральная форма. Эта форма проявляется поражением только позвоночника. Она развивается медленно, незаметно для больного. Боли появляются сначала в крестце, затем поднимаются вверх по позвоночнику. Боли усиливаются при движении, нагрузке. Часто возникают ночные боли. Постепенно осанка у пациента изменяется: усиливается изгиб шейного отдела позвоночника, выпуклостью вперед, и грудного отдела позвоночника выпуклостью назад. Голова пациента наклоняется вперед, подбородок приближается к грудине. В грудном отделе позвоночник согнут и дыхательные движения грудной клетки ограничиваются. В поздних стадиях болезни движения в позвоночнике ограничиваются значительно. У пациента развиваются приступы удушья, мышечные судороги, повышается артериальное давление. Все это сопровождается болями во всех отделах позвоночника.
- Ризомелическая форма. При этой форме заболевания поражение позвоночника сопровождается поражением крупных суставов. Чаще всего страдают плечевые и тазобедренные суставы. Болезнь также развивается постепенно. В зависимости от пораженного сустава боли возникают в ягодицах, бедре, тазобедренном суставе, отдают в пах и колено, или плече, предплечье с иррадиацией болей в руку.
- Периферическая форма. При периферической форме болезни Бехтерева первые признаки заболевания появляются в крестцово-подвздошных сочленениях. Затем, через несколько месяцев или даже несколько лет, развиваются воспалительные поражения коленных, голеностопных суставов. В суставах развивается деформирующий артроз, рядом с суставами мышечные контрактуры. Эта форма чаще встречается у подростков.
- Скандинавская форма болезни Бехтерева. Эта форма похожа на периферическую, но в отличие от нее страдают еще более мелкие суставы. Это суставы кистей и стоп. Боли в суставах при этой форме заболеваний несильные.
Болезнь Бехтерева сопровождается поражением внутренних органов. Со стороны сердечно-сосудистой системы — это миокардиты (воспалительное заболевание сердечной мышцы), воспаление клапанов аорты. При поражении почек развивается тяжелое состояние — амилоидоз почек. Поражение глаз проявляется иритами, иридоциклитами.
Лечение
Лечение комплексное, продолжительное, этапное (стационар — санаторий — поликлиника). Оно направлено на уменьшение болевого синдрома, снижение воспаления. Для этого применяются нестероидные противовоспалительные препараты (индометацин, реопирин, диклофенак). При тяжелом и быстром течении болезни применяются гормоны коры надпочечников, иммунодепрессанты. Назначается физиотерапевтические процедуры, лечебная физкультура, санаторно-курортное лечение. Лечебная гимнастика должна проводиться дважды в день по 30 минут, упражнения подбирает врач индивидуально. Помимо этого нужно научиться мышечному расслаблению. Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуется глубокое дыхание. В начальной стадии важно не допустить развитие порочных поз позвоночника (поза гордеца, поза просителя). Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц. Постель должна быть жёсткой, подушку следует убрать.
При тяжелых формах поражения суставов применяется оперативное лечение (эндопротезирование суставов), операции на позвоночнике.
www.orthoscheb.com
Болезнь Бехтерева — что это, симптомы и лечение
Когда появляются болевые ощущения в области поясницы среднестатистический пациент, да и неопытный врач списывают это патологическое проявление на остеохондроз, максимум на межпозвоночную грыжу. Однако существует и еще одна опасная болезнь, поражающая пациентов ортопедического профиля — болезнь Бехтерева. Что же она собой представляет и как ее лечить.
Болезнь Бехтерева — что это такое?
Заболевание представляет собой хроническую системную патологию полифакторного характера, с локализацией в области поясницы и крестца. Это малоизвестный в широких кругах недуг, схожий по проявлениям с остеохондрозом пояснично-крестцового отдела позвоночника. По статистике, примерно 1-2% всего населения планеты страдают описываемой патологией. На долю болезни в России приходится порядка полумиллиона случаев. Ввиду низкой информированности населения и малой квалификации докторов, болезнь Бехтерева диагностируется крайне редко: с момента проявления первых признаков и до постановки точного диагноза проходит порядка 5 лет.
Важно! Это большой срок, в течение которого патология успевает развиться и повлечь за собой тяжелые осложнения.
Типичный портрет пациента — мужчина, в возрасте от 10 до 50 лет, имеющий в анамнезе заболевания опорно-двигательного аппарата. Иное название патологии — анкилозирующий спондилоартрит. Это наименования наиболее точно отражает характер болезнетворного процесса: в ходе течения заболевания формируются участки неподвижности позвоночника, позвонки деформируются, нарушается кровообращение.
Причины болезни Бехтерева
Болезнь Бехтерева относится к полиэтиологическим заболеваниям сложного генеза. Проще говоря, в деле формирования участвуют различные причины. Точный механизм доподлинно неизвестен, однако можно говорить о следующих факторах:
- Инфекционные поражения. Согласно последним исследованиям, большую роль в формировании патологии играют бактерии рода Клебсиелла. Проникая в позвоночную ткань, они инициируют иммунную реакцию, начинается воспаление и разрушение позвонков.
Важно! Болезнь Бехтерева по своему характеру близка к ревматоидному артриту и имеет аутоиммунную природу.
- Наследственность. Точно неизвестно, какую роль играют генетические факторы в деле развития болезни. Проведена целая группа исследований. Эмпирические данные свидетельствуют о следующем: если проблемами с опорно-двигательным аппаратом страдают оба родителя, ребенок заболеет с вероятностью 3%. У здоровых родителей дети, предрасположенные к болезни Бехтерева рождаются в 0.5% случаев.
- Сбои в работе иммунитета. Поскольку основу патогенеза спондилоартрита составляют иммунные факторы, большое значение имеет сбой в работе защитной системы организма. В организме больных был обнаружен особый антиген, с которым так активно и взаимодействует иммунитет, составляя комплекс «антиген-антитело».
- Наличие воспалительных заболеваний мочевыделительной системы.
- Переохлаждение. «Универсальная» причина развития всех воспалительных заболеваний опорно-двигательного аппарата.
- Сбои в работе эндокринной системы. Избыток гормонов надпочечников, гипертиреоз, гиперфункция гипофиза из-за опухолей и объемных образований (болезнь Иценко-Кушинга) приводят к разрушению позвоночника.
- Перелом костей таза. Приводит к неправильному распределению нагрузки на позвоночный столб. Также вызывает атрофию мышечного корсета.
Существует множество вероятных причин развития заболевания. С большой вероятностью можно говорить о целом комплексе факторов.
Формы болезни
Формы болезни разграничиваются в зависимости от локализации поражения. Соответственно выделяют:
- Скандинавскую форму. По своему течению напоминает ревматоидную форму артрита с преимущественным поражением мелких периферических суставов пальцев, а также позвоночного столба. На долю данного типа приходится не более 2% случаев.
- Ризомиелическая форма (имеет другое название — корневая). Составляет около 20% всех случаев. В результате патологического процесса страдает пояснично-крестцовый отдел позвоночника, а также крупные суставы: коленные, тазобедренные, плечевые.
- Центральная форма. Представлена в 45% клинически выявленных случаев. Страдает только сам позвоночник, остальные суставы в процесс не вовлечены.
- Периферическая форма. Частота не выявлена. По разным оценкам, от 20 до 80% случаев. В патологический процесс вовлечен позвоночный столб, а также мелкие периферические суставы (стоп, кистей рук и др.).
Чтобы выявить конкретную форму болезни необходимо пройти комплексное обследование.
Клиническая картина и симптоматика
Симптоматика существенно зависит от стадии формирования патологии. В отличие от большинства других заболеваний костно-мышечной системы, болезнь Бехтерева развивается постепенно, не начинаясь с острого приступа.
Первые проявления:
- Болевой синдром в области поясницы и крестца. Считается первым проявлением болезни. Локализуется, как правило, с одной стороны. Дискомфорт иррадиирует (отдает) в тазовую область, нижнюю часть живота, бедра.
- Дискомфортные ощущения в позвоночнике. Усиливаются после длительного пребывания в одной позе, в светлое время суток. В процессе физической активности болевой синдром ослабевает.
- Болевой синдром в грудной клетке. Усиливаются во время вдоха. В остальном — характеризуются теми же признаками, что и дискомфорт в области позвоночника.
- Возможны астенические явления с апатией и депрессивными состояниями.
- Чувство стеснения в грудной клетке. Грудное дыхание нарушается, подвижность ребер снижается.
- Изменение анатомической формы шеи за счет деформации позвоночника. Расстояние между подбородком и грудиной уменьшается.
Развитая стадия:
- Болевой синдром усиливается и становится постоянным «спутником» пациента. Дискомфортные ощущения усиливаются в период физической активности, сохраняются и в ночное время суток.
- Боли в области периферических суставов, в области верхних и нижних конечностей.
«Запущенная» стадия:
- Чувство онемения и затекания в области позвоночника, интенсивный болевой синдром, ощущения бегания «мурашек» по спине, резкие простреливающие боли — свидетельствуют в пользу радикулопатии.
- Симптомы нарушения кровообращения головного мозга. Возникают в результате развития вертебробазилярной недостаточности. Характерны: фотопсии (мелькания и вспышки в глазах), головокружение, головная боль, шум в ушах.
- Рост давления. Возникает по причине компрессии магистральных сосудов и спазма артерий головного мозга.
- Удушье. Обусловлено снижением подвижности структур грудной клетки.
- Деформации позвоночного столба. Все костно-мышечные структуры кальцифицируются, в том числе и связки. Позвоночник становится похожим на неподвижный столб. Начинаются проблемы со сгибанием и разгибанием. Деформации затрагивают все отделы анатомической структуры: формируются неестественные изгибы. Со стороны пациент выглядит сутулым, горбатым.
Ввиду органических поражений других органов и систем возможны очаговые симптомы со стороны зрительной системы, слуха, почек, органов дыхания.
Симптомокомплекс болезни Бехтерева, в отличие от проявлений остеохондроза проявляется не сразу, а с течением времени. Признаки наслаиваются один на другой, все более и более усложняя характер патологии.
К какому врачу обращаться?
Описанная патология носит междисциплинарный характер. Поэтому требуется помощь сразу нескольких специалистов: ортопеда, ревматолога, вертебролога. Первый, к кому рекомендуется обратиться — врач-ортопед или хирург общей практики.
Диагностика
Диагностические мероприятия начинаются с устного опроса. Врач уточняет характер жалоб и собирает анамнез жизни. Затем доктор проводит ряд функциональных тестов для оценки подвижности позвоночника и болевых реакций (пальпация позвоночного столба, проба с наклоном, измерение грудной клетки на полном вдохе для исключения деформаций).
Основная нагрузка ложится на инструментальные исследования, среди которых:
- Рентгенография позвоночного столба.
- КТ/МРТ по показаниям.
- Сцинтиграфия.
- Рентгенография суставов.
- УЗИ органов.
Лабораторные анализы призваны верифицировать диагноз и определить общее состояние организма пациента:
- Общий анализ крови.
- Биохимия венозной крови.
- Выявление ревматоидного фактора.
- Анализ на специфический антиген HLA-B27.
В комплексе указанные диагностические мероприятия позволяют не только диагностировать болезнь Бехтерева, но и точно ее стадировать.
Лечебные мероприятия
Для достижения наилучшего лечебного эффекта рекомендуется использовать комплексное лечение.
Медикаментозная терапия
Показано применение:
- Противовоспалительных нестероидного происхождения: Диклофенака, Кеторола, Нимесулида и других. Применяются в форме таблеток, мазей и гелей.
- Миорелаксантов для снятия спазма. Скутамил-С и др.
- Аналгетиков для купирования болевого синдрома: Анальгин, Индометацин, Темпалгин, Баралгин.
- Стероидных препаратов (аналогов коры надпочечников): Урбазона, Преднизолона, Кеналога и др.
- Иммунодепрессантов. Снижают активность защитной системы организма и, соответственно, аутоиммунной реакции: Азатиоприна,Циклофосфамида.
- Антибактериальных средств для борьбы с возможным возбудителем. Назначаются только врачом.
Самостоятельно допустимо принимать лишь обезболивающие препараты, не дольше 3-х дней в минимальной дозировке. Эта мера предпринимается только до посещения врача.
Физиотерапия
Сюда входят:
- Санаторно-курортное лечение.
- Ультразвуковая терапия.
- Лечение парафином.
- Фонофорез.
Все указанные методы имеют как свои преимущества, так и выраженные противопоказания. Потому назначаются процедуры только физиотерапевтом.
Рентгенотерапия
Показана только при тяжелом течении болезни Бехтерева. Суть терапии заключается в воздействии на пораженные сочленения незначительными дозами рентгеновского излучения.
Массаж
Улучшает питание пораженных структур, снимает спазм и ослабляет болевой синдром. Проводится курсами по 1-2 раза в течение каждых 6 месяцев.
ЛФК
Комплексы подбираются строго врачом ЛФК. В домашних условиях допустимо выполнять следующие упражнения:
- Из положения сидя начать совершение поворотов головы сначала влево, потом вправо. Спешить не следует, все движения плавные.
- Сесть. Руки поставить на пояс. Потянуться шеей вперед. Выпрямить позвоночник настолько, насколько позволяет его анатомическое строение.
- Сесть ровно. Поворачиваться всем корпусом влево и вправо.
- Развести руки на полную длину. Подбородок прижать к грудной клетке. На счет «один» свести лопатки вместе, задержаться в таком положении. По счету «два» вернуться в первоначальную позицию.
- Лечь на спину. По счету «один» прижать подбородок к груди. Задержаться. По счету «два» вернуться в исходное положение.
- Лечь на бок. Колени подогнуть к груди. Всеми силами постараться дотянуться до головы.
При первых же ощущениях боли рекомендуется прекратить выполнение упражнений. Наиболее эффективны занятия в небольших группах под присмотром опытного врача.
Средства народного лечения
Фитотерапия может стать хорошим подспорьем в деле терапии.
Важно! Никогда народное лечение не заменит классических методов терапии. Использовать их рекомендуется в комплексе. Так эффект максимален.
Рецепты:
- Настой корня тамуса. Взять 200 граммов сырья, смешать со столовой ложкой растительного масла. Настаивать в течение 2 недель. Средство использовать для местного применения, втирая в пораженную область.
- Сбор трав. Взять в равных пропорциях следующие растения: кирказон, рута, багульник, донник, листья смородины, ольху, земляничный лист, вяз и березу. Средства тщательно смешать. Взять около 300 граммов смеси, поместить в ткань. Проварить в течение 25 минут. Настаивать 120 минут. Добавить отвар в ванну.
- Взять корни аконита, натереть на терке. Отжать сок из растения, добавить подсолнечное масло или топленый смалец. Тщательно вымешать мазь и оставить на неделю в темном, холодном месте.
- Скипидар смешать с подсолнечным маслом и камфарой. В равных долях. Использовать для местного применения путем втирания.
- Взять крупный кусок мыла, натереть его на терке. Смешать с камфарой и 3 чайными ложками нашатырного спирта. Вымешать средство. Добавить половину литра этилового спирта или качественной водки. Слить средство в банку и оставить в холодильнике. Использовать для местного нанесения.
Это наиболее эффективные и безопасные рецепты. Все остальные средства допустимо использовать только после консультации с лечащим специалистом.
Профилактика
Поскольку речь идет об аутоиммунном заболевании, специфических мер профилактики не существует. Однако можно дать несколько общих советов:
- Рационализировать питание. Не стоит злоупотреблять жирной и животной пищей. В рационе должны присутствовать продукты растительного происхождения: овощи, фрукты.
- Нужно отказаться от курения, злоупотребления алкоголем.
- Необходимо своевременно санировать все очаги хронической инфекции.
- Важно регулярно проходить профилактические осмотры.
- Не стоит переохлаждаться.
Болезнь Бехтерева требует немедленной терапии, однако по ряду причин своевременно выявить заболевание не выходит. Необходимо при первых же признаках: боли в спине, нарушениях подвижности обращаться к врачу и требовать прохождения тщательного обследования. Чем раньше будет начало лечение, тем лучше прогноз.
Оцените материал
Загрузка…Поделиться с друзьями:
zdorovue-systavi.ru
Болезнь Бехтерева: симптомы | Компетентно о здоровье на iLive
Болезнь Бехтерева: симптомы спондилита
Воспалительный процесс может локализоваться в анатомических структурах различных сегментов позвоночника, но обычно начинается в поясничном отделе. Характерна боль так называемого воспалительного характера: беспокоит постоянная ноющая боль, усиливающаяся в покое (иногда ночью) и сопровождающаяся утренней скованностью. При движениях и приеме НПВП боли и скованность уменьшаются. Ишиалгические боли не характерны. Наряду с болью развиваются ограничения движений, причём в нескольких плоскостях. Выраженность болевого синдрома в позвоночнике (особенно ночью) обычно соответствует активности воспаления. Хотя симптомы болезни Бехтерева в начале патологического процесса могут быть нестойкими, спонтанно уменьшаться и даже исчезать, типична постепенная тенденция к распространению болей вверх по позвоночнику.
При осмотре больного в первое время может не быть каких-либо изменений, кроме болей при крайних движениях в том или ином отделе позвоночника, сглаженности поясничного лордоза, ограничений движений в нескольких направлениях и гипотрофии околопозвоночных мышц. Болезненности при пальпации остистых отростков позвонков и паравертебральных мышц, как правило, не отмечают. Фиксированные контрактуры позвоночника (кифоз шейного и гиперкифоз грудного отдела), атрофия мышц спины развиваются обычно только в поздних стадиях заболевания. Сколиоз позвоночника не типичен.
Со временем (обычно медленно) боли распространяются на грудной и шейный отделы позвоночника, вызывая ограничение движений. Болевые ощущения н грудном отделе позвоночника вследствие воспаления рёберно-позвоночных суставов могут иррадиировать в (рудную клетку, а также усиливаться при кашле и чиханье.
Развитие анкилозирования позвоночника обычно приводит к стиханию болевого синдрома. Однако даже при наличии рентгенологической картины «бамбуковой палки» воспалительный процесс может продолжаться. Кроме того, в более поздних стадиях спондилита причиной болей могут стать такие осложнения, как компрессионные переломы позвонков и их дужек, возникающие при незначительных травмах (падения), причём обычно в тех сегментах, которые находятся между анкилозированными позвонками. Переломы дужек трудно диагностировать на обычных рентгенограммах, но они отчётливо видны на томограммах.
Дополнительным источником болей в шее, ограничений движений в шейном отделе позвоночника могут быть подвывихи в срединном атлантоосевом суставе. Они развиваются вследствие деструкции сустава между передней дугой атланта и зубом осевого позвонка и связочного аппарата этой области и характеризуются смещением осевого позвонка кзади (редко вверх), что может приводить к сдавлению спинного мозга с появлением соответствующих неврологических симптомов,
[13], [14], [15]
Болезнь Бехтерева: симптомы сакроилеита
Сакроилеит обязательно развивается при болезни Бехтерева (описаны лишь единичные исключения) и у большинства больных протекает бессимптомно. Примерно 20 43% взрослых пациентов беспокоят своеобразные ощущения данного поражение альтернирующие (перемещающиеся с одной стороны на другую в течение одного или нескольких дней) боли в области ягодиц, подчас сильные, приводящие к хромоте. Эти симптомы болезни Бехтерева длятся обычно недолго (недели, редко месяцы) и проходит самостоятельно. При осмотре можно обнаружить локальную болезненность в проекции крестцово-подвздошных суставов, но этот физикальный признак, также как и различные тесты, предлагавшиеся ранее для клинической диагностики сакроилеита (тесты Кушелевского и другие), ненадёжны.
Решающее значение в диагностике сакроилеита имеет обычная рентгенография. Предпочтительнее делать обзорный снимок таза, поскольку в этом случае удается одновременно оценить состояние тазобедренного суставов, лобкового симфиза и других анатомических структур, изменения которых могут способствовать выявлению и дифференциальной диагностике заболевания.
[16], [17], [18]
Болезнь Бехтерева: симптомы артрита
Периферический артрит на протяжении всего заболевания отмечают более чем у 50% пациентов. Примерно у 20% больных (особенно у детей) может начинаться с периферического артрита.
Возможно поражение любого количества любых суставов, однако чаще обнаруживают моноартрит или несимметричный олигоартрит нижних конечностей, преимущественно коленных, тазобедренных и голеностопных суставов. Менее часто отмечают воспалительный процесс в височно-нижнечелюстных, грудино-ключичных, грудино-рёберных, рёберно-позвоночных, плюснефаланговых и плечевых суставах, но данные симптомы болезни Бехтерева также считают характерными для заболевания. Особенностью заболевания (и других серонегативных спондилоартритов) является вовлечение в патологический процесс хрящевых соединений (симфизы). Поражение лобкового симфиза, проявляющееся клинически редко (хотя иногда очень ярко), обычно диагностируют только при рентгенологическом исследовании.
Симптомы артрита при болезни Бехтерева, не имеющий характерных морфологических особенностей (в том числе и со стороны ликвора), могут начинаться остро, напоминая реактивный артрит. Чаще отмечают хроническое, упорное течение артрита, но известны и спонтанные ремиссии. В целом же артрит у больных характеризуется меньшей скоростью прогрессирования, развития деструкции и функциональных нарушений, чем, например, при РА.
Тем не менее периферический артрит любой локализации может стать серьёзной проблемой для больного вследствие выраженных болей, разрушения суставных поверхностей и нарушений функции. Наиболее прогностически неблагоприятным считают коксит, нередко двусторонний. Он чаще развивается у заболевших в детском возрасте. Поначалу возможно малосимптомное и даже бессимптомное поражение этого сустава. По данным УЗИ, выпот в тазобедренных суставах у больных возникает чаще, чем клинические проявления коксита. Имеются рентгенологические особенности коксита: редкое наличие околосуставного остеопороза и краевых эрозий, развитие краевых остеофитов головки, появляющихся как в комбинации с сужением суставной щели и кистами головки бедренной кости и/или вертлужной впадины, так и изолированно. Возможно формирование костного анкилоза, что редко происходит при кокситах другой этиологии.
Периферический артрит часто сочетается с энтезитами. Это особенно характерно для области плечевого сустава, где симптомы энтезитов в местах прикрепления мышц вращающей манжеты плеча к бугоркам плечевой кости (с развитием краевых эрозий и костной пролиферации) могут превалировать над симптомами артрита плечевого сустава.
[19], [20], [21]
Болезнь Бехтерева: симптомы энтезита
Симптомы воспаления энтезисов при заболевании закономерно. Локализация энтезитов может быть различной. Клинически отчётливо энтезиты проявляются обычно в области пяток, локтевых, коленных, плечевых и тазобедренных суставов. В воспалительный процесс может вовлекаться подлежащая кость (остит) с развитием эрозий и последующей оссификацией и костной пролиферацией или он может распространяться на сухожилия (например, тендинит пяточного сухожилия) и их оболочки (теносиновит сгибателей пальцев с появлением клинической картины дактилита), апоневрозы (подошвенный апоневрозит). капсулу суставов (капсулит) или расположенные рядом синовиальные сумки (бурсит, например, в области большого вертела бедренной кости). Возможно и субклиническое течение энтезопатий, что характерно для поражения энтезисов межостистых связок позвоночника, сухожилий мышц, прикрепляющихся к крыльям подвздошных костей.
Хронический патологический процесс в области энтезисов, сопровождающийся деструкцией подлежащей костной ткани, а затем избыточным костеобразованием, нежит в основе появления таких своеобразных рентгенологических изменений, свойственных заболеванию (и другим серонегативным спондилоартритам), как внесуставное эрозирование кости, субхондральный остеосклероз, костная пролиферации («шпоры») и периостит.
При заболевании наблюдают поражение других органов и систем, среди которых наиболее часто отмечают увеит, изменения аорты и сердца.
[22], [23], [24]
ilive.com.ua
Болезнь Бехтерева (анкилозирующий спондилоартрит) — cимптомы и лечение. Журнал Медикал
Международное название болезни Бехтерева — анкилозирующий спондилоартрит. Заболевание представляет собой воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения. Количество больных составляет 0,5-2% в разных странах. Преимущественно подвержены молодые мужчины, чаще 15 — 30 лет. Соотношение мужчин и женщин 9:1. Возникает в молодом возрасте, чаще у мужчин, у женщин протекает значительно легче. Преимущественно поражает позвоночник и крестцово-подвздошные сочленения, крупных суставов нижних конечностей. Может поразить радужную оболочку глаза (Iritis). Не обязательно, что у одного пациента будут иметь место все перечисленные локализации воспаления, встречается самое разное сочетание воспалительных симптомов.
Причины болезни Бехтерева обусловлены генетически (наследуется определённая особенность иммунной системы). Имеет значение наличие хронических инфекций (в основном кишечника и мочевыводящих путей). Провоцирующим фактором выступают обычно кишечные, половые инфекции, стрессы и травмы опорно-двигательного аппарата.
На сегодняшний день считается, что данное заболевание возникает в связи с неправильной работой иммунной системы. В связи с этим анкилозирующий спондилит называют аутоиммунным заболеванием (autos — от греческого корня «само»). В крестцово-подвздошных сочленениях находится особенно высокая концентрация ФНО-a, который находится в непосредственном эпицентре заболевания и играет центральную роль. Его можно в большей степени считать виновником того, что позвоночник из-за хронического воспалительного процесса становится тугоподвижным и неработоспособным. Вследствие этого нет эффективных способов лечения болезни Бехтерева. Полностью вылечить её невозможно, но с помощью различных лекарственных препаратов, лечебной физкультуры и физиотерапевтических процедур можно приостановить развитие болезни и значительно улучшить качество жизни больного.
Диагностика болезни Бехтерева часто тоже связана с определёнными проблемами. Анкилоз суставов, который свидетельствует об этой болезни, можно различить на рентгенограммах, только когда болезнь достигла второй стадии. На первой стадии болезнь Бехтерева можно выяснить с помощью магнитно-резонансной томографии, которую, к сожалению, редко проводят.
В далеко зашедших формах диагностика затруднений не вызывает. Но главная проблема людей, страдающих болезнью Бехтерева, это поздно выставленный диагноз. Поэтому уделим основное внимание проявлениям болезни и отличию её от других именно на ранних стадиях.
На что же стоит обратить внимание?
— Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.
— Упорные боли в пяточных костях у молодых людей.
— Боль и скованность в грудном отделе позвоночника.
— Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Не всегда болезнь начинается с позвоночника, она может начаться и с суставов рук и ног (напоминая ревматоидный артрит), с воспалительного заболевания глаз, с поражения аорты или сердца. Иногда встречается медленное прогрессирование, когда болезненность практически не выражена, болезнь выявляется случайно при рентгенологическом обследовании.
Со временем ограничение подвижности позвоночника нарастает, затруднены и болезненны наклоны в сторону, вперёд, назад, отмечается укорочение позвоночника. Глубокое дыхание, кашель, чихание также могут вызывать боли. Покой и неподвижность увеличивают боли и скованность, а движение и умеренная физическая активность — уменьшают. При отсутствии лечения может наступить полная обездвиженность позвоночника, больной приобретает позу «просителя» (руки согнуты в локтях, спина сутулая, голова наклонена, ноги немного согнуты в коленях).
Коварство болезни Бехтерева заключается в том, что без должного лечения и регулярных занятий лечебной физкультурой у больного постепенно фиксируются все суставы, и он оказывается прикованным к кровати. Кроме того, у болезни Бехтерева есть ряд сопутствующих заболеваний. Чаще всего воспаляются глаза, вследствие ограничений движения в грудной клетке развивается туберкулёз легких, частый приём сильнодействующих лекарств ведёт к язвенной болезни. Однако, несмотря на всё это, больные болезнью Бехтерева — это, по большей части, волевые и жизнерадостные люди. Они становятся таковыми, даже если до болезни не отличались оптимизмом. Болезнь Бехтерева заставляет человека собирать волю в кулак, регулярно заниматься физкультурой, ценить каждый день, в котором он может быть полноценным членом общества.
Как и от каких заболеваний нужно отличать болезнь Бехтерева?
В первую очередь необходимо отличить от дегенеративных заболеваний позвоночника (ДЗП) — ОСТЕОХОНДРОЗ, СПОНДИЛЁЗ. Диагностике поможет знание следующего:
1. Болезнь Бехтерева в основном развивается у молодых мужчин, а ДЗП, несмотря на тенденцию к «омоложению» их в последнее время всё же преимущественно возникают после 35-40 лет.
2. При болезни Бехтерева боли усиливаются в состоянии покоя или при длительном пребывании в одной позе, особенно во второй половине ночи. При ДЗП, наоборот, боли возникают или усиливаются после физической нагрузки в конце рабочего дня.
3. Один из ранних признаков болезни Бехтерева — напряжение мышц спины, постепенная их атрофия и тугоподвижность позвоночника. При ДЗП ограничение движения наступает на высоте боли и развития радикулита, при снятии боли подвижность позвоночника восстанавливается.
4. Ранние характерные для болезни Бехтерева рентгенологические изменения в крестцово-подвздошных суставах позвоночника не встречаются при ДЗП.
5. При болезни Бехтерева часто наблюдается повышение СОЭ в анализе крови, другие положительные биохимические признаки активности процесса, чего не бывает при ДЗП.
Часто поражения периферических суставов проявляются раньше поражения позвоночника, поэтому необходимо отличать начальную форму болезни Бехтерева также от ревматоидного артрита. Здесь нужно помнить:
1. РА чаще страдают женщины (75% случаев).
2. Для РА характерно симметричное поражение суставов (преимущественно суставов кисти), что редко встречается при болезни Бехтерева.
3. Сакроилеит (воспаление крестцово-подвздошных суставов), поражение грудиноключичных и грудинорёберных сочленений исключительно редко встречаются при РА, а для болезни Бехтерева весьма характерны.
4. Ревматоидный фактор в сыворотке крови встречается у 80% больных РА и лишь у 3-15% больных болезнью Бехтерева.
5. Подкожных ревматоидных узелков, встречающихся при РА в 25% случаев, не бывает при болезни Бехтерева.
6. HLA-27 (специфический антиген, обнаруживающийся при исследовании крови) характерен только для болезни Бехтерева.
Как лечить болезнь Бехтерева?
Современная медицина использует три основных метода лечения болезни Бехтерева. Это подавление иммунной системы, которая, предположительно, провоцирует болезнь. Это гормонотерапия — введение искусственно синтезированных гормонов кортикостероидов, борющихся с воспалительным процессом в суставах. И физиотерапия, применяемая в комплексе с лекарственными препаратами.
Лечение должно быть комплексным, продолжительным, этапным (стационар — санаторий — поликлиника). Используются нестероидные противовоспалительные средства, глюкокорикоиды, при тяжёлом течении иммунодепрессанты. Широко применяются физиотерапия, мануальная терапия, лечебная гимнастика. Лечебная гимнастика должна проводиться дважды в день по 30 минут, упражнения подбирает врач индивидуально. Помимо этого нужно научиться мышечному расслаблению. Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуется глубокое дыхание. В начальной стадии важно не допустить развитие порочных поз позвоночника (поза гордеца, поза просителя). Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц. Постель должна быть жёсткой, подушку следует убрать.
Заболевание это прогрессирующее, но при грамотной терапии противостоять ему можно. Главная задача — задержать развитие болезни, не дать ей продвинуться. Поэтому необходимо регулярно проходить осмотры ревматолога, а при обострениях ложиться в стационар. Целью является снятие боли и разработка тугоподвижности позвоночника.
Конечно, болезнь Бехтерева — очень серьёзное заболевание, и цель статьи ни в коем случае не призыв к самолечению. Знания должны лишь направить на внимательное отношение к собственному здоровью и помочь избежать грозных последствий этой болезни.
Причины возникновения болезни Бехтерева
Причины возникновения болезни Бехтерева (анкилозирующего спондилоартрита) наукой до сих пор точно не установлены. Однако учёные вывели зависимость между этой болезнью и наличием у человека антигена HLA B27. Это не значит, что наличие данного антигена рано или поздно ведёт к развитию болезни, но свидетельствует о генетической предрасположенности. Существует теория, согласно которой антиген HLA B27 придаёт схожесть суставным тканям людей-носителей гена с определёнными видами инфекций. Когда носитель гена подхватывает какую-либо инфекцию, иммунная система организма вырабатывает антитела, чтобы с ней бороться. Антитела уничтожают инфекцию, привнесённую извне, после чего «атакуют» суставы, приняв их за инфекцию. Впрочем, это одна из гипотез.
Доподлинно известно только то, что антиген HLA B27 имеется у всех, заболевших болезнью Бехтерева. Но не все носители этого гена обязательно заболевают болезнью Бехтерева. Существует определённых механизм, запускающий программу болезни. Это может быть инфекционное заболевание, даже банальная простуда, перенесённая на ногах. К развитию болезни Бехтерева может привести случайная травма или постоянные стрессы.
Как это ни странно, изучением болезни Бехтерева и причин её возникновения в мире практически никто не занимается. Немногочисленные исследования редко дают новые знания об этой болезни. Из последних исследований можно вспомнить только проведённые опыты на мышах, которые показали, что болезнь, похожая на болезнь Бехтерева, у этих грызунов возникает при сочетании трёх факторов: наличия антигена HLA B27, инфекции извне и наличии Т-лимфоцитов в крови. Если же мышь содержалась в стерильных условиях, либо у неё был удалён тимус — орган, отвечающий за производство Т-лимфоцитов, болезнь не развивалась.
В силу того, что не изучен механизм развития болезни Бехтерева, сложно говорить о какой-либо профилактике. Очевидно, что людям-носителям антигена HLA B27 следует внимательнее следить за своим здоровьем, избегать травмоопасных ситуаций, вовремя лечить инфекционные заболевания. Люди, у которых уже имеется болезнь Бехтерева, могут только предупреждать осложнения и тормозить развитие спондилоартрита путём постоянной терапии, занятий лечебной физкультурой, санаторно-курортным лечением.
Боль в суставах — смптом болезни Бехтерева
Болезнь Бехтерева (анкилозирующий спондилоартрит) не развивается бессимптомно, однако первые проявления этого заболевания часто пропускают не только врачи, но и пациенты. Первые и наиболее общие симптомы — это боли в области крестца, которые часто принимают за радикулит, постоянное чувство усталости и боли в суставах. Более специфичным является так называемый «утренний» синдром, когда, проснувшись после ночного сна, человек в течение некоторого времени не может пошевелить конечностями. Неподвижность в суставах обычно проходит через полчаса.
Боли в суставах характерны для многих болезней, однако анкилозирующий спондилоартрит отличает тот факт, что в данном случае боль не устраняется отдыхом для сустава. Наоборот, облегчение могут принести физические упражнения.
Болезнь Бехтерева может протекать в трёх формах: центральной, ризомелической и периферической. При первых двух формах симптомами являются боли в позвоночнике, развивающаяся сутулость, невозможность выпрямиться самостоятельно. При периферической форме болезнь начинается с поражения коленных и голеностопных суставов. Распухшие коленные суставы — один из поводов заподозрить болезнь.
Ночные боли — ещё один симптом болезни. Обычно они усиливаются ближе к утру. Днём, после полудня, могут практически совсем исчезать.
О болезни Бехтерева могут свидетельствовать симптомы не только со стороны суставов, но и других органов и систем организма. Частым сопутствующим симптомом является воспалительный процесс в органах зрения. У больных анкилозирующим спондилоартритом наблюдаются проблемы со стороны органов дыхания за счёт нарушения формы грудной клетки.
По мере развития заболевания происходит изменение осанки больного за счёт исчезновения физиологических изгибов позвоночника. Поясница становится неестественно прямой, человек теряет способность прогибаться не только вперёд-назад, но и в стороны (этот признак помогает врачам отличать больных болезнью Бехтерева от больных тяжёлой формой остеохондроза). Далее поражаются корневые суставы — тазобедренные и плечевые. Обычно болезнь «идёт» снизу вверх, поэтому последними поражаются и утрачивают подвижность позвонки шейного отдела.
Воспалительные процессы в суставах часто сопровождаются незначительным повышением температуры и повышенным СОЭ в крови.
Диагностика болезни Бехтерева
Диагностические признаки болезни Бехтерева:
По рекомендации института ревматологии РАМН, 1997
1. Боль в поясничной области, не проходящая в покое, облегчающаяся при движении и длящаяся более 3 мес.;
2. Ограничение подвижности в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях;
3. Ограничение дыхательной экскурсии грудной клетки относительно нормальных величин сообразно возрасту и полу;
4. Двусторонний сакроилеит II-IV стадии.
Диагноз считается достоверным, если у больного имеется четвертый признак в сочетании с любым другим из первых трех.
Диагноз анкилозирующий спондилоартрит (болезнь Бехтерева) ставится зачастую только тогда, когда болезнь уже перешла в запущенные или тяжёлые формы. Связано это отчасти с малой изученностью заболевания, отчасти с общностью первых его симптомов. Часто врачи путают болезнь Бехтерева с другими заболеваниями суставов, ранние признаки часто списываются на остеохондроз.
При подозрении на болезнь Бехтерева обязательно проводится рентгеновское исследование. Этот способ диагностики по-прежнему остаётся самым распространённым и считается самым надёжным. Больному делается снимок области таза. Изменения в крестцово-подвздошных суставах для врача — повод заподозрить болезнь Бехтерева. На первой стадии заболевания на снимке будет заметно расширение суставной щели, нечёткость контуров сочленений. На второй стадии на снимке будут заметны единичные эрозии суставной ткани. На третьей — частичный анкилоз (фиксация) крестцово-подвздошных сочленений. Четвёртая стадия — это ярко выраженный полный анкилоз.
Однако изменения в суставах на ранних стадиях заболевания не всегда видны на рентгенограммах. Более чувствительный в этом отношении метод — магнитно-резонансная томография. К сожалению, в городах России таких аппаратов немного, и подобные исследования проводятся крайне редко.
При подозрении на болезнь Бехтерева проводится исследование на наличие у человека антигена HLA В27, так как его наличие говорит о наследственной предрасположенности к болезни Бехтерева. Этот антиген обычно выявляется у 80-90 процентов больных.
Дополнительным признаком наличия болезни может служить повышенное СОЭ. Но данный метод диагностики может применяться только в комплексе с другими, так как высокий показатель СОЭ говорит только о том, что в организме протекает воспалительный процесс. Совсем не обязательно этот процесс идёт именно в суставах, как при болезни Бехтерева. Для болезни Бехтерева характерен показатель СОЭ 30-60 мм/ч.
Диагноз анкилозирующий спондилоартрит врач ставит на основании данных рентгенологического исследования и клинических проявлений — постоянных болей в пояснице, длящихся не менее трёх месяцев, наличия синдрома утренней неподвижности, исчезающего после физических упражнений, ограничения подвижности в нижних отделах позвоночника, не соответствующем возрасту ограничении дыхательной экскурсии.
Лечение болезни Бехтерева
Лечение: лечебная гимнастика, занятия спортом, физиотерапия для избежания неправильных позиций или тугоподвижности позвоночника и суставов. Следует сохранять правильную осанку — это не позволит позвоночнику зафиксироваться в нежелательном положении. Сидеть следует ровно, с максимальным разгибанием в поясничном отделе позвоночника. Спать на ровной поверхности и не слишком мягкой постели, а на ранних стадиях — без подушки и валика под голову, чтобы не усиливать шейный лордоз, или на животе без подушки. В более продвинутых стадиях, если вы спите на спине, пользоваться тонкой подушкой или подкладывать валик под шею, стараясь держать во сне ноги прямыми. В развернутой стадии болезни противопоказан бег, контактные виды спорта, статическая нагрузка на позвоночник, но полезно плавание.
Новые медикаменты направленного действия нейтрализуют негативно действующие медиаторы, таким образом, останавливают воспалительную цепную реакцию. Эти препараты воспринимаются организмом больного, как естественные белковые вещества, и на их основании относятся к группе лекарств под названием «биологические средства». Появление этих лекарств является результатом интенсивных биотехнологических исследований, то есть, они не имеют ничего общего с гомеопатией или альтернативными методами лечения. Второе их название — «блокаторы ФНО-a», и одним из них является инфликсимаб или Ремикейд.
Инфликсимаб (Ремикейд) хорошо зарекомендовал себя при лечении пациентов, страдающих болезнью Бехтерева. Поэтому с 1999/2000 года данный препарат допущен к использованию в качестве терапевтического средства. Этот препарат блокирует именно те патологические механизмы, которые вызывают воспалительный процесс и способствуют его дальнейшему развитию, не затрагивая другие важные защитные процессы в организме. Поэтому достигается эффект, которого не удавалось или редко удавалось добиться с помощью имеющихся в распоряжении лекарственных средств: эффективного препятствования дальнейшему развитию воспалению и тем самым сохранению подвижности позвоночника и суставов.
По мнению экспертов, эффективное подавление воспалительного процесса с помощью препарата инфликсимаб (Ремикейд) может предположительно предотвращать внушающее страх анкилозирование позвоночника, происходящее при болезни Бехтерева.
В большинстве случаев приходится использовать нестероидные противовоспалительные препараты: делагил, плаквенил или сульфосалазин (дозировки подбирает врач).
Кроме медикаментозной терапии больному следует обеспечить: достаточный сон в правильном положении, эмоциональный комфорт, оптимальную двигательную активность, отсутствие очагов хронический инфекции, постоянные занятия физкультурой, Ежегодное санаторно-курортное лечение. Полезны дозированные закаливающие процедуры. Крайне осторожно может применяться мануальная терапия, лечебный массаж (места прикрепления сухожилий лучше не массировать).
Стоит воздержаться от физиопроцедур во время обострения.
Следует уяснить: болезнь Бехтерева останется с больными навсегда. А вот качество жизни и фаза заболевания (ремиссия или обострение) зависит от правильного лечения.
Физиотерапия
Физиотерапевтические процедуры для больных с болезнью Бехтерева применяются обычно в совокупности с лекарственной терапией, во время санаторно-курортного лечения и для продления периодов ремиссии. Самыми распространёнными физиотерапевтическими процедурами являются магнитотерапия, теплолечение и криотерапия. Врачи расходятся во мнениях относительно эффективности каждого из этих средств, как, впрочем, и сами пациенты.
Меньше всего нареканий вызывает магнитотерапия. Лечение магнитным полем почти всегда приносит больным болезнью Бехтерева хотя бы кратковременное облегчение. В связи с тем, что многим больным трудно ездить в поликлинику на процедуры, ими часто приобретаются аппараты для проведения магнитотерапии в домашних условиях.
Лечение теплом тоже легко проводить в домашних условиях, однако, практика показывает, что в отдельных случая грелки или аппликации парафина на больные суставы могут вызвать ещё большее воспаление. Положительный эффект даёт баня, но горячая ванна может усилить опухоль суставов.
Больше всего споров ведётся вокруг криотерапии, то есть лечении холодом. Скорее всего, это связано с резким ухудшением общего состояния больного, которое почти всегда отмечается после проведения сеанса криотерапии. Многие врачи сразу предупреждают пациентов, что после первого сеанса могут воспалиться все суставы. Но это не значит, что криотерапия приносит только вред. У ряда пациентов после недели приёма процедур наступало значительное улучшение.
Во время санаторно-курортного лечения больным болезнью Бехтерева прописывают хлоридно-натриевые ванны, оказывающие противовоспалительное и болеутоляющее действие, а также бишофитные ванны.
Массаж и мануальная терапия также применяются для лечения анкилозирующего спондилоартрита, когда болезнь находится в стадии ремиссии. Почти все врачи склоняются к мнению, что массаж не должен быть интенсивным, это может только спровоцировать воспалительный процесс. С этим мнением спорит народная медицина. Известны случаи, когда состояние больных болезнью Бехтерева значительно улучшалось после курсов жёсткого массажа, проведённого народными целителями, не признанными официальной медициной.
Из всего вышесказанного следует, что ни по одному физиотерапевтическому методу лечения болезни Бехтерева нет однозначного мнения, и больному приходится при выборе полагаться на собственную интуицию и реакции собственного организма.
Кортикостероиды в лечении болезни Бехтерева
Кортикостероидные гормоны вырабатываются надпочечниками человека как ответ организма на какой-либо воспалительный процесс. Достаточно давно, в 1949 году, учёные нашли способ искусственно синтезировать эти гормоны и в повышенных дозах вводить больному для снятия воспалительного процесса. Широкое распространение такая терапия нашла для лечения больных болезнью Бехтерева. Однако в скором времени оказалось, что кортикостероиды, снимая воспаление в суставах, имеют ряд отрицательных воздействий на организм. Как любые гормональные средства, искусственно полученные кортикостероидные гормоны вызывают привыкание, физическое и психическое. При регулярном приёме кортикостероидов, организм человека перестаёт вырабатывать данный гормон сам, надпочечники атрофируются. Лишний вес, появление волос на лице, язвенная болезнь желудка — вот далеко не все негативные последствия длительного приёма кортикостероидов. Весьма опасным для больных с болезнью Бехтерева является остеопороз, вызываемый приёмом кортикостероидов. Повышенная хрупкость костей ведёт к переломам, а вынужденная неподвижность из-за гипса может стать для больных анкилозирующим спондилоартритом роковой.
Однако, несмотря на все риски, лечение кортикостероидными гормонами может дать значительный лечебный эффект и улучшить состояние больного. Поэтому, вопрос об оправданности применения кортикостероидов в каждом случае должен решаться индивидуально. Необходимо вовремя предупреждать или хотя бы минимизировать вредные последствия применяемых препаратов. Так, препараты в виде таблеток, например, преднизолон, принимают в одно и то же время, обильно запивая обволакивающими желудок жидкостями — киселём или кефиром, для снижения вредного воздействия на желудок. Если гормоны вводятся с помощью инъекций, больному следует сосредоточить усилия на профилактике остеопороза, то есть побольше времени уделять лечебной физкультуре. Во время движения в кости поступает больше кальция, укрепляющего их.
Если воспаление сосредоточено в каком-то одном суставе, часто применяют местные вливания препаратов, содержащих кортикостероиды. Например, депомедрола или кеналога. Эти инъекции, как правило, разовые, они приносят временное, но существенное облегчение. Кроме того, разовое введение препарата не вызывает побочных эффектов.
Прогноз
Современная медицина предлагает способы если не вылечить, то хотя бы задержать развитие болезни с помощью различных медицинских препаратов. У многих из них есть серьёзные побочные эффекты, и некоторые пациенты предпочитают прибегать к средствам народной медицины: травам, массажам, бане.
Течение болезни сопровождается сменой воспалительных фаз и фаз ремиссии. Во время ремиссии больной испытывает значительное облегчение, однако официальная статистика не знает случаев полного выздоровления.
Лечение болезни Бехтерева стволовыми клетками
Болезнь Бехтерева – заболевание, связанное с воспалением суставов осевого скелета (межпозвонковых, реберно-позвоночных, крестцово-подвздошных) и вовлечением в процесс внутренних органов (сердце, аорта, почки).
Болезнь Бехтерева имеет склонность к хроническому прогрессирующему течению. Классический случай запущенного воспаления позвоночника был у Николая Островского: неподвижность и слепота. В среднем в России болезнью Бехтерева болеет примерно 3 человека из тысячи.
Болезнь Бехтерева развивается в результате скрытых инфекций у людей, которые имеют наследственную предрасположенность и определенные генетические особенности. При болезни Бехтерева воспаление изначально затрагивает место соединения крестца и подвздошных костей; затем распространяется на поясничный отдел позвоночника и «ползет» вверх по всему позвоночнику. В дальнейшем воспалительный процесс может захватывать любые суставы тела — от тазобедренных до суставов пальцев.
Воспаление суставов при болезни Бехтерева во многих случаях можно легко подавить с помощью лекарственных средств. Гораздо хуже, что при болезни Бехтерева происходит «окостенение» связок позвоночника, его межпозвонковых суставов и дисков. Идет постепенный процесс «сращения» позвонков между собой, позвоночник теряет свою гибкость и подвижность.
Симптомы болезни Бехтерева, поначалу могут очень напоминать симптомы остеохондроза. Пациент жалуется на боли в области поясницы. Позже к поясничным болям добавляется припухание и болезненность одного или нескольких суставов, ярко выраженная утренняя скованность поясницы, исчезающая к обеду.
Болезнь Бехтерева чаще всего начинается в молодом возрасте пациента, в 20 — 30 лет. У половины больных уже в самом начале заболевания можно обнаружить воспаление глаз (их покраснение и чувство «песка в глазах»), повышенную температуру тела и снижение веса.
Но главным признаком болезни Бехтерева является нарастающая тугоподвижность позвоночника и ограничение подвижности грудной клетки при дыхательных движениях. Больной человек двигается так, словно вместо позвоночника у него вставлена палка, — наклоняться и поворачиваться больному приходится всем телом.
Болезнь Бехтерева опасна не только тем, что со временем обездвиживает весь позвоночник и суставы, но и своими осложнениями. Из таких осложнений наибольшую опасность представляет поражение сердца и аорты, возникающее у 20% больных и проявляющееся одышкой, болью за грудиной и перебоями в работе сердца. У трети больных развивается амилоидоз — перерождение почек, приводящее к хронической почечной недостаточности. Уменьшение подвижности грудной клетки способствует заболеваниям легких.
Первое и самое главное правило – лечение болезни Бехтерева стволовыми клетками нужно начинать при появлении первых ее симптомов, пока еще не произошло «окостенение» всего позвоночника и воспаленных суставов.
Действие введенных стволовых клеток для лечения болезни Бехтерева направлено на приостановку «окостенения» связок позвоночника, его межпозвонковых суставов и дисков. А также на предотвращение процесса «сращения» позвонков между собой, восстановления его гибкости и подвижности.
После лечения болезни Бехтерева стволовыми клетками значительно увеличивается объем движений в суставах и позвоночнике, уменьшаются боли, а вовремя начатое лечение стволовыми клетками позволит избежать поражений сердца и аорты, почек и легких.
Необходимо заметить, что в совокупности с лечением болезни Бехтерева стволовыми клетками, особенно важное место занимает лечебная гимнастика. При болезни Бехтерева в полном объеме используются различные наклоны, повороты тела во все стороны, вращения суставов и т.д. Такие энергичные и высокоамплитудные движения должны препятствовать сращению позвонков и «окостенению» связок позвоночника.
Заниматься необходимо ежедневно как минимум по 30 — 40 минут. Причем желательно не пропустить ни одного дня! Пациент должен понимать, что каждый потерянный день дарит болезни безвозвратно частицу сустава или крохотный кусочек позвоночника, который костенеет и никогда больше не обретет подвижность!
По отзывам о лечении болезни Бехтерева стволовыми клетками улучшение наблюдается только в половине случаев и только при начальной стадии заболевания.
medicalj.ru
Болезнь Бехтерева — лечение, симптомы у женщин и мужчин
Краткая характеристика заболевания
Болезнь Бехтерева представляет собой воспаление межпозвоночных суставов. В результате развития болезни они сращиваются, что существенно ограничивает свободу движения позвоночника. В международной медицинской практике данное заболевание носит название «анкилозирующий спондилоартрит». В разных странах от него страдают от 0,5 до 2% населения. Мужчины, особенно в молодом возрасте, заболевают намного чаще женщин (на данный момент на 10 случаев диагностированной болезни Бехтерева приходится 8 мужчин и только 2 женщины).
Причины появления болезни до конца не изучены. Исследователи полагают, что большую роль в этом процессе играют генетические факторы и хронические инфекции, поражающие желудочно-кишечный тракт. Кроме того, болезнь Бехтерева у женщин и мужчин провоцируется половыми инфекциями, стрессами и травмами опорно-двигательного аппарата. Легкие формы заболевания не вызывают серьезных осложнений. Иная ситуация складывается, если у человека диагностируется запущенная болезнь Бехтерева – инвалидность в данном случае практически неизбежна. Заметим также, что есть определенные проблемы с постановкой правильного и, что самое главное, своевременного диагноза. Обычно люди не обращают внимания на неприятные симптомы и обращаются к врачу слишком поздно, когда лечение воспалительного процесса не имеет практически никакого эффекта.
Болезнь Бехтерева – симптомы заболевания
- боли в крестцово-подвздошной области, скованность суставов – нередко боль распространяется на нижние конечности и отдается в ягодицы, причем она значительно усиливается во второй половине ночи, из-за чего люди не могут нормально выспаться;
- сильные боли в пяточных костях, не проходящие с течением времени;
- боль и чувство скованности в области грудного отдела позвоночника;
- при исследовании образцов крови у больного человека обнаруживают значительное повышение СОЭ.
Данные симптомы далеко не всегда являются признаками болезни Бехтерева, но, если они держатся свыше одного месяца, следует немедленно обратиться к ревматологу. В некоторых случаях первые боли появляются не в области позвоночника, а в суставах рук и ног. При этом они очень напоминают ревматоидный артрит. Кроме того, болезнь Бехтерева может начинаться с воспалительного заболевания глаз, поражения сердца или аорты. Медленное прогрессирование болезни встречается крайне редко. В большинстве же случаев воспалительный процесс развивается достаточно бурно и в течение коротко промежутка времени поражает практически весь позвоночник.
По мере развития болезни ограниченность подвижности суставов нарастает, появляются укорочение позвоночника, сильные боли при самых простых движениях, например, наклонах в сторону. Также у пациентов отмечаются трудности с дыханием, резкие боли при кашле или чихание. Многие люди стремятся избавиться от неприятных ощущений и для этого стараются вести спокойный образ жизни, ограничивают физическую активность, не подозревая о том, что эти меры только способствуют прогрессированию воспаления суставов. Если у человека обнаружена болезнь Бехтерева, лечение строится на активном образе жизни и умеренных физических нагрузках. В противном случае, может наступить полная обездвиженность позвоночника и человек навсегда приобретает необратимые изменения тела (наклоненная голова, согнутые в локтях руки, искривленная осанка).
Болезнь Бехтерева – лечение заболевания
 Затормозить развитие неподвижности грудной клетки помогает глубокое дыхание и активные виды спорта, укрепляющие мышцы спины и ягодиц, например, ходьба на лыжах или плавание. Очень желательно отказаться от мягкой постели и подушки, поскольку жесткий матрац предотвращает появление сильных болей в позвоночнике во второй половине ночи. По причине того, что болезнь Бехтерева, симптомы которой все чаще проявляются у молодых людей, носит прогрессирующий характер – бороться с ней достаточно трудно. Главная задача и врача, и пациента – остановить развитие воспаления, не дать ему продвинуться на еще здоровые суставы. Задача эта очень сложная, но выполнимая. Помните о том, при постановке диагноза болезнь Бехтерева, лечение не просто избавляет вас от болей, а гарантирует высокий уровень жизни, снимает симптомы тугоподвижности позвоночника. Именно по этой причине недопустимо заниматься самолечением на любой стадии заболевания.
Затормозить развитие неподвижности грудной клетки помогает глубокое дыхание и активные виды спорта, укрепляющие мышцы спины и ягодиц, например, ходьба на лыжах или плавание. Очень желательно отказаться от мягкой постели и подушки, поскольку жесткий матрац предотвращает появление сильных болей в позвоночнике во второй половине ночи. По причине того, что болезнь Бехтерева, симптомы которой все чаще проявляются у молодых людей, носит прогрессирующий характер – бороться с ней достаточно трудно. Главная задача и врача, и пациента – остановить развитие воспаления, не дать ему продвинуться на еще здоровые суставы. Задача эта очень сложная, но выполнимая. Помните о том, при постановке диагноза болезнь Бехтерева, лечение не просто избавляет вас от болей, а гарантирует высокий уровень жизни, снимает симптомы тугоподвижности позвоночника. Именно по этой причине недопустимо заниматься самолечением на любой стадии заболевания.
Осложнения, проявляющиеся при воспалении суставов
Наибольшую опасность представляет запущенная болезнь Бехтерева. Инвалидность на поздних стадиях заболевания практически неизбежна, причем необратимые изменения касаются не только позвоночника и осанки, но и других органов. В частности, у 20% больных поражается аорта и сердечнососудистая система. Проявляется это в виде постоянной одышки, болей за грудиной, перебоев в работе сердца. Также у пациентов часто наблюдает почечная недостаточность, являющаяся следствием амилоидоза – перерождения почек.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Наши почки способны очистить за одну минуту три литра крови.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
www.neboleem.net