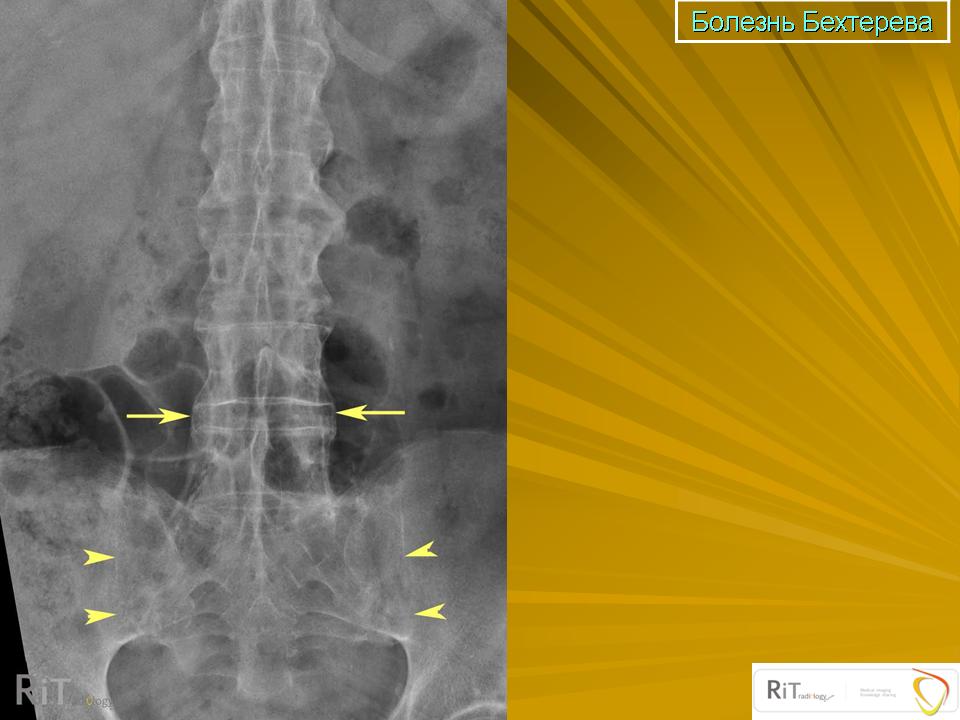
Болезнь Бехтерева | Клиническая ревматологическая больница №25
Анкилозирующий спондилит (Болезнь Бехререва) —
это системное заболевание, характеризующееся хроническим воспалительным поражением суставов позвоночника, околопозвоночной ткани и крестцово-подвздошного сочленения с анкилозированиеммежпозвонковых суставов и развитием кальцификации спинальной связки.Частота встречаемости – 0.8- 0.9% Мужчины болеют в 2-3 раза чаще, чем женщины. Как правило, заболеванию подвержены молодые люди в возрасте 15-35 лет. Поражение позвоночника и периферических суставов приводит к инвалидизации больного.
Клинические проявления.
- «воспалительные» боли в суставах
- утренняя скованность
- боль и скованность в позвоночнике усиливается в покое
- двухсторонний сакроилеит
- ассиметричный олигоартрит чаще поражаются плечевые, тазобедренные, крупные суставы нижних конечностей; мелкие суставы кистей и стоп (10% случаев)
- нередки энтезопатии (воспаления сухожилий, связок и мест их прикрепления к костям)
- перемежающиеся боли в ягодичных областях
Как правило, незадолго до проявления заболевания у больных наблюдалось расстройство кишечника, «отравление», негонококковые воспаления мочеполовой сферы.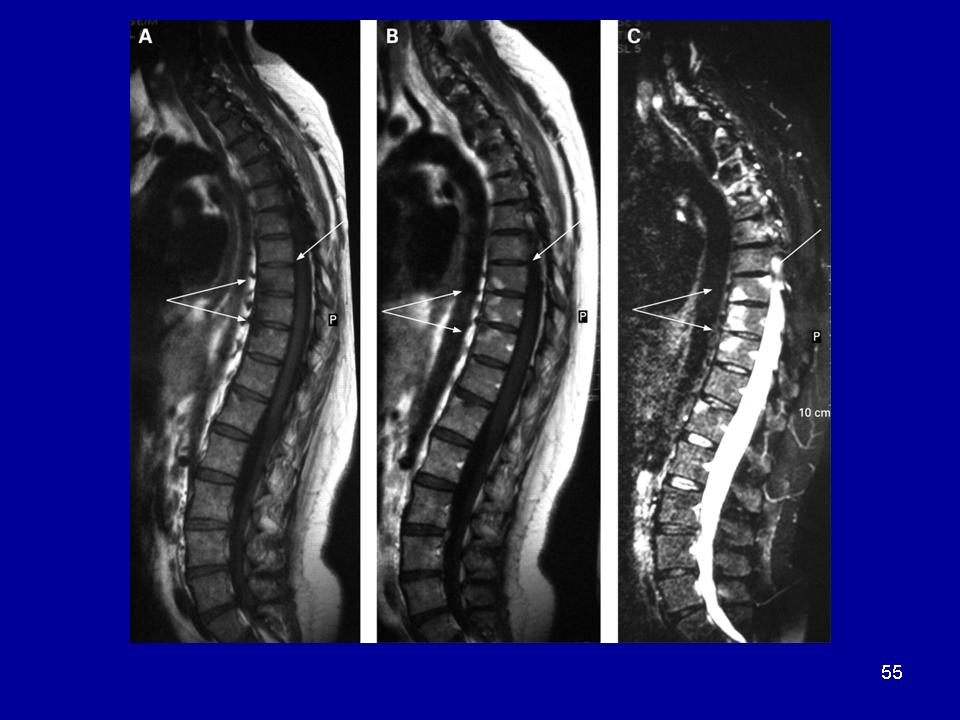
Очень часто при Болезни Бехтерева поражается тазобедренный сустав – коксит
В этом случае у больного имеет место боль воспалительного характера с иррадиацией в ягодичные области, до появления рентгенологических признаков возникают значительные ограничения движений в тазобедренном суставе, нарушается отведение и ротация (круговые движения), возникает сгибательная контрактура, что приводит к «утиной походке».
Внесуставные поражения затрагивают такие важные системы организма, как
сердечно-сосудистая (в 10% случаев),
дыхательная;
желудочно-кишечный тракт;
слизистые глаз.
Подробности о работе врача ревматолога и процедуру обращения можно уточнить на страницах «Пациентам» и «Порядок обращения».

Болезнь Бехтерева
Поражение суставов при болезни Бехтерева
Болезнь Бехтерева — анкилозирующий спондилоартрит. Заболевание представляет собой воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения. Преимущественно подвержены молодые мужчины, чаще 15-30 лет. Соотношение мужчин и женщин 9:1.
Причины
В развитии болезни большое значение имеет наследственная предрасположенность (наследуется определённая особенность иммунной системы). Имеет значение наличие хронических инфекций (в основном кишечника и мочевыводящих путей). Провоцирующим фактором выступают обычно кишечные, половые инфекции, стрессы и травмы опорно-двигательного аппарата.
Симптомы
— Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.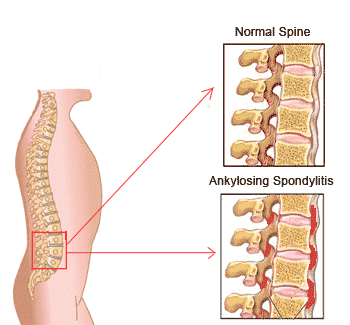
— Упорные боли в пяточных костях у молодых людей.
— Боль и скованность в грудном отделе позвоночника.
— Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Первые признаки поражения суставов обнаруживаются в крестцово-подвздошных сочленениях. Сначала воспалительные проявления возникают на внутренней (синовиальной) оболочке сустава в крестцово-подвздошных сочленениях, межпозвоночных суставах или реберно-позвоночных сочленениях, реже в суставах конечностей. В результате воспаления увеличивается количество внутрисуставной жидкости. В полости сустава откладывается белок, образовавшийся в результате воспаления — фибрин.
Постепенно воспаление переходит на хрящ этого сустава. Воспалительно-измененный хрящ разрушается, образуется сращение в суставе, которое сначала состоит из мягких тканей, затем формируется сращение костных концов — анкилоз. Сустав теряет свою подвижность. Заболевание развивается медленно. В начале появляются боли в крестце, позвоночнике. Они могут быть ноющими, тупыми. Часто боли возникают во второй половине ночи или к утру. Боли в других суставах возникают реже, и, обычно, бывают менее сильными. По утрам пациенты отмечают затруднение в начале движения, которое постепенно проходит. Это симптом утренней скованности.
Заболевание развивается медленно. В начале появляются боли в крестце, позвоночнике. Они могут быть ноющими, тупыми. Часто боли возникают во второй половине ночи или к утру. Боли в других суставах возникают реже, и, обычно, бывают менее сильными. По утрам пациенты отмечают затруднение в начале движения, которое постепенно проходит. Это симптом утренней скованности.
Постепенно воспалительный процесс развивается дальше. Воспаление крестцово-подвздошных сочленений проявляется болями в ягодицах. Боли отдают в бедро, колено, реже в голень. Движения в пояснично-крестцовом отделе позвоночника уменьшаются в объеме. Когда воспалительный процесс распространяется на позвоночник, грудной отдел позвоночника, у пациента появляются боли в грудном отделе позвоночника с иррадиацией по ходу межреберных нервов. Это проявляется симптомами межреберной невралгии.
Воспалительный процесс, распространившийся на шейный отдел позвоночника, вызывает боли в шее, отдающие в плечо, руку. У некоторых пациентов развивается синдром вертебро-базиллярной недостаточности. Он проявляется головокружениями, пошатыванием при ходьбе, головными болями. Поражение периферических суставов встречается реже. Протекает обычно длительно. Но так же могут возникнуть анкилозы в коленных, тазобедренных суставах, приводящие к потере функции сустава.
Он проявляется головокружениями, пошатыванием при ходьбе, головными болями. Поражение периферических суставов встречается реже. Протекает обычно длительно. Но так же могут возникнуть анкилозы в коленных, тазобедренных суставах, приводящие к потере функции сустава.
Выделяют четыре формы болезни Бехтерева:
- Центральная форма. Эта форма проявляется поражением только позвоночника. Она развивается медленно, незаметно для больного. Боли появляются сначала в крестце, затем поднимаются вверх по позвоночнику. Боли усиливаются при движении, нагрузке. Часто возникают ночные боли. Постепенно осанка у пациента изменяется: усиливается изгиб шейного отдела позвоночника, выпуклостью вперед, и грудного отдела позвоночника выпуклостью назад. Голова пациента наклоняется вперед, подбородок приближается к грудине. В грудном отделе позвоночник согнут и дыхательные движения грудной клетки ограничиваются. В поздних стадиях болезни движения в позвоночнике ограничиваются значительно. У пациента развиваются приступы удушья, мышечные судороги, повышается артериальное давление.
 Все это сопровождается болями во всех отделах позвоночника.
Все это сопровождается болями во всех отделах позвоночника. - Ризомелическая форма. При этой форме заболевания поражение позвоночника сопровождается поражением крупных суставов. Чаще всего страдают плечевые и тазобедренные суставы. Болезнь также развивается постепенно. В зависимости от пораженного сустава боли возникают в ягодицах, бедре, тазобедренном суставе, отдают в пах и колено, или плече, предплечье с иррадиацией болей в руку.
- Периферическая форма. При периферической форме болезни Бехтерева первые признаки заболевания появляются в крестцово-подвздошных сочленениях. Затем, через несколько месяцев или даже несколько лет, развиваются воспалительные поражения коленных, голеностопных суставов. В суставах развивается деформирующий артроз, рядом с суставами мышечные контрактуры. Эта форма чаще встречается у подростков.
- Скандинавская форма болезни Бехтерева. Эта форма похожа на периферическую, но в отличие от нее страдают еще более мелкие суставы. Это суставы кистей и стоп.
 Боли в суставах при этой форме заболеваний несильные.
Боли в суставах при этой форме заболеваний несильные.
Болезнь Бехтерева сопровождается поражением внутренних органов. Со стороны сердечно-сосудистой системы — это миокардиты (воспалительное заболевание сердечной мышцы), воспаление клапанов аорты. При поражении почек развивается тяжелое состояние — амилоидоз почек. Поражение глаз проявляется иритами, иридоциклитами.
Лечение
Лечение комплексное, продолжительное, этапное (стационар — санаторий — поликлиника). Оно направлено на уменьшение болевого синдрома, снижение воспаления. Для этого применяются нестероидные противовоспалительные препараты (индометацин, реопирин, диклофенак). При тяжелом и быстром течении болезни применяются гормоны коры надпочечников, иммунодепрессанты. Назначается физиотерапевтические процедуры, лечебная физкультура, санаторно-курортное лечение. Лечебная гимнастика должна проводиться дважды в день по 30 минут, упражнения подбирает врач индивидуально. Помимо этого нужно научиться мышечному расслаблению.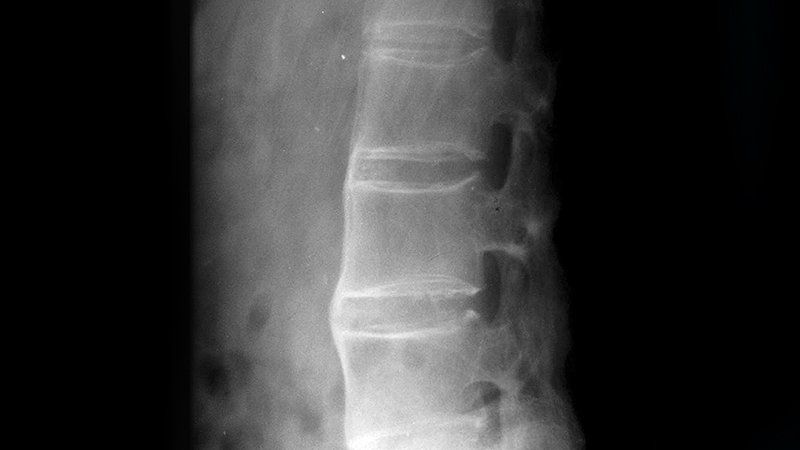 Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуется глубокое дыхание. В начальной стадии важно не допустить развитие порочных поз позвоночника (поза гордеца, поза просителя). Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц. Постель должна быть жёсткой, подушку следует убрать.
Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуется глубокое дыхание. В начальной стадии важно не допустить развитие порочных поз позвоночника (поза гордеца, поза просителя). Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц. Постель должна быть жёсткой, подушку следует убрать.
При тяжелых формах поражения суставов применяется оперативное лечение (эндопротезирование суставов), операции на позвоночнике.
Анкилозирующий спондилит — что это такое
Официальное международное название болезни – анкилозирующий спондилит. Термин «Болезнь Бехтерева» используется только в России и до недавнего времени применялся в Германии.Болезнь Бехтерева – системное воспалительное заболевание, разновидность спондилоартрита, которая поражает суставы, позвоночник и энтезы (места крепления связок и сухожилий к костям). Отличие заболевания от других спондилоартритов заключается в том, что происходит анкилозирование (сращивание) позвонков между собой, в результате позвоночник может превратиться в единую кость и деформироваться.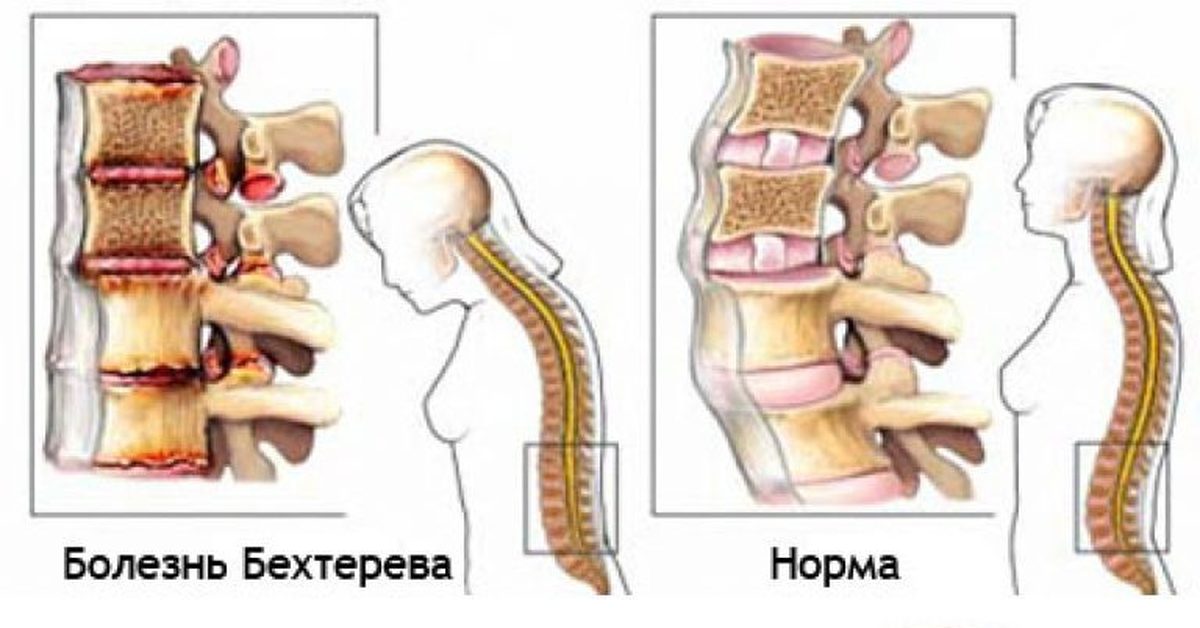 Качество жизни при данном заболевании значительно снижается. Второе тяжелое осложнение болезни Бехтерева – поражение тазобедренных суставов, вплоть до полной потери подвижности и инвалидности.
Качество жизни при данном заболевании значительно снижается. Второе тяжелое осложнение болезни Бехтерева – поражение тазобедренных суставов, вплоть до полной потери подвижности и инвалидности.
Почему возникает эта болезнь?
Точная причина развития заболевания неизвестна. Согласно одной из гипотез, отдельные кишечные микробы могут запускать патологическое воспаление в энтезах и суставах. Для появления заболевания недостаточно попадания в организм определенной инфекции, необходимо определенное состояние иммунной системы организма, при котором возможно самоподдерживающееся воспаление. Научно доказанными факторами риска развития болезни Бехтерева являются наследственность и курение.
Симптомы
Анкилозирующий спондилит обычно начинает развиваться в молодом возрасте. Наиболее частым симптомом болезни Бехтерева является боль в спине. Эта боль имеет ряд характерных особенностей (так называемая «воспалительная боль в спине»). Она усиливается при длительной неподвижности, в том числе во время ночного сна, и уменьшается при двигательной активности.
Наиболее часто заболевание начинается с сакроилеита, что проявляется болью в нижней части спины (области поясницы). Но в ряде случаев пациент может чувствовать боль в шее или на уровне грудного отдела позвоночника. На поздних стадиях появляется ограничение движений, в особо тяжелых случаях формируется «поза просителя».
Нередко пациенты отмечают боли, ограничение подвижности и припухлость в периферических суставах, например, плечевом, тазобедренном, мелких суставах кистей и стоп, височно- нижнечелюстном.
Болезнь также может вызвать внесуставные проявления – поражения органов: сердца, почек, глаз. Последнее встречается наиболее часто и проявляется увеитом (боль, светобоязнь, покраснение глаза).
Среди ассоциированных состояний выделяют наличие псориаза, воспалительных заболеваний кишечника, кишечные или мочеполовые инфекции.
В зависимости от зоны, где развивается воспаление, выделяют центральную и периферическую формы заболевания.
Диагностика
Диагноз подтверждается с помощью инструментальных и лабораторных методов диагностики. Рентген и МРТ в диагностике болезни Бехтерева используются как взаимодополняющие методы. Зачастую ультразвуковые исследования или МРТ кистей и стоп позволяют эффективно выявлять энтезиты (воспалительные поражения энтезов).
Значительную роль играет лабораторная диагностика. 90% пациентов с анкилозирующим спондилитом являются носителями гена HLA B-27. Это генетически детерминированный антиген лейкоцитов, который ассоциируется с возможностью развития аутовоспалительной реакции. Однако наличие HLA B-27 не означает развитие заболевания, данный ген указывает лишь на повышенный риск возникновения болезни Бехтерева.
Ранняя диагностика – залог успешного лечения болезни Бехтерева, однако распознать болезнь непросто. Многое зависит от квалификации врача-ревматолога.
Многое зависит от квалификации врача-ревматолога.
Лечение болезни Бехтерева
Медикаментозное лечение
Основу лечения составляют нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, диклофенак, напроксен, нимесулид, эторикоксиб, кетопрофен, ацеклофенак, мелоксикам и др. Они способны тормозить анкилозирование позвоночника, уменьшать воспалительный ответ, улучшать прогноз развития болезни, повышать объем движений и одновременно могут использоваться как обезболивающие. Препараты блокируют самоподдерживающийся аутовоспалительный процесс и блокируют механизм заболевания. Пациентам с периферическим вовлечением, у которых превалирует артрит, рекомендуется прием базисных противовоспалительных препаратов (сульфасалазин, лефлуномид, метотрексат). При отсутствии эффекта от приема нестероидных противовоспалительных препаратов пациентам назначаются генно-инженерные препараты из группы ингибиторов фактора некроза опухоли
Хирургическое лечение
Хирургическое лечение может потребоваться для коррекции состояний, связанных с осложнением течения болезни, например, при выраженных деформациях позвоночника, переломах позвонков, разрушением тазобедренных суставов, а также поражении сердца.
Физиотерапия
Для облегчения болевого синдрома могут использоваться физиотерапевтические методы: массаж, иглорефлексотерапия и др. методы. Их недостаток в том, что они не дают долговременного устойчивого эффекта. В официальные рекомендации по лечению болезни Бехтерева физиотерапия не включена.
ЛФК
Регулярные физические упражнения в дополнение к основной терапии позволяют сохранить подвижность в суставах. Особенно рекомендуются упражнения для укрепления мышц спины.
Профилактика
Достоверно причины развития болезни не установлены, поэтому специальной профилактики не разработано.
Общими рекомендациями могут послужить поддержание активного образа жизни, при этом стараться избегать травм позвоночника и суставов, воздержаться от курения, в еде предпочтительна средиземноморская диета..
Диагностика и лечение в ЕМС
Благодаря широкому спектру диагностических методов и современным технологиям у большинства пациентов с данным заболеванием удается достигать хорошего эффекта в лечении. В Европейском медицинском центре (г. Москва) комплексная помощь оказывается по протоколам, принятым международными ревматологическими организациями (ASAS, EULAR, ACR). Для пациентов, которые не могут приехать в клинику, возможна организация заочной консультации.
В Европейском медицинском центре (г. Москва) комплексная помощь оказывается по протоколам, принятым международными ревматологическими организациями (ASAS, EULAR, ACR). Для пациентов, которые не могут приехать в клинику, возможна организация заочной консультации.
Анкилозирующий спондилит (болезнь Бехтерева, анкилозирующий спондилоартрит)
Анкилозирующий спондилит относится к системным воспалительным заболеваниям, при котором преимущественно поражается позвоночник. Протекающий в позвоночнике патологический процесс постепенно приводит к сращению отдельных позвонков между собой (анкилозированию), следствием чего является развитие ограничения подвижности позвоночника. Одновременно происходит окостенение связок, окружающих позвоночник и в результате позвоночник в той или иной степени утрачивает подвижность.
Заболевание впервые было описано российским неврологом Бехтеревым В. М., что было закреплено в названии. Болеют преимущественно молодые мужчины (в 3-6 раз чаще, чем женщины). Пик заболеваемости приходится на возрастной интервал 25-35 лет. Считается, что лица старше 45-50 лет заболевают крайне редко.
Пик заболеваемости приходится на возрастной интервал 25-35 лет. Считается, что лица старше 45-50 лет заболевают крайне редко.
Причины
Причина этого заболевания неизвестна, но не отрицается наследственный фактор (т.н. ген гистосовместимости HLA -B27 находят у 90% пациентов, хотя наличие гена не означает, что у вас разовьется анкилозирующий спондилит).
Симптомы болезни Бехтерева
Обычно заболевание начинается с появления постепенных болей в пояснице, которые со временем распространяются на другие отделы позвоночника. Боли могут возникать эпизодически, но чаще носят стойкий характер и лишь на время уменьшаются после приема лекарств. Характер болей имеет следующие особенности:
- боли усиливаются в покое, особенно во вторую половину ночи или утром;
- сопровождаются скованностью;
- уменьшаются или проходят полностью после физических упражнений;
- быстро купируются приемом нестероидных противовоспалительных препаратов.

Постепенно меняется осанка: усиление или выпрямление физиологических изгибов позвоночника, развитие так называемой позы «просителя» или «гордеца», ограничение подвижности позвоночника, дыхательной экскурсии грудной клетки.
У больных анкилозирующим спондилитом нередко развиваются поражения и других органов, кроме позвоночника: суставов (артрит, обычно нижних конечностей, грудино-ключичных сочленений) энтезиты (боль и воспаление в местах прикрепления сухожилий), теносиновиты (воспаления сухожилий), глаз (увеит, иридоциклит).
Диагностика
Лабораторные тесты: общий анализ крови (ускорение СОЭ), увеличение С-реактивного белка. Исследование HLA-B27.
Инструментальные методы. Наиболее значимым тестом для установления диагноза анкилозирующего спондилита является выявление сакроилиита (воспаление крестцово-подвздошных сочленений). Сакроилиит выявляется при рентгенографии или магнитно-резонансной томографии (на ранних стадиях).
Лечение
Проводится в несколько этапов, поэтому требует комплексного подхода и наличия в медицинском центре необходимого оборудования для диагностики и реабилитационных программ. В первую очередь после подтверждения диагноза специалист подберет средства для снятия болевых ощущений и купирования воспалительного процесса. После тщательного анализа текущего состояния потребуется выработка программы по восстановлению подвижности позвоночника и поддержанию его в стабильном состоянии.
В первую очередь после подтверждения диагноза специалист подберет средства для снятия болевых ощущений и купирования воспалительного процесса. После тщательного анализа текущего состояния потребуется выработка программы по восстановлению подвижности позвоночника и поддержанию его в стабильном состоянии.
Вернуть подвижность позвоночника – это сложная задача, требующая не только высокого профессионализма команды специалистов, но и ответственного отношения пациента — лечение займет не один месяц. Может потребоваться:
- внутрисуставное и паравертебральбное введение препаратов;
- индивидуально разработанная программа регулярных физических упражнений;
- иглоукалывание, массаж;
- а при тяжелых, запущенных формах – оперативное вмешательство (замена сустава на искусственный, эндопротезирование).
Сложно в рамках одного медицинского центра собрать все возможные средства для диагностики и лечения под руководством проверенных и опытных специалистов, но нам это удалось, поэтому наши пациенты получают всю необходимую помощь в одном месте.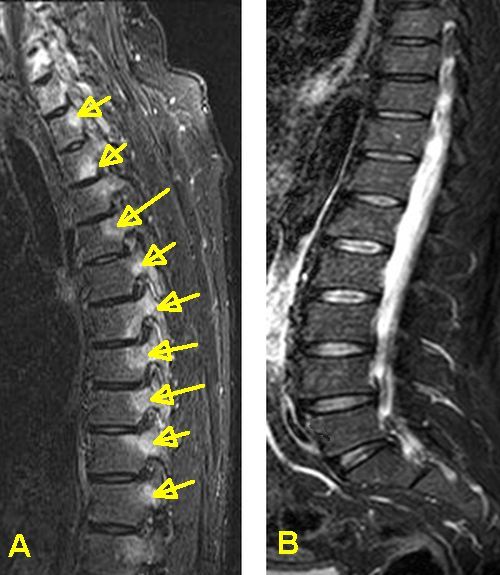
В ревматологическом центре ФКНЦ ФМБА большое внимание уделяют профессионализму сотрудников: это и регулярные курсы повышения квалификации, и поддержка научных исследований с последующими публикациями; и приглашение российских и зарубежных коллег для обмена опытом. Нашим пациентам доступны все современные методики лечения, диагностика проводится на высокоточном оборудовании, а у специалистов есть успешный опыт лечения даже запущенных стадий анкилозирующего спондилита. Но конечно же, не стоит затягивать с записью на консультацию к врачу: чем раньше к нам обращаются с жалобами на боли в позвоночнике, тем благоприятнее прогноз лечения и выздоровления при подтвержденном диагнозе.
Записаться на прием к специалисту вы можете через специальную форму на сайте или по телефону.
Анкилозирующий спондилит или Болезнь Бехтерева
Что это такое?
Анкилозирующий спондилоартрит — это хроническое прогрессирующее заболевание, проявляющееся воспалением суставов позвоночника. Длительное воспаление приводит к нарушению движений в суставах. В результате позвоночник оказывается практически неподвижным.
Длительное воспаление приводит к нарушению движений в суставах. В результате позвоночник оказывается практически неподвижным.
Впервые это заболевание описал русский врач-невролог Владимир Бехтерев. В его честь анкилозирующий спондилит и получил свое второе название — болезнь Бехтерева.
Анкилозирующим спондилитом болеют преимущественно мужчины в возрасте 20-40 лет, хотя начинается заболевание в позднем школьном возрасте, около 15 лет.
Причины
Причины развития болезни Бехтерева точно неизвестны. По всей видимости, заболевание развивается у людей, которые имеют специфическую наследственную предрасположенность и определенные генетические особенности иммунной системы. Определенную роль играют хронические инфекции (особенно кишечника и мочевыводящих путей).
Что происходит?
При развитии заболевания происходит постепенное повреждение суставов различных отделов позвоночника. В первую очередь болезнь Бехтерева поражает крестцово-подвздошные сочленения (соединяют крестцовый отдел позвоночника с костями таза).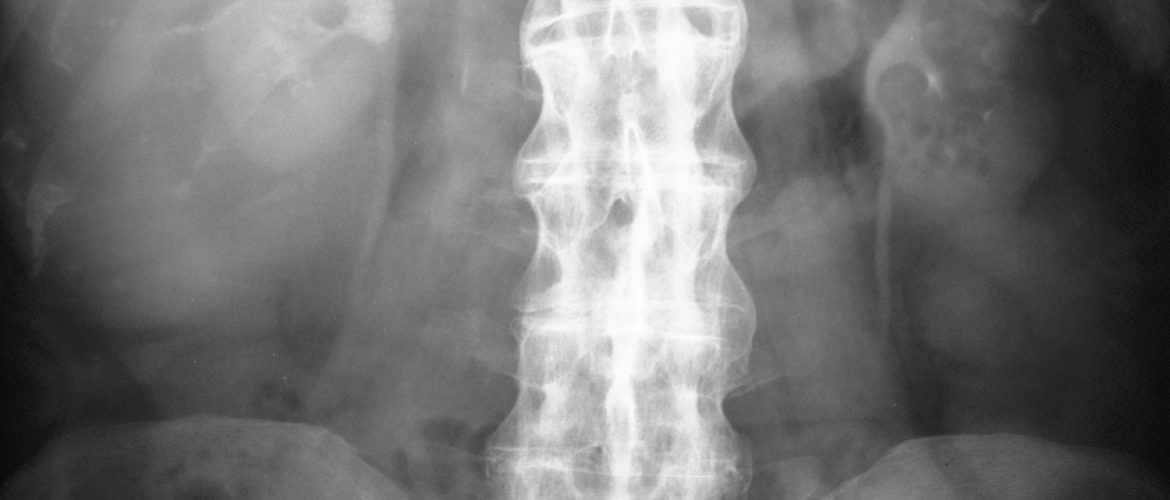 Затем в воспалительный процесс вовлекаются межпозвонковые и реберно-позвонковые суставы. Если процесс вовремя не взять под контроль, у больного может значительно нарушиться подвижность позвоночника, вплоть до полной его неподвижности.
Затем в воспалительный процесс вовлекаются межпозвонковые и реберно-позвонковые суставы. Если процесс вовремя не взять под контроль, у больного может значительно нарушиться подвижность позвоночника, вплоть до полной его неподвижности.
Чем это проявляется?
Первыми признаками данного заболевания являются нерезкие боли в области крестца, иногда также в паху и в области внешней стороны бедер. Эти ощущения наиболее выражены утром и ночью. Сон больного нарушается. По утрам в спине чувствуется скованность, больным трудно вставать с постели. Постепенно, иногда через несколько лет, появляются боли и скованность в области шеи и спины, при этом по утрам также ощущается дискомфорт. Наклоны в стороны, вперед и назад затруднены и болезненны. Глубокое дыхание, кашель и чихание также вызывают боли.
Для болезни Бехтерева характерно нарастающее ограничение подвижности позвоночника, его укорочение. При отсутствии лечения болезнь может привести к полной обездвиженности позвоночника, больной приобретает «позу просителя» (согнутые в локтях руки, сутулая спина, склоненная голова, ноги, чуть согнутые в коленях).
Чем это опасно?
Помимо ограничения подвижности позвоночника при отсутствии лечения происходит распространение заболевания на другие органы и системы.
Диагностика
Заподозрить болезнь позволяют следующие симптомы: боль в поясничной области, продолжающаяся более трёх месяцев и не уменьшающаяся при отдыхе; боль в грудной клетке и ощущение скованности; затруднение дыхания. При наличии этих симптомов необходима консультация ревматолога и назначение дополнительных методов исследования. Основное значение в диагностике имеет рентгенография позвоночника или магнитно-резонансная томография суставов. Обязательно назначают общий и биохимический анализ крови.
Болезнь Бехтерева или анкилозирующий спондилоартрит
- Быстро снимаем боль в спине и суставах, часто уже после первого сеанса
- Останавливаем прогрессировавшие заболевания
- Улучшает объем движений в спине и суставах
Болезнь Бехтерева или анкилозирующий спондилоартрит– это воспаление межпозвоночных суставов, приводящее к их сращению. В результате этого заболевания человеческий позвоночник теряет свою подвижность и меняет форму. Заболеванию чаще всего подвергаются мужчины в возрасте от 15 до 30 лет. По статистике, из 10 случаев заболеваний 9 приходится на мужчин, а одно – на женщин.
В результате этого заболевания человеческий позвоночник теряет свою подвижность и меняет форму. Заболеванию чаще всего подвергаются мужчины в возрасте от 15 до 30 лет. По статистике, из 10 случаев заболеваний 9 приходится на мужчин, а одно – на женщин.
Основные причины
Основная причина – генетическая предрасположенность. Воспалительные изменения суставов обусловлены иммунологическими механизмами. Вторая возможная причина – хронические инфекции, протекающие в кишечнике и в мочевыводящих путях. Дополнительными факторами, провоцирующими заболевание, являются травмы и стрессы.
Симптомы
- постоянное чувство скованности и боли в крестцово-подвздошной области. Эта боль может также отдаваться в ягодичную зону и на ноги. Болевые ощущения становятся сильнее в ночное время;
- боли в области пяточных костей, что характерно для молодых людей;
- скованность и постоянные боли в области грудного отдела позвоночника;
- повышенный показатель СОЭ при анализе крови.

При сохранении этих основных симптомов (от 3 и более месяцев), необходима срочная консультация ревматолога!
Развитие
Первые проявления заболевания можно отметить в следующих областях:
- суставная капсула
- межпозвоночные суставы
- сочленения ребер и позвонков
- суставы конечностей в редких случаях
Со временем воспалительные процессы переключаются на хрящи поврежденного сустава, в результате чего они разрушаются. Начинается сращивание суставных поверхностей сустава. Сращивание начинается с мягких тканей, а потом переходит на костные концы – анкилозы. Все это приводит к тому, что сустав начинает терять подвижность. Болезнь развивается медленно, а боли беспокоят или под утро, или поздно ночью.
Дальнейшее развитие заболевания проявляется в воспалении крестцово-подвздошных сочленений, что вызывает боли в области ягодиц. Эти боли отдаются в колени и бедра, иногда в голень.
Эти боли отдаются в колени и бедра, иногда в голень.
Как только заболевание начинает переходить на позвоночник, начинаются боли в грудном отделе с последующей иррадиацией по ходу межреберных нервов.
Воспалительные процессы, которые распространяются на шейный отдел, вызывают боли в области шеи, которые в итоге будут отдавать в руку и плечо.
Обычно начинаются боли в крестце, а потом поднимаются по позвоночнику все выше. Боли могут усиливаться при нагрузках или движениях, а также в ночное время.
Также боли, в зависимости от очага поражения, могут проявиться в тазобедренном суставе, бедрах, ягодичной зоне, отдавать в пах, плечевую или коленную зоны.
При некоторых формах заболевания страдают и небольшие суставы. К примеру, суставы стоп и кистей.
Болезнь Бехтерева поражает и внутренние органы, такие как сердечно-сосудистая система, почки, глаза.
Диагностика
Если есть подозрение, необходимо пройти рентгенографию крестца и позвоночника. Данная методика помогает при определении и диагностировании заболевания. Специалисты Костной Клиники в Петрозаводске распознают на снимке первые признаки начинающегося воспаления крестцово-подвздошных сочленений.
Данная методика помогает при определении и диагностировании заболевания. Специалисты Костной Клиники в Петрозаводске распознают на снимке первые признаки начинающегося воспаления крестцово-подвздошных сочленений.
Также следует провести анализ крови для выявления воспалительных показателей. Повышенный уровень показателей является достаточной причиной для подтверждения болезни Бехтерева. Кроме того, существуют специфические биохимические тесты для выявления анкилозирующего спондилоартрита.
Осложнения
Болезнь опасна не только из-за того, что постепенно парализует суставы и позвоночник, но и из-за осложнений. Одно из самых опасных – поражение аорты и сердца, которое возникает примерно у 20 процентов больных. Поражение почек является причиной почечной недостаточности. Поэтому важно не только распознать заболевание на ранних сроках, но и вылечить его.
Программа лечения данного заболевания в «Костной клинике» может включать в себя:
Посмотреть все методикиБолезнь Бехтерева: симптомы, диагностика и лечение
На языке медицинских специалистов разных стран мира болезнь Бехтерева носит различные названия: анкилозирующий спондилоартрит (АС), болезнь Штрюмпелля – Бехтерева – Мари. Все перечисленные понятия указывают на общую патологию: воспаление межпозвонковых суставов с последующим уменьшением их подвижности – анкилозом. Такое осложнение вызвано сращением суставных концов вследствие их увеличения в размерах по мере прогрессирования воспалительного процесса. Соединение позвонков блокирует позвоночный столб в жестком костном футляре, делая его неподвижным. Заболевание заставляет пациента принимать классическую склоненную форму (так называемая «поза просящего человека») и причиняет боль при попытках изменить положение тела.
Все перечисленные понятия указывают на общую патологию: воспаление межпозвонковых суставов с последующим уменьшением их подвижности – анкилозом. Такое осложнение вызвано сращением суставных концов вследствие их увеличения в размерах по мере прогрессирования воспалительного процесса. Соединение позвонков блокирует позвоночный столб в жестком костном футляре, делая его неподвижным. Заболевание заставляет пациента принимать классическую склоненную форму (так называемая «поза просящего человека») и причиняет боль при попытках изменить положение тела.
Статистика и этиология заболевания
Первые упоминания о случаях анкилозирующего спондилоартрита встречаются в медицинских записях европейского Средневековья. Врачи того времени были немало удивлены, обнаружив скелеты с характерным окостенением позвоночника, отдельные элементы которых образовывали прочный «костный» столб. В середине 19 века болезнь стала предметом всеобщего изучения медиков, о чем свидетельствуют сохранившиеся записи на жалобы пациентов и обследования умерших людей. Труды русского врача Владимира Бехтерева, немца Адольфа Штрюмпеля и француза Пьера Мари приняты за основу этиологии и изучаются в медицинских заведениях в настоящее время.
Труды русского врача Владимира Бехтерева, немца Адольфа Штрюмпеля и француза Пьера Мари приняты за основу этиологии и изучаются в медицинских заведениях в настоящее время.
Актуальная статистика болезни позвоночника Бехтерева свидетельствует о гендерной привязке. У мужчин она встречается в 4-6 раз чаще и имеет более агрессивное, ускоренное течение, чем у женщин. У последних отмечается:
- низкая степень болевого синдрома;
- сохранность функции позвоночника в полном объеме в течение длительного времени;
- артриты протекают с продолжительной ремиссией;
- признаки сакроилеита (воспаление крестцово-подвздошного сустава) регистрируются сравнительно редко.
Область развития патологического процесса – позвоночник, крупные суставы нижних конечностей и крестцово-подвздошное соединение. При внесуставной локализации первые признаки заболевания – поражение глазных яблок в виде покраснения склеры, воспаления радужной оболочки или роговицы. Характерные признаки отмечаются у 5-10% заболевших, что в некоторых случаях позволяет поставить точный диагноз на начальной стадии развития болезни Бехтерева. Реже встречается альтернативный дебют патологии в виде воспаления стенок аорты или мышечных волокон сердечной мышцы, развивающихся на фоне активно протекающего патологического процесса в суставах позвоночного столба.
Характерные признаки отмечаются у 5-10% заболевших, что в некоторых случаях позволяет поставить точный диагноз на начальной стадии развития болезни Бехтерева. Реже встречается альтернативный дебют патологии в виде воспаления стенок аорты или мышечных волокон сердечной мышцы, развивающихся на фоне активно протекающего патологического процесса в суставах позвоночного столба.
Механизм развития болезни
Несмотря на активное изучение и собранную статистику, происхождение заболевания остается невыясненным. Большинство специалистов склоняются к версии генетической предрасположенности: наличие у больных антигена HLA-В27 переходит к родственникам первой степени в 25-30%, а в кругу семьи встречается лишь в 7-8% случаев. У жителей приэкваториальных областей патология практически не диагностируется, а по мере движения к полюсам ее частота возрастает до 30-40%.
Описывая причины болезни Бехтерева, специалисты говорят о неадекватном иммунном ответе по отношению костно-мышечной системы позвоночного столба.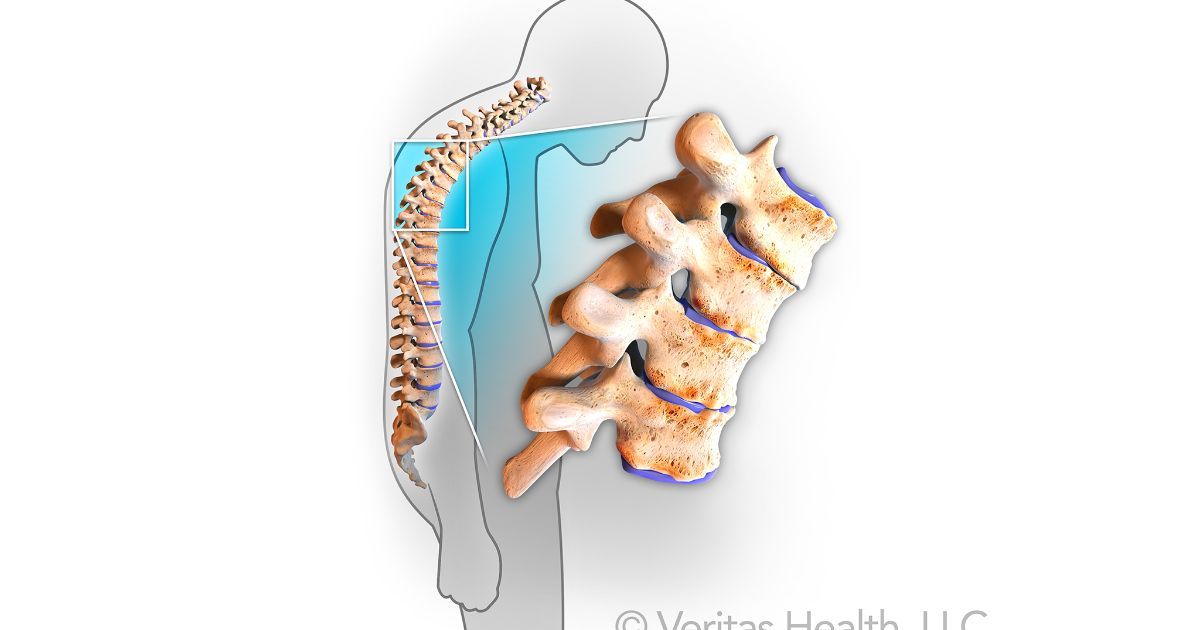 Ее ткани воспринимаются организмом как чужеродные, и возникает эффект их отторжения, характерный для всех аутоиммунных заболеваний. Последующий воспалительный процесс запускает вещество цитокин, состоящее из пептидных сигнальных молекул ФНО-α, названных факторами некроза опухоли альфа. Вследствие ее активного воздействия позвоночник постепенно становится окостеневшим и обездвиженным. Подтверждением негативного влияния молекулы ФНО-α является максимальная концентрация цитокина в крестово-подвздошном соединении.
Ее ткани воспринимаются организмом как чужеродные, и возникает эффект их отторжения, характерный для всех аутоиммунных заболеваний. Последующий воспалительный процесс запускает вещество цитокин, состоящее из пептидных сигнальных молекул ФНО-α, названных факторами некроза опухоли альфа. Вследствие ее активного воздействия позвоночник постепенно становится окостеневшим и обездвиженным. Подтверждением негативного влияния молекулы ФНО-α является максимальная концентрация цитокина в крестово-подвздошном соединении.
Ускорить переход болезни Бехтерева на новые стадии могут сопутствующие патологии или неблагоприятные внешние факторы. В их числе обычно называют хронические инфекционные заболевания, переохлаждение организма, травмы таза или позвоночника, последствия которых не удалось полностью устранить. В группе риска находятся лица с гормональными нарушениями, инфекционно-аллергическими заболеваниями, хроническими воспалительными процессами в органах таза и кишечника.
Когда необходимо обратиться к врачу
Обнаружение первых признаков малоподвижности позвоночника на фоне болевого синдрома должно стать поводом обращения к специалисту. К процедуре обследования подключаются невролог, вертебролог, ревматолог, ортопед-травматолог и другие узкопрофильные врачи, если их участие продиктовано необходимостью изучить течение сопутствующих заболеваний пациента.
К процедуре обследования подключаются невролог, вертебролог, ревматолог, ортопед-травматолог и другие узкопрофильные врачи, если их участие продиктовано необходимостью изучить течение сопутствующих заболеваний пациента.
Симптомы у мужчин и женщин
В числе признаков заболевания все без исключения пациенты отмечают болезненность в спине, ногах и ягодицах с одновременным ощущением скованности в позвоночнике. Дискомфорт усиливается во второй половине ночи вследствие длительного лежачего положения. Также в числе симптомов болезни Бехтерева – скованность в груди, болезненность пяточных костей, неприятные ощущения при попытках смены положения тела.
В большинстве случаев признаки болезни Бехтерева обнаруживаются без видимых внешних причин. Но у патологии имеется ряд предвестников, которые нельзя игнорировать. В их числе:
- скованность спины, заметная ограниченность движений, справиться с которой удается с помощью горячего душа;
- слабость по утрам, быстрая утомляемость;
- слабовыраженные боли в спине без четкой локализации;
- болезненность в области крестца, таза и ребер, которые усиливаются при кашле, чихании или разговоре;
- дискомфорт при сидении на жесткой поверхности;
- изменение походки, связанное с болью в пятках;
- покраснение глаз, сопровождаемое зудом и жжением.

- уменьшение амплитуды движения шейного отдела позвоночника.
Нередко болезнь Бехтерева «прячется» под признаки ревматоидного артрита с болью в сердце и мелких суставах конечностей. Иногда заболевание на острой стадии удается обнаружить случайно в ходе комплексной диагностики организма или при подозрении на прочие заболевания. На рентгенографии заметно окостенение и срастание межпозвоночных суставов, что позволяет с уверенностью говорить о развитии патологии опорно-двигательного аппарата.
У вас появились симптомы болезни Бехтерева?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Возможные осложнения
При отсутствии или добровольном отказе пациента от лечения болезни Бехтерева патология развивается следующим образом:
- боли в спине и бедрах становятся постоянными, усиливаясь при длительном покое тела;
- позвоночный столб утрачивает гибкость, и движения пациента становятся затрудненными;
- пациенту сложнее дышать;
- воспалительный процесс перемещается от тазовой области выше к грудной клетке.
При умеренной физической нагрузке боль становится менее выраженной, тогда как в длительном состоянии покоя неприятные ощущения усиливаются. При отсутствии лечения и игнорировании признаков заболевания позвоночник принимает чуть согнутую форму, руки деформируются в локтях, спина сутулится, ноги сгибаются в коленях. Со временем перечисленные изменения приобретают необратимый характер. Патология значительно осложняет работу внутренних органов, вследствие чего развиваются воспаление легких, остеопороз, поражение глаз с потерей зрения, поражение сосудистой системы с возрастанием риска инфаркта миокарда, почечная недостаточность.
Классификация форм
На основании данных исследований специалисты различают следующие формы заболевания:
- центральная, локализированная на позвоночнике;
- кифозная, при которой воспаление затрагивает позвонки шейного и грудного отдела;
- ригидная, приводящая к сглаживанию естественных изгибов спины;
- ризомелическая, область локализации которой – позвоночник и корневые суставы;
- периферическая, захватывающая суставы нижних конечностей;
- скандинавская, для которой характерно поражение суставов кистей рук;
- висцеральная, в которой сочетаются признаки любой из перечисленных форм с одновременным воспалением почек, сердца или артерий.
Диагностика
Получить исчерпывающую картину заболевания и уточнить область ее локализации удается с помощью следующих методов исследования:
- рентгенография, на которой будут заметны патологии крестцово-подвздошной области, откуда начинается развитие заболевания;
- магнитно-резонансная томография;
- генная диагностика на предмет наличия в организме антигена HLA-B27;
- общеклинический анализ крови, где на воспалительный процесс указывает резкий рост скорости оседания эритроцитов.
Лечение и прогноз
Лечение заболевания необходимо в течение всей жизни пациента с коррекцией набора препаратов в зависимости от достигнутых результатов и видимых изменений в состоянии больного. В комплекс включают:
- гормональные препараты для снятия воспаления;
- иммуносупрессоры для подавления процесса угнетения «чужеродных» тканей позвоночника со стороны иммунной системы организма;
- методы физиотерапии и ЛФК.
Новую страницу в истории лечения болезни Бехтерева удалось открыть после создания препаратов-ингибиторов ФНО, блокирующих активность молекул ФНО-α. Они не влияют на иммунную систему, но приостанавливают синтез веществ, активизирующих воспалительный процесс в суставах. Благодаря их приему удается приостановить распространение воспаления и сохранить подвижность костных сочленений, одновременно исключив процесс их сращивания. В числе дополнительных рекомендаций при болезни Бехтерева – криотерапия, массаж и мануальная терапия, хлоридно-натриевые ванны. Их сочетание увеличивает длительность ремиссий и облегчает пациенту прохождение фазы обострения.
Прогноз для жизни при лечении болезни Бехтерева
Случаи полного выздоровления в современной медицине не зафиксированы. Но в силах специалистов затормозить течение заболевания на ранней стадии, добившись удлинения периода ремиссии с полным отсутствием неприятных симптомов. Благодаря своевременному лечебному курсу подвижность позвоночного столба пациента сохраняется на много лет, и человек может вести привычный образ жизни без существенных ограничений.
Как записаться на прием к специалисту в АО «Медицина» (клиника академика Ройтберга) в Москве
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Артрит, Боль в спине, Симптомы, Лечение
Обзор
Что такое анкилозирующий спондилит (АС)?
Анкилозирующий спондилит (произносится как лодыжка-о-синг-спон-укроп-глаз-ткань) — это форма артрита, которая вызывает хроническое (долгосрочное) воспаление позвоночника. Анкилозирующий спондилит (АС) воспаляет крестцово-подвздошные суставы, расположенные между основанием позвоночника и тазом. Это воспаление, называемое сакроилеитом, является одним из первых признаков АС. Воспаление часто распространяется на суставы между позвонками, кости, составляющие позвоночник.Это состояние известно как спондилит.
Некоторые люди с СА испытывают сильную постоянную боль и скованность в спине и бедрах. У других есть более легкие симптомы, которые приходят и уходят. Со временем новые костные образования могут сплавлять части позвонков вместе, делая позвоночник жестким. Это состояние называется анкилозом.
Насколько распространен анкилозирующий спондилит (АС)?
Анкилозирующий спондилит относится к группе болезней, известных как спондилоартропатии. От трех до 13 из 1000 американцев страдают одним из этих заболеваний.
У кого может быть анкилозирующий спондилит (АС)?
Любой человек может заразиться АС, хотя он чаще поражает мужчин, чем женщин. Симптомы обычно появляются у людей в возрасте от 17 до 45 лет. Анкилозирующий спондилит имеет генетическую связь и может передаваться в семьях.
Симптомы и причины
Что вызывает анкилозирующий спондилит (АС)?
Около 95% людей с АС имеют разновидность гена человеческого лейкоцитарного антигена-B (HLA-B). Этот измененный или мутировавший ген производит белок под названием HLA-B27, который увеличивает риск заболевания.Однако большинство людей с мутировавшим геном HLA-B не заболевают АС. Фактически, 80% детей, унаследовавших мутировавший ген от родителей с AS, не заболевают этой болезнью. С этим заболеванием связано более 60 генов.
Наличие одного из этих условий также может увеличить ваш риск:
Каковы симптомы анкилозирующего спондилита (АС)?
Симптомы обычно появляются в возрасте от 17 до 45 лет, но могут развиваться у детей младшего возраста или пожилых людей. У одних людей постоянная боль, у других — более легкие симптомы.Симптомы могут периодически обостряться (ухудшаться) и улучшаться (переходить в ремиссию). Если у вас анкилозирующий спондилит, вы можете испытать:
Диагностика и тесты
Как диагностируется анкилозирующий спондилит (АС)?
Не существует теста, который бы однозначно диагностировал анкилозирующий спондилит. После изучения ваших симптомов и семейного анамнеза ваш лечащий врач проведет физический осмотр. Ваш поставщик медицинских услуг может заказать один или несколько из этих тестов, чтобы помочь в постановке диагноза:
- Сканирование изображений: Сканирование с помощью магнитно-резонансной томографии (МРТ) позволяет выявить проблемы с позвоночником раньше, чем при традиционном рентгеновском исследовании.Тем не менее, ваш врач может заказать рентген позвоночника, чтобы проверить наличие артрита или исключить другие проблемы.
- Анализы крови: Анализы крови позволяют проверить наличие гена HLA-B27. Около 8% людей европейского происхождения имеют этот ген, но только у четверти из них развивается анкилозирующий спондилит.
Ведение и лечение
Каковы осложнения анкилозирующего спондилита (АС)?
Анкилозирующий спондилит может поражать не только позвоночник.Заболевание может вызывать воспаление суставов в тазу, плечах, бедрах и коленях, а также между позвоночником и ребрами. Люди с АС более склонны к переломам позвоночника (сломанным позвонкам). Другие осложнения включают:
- Сросшиеся позвонки (анкилоз).
- Кифоз (искривление позвоночника вперед).
- Остеопороз.
- Болезненное воспаление глаз (ирит или увеит) и светобоязнь.
- Болезни сердца, включая аортит, аритмию и кардиомиопатию.
- Боль в груди, нарушающая дыхание.
- Воспаление челюсти.
- Синдром конского хвоста (рубцевание нервов и воспаление).
Как лечится или лечится анкилозирующий спондилит (АС)?
Анкилозирующий спондилит — это пожизненное заболевание. Хотя лечения нет, лечение может предотвратить долгосрочные осложнения, уменьшить повреждение суставов и облегчить боль. Лечебные процедуры включают:
- Упражнение: Регулярная физическая активность может замедлить или остановить прогрессирование заболевания.Многие люди испытывают еще большую боль в бездействии. Кажется, что движение уменьшает боль. Ваш лечащий врач может порекомендовать безопасные упражнения.
- Нестероидные противовоспалительные препараты (НПВП): НПВП, включая ибупрофен (Адвил®) и напроксен (Алев®), облегчают боль и воспаление.
- Модифицирующие заболевание противоревматические препараты (DMARD): Лекарства, такие как сульфасалазин, уменьшают боль и отек суставов. Лекарства также лечат поражения, вызванные воспалительным заболеванием кишечника.Новые DMARD, называемые биологическими препаратами, помогают контролировать воспаление, изменяя иммунную систему. Биопрепараты включают фактор некроза опухоли (TNF) и ингибиторы интерлейкина (IL-17).
- Кортикостероиды: Инъекционные кортикостероиды временно облегчают боль и воспаление в суставах.
- Операция: Небольшому количеству людей с анкилозирующим спондилитом может потребоваться операция. Операция по замене суставов имплантацией искусственного сустава. Кифопластика исправляет искривленный позвоночник.
Какие еще шаги я могу предпринять для лечения или лечения анкилозирующего спондилита (АС)?
В дополнение к стандартным методам лечения АС эти шаги также могут помочь облегчить воспаление и боль:
- Придерживайтесь полноценной диеты: Жареные продукты, обработанное мясо и продукты с высоким содержанием жира и сахара могут иметь воспалительный эффект.Противовоспалительные диеты, такие как средиземноморская диета, могут помочь в борьбе с воспалением.
- Поддерживайте здоровый вес: Ожирение и лишний вес оказывают давление на суставы и кости.
- Ограничьте употребление алкоголя: Чрезмерное употребление алкоголя может ослабить кости и повысить риск остеопороза.
- Бросьте курить: Употребление табака ускоряет повреждение позвоночника и усиливает боль. Ваш поставщик медицинских услуг может помочь вам бросить курить.
Профилактика
Как предотвратить анкилозирующий спондилит (АС)?
Поскольку причина анкилозирующего спондилита неизвестна, невозможно предотвратить его.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с анкилозирующим спондилитом (АС)?
Симптомы анкилозирующего спондилита могут постепенно ухудшаться с возрастом. Это состояние редко приводит к потере трудоспособности или опасно для жизни. Тем не менее такие симптомы, как боль в суставах, могут мешать вам заниматься любимым делом. Раннее вмешательство может облегчить воспаление и боль. Может помочь сочетание физической активности и приема лекарств.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас есть AS и опыт работы:
- Боль в груди.
- Затрудненное дыхание.
- Проблемы со зрением.
- Сильная боль в спине или другая боль в суставах.
- Жесткость позвоночника.
- Необъяснимая потеря веса.
Какие вопросы я должен задать своему врачу?
Если у вас анкилозирующий спондилит, обратитесь к своему врачу:
- Почему я заболел анкилозирующим спондилитом?
- Как лучше всего лечить анкилозирующий спондилит?
- Каковы риски лечения и побочные эффекты?
- Какие изменения в образе жизни я должен сделать, чтобы справиться с этим заболеванием?
- Подвержена ли моя семья риску развития анкилозирующего спондилита? Если да, должны ли мы сдавать генетические тесты?
- Могу ли я получить другие виды артрита или проблемы со спиной?
- Какой вид постоянного ухода мне нужен?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Анкилозирующий спондилит — это форма артрита, которая чаще всего поражает позвоночник.Это состояние на всю жизнь, без лечения. Однако упражнения, лекарства и изменение образа жизни могут помочь справиться с симптомами, чтобы вы могли наслаждаться долгой и продуктивной жизнью. Редко когда человек с СА становится инвалидом. Поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы оставаться активным и управлять симптомами.
Артрит, Боль в спине, Симптомы, Лечение
Обзор
Что такое анкилозирующий спондилит (АС)?
Анкилозирующий спондилит (произносится как лодыжка-о-синг-спон-укроп-глаз-ткань) — это форма артрита, которая вызывает хроническое (долгосрочное) воспаление позвоночника.Анкилозирующий спондилит (АС) воспаляет крестцово-подвздошные суставы, расположенные между основанием позвоночника и тазом. Это воспаление, называемое сакроилеитом, является одним из первых признаков АС. Воспаление часто распространяется на суставы между позвонками, кости, составляющие позвоночник. Это состояние известно как спондилит.
Некоторые люди с СА испытывают сильную постоянную боль и скованность в спине и бедрах. У других есть более легкие симптомы, которые приходят и уходят. Со временем новые костные образования могут сплавлять части позвонков вместе, делая позвоночник жестким.Это состояние называется анкилозом.
Насколько распространен анкилозирующий спондилит (АС)?
Анкилозирующий спондилит относится к группе болезней, известных как спондилоартропатии. От трех до 13 из 1000 американцев страдают одним из этих заболеваний.
У кого может быть анкилозирующий спондилит (АС)?
Любой человек может заразиться АС, хотя он чаще поражает мужчин, чем женщин. Симптомы обычно появляются у людей в возрасте от 17 до 45 лет. Анкилозирующий спондилит имеет генетическую связь и может передаваться в семьях.
Симптомы и причины
Что вызывает анкилозирующий спондилит (АС)?
Около 95% людей с АС имеют разновидность гена человеческого лейкоцитарного антигена-B (HLA-B). Этот измененный или мутировавший ген производит белок под названием HLA-B27, который увеличивает риск заболевания. Однако большинство людей с мутировавшим геном HLA-B не заболевают АС. Фактически, 80% детей, унаследовавших мутировавший ген от родителей с AS, не заболевают этой болезнью. С этим заболеванием связано более 60 генов.
Наличие одного из этих условий также может увеличить ваш риск:
Каковы симптомы анкилозирующего спондилита (АС)?
Симптомы обычно появляются в возрасте от 17 до 45 лет, но могут развиваться у детей младшего возраста или пожилых людей. У одних людей постоянная боль, у других — более легкие симптомы. Симптомы могут периодически обостряться (ухудшаться) и улучшаться (переходить в ремиссию). Если у вас анкилозирующий спондилит, вы можете испытать:
Диагностика и тесты
Как диагностируется анкилозирующий спондилит (АС)?
Не существует теста, который бы однозначно диагностировал анкилозирующий спондилит.После изучения ваших симптомов и семейного анамнеза ваш лечащий врач проведет физический осмотр. Ваш поставщик медицинских услуг может заказать один или несколько из этих тестов, чтобы помочь в постановке диагноза:
- Сканирование изображений: Сканирование с помощью магнитно-резонансной томографии (МРТ) позволяет выявить проблемы с позвоночником раньше, чем при традиционном рентгеновском исследовании. Тем не менее, ваш врач может заказать рентген позвоночника, чтобы проверить наличие артрита или исключить другие проблемы.
- Анализы крови: Анализы крови позволяют проверить наличие гена HLA-B27.Около 8% людей европейского происхождения имеют этот ген, но только у четверти из них развивается анкилозирующий спондилит.
Ведение и лечение
Каковы осложнения анкилозирующего спондилита (АС)?
Анкилозирующий спондилит может поражать не только позвоночник. Заболевание может вызывать воспаление суставов в тазу, плечах, бедрах и коленях, а также между позвоночником и ребрами. Люди с АС более склонны к переломам позвоночника (сломанным позвонкам). Другие осложнения включают:
- Сросшиеся позвонки (анкилоз).
- Кифоз (искривление позвоночника вперед).
- Остеопороз.
- Болезненное воспаление глаз (ирит или увеит) и светобоязнь.
- Болезни сердца, включая аортит, аритмию и кардиомиопатию.
- Боль в груди, нарушающая дыхание.
- Воспаление челюсти.
- Синдром конского хвоста (рубцевание нервов и воспаление).
Как лечится или лечится анкилозирующий спондилит (АС)?
Анкилозирующий спондилит — это пожизненное заболевание.Хотя лечения нет, лечение может предотвратить долгосрочные осложнения, уменьшить повреждение суставов и облегчить боль. Лечебные процедуры включают:
- Упражнение: Регулярная физическая активность может замедлить или остановить прогрессирование заболевания. Многие люди испытывают еще большую боль в бездействии. Кажется, что движение уменьшает боль. Ваш лечащий врач может порекомендовать безопасные упражнения.
- Нестероидные противовоспалительные препараты (НПВП): НПВП, включая ибупрофен (Адвил®) и напроксен (Алев®), облегчают боль и воспаление.
- Модифицирующие заболевание противоревматические препараты (DMARD): Лекарства, такие как сульфасалазин, уменьшают боль и отек суставов. Лекарства также лечат поражения, вызванные воспалительным заболеванием кишечника. Новые DMARD, называемые биологическими препаратами, помогают контролировать воспаление, изменяя иммунную систему. Биопрепараты включают фактор некроза опухоли (TNF) и ингибиторы интерлейкина (IL-17).
- Кортикостероиды: Инъекционные кортикостероиды временно облегчают боль и воспаление в суставах.
- Операция: Небольшому количеству людей с анкилозирующим спондилитом может потребоваться операция.Операция по замене суставов имплантацией искусственного сустава. Кифопластика исправляет искривленный позвоночник.
Какие еще шаги я могу предпринять для лечения или лечения анкилозирующего спондилита (АС)?
В дополнение к стандартным методам лечения АС эти шаги также могут помочь облегчить воспаление и боль:
- Придерживайтесь полноценной диеты: Жареные продукты, обработанное мясо и продукты с высоким содержанием жира и сахара могут иметь воспалительный эффект. Противовоспалительные диеты, такие как средиземноморская диета, могут помочь в борьбе с воспалением.
- Поддерживайте здоровый вес: Ожирение и лишний вес оказывают давление на суставы и кости.
- Ограничьте употребление алкоголя: Чрезмерное употребление алкоголя может ослабить кости и повысить риск остеопороза.
- Бросьте курить: Употребление табака ускоряет повреждение позвоночника и усиливает боль. Ваш поставщик медицинских услуг может помочь вам бросить курить.
Профилактика
Как предотвратить анкилозирующий спондилит (АС)?
Поскольку причина анкилозирующего спондилита неизвестна, невозможно предотвратить его.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с анкилозирующим спондилитом (АС)?
Симптомы анкилозирующего спондилита могут постепенно ухудшаться с возрастом. Это состояние редко приводит к потере трудоспособности или опасно для жизни. Тем не менее такие симптомы, как боль в суставах, могут мешать вам заниматься любимым делом. Раннее вмешательство может облегчить воспаление и боль. Может помочь сочетание физической активности и приема лекарств.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас есть AS и опыт работы:
- Боль в груди.
- Затрудненное дыхание.
- Проблемы со зрением.
- Сильная боль в спине или другая боль в суставах.
- Жесткость позвоночника.
- Необъяснимая потеря веса.
Какие вопросы я должен задать своему врачу?
Если у вас анкилозирующий спондилит, обратитесь к своему врачу:
- Почему я заболел анкилозирующим спондилитом?
- Как лучше всего лечить анкилозирующий спондилит?
- Каковы риски лечения и побочные эффекты?
- Какие изменения в образе жизни я должен сделать, чтобы справиться с этим заболеванием?
- Подвержена ли моя семья риску развития анкилозирующего спондилита? Если да, должны ли мы сдавать генетические тесты?
- Могу ли я получить другие виды артрита или проблемы со спиной?
- Какой вид постоянного ухода мне нужен?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Анкилозирующий спондилит — это форма артрита, которая чаще всего поражает позвоночник.Это состояние на всю жизнь, без лечения. Однако упражнения, лекарства и изменение образа жизни могут помочь справиться с симптомами, чтобы вы могли наслаждаться долгой и продуктивной жизнью. Редко когда человек с СА становится инвалидом. Поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы оставаться активным и управлять симптомами.
Артрит, Боль в спине, Симптомы, Лечение
Обзор
Что такое анкилозирующий спондилит (АС)?
Анкилозирующий спондилит (произносится как лодыжка-о-синг-спон-укроп-глаз-ткань) — это форма артрита, которая вызывает хроническое (долгосрочное) воспаление позвоночника.Анкилозирующий спондилит (АС) воспаляет крестцово-подвздошные суставы, расположенные между основанием позвоночника и тазом. Это воспаление, называемое сакроилеитом, является одним из первых признаков АС. Воспаление часто распространяется на суставы между позвонками, кости, составляющие позвоночник. Это состояние известно как спондилит.
Некоторые люди с СА испытывают сильную постоянную боль и скованность в спине и бедрах. У других есть более легкие симптомы, которые приходят и уходят. Со временем новые костные образования могут сплавлять части позвонков вместе, делая позвоночник жестким.Это состояние называется анкилозом.
Насколько распространен анкилозирующий спондилит (АС)?
Анкилозирующий спондилит относится к группе болезней, известных как спондилоартропатии. От трех до 13 из 1000 американцев страдают одним из этих заболеваний.
У кого может быть анкилозирующий спондилит (АС)?
Любой человек может заразиться АС, хотя он чаще поражает мужчин, чем женщин. Симптомы обычно появляются у людей в возрасте от 17 до 45 лет. Анкилозирующий спондилит имеет генетическую связь и может передаваться в семьях.
Симптомы и причины
Что вызывает анкилозирующий спондилит (АС)?
Около 95% людей с АС имеют разновидность гена человеческого лейкоцитарного антигена-B (HLA-B). Этот измененный или мутировавший ген производит белок под названием HLA-B27, который увеличивает риск заболевания. Однако большинство людей с мутировавшим геном HLA-B не заболевают АС. Фактически, 80% детей, унаследовавших мутировавший ген от родителей с AS, не заболевают этой болезнью. С этим заболеванием связано более 60 генов.
Наличие одного из этих условий также может увеличить ваш риск:
Каковы симптомы анкилозирующего спондилита (АС)?
Симптомы обычно появляются в возрасте от 17 до 45 лет, но могут развиваться у детей младшего возраста или пожилых людей. У одних людей постоянная боль, у других — более легкие симптомы. Симптомы могут периодически обостряться (ухудшаться) и улучшаться (переходить в ремиссию). Если у вас анкилозирующий спондилит, вы можете испытать:
Диагностика и тесты
Как диагностируется анкилозирующий спондилит (АС)?
Не существует теста, который бы однозначно диагностировал анкилозирующий спондилит.После изучения ваших симптомов и семейного анамнеза ваш лечащий врач проведет физический осмотр. Ваш поставщик медицинских услуг может заказать один или несколько из этих тестов, чтобы помочь в постановке диагноза:
- Сканирование изображений: Сканирование с помощью магнитно-резонансной томографии (МРТ) позволяет выявить проблемы с позвоночником раньше, чем при традиционном рентгеновском исследовании. Тем не менее, ваш врач может заказать рентген позвоночника, чтобы проверить наличие артрита или исключить другие проблемы.
- Анализы крови: Анализы крови позволяют проверить наличие гена HLA-B27.Около 8% людей европейского происхождения имеют этот ген, но только у четверти из них развивается анкилозирующий спондилит.
Ведение и лечение
Каковы осложнения анкилозирующего спондилита (АС)?
Анкилозирующий спондилит может поражать не только позвоночник. Заболевание может вызывать воспаление суставов в тазу, плечах, бедрах и коленях, а также между позвоночником и ребрами. Люди с АС более склонны к переломам позвоночника (сломанным позвонкам). Другие осложнения включают:
- Сросшиеся позвонки (анкилоз).
- Кифоз (искривление позвоночника вперед).
- Остеопороз.
- Болезненное воспаление глаз (ирит или увеит) и светобоязнь.
- Болезни сердца, включая аортит, аритмию и кардиомиопатию.
- Боль в груди, нарушающая дыхание.
- Воспаление челюсти.
- Синдром конского хвоста (рубцевание нервов и воспаление).
Как лечится или лечится анкилозирующий спондилит (АС)?
Анкилозирующий спондилит — это пожизненное заболевание.Хотя лечения нет, лечение может предотвратить долгосрочные осложнения, уменьшить повреждение суставов и облегчить боль. Лечебные процедуры включают:
- Упражнение: Регулярная физическая активность может замедлить или остановить прогрессирование заболевания. Многие люди испытывают еще большую боль в бездействии. Кажется, что движение уменьшает боль. Ваш лечащий врач может порекомендовать безопасные упражнения.
- Нестероидные противовоспалительные препараты (НПВП): НПВП, включая ибупрофен (Адвил®) и напроксен (Алев®), облегчают боль и воспаление.
- Модифицирующие заболевание противоревматические препараты (DMARD): Лекарства, такие как сульфасалазин, уменьшают боль и отек суставов. Лекарства также лечат поражения, вызванные воспалительным заболеванием кишечника. Новые DMARD, называемые биологическими препаратами, помогают контролировать воспаление, изменяя иммунную систему. Биопрепараты включают фактор некроза опухоли (TNF) и ингибиторы интерлейкина (IL-17).
- Кортикостероиды: Инъекционные кортикостероиды временно облегчают боль и воспаление в суставах.
- Операция: Небольшому количеству людей с анкилозирующим спондилитом может потребоваться операция.Операция по замене суставов имплантацией искусственного сустава. Кифопластика исправляет искривленный позвоночник.
Какие еще шаги я могу предпринять для лечения или лечения анкилозирующего спондилита (АС)?
В дополнение к стандартным методам лечения АС эти шаги также могут помочь облегчить воспаление и боль:
- Придерживайтесь полноценной диеты: Жареные продукты, обработанное мясо и продукты с высоким содержанием жира и сахара могут иметь воспалительный эффект. Противовоспалительные диеты, такие как средиземноморская диета, могут помочь в борьбе с воспалением.
- Поддерживайте здоровый вес: Ожирение и лишний вес оказывают давление на суставы и кости.
- Ограничьте употребление алкоголя: Чрезмерное употребление алкоголя может ослабить кости и повысить риск остеопороза.
- Бросьте курить: Употребление табака ускоряет повреждение позвоночника и усиливает боль. Ваш поставщик медицинских услуг может помочь вам бросить курить.
Профилактика
Как предотвратить анкилозирующий спондилит (АС)?
Поскольку причина анкилозирующего спондилита неизвестна, невозможно предотвратить его.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с анкилозирующим спондилитом (АС)?
Симптомы анкилозирующего спондилита могут постепенно ухудшаться с возрастом. Это состояние редко приводит к потере трудоспособности или опасно для жизни. Тем не менее такие симптомы, как боль в суставах, могут мешать вам заниматься любимым делом. Раннее вмешательство может облегчить воспаление и боль. Может помочь сочетание физической активности и приема лекарств.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас есть AS и опыт работы:
- Боль в груди.
- Затрудненное дыхание.
- Проблемы со зрением.
- Сильная боль в спине или другая боль в суставах.
- Жесткость позвоночника.
- Необъяснимая потеря веса.
Какие вопросы я должен задать своему врачу?
Если у вас анкилозирующий спондилит, обратитесь к своему врачу:
- Почему я заболел анкилозирующим спондилитом?
- Как лучше всего лечить анкилозирующий спондилит?
- Каковы риски лечения и побочные эффекты?
- Какие изменения в образе жизни я должен сделать, чтобы справиться с этим заболеванием?
- Подвержена ли моя семья риску развития анкилозирующего спондилита? Если да, должны ли мы сдавать генетические тесты?
- Могу ли я получить другие виды артрита или проблемы со спиной?
- Какой вид постоянного ухода мне нужен?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Анкилозирующий спондилит — это форма артрита, которая чаще всего поражает позвоночник.Это состояние на всю жизнь, без лечения. Однако упражнения, лекарства и изменение образа жизни могут помочь справиться с симптомами, чтобы вы могли наслаждаться долгой и продуктивной жизнью. Редко когда человек с СА становится инвалидом. Поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы оставаться активным и управлять симптомами.
Артрит, Боль в спине, Симптомы, Лечение
Обзор
Что такое анкилозирующий спондилит (АС)?
Анкилозирующий спондилит (произносится как лодыжка-о-синг-спон-укроп-глаз-ткань) — это форма артрита, которая вызывает хроническое (долгосрочное) воспаление позвоночника.Анкилозирующий спондилит (АС) воспаляет крестцово-подвздошные суставы, расположенные между основанием позвоночника и тазом. Это воспаление, называемое сакроилеитом, является одним из первых признаков АС. Воспаление часто распространяется на суставы между позвонками, кости, составляющие позвоночник. Это состояние известно как спондилит.
Некоторые люди с СА испытывают сильную постоянную боль и скованность в спине и бедрах. У других есть более легкие симптомы, которые приходят и уходят. Со временем новые костные образования могут сплавлять части позвонков вместе, делая позвоночник жестким.Это состояние называется анкилозом.
Насколько распространен анкилозирующий спондилит (АС)?
Анкилозирующий спондилит относится к группе болезней, известных как спондилоартропатии. От трех до 13 из 1000 американцев страдают одним из этих заболеваний.
У кого может быть анкилозирующий спондилит (АС)?
Любой человек может заразиться АС, хотя он чаще поражает мужчин, чем женщин. Симптомы обычно появляются у людей в возрасте от 17 до 45 лет. Анкилозирующий спондилит имеет генетическую связь и может передаваться в семьях.
Симптомы и причины
Что вызывает анкилозирующий спондилит (АС)?
Около 95% людей с АС имеют разновидность гена человеческого лейкоцитарного антигена-B (HLA-B). Этот измененный или мутировавший ген производит белок под названием HLA-B27, который увеличивает риск заболевания. Однако большинство людей с мутировавшим геном HLA-B не заболевают АС. Фактически, 80% детей, унаследовавших мутировавший ген от родителей с AS, не заболевают этой болезнью. С этим заболеванием связано более 60 генов.
Наличие одного из этих условий также может увеличить ваш риск:
Каковы симптомы анкилозирующего спондилита (АС)?
Симптомы обычно появляются в возрасте от 17 до 45 лет, но могут развиваться у детей младшего возраста или пожилых людей. У одних людей постоянная боль, у других — более легкие симптомы. Симптомы могут периодически обостряться (ухудшаться) и улучшаться (переходить в ремиссию). Если у вас анкилозирующий спондилит, вы можете испытать:
Диагностика и тесты
Как диагностируется анкилозирующий спондилит (АС)?
Не существует теста, который бы однозначно диагностировал анкилозирующий спондилит.После изучения ваших симптомов и семейного анамнеза ваш лечащий врач проведет физический осмотр. Ваш поставщик медицинских услуг может заказать один или несколько из этих тестов, чтобы помочь в постановке диагноза:
- Сканирование изображений: Сканирование с помощью магнитно-резонансной томографии (МРТ) позволяет выявить проблемы с позвоночником раньше, чем при традиционном рентгеновском исследовании. Тем не менее, ваш врач может заказать рентген позвоночника, чтобы проверить наличие артрита или исключить другие проблемы.
- Анализы крови: Анализы крови позволяют проверить наличие гена HLA-B27.Около 8% людей европейского происхождения имеют этот ген, но только у четверти из них развивается анкилозирующий спондилит.
Ведение и лечение
Каковы осложнения анкилозирующего спондилита (АС)?
Анкилозирующий спондилит может поражать не только позвоночник. Заболевание может вызывать воспаление суставов в тазу, плечах, бедрах и коленях, а также между позвоночником и ребрами. Люди с АС более склонны к переломам позвоночника (сломанным позвонкам). Другие осложнения включают:
- Сросшиеся позвонки (анкилоз).
- Кифоз (искривление позвоночника вперед).
- Остеопороз.
- Болезненное воспаление глаз (ирит или увеит) и светобоязнь.
- Болезни сердца, включая аортит, аритмию и кардиомиопатию.
- Боль в груди, нарушающая дыхание.
- Воспаление челюсти.
- Синдром конского хвоста (рубцевание нервов и воспаление).
Как лечится или лечится анкилозирующий спондилит (АС)?
Анкилозирующий спондилит — это пожизненное заболевание.Хотя лечения нет, лечение может предотвратить долгосрочные осложнения, уменьшить повреждение суставов и облегчить боль. Лечебные процедуры включают:
- Упражнение: Регулярная физическая активность может замедлить или остановить прогрессирование заболевания. Многие люди испытывают еще большую боль в бездействии. Кажется, что движение уменьшает боль. Ваш лечащий врач может порекомендовать безопасные упражнения.
- Нестероидные противовоспалительные препараты (НПВП): НПВП, включая ибупрофен (Адвил®) и напроксен (Алев®), облегчают боль и воспаление.
- Модифицирующие заболевание противоревматические препараты (DMARD): Лекарства, такие как сульфасалазин, уменьшают боль и отек суставов. Лекарства также лечат поражения, вызванные воспалительным заболеванием кишечника. Новые DMARD, называемые биологическими препаратами, помогают контролировать воспаление, изменяя иммунную систему. Биопрепараты включают фактор некроза опухоли (TNF) и ингибиторы интерлейкина (IL-17).
- Кортикостероиды: Инъекционные кортикостероиды временно облегчают боль и воспаление в суставах.
- Операция: Небольшому количеству людей с анкилозирующим спондилитом может потребоваться операция.Операция по замене суставов имплантацией искусственного сустава. Кифопластика исправляет искривленный позвоночник.
Какие еще шаги я могу предпринять для лечения или лечения анкилозирующего спондилита (АС)?
В дополнение к стандартным методам лечения АС эти шаги также могут помочь облегчить воспаление и боль:
- Придерживайтесь полноценной диеты: Жареные продукты, обработанное мясо и продукты с высоким содержанием жира и сахара могут иметь воспалительный эффект. Противовоспалительные диеты, такие как средиземноморская диета, могут помочь в борьбе с воспалением.
- Поддерживайте здоровый вес: Ожирение и лишний вес оказывают давление на суставы и кости.
- Ограничьте употребление алкоголя: Чрезмерное употребление алкоголя может ослабить кости и повысить риск остеопороза.
- Бросьте курить: Употребление табака ускоряет повреждение позвоночника и усиливает боль. Ваш поставщик медицинских услуг может помочь вам бросить курить.
Профилактика
Как предотвратить анкилозирующий спондилит (АС)?
Поскольку причина анкилозирующего спондилита неизвестна, невозможно предотвратить его.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с анкилозирующим спондилитом (АС)?
Симптомы анкилозирующего спондилита могут постепенно ухудшаться с возрастом. Это состояние редко приводит к потере трудоспособности или опасно для жизни. Тем не менее такие симптомы, как боль в суставах, могут мешать вам заниматься любимым делом. Раннее вмешательство может облегчить воспаление и боль. Может помочь сочетание физической активности и приема лекарств.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас есть AS и опыт работы:
- Боль в груди.
- Затрудненное дыхание.
- Проблемы со зрением.
- Сильная боль в спине или другая боль в суставах.
- Жесткость позвоночника.
- Необъяснимая потеря веса.
Какие вопросы я должен задать своему врачу?
Если у вас анкилозирующий спондилит, обратитесь к своему врачу:
- Почему я заболел анкилозирующим спондилитом?
- Как лучше всего лечить анкилозирующий спондилит?
- Каковы риски лечения и побочные эффекты?
- Какие изменения в образе жизни я должен сделать, чтобы справиться с этим заболеванием?
- Подвержена ли моя семья риску развития анкилозирующего спондилита? Если да, должны ли мы сдавать генетические тесты?
- Могу ли я получить другие виды артрита или проблемы со спиной?
- Какой вид постоянного ухода мне нужен?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Анкилозирующий спондилит — это форма артрита, которая чаще всего поражает позвоночник.Это состояние на всю жизнь, без лечения. Однако упражнения, лекарства и изменение образа жизни могут помочь справиться с симптомами, чтобы вы могли наслаждаться долгой и продуктивной жизнью. Редко когда человек с СА становится инвалидом. Поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы оставаться активным и управлять симптомами.
Анкилозирующий спондилит | Симптомы, причины, лечение
Ряд процедур может замедлить его и уменьшить боль и скованность. Упражнения и пристальное внимание к своей позе не менее важны для поддержания подвижности позвоночника и помогают вести нормальный образ жизни.
Некоторые из перечисленных ниже препаратов могут быть назначены только консультантом по ревматологии.
Медикаментозное лечение
Обезболивающие и нестероидные противовоспалительные средства (НПВП)
Обезболивающие, такие как парацетамол и нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, обычно являются препаратами первого выбора при лечении анкилозирующего спондилита.
Для людей с симптомами, которые нельзя контролировать с помощью противовоспалительных средств, доступны другие лекарства, которые помогают уменьшить боль или ограничить последствия заболевания.
Модифицирующие болезнь противоревматические препараты (БПВП)
Такие препараты, как сульфасалазин и метотрексат, могут лечить артрит рук и ног, хотя обычно они неэффективны при симптомах со стороны позвоночника.
Эти препараты, называемые противоревматическими препаратами, модифицирующими болезнь (DMARD), могут уменьшить воспаление, которое возникает в вашем организме. Это означает, что они не только устраняют симптомы, но и помогают предотвратить повреждение суставов.
Иногда эти препараты начинают действовать через несколько недель или месяцев.Когда они действительно подействуют, они могут сильно повлиять на вашу боль и скованность. Часто это длительное лечение.
При приеме БПВП вам потребуются регулярные осмотры и анализы крови, чтобы контролировать их действие.
Биологическая терапия
Биологические методы лечения — это новые методы лечения, которые могут быть очень эффективными для некоторых людей с анкилозирующим спондилитом и связанными с ним состояниями.
Эти препараты имеют более целенаправленный подход к остановке воспаления, чем более старые DMARD.
Они подходят не всем и могут быть назначены только в том случае, если ваше состояние нельзя контролировать с помощью противовоспалительных препаратов и физиотерапии.
Существует группа биологических препаратов, называемых препаратами против TNF. Следующие препараты могут помочь при лечении анкилозирующего спондилита:
Секукинумаб — это другой вид биологической терапии, который также может лечить анкилозирующий спондилит. Это один из нового семейства биологических препаратов, называемых интерлейкином или ингибиторами IL-17. Этот препарат также снижает или замедляет воспаление.
Эти препараты вводятся в виде инъекций, которым вы, ваш партнер, родственник или друг можете научиться.
Эффект от биологической терапии будет контролироваться, и вам нужно будет регулярно заполнять анкеты, чтобы проверять, насколько хорошо вы реагируете на лечение.
Стероиды
Стероиды можно использовать в качестве краткосрочного лечения обострений. Обычно их вводят в виде инъекции в опухший сустав или в виде инъекции с медленным высвобождением в мышцу. Они также могут лечить болезненные сухожилия, например, в пятке, хотя они не повторяются слишком часто, поскольку могут вызвать слабость сухожилий.
Иногда вам могут назначить курс стероидных таблеток под названием преднизолон. Хотя эти методы лечения могут быть очень эффективными для уменьшения боли и скованности, у вас могут развиться побочные эффекты, если вы будете использовать их в течение длительного времени.
Если вам прописали стероидные таблетки, поговорите со своим врачом о риске побочных эффектов и о том, как снизить вероятность их возникновения. Как и в случае с любым лекарством, немедленно сообщайте своему врачу о любых побочных эффектах.
Если у вас разовьется воспаление глаз, его обычно лечат стероидными глазными каплями.В более тяжелых случаях воспаления глаз стероиды можно вводить в виде таблеток или в виде инъекции в глаз.
Физиотерапия
Физиотерапия — очень важная часть лечения анкилозирующего спондилита. Физиотерапевт может составить программу упражнений, чтобы улучшить вашу мышечную силу и помочь вам сохранить подвижность позвоночника и других суставов.
Особенно важно тренировать спину и шею, чтобы они не сгибались в согнутом положении.
Физиотерапевт посоветует вам, как поддерживать хорошую осанку, и может предложить вам гидротерапию, также известную как водная терапия. Это специальные упражнения для позвоночника, бедер и плеч, которые проводятся в специальном бассейне с теплой водой.
Многие люди с анкилозирующим спондилитом считают эту терапию полезной и продолжают свою программу в местном бассейне или в местной группе Национального общества анкилозирующего спондилита (NASS).
Хирургия
Большинству людей с анкилозирующим спондилитом операция не требуется, хотя некоторым людям может потребоваться замена тазобедренного или коленного сустава, если эти суставы сильно поражены.Это поможет избавиться от боли и улучшить подвижность.
Если вас беспокоит искривление позвоночника, посоветуйтесь с ревматологом. Любое решение об операции является трудным, и в нем также должен участвовать опытный хирург. Хотя люди очень редко нуждаются в операции на спине из-за анкилозирующего спондилита, это может значительно улучшить жизнь некоторых людей.
Анкилозирующий спондилит | Johns Hopkins Medicine
Что такое анкилозирующий спондилит?
Анкилозирующий спондилит (АС) — это тип артрита, поражающего позвоночник.Анкилозирование означает жесткость или жесткость, спондил означает позвоночник, а это означает воспаление. Заболевание вызывает воспаление позвоночника и крупных суставов, в результате чего возникает скованность и боль. Заболевание может привести к эрозии сустава между позвоночником и тазовой костью. Это называется крестцово-подвздошным суставом. Это также может привести к образованию костных мостов между позвонками в позвоночнике, сращивая эти кости. Кости в груди также могут срастаться.
Что вызывает анкилозирующий спондилит?
Причина AS неизвестна, но исследователи считают, что гены играют роль.Ген под названием HLA-B27 встречается более чем у 95 процентов кавказских американцев с АС, но только у 50% афроамериканцев, страдающих этим заболеванием. Однако у некоторых людей с геном HLA-B27 нет АС.
Кто подвержен риску заболевания анкилозирующим спондилитом?
AS чаще встречается у людей в возрасте от 17 до 35 лет. Он также может возникать у детей и пожилых людей. Заболевание чаще поражает молодых мужчин, чем женщин. Обычно это происходит в семьях.
Каковы симптомы анкилозирующего спондилита?
Симптомы СА имеют тенденцию исчезать и возвращаться со временем.Симптомы могут проявляться у каждого человека по-разному. Симптомы могут включать:
- Боль в спине, обычно наиболее сильная ночью в покое
- Рано утром скованность
- Наклонная поза в ответ на боль в спине (наклон вперед, как правило, облегчает боль)
- Позвоночник прямой и жесткий
- Неспособность сделать глубокий вдох при поражении суставов между ребрами и позвоночником
- Потеря аппетита
- Похудание
- Усталость
- лихорадка
- Анемия
- Боль в суставах
- Легкое воспаление глаз
- Повреждение органов, например сердца, легких и глаз
- Сыпь на коже
- Заболевания желудочно-кишечного тракта (например, болезнь Крона или язвенный колит)
Симптомы анкилозирующего спондилита могут быть такими же, как и при других состояниях здоровья.Обязательно обратитесь к своему врачу для постановки диагноза.
Как диагностируется анкилозирующий спондилит?
Процесс начинается с истории болезни и медицинского осмотра. Также могут быть выполнены тесты, например:
- Рентген. В этом тесте используется небольшое количество излучения для создания изображений внутренних тканей, костей и органов на пленке.
- Скорость оседания эритроцитов (СОЭ или скорость седиментации). Этот тест показывает, как быстро красные кровяные тельца опускаются на дно пробирки.При отеке и воспалении белки крови слипаются и становятся тяжелее, чем обычно. Они падают и быстрее оседают на дно пробирки. Чем быстрее опадают клетки крови, тем сильнее воспаление. До 70 процентов людей с СА имеют высокое СОЭ.
- Генетическое тестирование. Генетическое тестирование проводится для определения наличия у человека копии измененного гена заболевания. Ген HLA-B27 обнаружен более чем у 95 процентов людей с AS.
Как лечится анкилозирующий спондилит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья.Это также будет зависеть от степени тяжести состояния. Целью лечения является уменьшение боли и скованности, предотвращение деформаций и поддержание нормального образа жизни, насколько это возможно. Лечение может включать:
- Нестероидные противовоспалительные препараты для уменьшения боли и воспаления
- Блокаторы фактора некроза опухолей (биологические препараты) для уменьшения воспаления и отека
- Модифицирующие заболевание противоревматические препараты (DMARD), такие как сульфасалазин, для уменьшения воспаления и контроля AS
- Кратковременное применение кортикостероидов для уменьшения воспаления
- Кратковременное применение миорелаксантов и болеутоляющих средств для снятия сильной боли и мышечных спазмов
- Операция по замене сустава, установке стержней в позвоночник или удалению частей утолщенной и затвердевшей кости
- Поддержание правильной осанки
- Упражнения регулярные, в том числе упражнения на укрепление мышц спины
Поговорите со своим врачом о рисках, преимуществах и возможных побочных эффектах всех лекарств.
Каковы осложнения анкилозирующего спондилита?
Со временем при АС может развиться прямой изгиб позвоночника. Пациенты с АС подвержены высокому риску истончения костей (остеопороза). Это может привести к переломам позвоночника. АС также может привести к псориазу и воспалению глаз, аортального клапана и кишечного тракта.
Жизнь с анкилозирующим спондилитом
От AS нет лекарства, поэтому важно разработать план лечения вместе с вашим лечащим врачом.Работайте над изменениями образа жизни, которые могут улучшить качество вашей жизни. Оставайтесь активными и выполняйте упражнения, чтобы уменьшить боль. Физиотерапевт поможет вам составить план упражнений и поможет сохранить хорошую осанку.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, сообщите об этом своему врачу.
Ключевые сведения об анкилозирующем спондилите
- Анкилозирующий спондилит — это разновидность артрита, поражающего позвоночник.
- Ген может быть частью причины AS.
- Симптомы АС включают боль в спине, скованность ранним утром и сутулость.
- AS может вызывать другие симптомы, такие как потеря аппетита, потеря веса, усталость, лихорадка, анемия, воспаление глаз и заболевания желудочно-кишечного тракта.
- Целью лечения AS является уменьшение боли и скованности, предотвращение деформаций и поддержание как можно более нормального образа жизни.
- В управлении AS важно оставаться активным.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите названия новых лекарств, методов лечения или тестов, а также все новые инструкции, которые дает вам ваш поставщик.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком услуг, если у вас возникнут вопросы.
Центр анкилозирующего спондилита — Лечение симптомов артрита
Экспертная оценка
Универсальное руководство по анкилозирующему спондилиту: все, что вы когда-либо хотели знать, прямо от экспертов.
В этой статье: Что такое анкилозирующий спондилит? | Причины | Симптомы | Диагностика | Лечение | Жизнь с AS | Источники
Если вам поставили диагноз анкилозирующий спондилит (АС) или вы подозреваете, что у вас он есть, возможно, вы испытываете сильную боль.К счастью, лечение этой формы артрита позвоночника за последние несколько десятилетий прошло долгий путь. Новые методы лечения часто означают меньшее воспаление, более контролируемые симптомы и даже более медленное прогрессирование болезни.
«Это важно знать, потому что, когда люди слышат слово« анкилозирующий спондилит », они ищут его в Google и находят фотографии пациентов с терминальной стадией заболевания, сделанные в те дни, когда у нас не было лечения. Это может пугать », — говорит Йорг Эрманн, доктор медицины, младший врач отделения ревматологии, воспаления и иммунитета в Бригаме и женской больнице в Бостоне.
Итак, что такое AS? Что его вызывает и как диагностируется заболевание? Возможно, наиболее важным является то, какие методы лечения могут помочь пациентам с АС уменьшить боль и улучшить качество их жизни?
Что такое анкилозирующий спондилит?Анкилозирующий спондилит также известен как болезнь Мари-Стрампеля или болезнь Бехтерева. Это форма воспалительного артрита, которая в первую очередь поражает позвоночник. Через несколько лет кости позвоночника, называемые позвонками, могут срастаться.Когда это происходит, позвоночник становится жестким и менее гибким.
- Анкилоз: суставы срастаются и становятся неподвижными
- Спондилит: Воспаление позвонков и фасеточных суставов позвоночника
Когда позвонки или другие кости / суставы срастаются, позвоночник становится жестким и неподвижным. Источник фото: 123RF.com.
AS часто развивается в крестцово-подвздошных суставах (SI-суставах), которые соединяют нижнюю часть позвоночника с костями таза.Он также может развиваться в других частях позвоночника и вызывать симптомы и состояния в других частях тела.
Иногда АС может влиять на вашу осанку. Например, у вас может развиться сгорбленная спина. Врачи называют это кифозом, отклонением от нормы вперед верхней части позвоночника.
Каковы возможные причины анкилозирующего спондилита?Распространенные причины анкилозирующего спондилита.
Воспаление — это способ иммунной системы бороться с болезнями и травмами.Во время воспалительной реакции химические вещества и клетки в вашем кровотоке устремляются, чтобы защитить здоровые ткани и восстановить любой нанесенный ущерб. Помимо других симптомов, это может вызвать боль и отек.
Когда у вас СА, воспалительная реакция не работает должным образом. Вместо этого воспаление запускается в здоровых частях вашего тела, включая позвоночник и SI-суставы.
Мы не знаем точно, что вызывает AS, но несколько факторов могут увеличить ваш риск.
Пол. Раньше эксперты полагали, что мужчины в девять раз чаще болеют АС, чем женщины. Но в последние годы исследования показали, что разница намного меньше, чем мы думали, если она вообще есть. Одна из возможных причин: в прошлом женщинам, возможно, ставили неправильный или заниженный диагноз.
Семейная история. Если у ваших родителей, бабушек и дедушек есть СА, у вас больше шансов разовьется сам.
HLA-B27: Человеческий лейкоцитарный антиген B27 (HLA-B27) — это белок, который может быть в вашей крови.Он обнаруживается у подавляющего большинства людей европеоидной расы с AS и примерно у половины чернокожих людей с AS.
Наличие белка HLA-B27 не означает, что у вас есть AS — и наоборот. У вас может быть AS без этого маркера, и у вас может быть этот маркер без развития AS.
Каковы типичные симптомы анкилозирующего спондилита?Симптомы АС могут начаться в любом возрасте, но часто они начинаются до 45 лет. Они могут сильно отличаться от одного человека к другому, хотя некоторые из них очень распространены, в том числе те, что указаны в этом контрольном списке симптомов анкилозирующего спондилита:
Хроническая боль и скованность. Эти симптомы обычно возникают сначала в нижней части спины, а часто также в бедрах и ягодицах. Дискомфорт обычно нарастает медленно, в течение недель или месяцев. Он может располагаться на одной стороне тела, на обеих сторонах или перемещаться вперед и назад между сторонами.
Некоторые люди испытывают периодическую боль в спине, а другие испытывают сильную боль и скованность в течение длительного времени. Почти все случаи АС характеризуются острой болью, за которой следует временная ремиссия, когда симптомы исчезают.
Дискомфорт в определенное время дня. «Часто пациенты жалуются на ночную боль в спине», — говорит Намрата Сингх, доктор медицины, доцент отделения ревматологии Медицинской школы Вашингтонского университета в Сиэтле. Многие люди с СА также чувствуют болезненность и скованность с утра.
Улучшение с движением. «Другой отличительной чертой является то, что боль уменьшается по мере того, как проходит ваш день или вы двигаетесь, и боль становится более сильной или вы становитесь более жесткими по мере того, как вы больше сидите», -Сингх объясняет.
Воспаление в ключевых областях. Если вы испытываете дискомфорт в разных частях тела, виноват может быть AS. Места, наиболее часто поражаемые AS, включают:
- SI соединения
- Позвонки нижней части спины
- Тазобедренные и плечевые суставы
- Entheses, или области, где сухожилия и связки прикрепляются к костям, в основном в позвоночнике, но иногда в задней части пяток
- Хрящ вокруг ребер и грудины
AS часто вызывает воспаление SI-сустава. Дополнительные симптомы, распространяющиеся на все тело. Вначале человек с СА может также испытывать усталость, потерю аппетита, низкую температуру и легкую анемию.
Могут развиться другие условия
Если у вас СА, у вас может быть повышенный риск некоторых других воспалительных состояний. У 40% людей с АС разовьется увеит — воспалительное заболевание глаз, которое может вызывать покраснение, боль и изменения зрения.
Иногда, говорит доктор Сингх, у пациентов сначала возникают проблемы с глазами, а последующее обследование выявляет признаки СА.«Нас направляют к пациентам, у которых на самом деле был повторно диагностирован анкилозирующий спондилит из офтальмологии», — объясняет она.
Около 10% пациентов с АС страдают воспалительным заболеванием кишечника (ВЗК) — общим термином, описывающим два состояния: болезнь Крона и язвенный колит. Симптомы могут включать боль в животе, диарею и кровавый стул.
Реже у вас могут развиться более серьезные проблемы со здоровьем из-за АС. Воспаление в вашем теле может повлиять на ваше сердце, что может увеличить риск сердечно-сосудистых событий, таких как сердечный приступ и инсульт.Проблемы с легкими также связаны с АС, поскольку жесткие ребра могут влиять на функцию легких и способность дышать.
Как получить диагноз анкилозирующего спондилита?Поскольку симптомы часто появляются медленно и могут напоминать симптомы других состояний, для правильной диагностики АС часто требуются годы. Но диагноз имеет решающее значение для своевременного получения правильного лечения. Если вы считаете, что у вас может быть АС, лучше всего обратиться к врачу-ревматологу, который специализируется на заболеваниях опорно-двигательного аппарата и некоторых аутоиммунных заболеваниях.
«Главный вопрос, который нам задают:« У вас есть анализ крови, который вы можете сделать для меня, чтобы диагностировать это? », — говорит д-р Сингх. «И обычно ответ отрицательный».
Вместо этого ваш ревматолог будет использовать комбинацию методов для точного определения СА и исключения других состояний, называемых дифференциальным диагнозом. Эти методы могут включать следующее.
Физический экзамен. Чтобы найти причину ваших проблем, ваш врач будет искать боль, отек и нежность в определенных точках вашего тела, например, в спине, поясничных суставах, тазе и пятках.Они также проверит наличие ограничений подвижности в позвоночнике и других суставах. Это может включать в себя несколько простых офисных тестов, требующих от вас выполнения определенных движений.
Например, во время теста Шобера ваш врач оценит гибкость вашей поясницы, попросив вас наклониться вперед. А для теста Гаенслена вас попросят лечь и согнуть одно колено, в то время как врач оказывает давление на вашу другую ногу. Это помогает оценить боль в SI-суставах.
История болезни. Это повлечет за собой краткое изложение ваших симптомов, а также их серьезность, продолжительность и локализацию. Также будут рассмотрены такие проблемы, как увеит и ВЗК.
Bloodwork. Ваш врач будет искать белок HLA-B27, а также другие маркеры воспаления. Признаки воспаления могут указывать на АС, но это также может быть ряд других состояний.
Изображения. Самые ранние изменения, которые ваш врач может обнаружить на рентгеновском снимке, скорее всего, относятся к суставам SI, хотя могут пройти годы, прежде чем они появятся в достаточной степени.Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) являются более чувствительными методами диагностики АС. Они могут выявить более ранние стадии заболевания, такие как воспаление суставов, до того, как произойдут изменения костей.
Каковы варианты лечения анкилозирующего спондилита?Лекарства от AS нет, но несколько различных методов лечения могут облегчить боль, уменьшить воспаление, улучшить функцию и замедлить прогрессирование заболевания.
Обезболивающие. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), часто рекомендуются для облегчения болезненных симптомов АС.Также можно использовать анальгетик, такой как ацетаминофен (тайленол).
Противоревматические препараты, изменяющие заболевание (DMARD) . Препараты этого класса назначают для уменьшения воспаления и замедления прогрессирования некоторых видов воспалительных и / или аутоиммунных заболеваний, включая АС. БПВП, назначаемые для лечения АС, включают метотрексат и сульфасалазин (азульфидин).
Биологические препараты. Это особые виды DMARD, созданные из живых клеток. Биопрепараты для лечения АС вводятся путем инфузии в медицинском учреждении или путем самостоятельной инъекции дома.Ваш врач может порекомендовать несколько препаратов, например: адалимумаб (Хумира), цертолизумаб (Цимзия), секукинумаб (Козентикс) и иксекизумаб (Тальц).
Упражнение. Физическая терапия и упражнения очень важны, если у вас СА. Мягкая растяжка и упражнения не только помогут уменьшить скованность в спине и / или шее, но и помогут вам оставаться максимально подвижным. Ваш физиотерапевт может назначить вам домашнюю растяжку и программу упражнений и научит вас передовым методам правильной осанки.Бонус: физическая активность может улучшить ваше сердечно-сосудистое здоровье и настроение.
Доктор Эрманн предупреждает, что людям с СА следует избегать определенных видов упражнений, так как это увеличивает риск переломов позвоночника. К ним относятся контактные виды спорта и занятия, которые представляют повышенную опасность травм позвоночника, например катание на лыжах и сноуборде.
Остерегайтесь занятий, связанных с повышенным риском травмы позвоночника, например катания на лыжах.
Хирургия. Хотя большинство людей с АС можно успешно вылечить без хирургического вмешательства, в некоторых случаях может потребоваться операция по поводу анкилозирующего спондилита.Хирург поможет решить, какая процедура вам нужна, в зависимости от ваших симптомов, возраста, общего состояния здоровья и конкретной ситуации, а также других факторов.
- Ламинэктомия. Иногда АС может вызывать сдавливание нервов или самого спинного мозга. Это может вызвать боль, слабость, онемение или покалывание. Чтобы уменьшить это давление, ваш хирург может выполнить ламинэктомию, которая включает удаление задней дуги позвоночной кости, называемой пластинкой.
- Остеотомия. Искривление позвоночника у человека с СА может серьезно повредить его повседневным функциям и качеству жизни. Во время остеотомии кость разрезается и меняет форму для улучшения осанки и движения. Считается, что остеотомия при АС сопряжена с риском и в США встречается редко.
- Спинальный инструментарий и спондилодез. Люди с СА имеют значительно более высокий риск перелома позвоночника, чем люди без СА. «В большинстве случаев это необходимо исправлять хирургическим путем», — говорит д-р.Эрманн, «потому что часто эти переломы нестабильны и представляют угрозу для спинного мозга».
Если кости позвоночника были повреждены или у вас была остеотомия, ваш хирург может использовать инструменты, такие как проволока, винты, стержни, стержни или клетки, чтобы соединить окружающие кости вместе. Это сохраняет ваш позвоночник стабильным и защищает спинной мозг от повреждений.
- Замена шарнира. Замена коленного, плечевого или тазобедренного сустава может потребоваться «после многих лет лечения, особенно у тех пациентов, у которых заболевание развилось до того, как стали доступны биопрепараты», — сказал доктор.Эрманн объясняет.
Операция по поводу AS проводится в больнице. После ее завершения, в зависимости от вашей процедуры и вашего общего состояния здоровья, вы можете начать ходить с посторонней помощью в течение нескольких дней или даже часов. Некоторые операции требуют, чтобы вы провели в больнице несколько ночей.
Дома, независимо от того, какую операцию вы перенесли, важно следовать всем указаниям вашей медицинской бригады. Возможно, вам придется носить бандаж или ошейник, ограничить свою активность или даже купаться определенным образом.Скорее всего, будут рекомендованы лекарства для снятия боли, возникающей в результате процедуры. Строгое соблюдение инструкций может сильно повлиять на скорость и успех вашего выздоровления.
Какие советы по жизни с анкилозирующим спондилитом?Жизнь с AS может быть сложной задачей, особенно если ее не лечить. По прошествии времени и прогрессирования болезни вам, возможно, придется отказаться от определенных планов или действий. Возможно, вы плохо выспитесь. Вам может быть труднее в тренажерном зале, в студии йоги, на спортивной площадке — или даже просто не отставать от своих детей.Иногда у людей с СА развивается депрессия или беспокойство.
Однако есть шаги, которые вы можете предпринять, чтобы уменьшить воздействие болезни на ваше тело и разум. Это всего лишь несколько.
Бросить курить. Курение не только является фактором риска СА, оно может усугубить ваше заболевание, снизить эффективность лечения, не говоря уже о том, что оно может вас убить. Да ладно, вы знаете, что вам здесь нужно сделать, но если вам нужно, чтобы мы это объяснили: Q-U-I-T
Сделайте акцент на здоровом питании. Хотя не существует специальной диеты, предназначенной для людей с СА, диета, ориентированная на цельные, питательные продукты, может помочь уменьшить воспаление. Это также может помочь вам поддерживать здоровый вес, что является ключом к борьбе с болезнью. Включите фрукты, овощи, цельнозерновые продукты и нежирные белки, а также ограничьте употребление алкоголя, сахара, натрия и насыщенных жиров. Если вам нужна более подробная структура, чем эти общие рекомендации, обратитесь к диетологу, который может составить план питания, основанный на здоровых продуктах, которые вам понравятся.
Рассмотрим вспомогательные устройства. Если при ходьбе болит спина, будьте готовы использовать трость, ходунки и ортопедические вкладыши для обуви. Помните, что легкая физическая активность может помочь облегчить симптомы, а малоподвижный образ жизни только усугубит их. Существуют также вспомогательные устройства, с помощью которых вам будет удобнее брать предметы в доме, садиться в машину и т. Д.
Вспомогательные устройства, такие как трости и ходунки, могут помочь вам двигаться, когда у вас есть AS.
Попробуйте простые домашние процедуры. Холодная терапия помогает уменьшить воспаление, а тепло помогает уменьшить жесткость суставов. Поищите упаковки в местной аптеке.
Сделайте свое психическое здоровье в первую очередь. Психологическое и физическое благополучие тесно связаны. Найдите людей, с которыми вы можете открыто поговорить о своей AS, от друзей и семьи до групп поддержки. Ищите средства для снятия стресса, которые работают на вас. Если ваша ситуация становится невыносимой, обратитесь за помощью к своему врачу или психиатру.
Используйте дополнительные методы лечения с осторожностью. Хотя не так много исследований, подтверждающих их эффективность, некоторые люди с СА считают, что дополнительные методы лечения, такие как иглоукалывание и легкий массаж, помогают облегчить симптомы. Ваш врач может помочь решить, что для вас безопасно, и может даже направить вас к практикующему врачу с соответствующим опытом. Имейте в виду, что специалисты настоятельно не рекомендуют хиропрактики для лечения АС из-за высокого риска травм.
После того, как вам поставили диагноз СА и начали лечение, важно поддерживать тесное общение со своим ревматологом и другими членами вашей медицинской бригады.Следите за появлением новых симптомов и предупреждайте своих поставщиков о любых существенных изменениях между регулярными посещениями. Также всегда внимательно следите за своим планом лечения и старайтесь не пропускать встречи. Благодаря усердию и целеустремленности вы можете повысить свои шансы на лучший результат СА.
Источники: Что такое AS: Mayo Clinic. (N.d.) «Анкилозирующий спондилит».
https://www.mayoclinic.org/diseases-conditions/ankylosing-spondylitis/symptoms-causes/syc-20354808
Причины: Бригам и женская больница.(2007) «Стандарт лечения: анкилозирующий спондилит». https://www.brighamandwomens.org/assets/BWH/patients-and-families/rehabilitation-services/pdfs/l-spine-ankylosing-spondylitis-bwh.pdf
Симптомы: Клиника Мэйо. (N.d.) «Анкилозирующий спондилит».
https://www.mayoclinic.org/diseases-conditions/ankylosing-spondylitis/symptoms-causes/syc-20354808
Диагноз: Бригам и женская больница. (2007) «Стандарт лечения: анкилозирующий спондилит». https: // www.brighamandwomens.org/assets/BWH/patients-and-families/rehabilitation-services/pdfs/l-spine-ankylosing-spondylitis-bwh.pdf
Фонд артрита. (нет данных) «Осевой спондилоартрит». arthritis.org/diseases/ankylosing-spondylitis
Канадская ассоциация спондилитов. (без даты) «Анкилозирующий спондилит». spondylitis.ca/spondyloarthritis/spondyloarthritis-diseases/ankylosing-spondylitis/
Канадская ассоциация спондилитов. (без даты) «Управление спондилитом». spondylitis.ca/spondyloarthritis/managing-spondyloarthritis/
Каспер Веберс, Иветт Эссерс и др., «Гендерные различия в исходах анкилозирующего спондилита: долгосрочные результаты международного исследования результатов лечения анкилозирующего спондилита».” Ревматология , том 55, выпуск 3, март 2016, страницы 419–428.
acade.oup.com/rheumatology/article/55/3/419/1793176
Johns Hopkins Medicine. (нет данных) «Ламинэктомия». hopkinsmedicine.org/health/treatment-tests-and-therapies/laminectomy
MedlinePlus. (без даты) «Анкилозирующий спондилит». medlineplus.gov/ankylosingspondylitis.html
Национальная служба здравоохранения (Великобритания). (2019) «Анкилозирующий спондилит: причины». nhs.uk/conditions/ankylosing-spondylitis/causes/
Национальный институт артрита, опорно-двигательного аппарата и кожных заболеваний.(2020) «Анкилозирующий спондилит». niams.nih.gov/health-topics/ankylosing-spondylitis
Physiopedia. (без даты) «Тест Гаенслена». Physio-pedia.com/Gaenslen_Test
Physiopedia. (нет данных) «Тест Шобера». Physio-pedia.com/Schober_Test
Саад Б. Чаудхари, Хайди Халлинджер и Майкл Дж. Вивес. «Лечение острых переломов при анкилозирующем спондилите. ISRN Ревматология. 2011; 2011: 150484. ncbi.nlm.nih.gov/pmc/articles/PMC3263739
Больница позвоночника при Неврологическом институте Нью-Йорка.(нет данных) «Остеотомия». columbiaspine.org/treatments/osteotomy/
Американская ассоциация спондилитов. (2019.) «Рекомендации по лечению осевого спондилоартрита 2019: краткий обзор для пациентов и семей». spondylitis.org/wp-content/uploads/2020/01/SAA_Pocket_Guide_WEB.pdf
Американская ассоциация спондилитов. (без даты) «Дополнительные процедуры». spondylitis.org/about-spondylitis/treatment-information/complementary-treatments/
Американская ассоциация спондилитов.(без даты) «Диагностика анкилозирующего спондилита». spondylitis.org/about-spondylitis/types-of-spondylitis/ankylosing-spondylitis/diagnosis/
Американская ассоциация спондилитов. (без даты) «Влияние диеты на симптомы спондилита». spondylitis.org/about-spondylitis/treatment-information/diet-nutrition/
Американская ассоциация спондилитов. (нет данных) «Упражнение». spondylitis.org/about-spondylitis/treatment-information/exercise/
Американская ассоциация спондилитов. (нет данных) «Наиболее частые симптомы.”Spondylitis.org/about-spondylitis/types-of-spondylitis/ankylosing-spondylitis/symptoms/
Американская ассоциация спондилитов. (без даты) «Обзор анкилозирующего спондилита». spondylitis.org/about-spondylitis/types-of-spondylitis/ankylosing-spondylitis/
Американская ассоциация спондилитов. (без даты) «Возможные осложнения: как это влияет на человека?» spondylitis.org/about-spondylitis/possible-complications/
Американская ассоциация спондилитов. (нет данных) «Спондилоартрит: аутоиммунный или аутовоспалительный?» спондилит.орг / спондилит-плюс / аутоиммунный или аутовоспалительный спондилоартрит /
Американская ассоциация спондилитов.
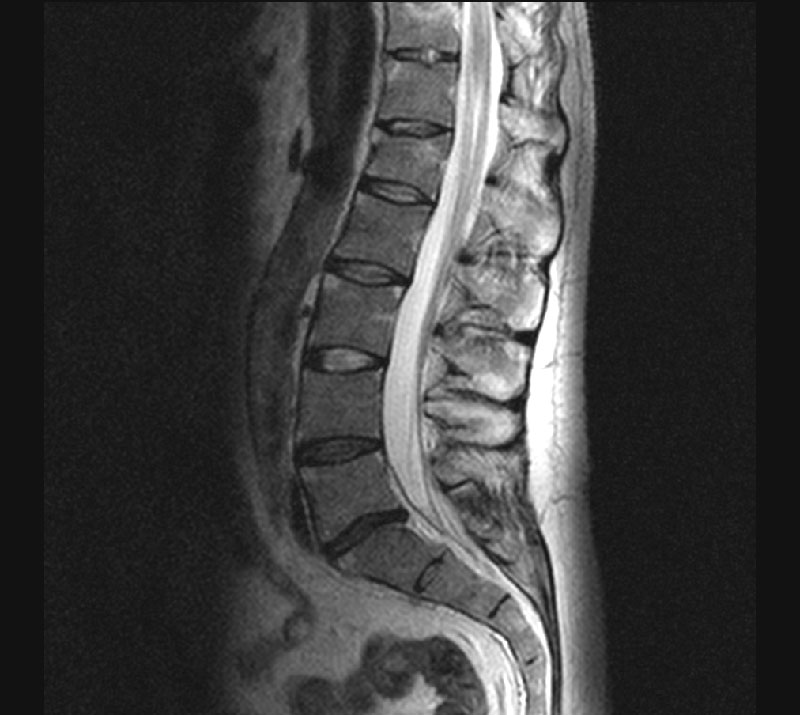 Все это сопровождается болями во всех отделах позвоночника.
Все это сопровождается болями во всех отделах позвоночника.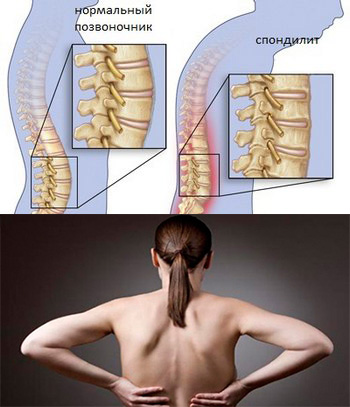 Боли в суставах при этой форме заболеваний несильные.
Боли в суставах при этой форме заболеваний несильные.