Осмотр мышц, фасций и сухожилий. Атрофия мышц кисти
Атрофия мышц кисти значительно сказывается на ее конфигурации, форме, положении пальцев, их функции. Кисть становится плоской при атрофии тенара и гипотенара, «полая кисть» формируется при атрофии межкостных и червеобразных мышц. Кисть приобретает вид «птичьей когтистой лапы» при поражении локтевого нерва, вид «обезьяньей руки» при параличе срединного нерва, при поражении лучевого нерва образуется «свисающая кисть».Атрофия тенара возникает при поражении срединного нерва (рис. 241), большой палец принимает аномальное положение — он приближается к плоскости, в которой находятся прочие пальцы, ладонь при этом напоминает ладонь обезьяны.

Рис. 241. Паралич срединного нерва. Аномалия положения большого пальца из-за атрофии тенара. Кисть напоминает обезьянью руку (А). Сгибание I и II пальцев невозможно (Б)
Выполнение многих работ при атрофии тенара и таком положении большого пальца становится невозможным: шитье, слесарные работы, дойка, стрижка и др. Паралич срединного нерва проявляется также ограничением пронации, сгибания кисти, сгибания обеих дистальных фаланг II и III пальцев и средних фаланг IV и V пальцев.

Рис. 242. Прием для выявления паралича срединного нерва. У здорового при сгибании выпрямленных пальцев в пястно-фаланговых суставах до прямого угла большой палец легко касается конечной фаланги указательного пальца (А). При параличе срединного нерва большой палец не может коснуться кончика указательного пальца (Б)
Срединный нерв страдает при травме, вывихе плеча, его поражение нередко связывают с особенностями профессии (профессиональный паралич) — слесари, портные, гладильщики, доильщики, парикмахеры, зубные врачи.
Атрофия гипотенара возникает при параличе локтевого нерва, обычно это сочетается с атрофией межостных и червеобразных мышц IV-V пальцев и приводящей мышцы большого пальца (I межпальцевой промежуток), что хорошо выявляется при осмотре кисти стыла. Страдают одновременно и мышцы предплечья — локтевой сгибатель кисти и глубокий общий разгибатель пальцев, идущий к концевым флангам трех последних пальцев. Все это приводит к образованию когтистой позы кисти (рис. 243), вызванной антагонистической функцией общего разгибателя пальцев и поверхностного сгибателя пальцев.
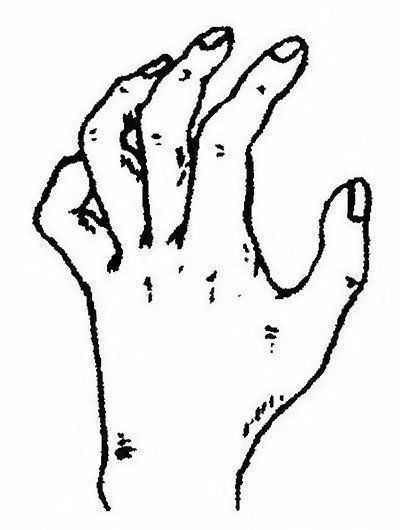
Рис. 243. Когтеобразное положение V и IV пальцев, атрофия межкостного промежутка при параличе локтевого нерва
«Когтистость» пальцев больше выражена у IV и V патьцев (рис. 244), мизинец несколько отведен, его мускулатура атрофирована. Функциональные возможности такой кисти ограничены: ограничено или совершенно невозможно сгибание основных и одновременное разгибание средних и концевых фаланг, растопыривание и приведение пальцев, приведение большого пальца, сгибание концевых фаланг III, IV и V пальцев (концевые фаланги I и II пальцев иннервируются срединным нервом).

Рис. 244. Кисть при параличе локтевого нерва. Первые три пальца переразогнуты в основных фалангах, IV и особенно V согнуты в межфаланговых суставах
Больной не может держать в руке тяжести, даже книгу, не может резать хлеб, тонкие действия кисти становятся затруднительными — не удается взять монету, подобрать булавку, хлебные крошки, сжатие кисти в кулак происходит без участия IV и V пальцев (рис. 245), больной не может царапать стекло ногтем мизинца, сделать щелчок пальцами, очистить яблоко, бросить мяч, нарушается письмо.
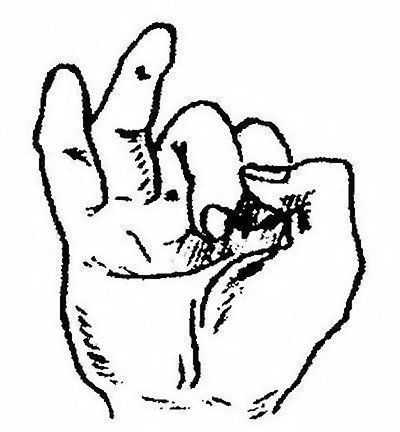
Рис. 245. При параличе локтевого нерва сжимание кисти в кулак происходит без участия IV и V пальцев
При выполнении теста с полоской плотной бумаги, зажатой между большими и указательными пальцами, на больной стороне вместо приведения большого пальца сгибается его концевая фаланга (рис. 246).
Рис. 246. Тест Фромана при параличе локтевого нерва: вместо приведения большого пальца на больной левой руке полоска бумаги удерживается за счет сгибания его концевой фаланги
Причины поражения локтевого нерва многообразны, и в первую очередь это травмы локтя, инфекции, интоксикации. Особенно опасны переломы внутреннего мыщелка. Страдает локтевой нерв у ослабленных, длительно лежащих больных, опирающихся на локоть, у спящих со свешенной рукой. Повреждается локтевой нерв при травме плеча и предплечья, нередко одновременно со срединным нервом. Из инфекций наиболее опасны тиф, дизентерия, грипп. Повреждение локтевого нерва часто наблюдается у представителей таких профессий, как шлифовальщики алмазов, стеклодувы, часовщики, телефонисты.
Мышцы кистей и предплечий атрофируются при тяжелых артритах, артрозах, контрактурах и анкилозах суставов предплечья и кистей.
На поражение лучевого нерва указывает положение кисти — она опущена, такую кисть называют «висячей», «отвисающей», «отвислой», что обусловлено атрофией и слабостью разгибателей (рис. 247).
Рис. 247. Положение кисти при параличе лучевого нерва — «свисающая кисть». Если развести сложенные ладони, то на пораженной стороне наступает сгибание пальцев из-за перевеса сгибателей над слабыми разгибателями
Опущенная кисть имеет согнутые мизинец, III и IV пальцы. Этот признак надо учитывать для дифференциации с падающей кистью при истерии, имеющей разогнутые пальцы. При поражении лучевого нерва страдает разгибание кисти и пальцев, отведение большого пальца, отведение кисти, разгибание большого и указательного пальцев. В диагностических целях используется тест разведения сложенных ладоней (см. рис. 247). Если их развести, то на пораженной стороне происходит сгибание пальцев из-за перевеса сгибателей над слабыми разгибателями.
Лучевой нерв нередко травмируется, особенно на средине плеча, где он расположен поверхностно и близко к кости. Это возникает при давлении головы на подложенное плечо во время сна на твердой поверхности, особенно в пьяном виде, зажатии плеч при связывании, при переломах плеча, ранениях, при подкожном введении медикаментов, отравлении свинцом.
При исследовании таза осмотру доступна лишь наружная группа мышц ягодичной области, которая ограничена сверху гребнем подвздошной кости, снизу — ягодичной складкой. Атрофия этих мышц легко выявляется по асимметрии величины и конфигурации ягодиц, а также по нарушению их функции.
Атрофия и слабость ягодичных мышц связана с нарушением их иннервации верхним и нижним ягодичными нервами (короткие ветви крестцового сплетения), что приводит к затруднениям выпрямления согнутого туловища, разгибания бедра и вращения бедра кнаружи. Паралич большой ягодичной мышцы выявляется при беге, прыжках, подъеме по лестнице или наклонной плоскости. При ходьбе по ровному месту паралич ее незаметен. Выпадение функции средней и малой ягодичных мышц, иннервируемых верхним ягодичным нервом, затрудняет отведение и ротацию бедра, при двустороннем поражении этого нерва возникает «утиная походка». Атрофия мышц тазового пояса наблюдается также при миопатии, что также формирует «утиную походку».
Атрофия мышц нижней конечности может охватывать все мышцы либо касаться отдельных групп мышц.
Атрофия и слабость передней группы мышц бедра наблюдается при поражении бедренного нерва, что может быть обусловлено травматическим повреждением его при переломе тазовых костей, невритом при тяжелых инфекциях (вирусные инфекции, малярия, тиф), сдавлением нерва аневризмой бедренной артерии, увеличенными забрюшинными лимфоузлами, опухолью, воспалительным инфильтратом, послеоперационными рубцами, токсическим влиянием алкоголя, это возможно при диабете.
При высоких поражениях бедренного нерва (L2-L3) наступает парез подвздошно-поясничной мышцы, что затрудняет сгибание бедра в тазобедренном суставе и переход больного в сидячее положение из положения лежа. При поражении нерва под паховой связкой наступает паралич четырехглавой и портняжной мышц, что нарушает разгибание ноги в колене и вращение бедра кнаружи. Коленная чашечка у таких больных при стоянии на ногах легко смещается в стороны («разболтана»), стояние, бег, поднимание по лестнице затруднено или невозможно, при приседании туловище больного наклоняется в здоровую сторону. Атрофия четырехглавой мышцы различной степени наступает при длительном нарушении функции коленного сустава (контрактура, анкилоз, артродез).
Атрофия и слабость медиальной группы мышц бедра связана в основном с поражением запирательного нерва, что проявляется в нарушении способности приводить бедро, поворачивать ногу наружу, частично при этом страдает сгибание бедра. При ходьбе больной заносит больную ногу кнаружи, а сидя не может ее положить поверх здоровой или положить ногу на ногу.
Задняя группа мышц бедра атрофируется при поражении большеберцового нерва и частично — седалищного, что приводит к нарушению разгибания бедра, сгибания голени и ухудшению вращения голени внутрь и наружу.
Атрофия мышц голени (передней, латеральной и задней групп мышц) связана с нарушением функции малоберцового, большеберцового нервов или их отдельных ветвей, а также значительным нарушением функции коленного и голеностопного суставов, проходимости артериальных сосудов. Нарушение функции мышц голени приводит к значительным нарушениям функции стопы, ее пальцев.
При атрофии передней и латеральной групп мышц голени выявляется заметное похудание голени, что связано с поражением глубокой и поверхностной ветвей малоберцового нерва. Нарушение функции разгибателей приводит к возникновению отвислой стопы, она уплощается, принимает форму полой, формируется «перонеальная походка» (степпаж). Страдает разгибание II—V пальцев стопы, опускание медиального и поднимание латерального края стопы, отведение стопы наружу. При стоянии на ногах на тыле стопы отсутствует «игра сухожилий».
Атрофия и слабость задней группы мышц связывается с поражением большеберцового нерва. Значительно нарушается нормальная конфигурация голени, уменьшается ее объем, стопа находится в состоянии тыльного сгибания с опущенной пяткой («пяточная стопа»), подошвенное сгибание стопы и пальцев затруднено или невозможно, нарушается супинация и приведение стопы, йога при ходьбе ставится на пятку, а ходьба на носках невозможна. Стопа может приобрести когтеобразную форму, если поражается наружный подошвенный нерв, иннервирующий межкостные мышцы.
Поражение малоберцового и большеберцового нервов (седалищного нерва) представляет синдром острого инфекционного или токсического полиневрита, что наблюдается при хроническом алкоголизме, отравлении окисью углерода, свинцом, мышьяком, при диабете, подагре, туберкулезе, сифилисе. Страдает седалищный нерв и его ветви при опухолях малого таза, травмах и ранениях бедра, вывихах бедра, при длительной работе на корточках, на коленях или сидении со скрещенными ногами, при родах, при пояснично-крестцовом радикулите.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
medbe.ru
Атрофия мышц кисти руки, лечение в Москве

Атрофия кисти – заболевание, вызванное поражением мышечных и нервных волокон, характеризующееся слабостью мышц и ослаблением рефлексов при полном сохранении чувствительности. Поражение бывает одно- и двухсторонним.
Различают первичную атрофию, вызванную неправильным формированием мышц или атрофическими процессами, и вторичную, спровоцированную процессами, находящимися за пределами поражённой кисти.
Что должно насторожить
Атрофия кисти рук начинается со слабости и нарушения координаций движений. Первое, на что обращает внимание человек, – изменение почерка. Пальцы рук становятся тоньше и визуально длиннее.
В дальнейшем мышцы атрофируются сильнее, и человеку становится сложно выполнять привычные действия – брать предметы, писать, одеваться.
Причины атрофии мышц кисти рук
- Поражения нервов и нервных сплетений из-за травмы или сдавления;
- Опухоли спинного мозга и позвоночника;
- Ишемия, вызванная сдавлением или закупоркой кровеносных сосудов;
- Боковой амниотический склероз (БАС), спинальная амиотрофия, наследственные миопатии другие заболевания, вызывающие дегенеративные изменения в нервной или мышечной системе и приводящие к инвалидизации. При этих болезнях постепенно поражаются все мышцы.
Поскольку атрофия одной или обеих кистей вызывается разными болезнями, перед началом лечения проводится диагностика недугов, повлиявших на состояние рук. Для постановки верного диагноза важно знать, с чего началась болезнь и как она прогрессировала.
Диагностика
Больному назначается обследование, включающее:
- Общий и клинический анализ крови, анализ мочи, исследование креатинина, КФК – фермента, свидетельствующего о разрушении мышечной ткани;
- Визуальные методы диагностики: рентген, МРТ, КТ, показывающие состояние нервной, мышечной и кровеносной систем в пораженной руке.
Лечение в «Открытой Клинике»
Лечение болезни зависит от вызвавшей ее причины. Если атрофия вызвана сдавлением мышц и сосудов, проводится операция, высвобождающая эти структуры. В случае атрофии, вызванной повреждением нервов, их сшивают.
При невозможности или неэффективности проведения операции больным назначают медикаментозную терапию, физиолечение, массаж и другие меры, направленные на поддержание мышечного тонуса руки.
В «Открытой клинике» работают врачи, имеющие опыт лечения этой патологии. Доктора могут, в зависимости от причин патологии, прекратить или приостановить атрофические процессы в кисти.
В нашем центре проводят лечение специалисты кафедры нейрохирургии и нейрореанимации Университетской клиники МГМСУ им. Евдокимова, имеющие большой опыт лечения нервно-мышечных патологий.
В нашем центре проводят лечение специалисты кафедры нейрохирургии и нейрореанимации Университетской клиники МГМСУ им. Евдокимова
Услуга временно не осуществляются в Хирургическом центре.
moskvia.com
Атрофия мышц кисти руки — вылечить, причины возникновения, проявления, у взрослых
Боли в плече не всегда связаны с патологией плечевого сустава. Они могут быть отраженными. Каждый больной должен знать об этом и уметь их различать. Как же это сделать? И возможно ли самому справиться с заболевшим плечевым суставом?
Сегодня наш разговор о самом уникальном суставе тела человека. Если вас беспокоят боли в плечевом суставе – лечение будет разным в зависимости от причины их возникновения. Сустав более подвижен и функционален, чем многие другие. Но очень часто мы забываем, что нельзя чрезмерно и постоянно нагружать суставы. Они этого не прощают. Также обстоит дело и с плечевым суставом: неправильное обращение с ним возможно до определенного момента, дальше появляется боль и нарушение его функций.
Но боль может локализоваться в шейном отделе позвоночника и быть отраженной. Самый простой способ отличить эти боли – произвести движение плечом. Истинная боль в нем отзовется при движении плечевого сустава, отраженная возникает при поворотах шеи.
Плечо может болеть по многим причинам, и боль является симптомом явной серьезной патологии. Ее следует сразу диагностировать и лечить. Пытаться сделать это в домашних условиях – значит загнать болезнь в тупой угол. Правильно дифференцировать боль и назначить соответствующее лечение может только профессионал. Потому, какой бы выраженности не была боль, обращайтесь безотлагательно к врачу.
В плече часто появляется болезненность, когда мы не следим за своей осанкой, при малой физической активности или перегрузке сустава. Появляются боли и после недолеченных травм и растяжений, при разрыве мышц или сухожилия, при вывихе плеча.
Также причиной могут стать тендинит (воспаление сухожилий) и подакромиальный бурсит (воспаление в одноименной сумке, расположенной между отростком и плечевым суставом). Вызвать боль в плече и воспаление могут инфекции: стрептококк, хламидиоз, туберкулез, кандидоз и многие другие.
Отзываться острой, жгучей болью в плече может остеохондроз шейного отдела позвоночника, а у людей преклонного возраста — развивающийся дегенеративный процесс (артроз), неврит плечевого нерва.
Своеобразной патологией плечевой области является плече-лопаточный периартрит, при котором поражены шейные или грудные узлы симпатического ствола. А он контролирует трофику тканей плеча и кисти.
Часто боли в плечевом суставе появляются у людей, профессия которых предполагает длительные нагрузки на них (поднятые руки, в положении стоя, отжимание штанги и т.п.).
Боль в левом плечевом суставе (или правом, реже — в обоих сразу) появляется при таких заболеваниях:
Как мы уже выяснили, боли в плечевом поясе вызываются массой самых разных причин. Поэтому, необходимо провести качественную диагностику и выбрать стратегию лечения. Следует обратиться к терапевту и неврологу. А если в ходе выяснения причин обнаружатся болезни внутренних органов, дающие боли в плече, то немедленно посетить профильных врачей и начать лечение основного заболевания.
Рекомендуется комплексный подход к лечению: направленность на причины заболевания, патогенетическое лечение, которое прерывает развитие болезни, ликвидация симптомов и восстановление функций сустава. Если тактика лечения скоординирована на всех четырех направлениях, то боли в плечевом суставе можно ликвидировать довольно быстро и без осложнений.
При артритах, артрозах, бурситах применяются нестероидные противовоспалительные средства и хондропротекторы. Когда по каким-то причинам болезнь была запущена, и эти лекарства уже не дают результатов, приходится прибегать к использованию гормонов и наркотических анальгетиков с целью снизить страдания больного. Такие средства применяют и при прогрессировании злокачественных опухолей. Препараты вводятся как перорально, так и внутривенно и даже в виде внутрисуставных инъекций. Но довольно часто консервативное лечение деформирующего артроза плечевого сустава не эффективно. Поэтому предлагается оперативное лечение, и самый действенный метод на сегодня – это эндопротезирование суставов.
При ушибах, разрывах связок на место поражения накладывается лед. Далее можно прибегнуть к народным средствам: сделать уксусный компресс на ночь. Растирать больное плечо приготовленным настоем: 3 ст.л. цветов сирени, 1 ст.л. измельченного корня лопуха и 3 стручка жгучего перца смешиваются с 1 л спирта, настаивается трое суток. Или мазью: 100 г несоленого сала растопить, добавить 1 стручок красного перца, 3 ч.л. измельченного сабельника и столько же зверобоя.
Периартрит лечат анальгетиками, противовоспалительными средствами, которые вводят во внутрисуставную капсулу, делают новокаиновые блокады, акупунктуру. Если же болезнь имеет сильно выраженный воспалительный характер, применяют глюкокортикостероидные препараты в виде мазей и инъекций.
Хорошие результаты при болях в плече дает занятие йогой. Она расслабляет мышечный механизм нашего тела, что очень полезно для организма и, особенно для шеи и плеч. Применяются электрофорез и магнитотерапия, противовоспалительные мази и компрессы из бишофита.
Но помните, что в любом случае лечить болезни плечевых суставов в домашних условиях нельзя. Знаний, полученных из Интернета или других источников, совершенно не достаточно. Лечение должно быть индивидуальным и профессиональным. Заниматься дома можно только профилактикой указанных в статье заболеваний. Она предполагает поддержание хорошей физической формы, уменьшение интенсивных и постоянных нагрузок на суставы. Нельзя переохлаждаться и травмировать суставы. Питаться необходимо рационально и не забывать об осанке.
Важно знать: почему хрустят суставы.
- Тазобедренный сустав болит: причины, что делать?
- Боли в суставах пальцев рук — есть ли спасение от этой напасти?
- Обзор современных мазей от боли в суставах: правда и вымысел
- Боль в плечевом суставе: симптомы, диагностика и лечение
- Болит плечевой сустав — что делать, как лечить?
Онемение пальцев рук правой руки: основные причины и лечение
Люди часто обращаются в медицинские учреждения с жалобами на онемение верхних конечностей. В основном это пациенты, достигшие возраста старше 35 лет, но бывают и моложе. Зачастую, кроме пальцев на руке, немеет полностью вся ладонь, и онемение затрагивает область руки до плеч. С чем оно связано, каковы основные причины и как помочь избавиться от онемения?
- Онемение — не болезнь
- Немеют пальцы правой руки — причины
- Основные причины
- Профилактика и лечение
Онемение — не болезнь
Потеря чувствительности конечностей нижних или верхних является очевидным симптомом. В частности, в руках может быть покалывание, жжение в пальцах или в кистях. Эти симптомы в основном часто испытывают женщины. Первое время такие признаки не вызывают опасения, а только небольшой физический дискомфорт.
В наших руках сосредоточены многие нервные окончания. В них есть зоны, отвечающие за многие физиологические процессы в нашем организме. Онемение нельзя назвать заболеванием, а только симптомом начальной стадии заболевания.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Специалисты рекомендуют в случае постоянного онемения пальцев рук, длящихся более 3 минут и болями, потерей чувствительности обращаться к врачу. Онемение может стать тревожным сигналом о серьезном заболевании. Условно причины возникновения онемения разделяются на две части:
- симптом несвязан с заболеванием, а вызван неудобной позой, плохими привычками, неправильным образом жизни;
- пальцы могут неметь из-за конкретной проблемы здоровья или группы заболеваний.
Немеют пальцы правой руки — причины
Есть несколько групп людей, страдающих от одинакового недуга. Современные сотрудники многочисленных офисов часто жалуются на онемение кистей обеих рук. Правая конечность в рабочем состоянии в положении сидя за монитором, начинает неметь, когда длительное время находится в одном положении.
Мышцы правой руки вынужденно находятся в непрерывном напряжении, в результате чего сдавливаются нервы и немеют пальцы. После этого возникает синдром запястного канала. Такие симптомы также проявляются у людей разных профессий, например:
- швея;
- маляр-штукатур;
- рабочие столярных мастерских.
В течение всего рабочего дня они производят однообразные движения одной и той же рукой. в конечностях происходит напряжение и от этого могут неметь пальцы или кисти рук. Из-за близости нервов отекают сухожилия пальцев правой руки, которые отвечают за восприимчивость пальцев и ладони.
Если онемение происходит впервые, тогда нужно приостановить рабочий процесс на короткое время и сделать массаж конечностей. Когда такие признаки становятся постоянными и мешают нормально работать, в этом случае нужно обратить серьезное внимание на симптом и обратится к врачу. Это может быть сигналом серьезного заболевания, которое переходит в более опасную стадию развития.
Если не придавать значения онемению пальцев или кистей рук, тогда со временем наступит скованность движений, появится острая боль в конечности. Игнорирование постепенно приведет к деформации двигательных мышц кисти и пальцев и даже полному их отмиранию.
Чаще всего самой распространенной причиной онемения является остеохондроз. Таким заболеванием сейчас страдают многие современные люди разных возрастов и профессий. Остеохондроз шейного отдела легко распознать, когда человек пытается отвести руку за спину или приподнять вверх и ему больно, возникает дискомфорт.
Основные причины
Все проявляющие признаки могут быть из-за серьезных болезней. Если они возникают постоянно и доставляют дискомфорт и боль, медлить опасно, нужно идти в больницу. Покалывание и боль могут говорить о том, что человек нуждается в серьезном лечении. Чаще всего это связано с нарушением кровообращения и с проблемами сердечно сосудистой системы. Если немеют пальцы правой руки, причины и факторы могут быть следующими.
Ущемление или сдавливание нервов происходит из-за шейного остеохондроза, межпозвонковых грыж, патологических изменений в хрящевых дисках и позвоночнике.
Механическое повреждение локтя или плеча также становится причиной возникновения онемения пальцев или кисти руки. В месте травмы появляется отек или покраснение тканей.
Когда человек во время сна находится в неудобном положении также могут проявляться подобные симптомы. Несколько часов ночного отдыха в неудобной позе скажутся негативно на самочувствии. В это время происходит защемление нервов и руки немеют.
Женской половине приходится часто носить тяжелые сумки, из-за чего страдают верхние конечности. Причиной может стать и заболевание легких.
Онемение правой руки часто бывает по причине невралгии в плечевом суставе. Правая конечность от этой болезни страдает всегда больше. В этом случае могут проявляться и другие симптомы:
- дряблость;
- атрофия мышц;
- слабость.
Слишком тесная, облегающая одежда приводит к нарушению кровообращения . Часто онемение может возникать по причине холода, поэтому конечности нуждаются в дополнительной защите от холода.
Многие женщины в период беременности испытывают неприятные ощущения в кистях и пальцах рук. Это связано с избыточным количеством жидкости, которая вырабатывается в организме будущей мамы. Избыточная жидкость оказывает давление на нервные окончания. В основном пальцы рук немеют в ночное время, а днем все бесследно проходит.
Профилактика и лечение
Когда симптомы становятся постоянными необходимо срочно идти на прием к врачу. После обследования специалист сможет установить истинную причину и поставить правильный диагноз. Лечение лучше не затягивать , чтобы скорей избавиться от заболевания и неприятных симптомов.
Некоторые люди начинают заниматься самолечением, не зная точной причины и диагноза. Этого делать нельзя, поскольку болевой синдром и онемение могут пройти на время, а истинная причина останется. Есть ряд упражнений, помогающих убрать онемение в верхних конечностях. Окончательно и полностью избавиться от этого поможет только лечение.
Есть некоторые профилактические меры, способные оказать помощь при резкой боли. Самостоятельно можно сделать следующую процедуру, которая облегчит состояние. Необходимо налить в глубокую емкость теплой воды и опустить в нее руки. После этого следует сильно давить кулаками на дно емкости, чтобы онемение в пальцах окончательно прошло.
Очень часто онемение в области рук появляется в ночное время. В этом случае нужно перед сном обработать верхние конечности скипидарной мазью, взять теплую ткань или полотенце и укутать сверху, но не туго, чтобы не нарушить кровообращение.
Большинство людей, живущих в черте города, малоактивны и практически не занимаются физическим трудом. Если все нормально со здоровьем, также можно выполнять несколько простых профилактических мер. С их помощью можно избавиться от онемения достаточно быстро:
 больше двигаться и быть более активным, подвижным;
больше двигаться и быть более активным, подвижным;- регулярно выполнять утреннюю зарядку, а также заняться бегом, плаванием, кататься на велосипеде, ходить на танцы;
- курящим бросить вредную привычку, чтобы улучшить состояние сосудов;
- употреблять больше овощей и фруктов;
- стараться меньше нервничать и беспокоиться, научиться расслабляться, чтобы избавиться от напряжения, накопившегося за день.
Как мы видим, пальцы рук и кисти немеют по разным причинам, поэтому истину может установить только врач после обследования. Если симптомы проявляются часто, то лучше всего быстрей обратиться за медицинской помощью.
Парез конечностей представляет собой ослабление двигательной функции рук и ног или мышечных систем, обусловленное неправильной деятельностью головного мозга и его отделов, несущих ответственность за двигательную активность. При несвоевременном лечении данного заболевания человек рискует получить паралич, при котором утрачивается вся двигательная функция.
Важно своевременно выявить болезнь. К тому же надо знать, как лечатся в данном случае. Большинство людей относит слабость в собственных мышцах к обычному растяжению или повреждению, не зная на самом деле, что это такое. Однако парез принято считать прогрессирующим недугом.
Причины развития патологии
Расстройство функционирования, отвечающего за движение верхних и нижних конечностей органа, в основном обусловлено сильнейшими нарушениями спинного и головного мозга или части нервной системы. Этот патологический процесс может возникнуть по следующим причинам:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- получение серьезной травмы;
- перенесенный инсульт;
- онкологическое заболевание головного мозга;
- неправильное мозговое кровообращение;
- определенные инфекционно-воспалительные болезни.
В медицинской практике, исходя из тяжести болезни, парез конечностей подразделяется на следующие типы: глубокий и легкий. По механизму заболевания выделяют центральный, смешанный, психогенный или периферический парез нижних конечностей.
Помимо этого, болезнь классифицируется в соответствии с тем, насколько глубоко поражены руки и ноги. В медицинской практике различают:
- монопарез — парализация одной руки либо ноги;
- гемипарез — полное поражение одной из сторон человеческого тела;
- парапарез — расстройство двигательной функции рук, ног и иных центрических частей тела;
- тетрапарез — поражение всех конечностей.
Помимо этого, недуг классифицируют, исходя из того, где сосредоточено поражение: вялый и спастический. При вялом парезе отсутствуют защитные рефлексы организма, а также патологические знаки и синкинезия. Нарушения в деятельности нерва приводят к атрофии той мышечной группы, деятельность которой им осуществляется. Полиневрит способен спровоцировать симметрическую парализацию стопы и голени. Сплетения нарушаются по причине односторонних парезов, располагающихся в мышечных волокнах таза. При спастическом парезе во множественных случаях наблюдается дистальная слабость ног.
Читайте также что такое плегия и чем она отличается от пареза.
При парезе стопы сильно изменяется походка.
Парез верхних и нижних конечностей у детей
Данный неприятный недуг имеет врожденный либо приобретенный характер. В частых случаях у детей встречаются парализации одной верхней конечности, которые появляются в результате травмирования плечевого сплетения во время родов. Двигательная активность руки малыша ограничена либо отсутствует. Она находится параллельно телу, при этом имеет разогнутый вид в суставах.
Случается, что парез отмечается на руке и ноге с одной и той же стороны либо исключительно на ногах. Эта проблема возможна, когда развивается врожденный порог спинного мозга. Парализация может наблюдаться у ребенка с возрастом, если у него во время рождения был поражен мозг. Как правило, данная ситуация наблюдается, когда ребенок достигает 2-летнего возраста. Только опытный невропатолог, имеющий высокую квалификацию, может правильно установить диагноз и назначить необходимую терапию.
Основанием для приобретенного пореза может стать заболевание нервной системы у ребенка. Симптомами являются повышение тонуса мышц, появление патологических рефлексов. Все это наблюдается при нормализации функционирования спинного мозга.
Как отмечалось ранее, у ребенка выявить такую болезнь намного сложнее, чем у взрослых. Как правило, парез у детей считается исходом родовой травмы. Хотя в некоторых ситуациях врачи выносят данное заключение, а на самом деле болезнь отсутствует или имеет не такие яркие симптомы. Спустя определенное время могут снять этот диагноз у ребенка либо более точно установить стадии существующего заболевания. В большинстве случаев у маленьких детей данный недуг быстро проходит.
Определить имеющуюся патологию у маленького ребенка, который уже ходит, тоже слишком затруднительно. Врачи отмечают, что когда ребенок передвигается на носочках, это говорит о неправильном мышечном тонусе и развитии пареза. При этом такое явление может говорить и о других патологических процессах. Поэтому при такой проблеме ребенку назначаются массаж, физиолечение и оздоровительная гимнастика.
Лечение заболевания
Парез не является болезнью, протекающей самостоятельно. Скорее всего, он отражает другие патологические процессы, происходящие в человеческом организме. Поэтому, прежде чем приступить к эффективному лечению, необходимо установить причину возникновения пареза и найти способ ее быстрого устранения. Например, при травмировании периферического нерва он сшивается, когда выявлен спинальный инсульт, проводится восстановительное лечение. При онкологическом новообразовании, давящем на нервные структуры, выполняется хирургическая операциия. Вместе с этиотропной терапией следует заниматься и симптоматическим лечением, так как ткань мышц способна атрофироваться без нужной двигательной активности. В частых случаях парез нижних конечностей лечится при помощи гимнастических упражнений и массажа.
Лечебная гимнастика рекомендуется при глубоких парезах, так как она способна нормализовать вестибулярный аппарат, работу сердца и сосудов, опорно-двигательную функцию мышц, связок, костей и суставов. С помощью определенных гимнастических упражнений болезненные ощущения ослабляются, давление приходит в норму, проходят головокружение, тошнота. Спортивные занятия при данном патологическом явлении подразумевают собой осуществление неактивных движений. Главное, при их выполнении должны работать обе конечности, независимо от того, являются они пораженными или нет. Все физические движения необходимо осуществлять равномерно и синхронно. При этом темп не должен быть быстрым. Чтобы избежать переутомления, гимнастические тренировки следует осуществлять не больше 3-5 раз.
В случае пареза ног эффективный результат достигается массажем, который помогает нормализовать кровообращение и повлиять на снятие спазмов совокупных мышц тела. К тому же за счет массажных сеансов можно достичь предотвращения возможных повреждений в мускульных тканях.
Массаж нужно проводить сразу на двух нижних конечностях, поэтому его следует выполнять двум специалистам.
В первую очередь массируются две стопы, далее — два бедра и т. д. Помимо этого, пациент должен уметь сам расслаблять спастическую мускулатуру. Для этого, если в мышцах ног повысился тонус из-за смены положения туловища, пациенту необходимо прогнуться в пояснице или выполнить круговые движения телом.
Следует отметить, что при парезе конечностей, вызванном спинальным инсультом, не стоит использовать для лечения только гимнастику и массаж. Дополнительно пациент должен принимать полезные витамины и минералы.
Парализация конечностей как следствие спинального инсульта
Ишемический спинальный (спинномозговой) инсульт характеризуется неправильным движением крови в спинном мозге, в результате чего прекращается поступление крови по тем сосудам, которые его питают. Прогноз при параличах зависит от характера повреждения нервов.
Затем, чтобы определить, насколько поражен сосуд, и установить участок появления инсульта, врачи выделяют список симптомов, характерных для следующих синдромов:
- Передней ишемической полиомиелопатии.
- Синдрома Преображенского.
- Ишемии спинномозгового поперечника.
- Центро-медуллярной ишемии.
- Синдрома Броун-Секара.
- БАС (бокового амиотрофического склероза).
При синдроме передней ишемической полиомиелопатии верхние и нижние конечности практически не двигаются. При этом остаются некоторые рефлексы, формируется атрофия мышц конечностей. Синдром Преображенского характеризуется отсутствием какой-либо чувствительности всех конечностей пациента или их полным параличом. Типичен для обширного инсульта каждой области спинного мозга. При синдроме центро-медуллярной ишемии наблюдаются парализация обеих конечностей, спровоцированная спинальным инсультом, к тому же уменьшение чувствительности на пораженной стороне. Вялые поражения конечностей наблюдаются при синдроме ишемии спинномозгового поперечника. При центро-медуллярной ишемии тоже происходят парализация конечностей и понижение чувствительности на той стороне, которая поражена.
Терапия спинального инсульта должна проводиться в неврологическом отделении. Лечебные процедуры будут зависеть от проявления боли. Как правило, изначально пациенту прописываются лекарственные средства, которые осуществляют восстановление деятельности сердца и сосудов, нормализуют давление и налаживают обмен веществ. В некоторых случаях назначаются лечебный массаж и физиотерапия.
Таким образом, парализация конечностей относится к одному из серьезнейших заболеваний, способных серьезно снизить качество жизни пациента и спровоцировать опасные последствия для здоровья. Для того чтобы предотвратить данную проблему, необходимо в ранние сроки развития болезни получить консультацию опытного специалиста. Лечащий врач сможет установить причину развития парализации и назначить необходимый курс терапии индивидуально для каждого пациента.
ofkis.ru
Миология: атрофия мышц руки
Рука является важнейшим органом человека. Именно благодаря ей он, как вид, смог достичь таких не бывалых высот. Потому атрофия мышц руки среди прочих миодистрофий занимает такое важно место.
Анатомия руки: опорно-двигательный аппарат
Строго, с точки зрения анатомии и физиологии, рука является не органом, а частью тела. Так как она состоит из нескольких костей, мышц, сосудов, нервных пучков и некоторых других тканей.
Скелет руки представлен несколькими костями:
- Плечевая кость. составляет основу плечевой области
- Лучевая и локтевая кости. расположены параллельно друг другу и составляют единую анатомическую область руки — предплечье.
- Кости кисти. В состав ее скелета входят пястные кости, кости запястья и фаланги пальцев.
Это важно! Все эти костные элементы соединены при помощи подвижных соединений — суставов, что обеспечивает движение руки. Но непосредственные двигательные реакции осуществляются при помощи многочисленных мышц. Причем некоторые из них расположены в несколько пучков, которые крепятся к разным костям. В результате чего, сокращение одной мышцы может привести к движениям в нескольких суставах.
Наиболее важными из них являются следующие мышцы:
- Дельтовидная мышца. Тянется от ключицы, через акромиальный отросток лопатки и крепиться к средней трети плечевой кости. Участвует в сгибании, разгибании и отведении руки.
- Двуглавая мышца или бицепс. Тянется от плечевой кости и межмышечных перегородок до верхней трети локтевой кости. ее основное предназначение заключается в сгибании предплечья.
- Трехглавая мышца. Одними концами крепиться к задней верхней трети плечевой кости и межмышечным перегородкам. Другие ее концы крепятся к локтевому отростку локтевой кости. Эта мышца является антагонистом бицепса, так как участвует в разгибании предплечья.
- Ладонная мышца обеспечивает сгибание пальцев за счет натяжения кожи ладони. Она тянется от внутреннего мыщелка локтевой кости до кожи ладони.
- Пронатор, и супинаторы крепятся между костями предплечья и обеспечивают его круговые движения.
- Сгибатели пальцев расположены на внутренней поверхности предплечья и обеспечивают их сгибание. Противоположно им действуют разгибатели. Они находятся на противоположной поверхности предплечья.
- Мышцы кисти представлены наиболее короткими мышечными волокнами. Но они-то и обеспечивают тонкие движения пальцев и несут основную функциональную нагрузку руки. Именно атрофия мышц кисти лишает ее своих главных функций.

Причины дистрофии мышц руки
Так же, как в случаях дистрофии мышц других частей тела, атрофия мышц руки может быть вызвана врожденными и приобретенными причинами.
Врожденные причины касаются патологии мышечных волокон и нервных стволов. Среди других подобных патологий, они чаще всего проявляются именно в раннем детском возрасте. Случаи более позднего проявления редки.
Приобретенные причины амиотрофий руки значительно превалируют. Здесь наиболее часто встречаются ятрогенные и соматогенные причины. К ятрогенным относят длительную иммобилизацию. Они одинаково встречаются у детей и взрослых за счет примерной схожего показателя травматизма.
Что касается соматогенных (вызванных различными заболеваниями) показатели некоторых нозологий отличаются, как в пользу детей, так и в пользу взрослых. У детей часто отмечается атрофия мышц руки, вызванная поражением периферической нервной системы. Это в первую очередь касается плексита — поражения шейного отдела нервного сплетения. Тогда как для взрослых характерна атрофия в результате развития парезов и параличей конечностей при инсультах. Также атрофия у взрослых часто развивается на фоне суставной патологии. Это артриты и артрозы.
Алиментарные причины затрагивают все мышцы. Хроническая ишемия в следствии атеросклероза то же нередко приводит к митрофическим изменениям.
Признаки, диагностика принципы лечения
Симптомы миотрофических изменения в мышцах руки начинают проявляться в их слабости и нарушении координированности движений. У человека отмечается ухудшение почерка. Ему трудно выполнять мелкие движения пальцами. Нередко первый визит к врачу начинается с исключения аутоиммунного ревматоидного артрита, потому что данное заболевание начнется с мелких суставов кистей рук. Но в отличии от него при атрофии нет отечности. Скорее наоборот — пальцы становятся тоньше и визуально длиннее.
Единственным надежным инструментальным методом ранней диагностики на сегодняшний день является электронейромиография. С ее помощью можно выявить начинающуюся патологию мышц и нервных волокон.
Касаемо лечения оно все цело зависит от причин. При врожденных аномалиях возможным является только заместительная терапия веществами, стимулирующими сокращение и нервномышечную передачу импульса. В случае приобретенной патологии лечение направлено на устранение причин и восстановление работы мышц.
Оцените статью: Loading …
Записи по теме:
vashnevrolog.ru
Причины и симптомы атрофии мышц руки, плеча и кисти
Атрофия мышц руки, кисти, предплечья развивается в основном, как вторичное заболевание на фоне нарушения иннервации (питания, кровообращения) на определенном участке мышечной ткани и реже, как первичное (как правило, при миопатии), когда двигательная функция не нарушается.
Причины атрофии мышц руки, плеча и кисти
Для развития мышечной атрофии предрасполагающими причинами являются: профессиональный фактор (постоянное перенапряжение при тяжелом физическом труде), артроз лучезапястного сустава, эндокринная патология – ожирение, сахарный диабет и заболевания щитовидной железы, акромегалия; рубцовые процессы после перенесенных травм, метаболические и системные заболевания (красная волчанка), опухоли различного генеза, врожденные патологии развития нижней конечности.
Симптомы атрофии мышц руки, плеча и кисти
Атрофия мышц – это серьезное заболевание, в результате которого происходит поражение преимущественно мышечных волокон. Основным типичным признаком является симметричность поражения (кроме миастении) и медленное развитие болезни (за исключением миозита), атрофия пораженных мышц и ослабление сухожильных рефлексов при сохраненной чувствительности.
Большинство периферических нервов имеют смешанную структуру, и при поражении нарушается работа чувствительных, двигательных и вегетативных волокон. Бывает, что больше всех оказывается затронутым одно из волокон.
Если в процесс вовлечены двигательные волокна, то наступает парез мышц, которые иннервируются этим нервом. Больной предъявляет жалобы на мышечную слабость, низкий тонус мышц. Атрофия развивается не сразу, а спустя 2-3 месяца после поражения. При отсутствии надлежащего лечения через год-полтора мышца полностью атрофируется.
Если в процесс вовлечены чувствительные волокна, клиника проявляется парастезиями – больные ощущают чувство покалывания, бегание мурашек. Неврологическая симптоматика выражается в виде гиперстезий (повышенная чувствительность), либо гипестезией (пониженная чувствительность). Ощущение онемения в пораженной конечности появляется при обширном поражении нервных волокон.
В большинстве случаев происходит снижение болевой чувствительности при сохранении тактильной. На поздних стадиях развития заболевания происходит глубокая гипестезия вплоть до полного отсутствия чувствительности. Покраснение или побледнение кожных покровов, появление мраморного рисунка говорит о сосудистых нарушениях, которые возникают при поражении непосредственно вегетативных волокон.
Как правило, присоединяется повышенная или пониженная потливость пораженной конечности. Беспокоит жгучая боль гиперпатического характера, иррадиирущая на всю вовлеченную в процесс конечность. Нарушается трофика (клеточное питание) тканей вследствие глубоких вегетативных расстройств.
Атрофия мышц руки начинается, как правило, с наиболее удаленных или дистальных отделов верхних конечностей. Рука приобретает вид «обезьяньей кисти» за счет поражения межкостных мышц и пальцев. Наблюдается полная потеря сухожильных рефлексов, но сохраняется чувствительность в пораженной конечности. По мере прогрессирования заболевания в процесс включаются мышцы шеи и туловища.
Диагностика атрофии мышц руки, плеча и кисти
Постановка диагноза не вызывает в настоящее время особых сложностей в связи с введением в клиническое обследование метода электромиографии и биопсии пораженных мышц. Больному назначается в обязательном порядке биохимический и общий анализы крови, анализ мочи; в сыворотки крови определяют активность мышечных ферментов (в основном методом КФК). В моче подсчитывают показатели креатина и креатинина. По показаниям больной направляется на КТ или МРТ шейно-грудного отдела позвоночника и головного мозга, обследование на эндокринологическую патологию.
Лечение атрофии мышц руки, плеча и кисти
При выборе метода лечения учитываются следующие факторы: форма заболевания, тяжесть и распространенность процесса, возраст больного. Наряду с медикаментозным лечением большое значение придается правильному питанию, выполнению физиотерапевтических процедур, прохождению курсов лечебного массажа и гимнастики, электролечению. В отдельных случаях уместно назначение больному сеансов психотерапии.
В настоящее время не существует лекарственного средства, которое способно полностью вылечить атрофию мышц, но правильный выбор метода лечения и вовремя установленный диагноз позволяют затормозить патологический процесс, восстановить регенерацию мышц и возвратить пациенту утраченные способности. Главное, неукоснительно придерживаться рекомендаций врача.
kakbyk.ru
Некоторые клинические синдромы и заболевания мышц, фасций и сухожилий
В клинической практике симптомы, указывающие на заинтересованность мышечной системы, встречаются часто. Они являются либо отражением порока развития, либо непосредственного поражения мышечной системы (травма, воспаление, опухоль), либо одним из проявлений врожденной или приобретенной патологии нервной системы, тяжелых соматических или инфекционных заболеваний, патологии суставов, болезней соединительной ткани, длительной обездвиженности, голодания.Общим для большинства этих заболеваний и состояний является то, что они могут проявляться такими симптомами, как мышечная боль, мышечная слабость, быстрая утомляемость, снижение мышечного тонуса и силы, атрофия мышц, увеличение мышц в объеме за счет отека, реже — гипертрофии.
Амиотрофия — атрофия мышц, обусловленная нервным дефектом. Она может быть наследственной (спинальный и невральный варианты) и приобретенной в виде синдрома при таких заболеваниях, как коллагенозы, инфекционные, паразитарные, эндокринные заболевания, тяжелые интоксикации, В мышечных волокнах при амиотрофии развиваются дегенеративно-дистрофические изменения, приводящие к их истончению и снижению сократительной способности.
Спинальные формы спиналъной амиотрофии обусловлены уменьшением и дегенерацией клеток передних рогов спинного мозга, вторичной дегенерацией в передних корешках и периферических нервов с постепенным развитием параличей и вторичной денервационной атрофией мышц. Выделяют ранние (детские) и поздние формы, наблюдаемые у подростков и взрослых.
Поздние формы снинальной амиотрофии характеризуются прогрессирующей атрофией мышц, мышечной слабостью, фасцикулярным, мелким тремором вытянутых рук или подергиванием в скелетных мышцах и мышцах языка. Страдают мышцы нижних и верхних конечностей, развиваются парезы и параличи преимущественно в проксимальных отделах, могут возникнуть параличи дыхательных мышц, ограничение подвижности грудной клетки. У некоторых больных при этом может возникнуть гипертрофия ягодичных и икроножных мыши.
Для конечных стадий заболевания характерна кахексия, развитие контрактур с грубой деформацией скелета, при этом суставы кистей и стоп страдают в меньшей степени. При снинальной амиотрофии Арана—Дюшенна, развивающейся в возрасте 40-60 лет, мышечная атрофия начинается с дистальных отделов конечностей, в результате чего образуется «обезьянья кисть», атрофия обычно симметричная. Позже в процесс вовлекаются мышцы плечевого пояса, проксимальных отделов конечностей, реже — мышцы глотки, гортани, языка.
Невралъная амиотрофия может быть в виде нескольких вариантов, срели которых чаще встречается амиотрофия Шарко—Мари—Тута (прогрессирующая пероиеальная мышечная амиотрофия), в основе которой лежат дегенеративные изменения в периферических нервах и нервных корешках, а в мышцах — атрофия отдельных групп мышечных волокон. Страдают дистальные отделы нижних конечностей, развивается слабость в мышцах перонеальной группы и передней большеберцовой мышце, постепенно формируется отвисающая (болтающаяся) стопа, одновременно с парезами развивается гипотрофия мышц голени и стоп, что напоминает ногу страуса. Далее процесс распространяется на дистальные отделы рук и проксимальные отделы ног. Сухожильные рефлексы угасают на руках и ногах, стопы деформируются, пальцы на стопах приобретают когтевидную форму, кисти рук напоминают обезьяньи лапы.
Атрофия (гипотрофия) мышц — очень распространенный признак, выявляемый при исследовании мышечной системы. Она может быть ведущим симптомом при некоторых видах наследственной нервно-мышечной патологии (миопатия, амиотрофия) или одним из симптомов других заболеваний и интоксикаций в виде так называемой простой атрофии.
Атрофия мышц проявляется постепенным истончением и перерождением мышечных волокон, уменьшением мышечной массы всего тела, отдельных мышц или группы мышц, снижением их сократительной способности. Простая атрофия мышц встречается значительно чаще других вариантов мышечной атрофии. Она развивается при длительном мышечном бездействии, голодании, при старении, длительном лечении стероидами, некоторыми медикаментами (колхицин), при алкоголизме и других тяжелых интоксикациях.
Атрофия мышц наблюдается у больных с новообразованиями, эндокринными заболеваниями (тиреотоксикоз, болезнь Симмондса, сахарный диабет), тяжелыми хроническими инфекциями (туберкулез, малярия, СПИД, кишечные инфекции), паразитарными заболеваниями (трихинеллез, цистицеркоз, эхинококкоз, токсоллазмоз), коллагенозами, у больных с тяжелой суставной патологией. Простая атрофия мышц, в отличие от дегенеративной (амиотрофия, миопатия), развивается вследствие высокой чувствительности мышечных волокон к различным повреждающим факторам.
Атрофия мышц может быть ограниченной в виде гемиатрофии или атрофии отдельных мышц или группы мышц.
Гемиатрофия — уменьшение левой или правой половины тела или лица, сочетающееся с нарушением трофики и обменных процессов в мышцах, подкожной клетчатке, костях, она может быть врожденной или приобретенной. Прогрессирующая гемиатрофия лица наблюдается при нарушении функции тройничного нерва и расстройстве вегетативной иннервации, атрофия отдельных мышц или группы мышц возникает при периферических парезах и параличах, невритах, нарушении функции регионарных суставов.
Боль в мышцах — миалгия, бывает распространенной или локализованной в определенной группе мышц, в отдельной мышце. Миалгия может возникать спонтанно или при пальпации, быть в покое или появиться во время физической нагрузки. Основными патогенетическими звеньями в возникновении миалгии являются нарушение проницаемости клеточной мембраны миоцитов по различным причинам, развитие отека или воспаления в мышечной, межуточной ткани и иериневрия, нарушение микроциркуляции и метаболизма с развитием дегенеративно-дистрофических процессов в мышечных волокнах.
Миалгия иногда возникает у здорового человека после выполнения больших физических нагрузок, у спортсменов при перетренировке. Наряду с болью может появиться припухлость мышц. Миалгия бывает при переохлаждении, как один из важных симптомов она наблюдается при миоглобинуриях, полиомиозите, ревматической полимиалгии, паразитарных поражениях мышц, при вирусных и инспекционных заболеваниях, некоторых интоксикациях (алкоголь, угарный газ, свинец) и метаболических нарушениях (диабет, гликогенозы, первичный амилоидоз).
Выделяется особый вариант миалгии — миалгия эпидемическая (плевродиния эпидемическая). Это инфекционное заболевание, вызванное энтеровирусами Коксаки, чаще наблюдается у детей. Из-за возникающих дистрофических и некротических процессов в мышцах у больных внезапно появляется высокая температура тела — до 40 °С, приступообразные мышечные боли и судороги по 5-10 минут с перерывами в 1-1,5 часа, боли в грудной клетке, головная боль, рвота, понос. Мышцы при ощупывании плотные и болезненные.
Выделяется еще одна своеобразная форма миалгии — эпидемическая затылочная миалгия. Она возникает у больных с острой вирусной инфекцией верхних дыхательных путей, проявляется интенсивными затылочными болями, отдающими вниз и вверх, усиливающимися при движении. Мышцы затылка становятся напряженными, болезненными.
Объективным признаком миалгии любого происхождения является болезненность мышц при пальпации, болезненность в местах прикрепления сухожилий, отсутствие расстройств чувствительности и характерных для невралгии симптомов натяжения нервных стволов и тонических рефлексов.
Гиперкинетический синдром встречается часто. Он проявляется избыточными непроизвольными движениями при сокращении мышц лица, туловища, конечностсй, реже — мышц гортани, мягкого нёба, языка, глазного яблока. Причины, гиперкинезов многообразны — различной этиологии энцефалиты, ревматическая хорея, сосудистые поражения головного мозга, черепно-мозговая травма, опухоли мозга, интоксикации, наследственные заболевания.
Клинические проявления гиперкинезов разнообразны. Выделяют следующие типы гиперкинезов: тремор, миоклоиия, тик, спастическая кривошея, хорея, баллизм. акатизия, дистония, атетоз, судороги и спазмы.
Тремор (дрожание) может охватывать все тело или отдельные его части, группы мышц, конечности. Выделяют тремор покоя, возникающий в мышцах, находящихся в относительном покое (например, паркинсонический тремор), и тремор действия.
Последний включает в себя постуральный, возникающий при необходимости удержания позы (например, тремор вытянутых рук), и кинетический, возникающий и усиливающийся но мере приближения к цели (например, при попадантш пальцем в нос). Тремор возникает при постэнцефалитическом, атеросклеротическом, посттравматическом паркинсонизме, дрожательном параличе, интоксикациях алкоголем, ртутью, кокаином, аминазином. Тремор наблюдается при тиреотоксикозе, рассеянном склерозе, коллагенозе, сосудистых поражениях головного мозга, после контузии, при прогрессивном параличе, в старческом возрасте. Возможно эссенциальное дрожание (наследственно-семейный тремор) в виде движения головы «да-да», «нет-нет». Тремор возникает при волнении, после психической травмы, при охлаждении, при ознобе.
Миоклония — это ритмичные или неритмичные клонические толчкообразные сокращения одной или группы мышц, воспроизвести которые невозможно. Они бывают единичными (например, лицевой гемисиазм), множественными (миоклонус-эпилепсия), генерализованными, захватывающими все тело (доброкачественная миоклоиия Симмондса, возникающая при смене фаз сна).
Tик — вариант миоклонии. Это внезапные стереотипные хорошо скоординированные, но неуместные движения, которые могут быть подавлены усилием воли на непродолжительное время. Тики могут быть локальными, множественными и генерализованными (синдром Туретта — болезнь генерализованных тиков). Природа тиков — психогенная у лиц невротического склада и органическая после перенесенных заболеваний головного мозга (энцефалит, употребление психофармакологических средств). Тик может проявляться подергиванием мимических мышц, крыльев носа, нахмуриванисм бровей, миганием, прищуриванием глаз, причмокиванием, возникновением гримасы лица, кивательными движениями, поворотами головы, стереотипными движениями рук, подергиванием плеч, при тике мышц йог — насильственным приседанием, пританцовыванием, подскакиванием, при тике диафрагмы — икотой.
Спастическая кривошея проявляется тоническим сведением шейных мышц, поворотом головы в сторону. Возможна рефлекторная кривошея, возникающая в ответ на болевые раздражения сосцевидного отростка, околоушной железы, шейных корешков.
Хореический гиперкинез (хорея) характеризуется спонтанными, быстрыми, разбросанными, неритмичными, беспорядочными по рисунку обрывистыми движениями при сокращении мышечных групп конечностей, лица. Некоторые пациенты пытаются придать этим движениям характер целенаправленных, что часто воспринимается как манерность.
Хореический гиперкинез усиливается при волнении, в покое и во сне прекращается. При хорее возможны нарушения стояния, ходьбы, речи и фонации. Мышцы у больных хореей отличаются резкой гипотонией. Хореический синдром возникает при ревматизме, энцефалите, черепно-мозговой травме, у беременных, при эпилепсии, у лиц пожилого возраста, при эндокринопатии, лекарственной интоксикации. Хорея может быть наследственной — хорея Гентингтона.
Баллизм близок хорее и проявляется быстрыми, размашистыми бросковыми (баллическими) движениями в проксимальных отделах конечностей. Чаще вовлекается одна половина тела (гемибаллизм). Гемибаллизм может быть проявлением черепно-мозговой травмы, опухоли, рассеянного склероза или нарушения мозгового кровообращения.
Акатизия — вынужденные движения конечностей или всего тела, непреодолимая потребность двигаться, чтобы уменьшить чувство внутреннего напряжения и дискомфорта. Она может быть следствием передозировки нейролептиков, реже — трициклических антидепрессантов. Иногда сочетается с тремором или дистонией.
Дистопия — преимущественно медленные насильственные движения, искажающие нормальное положение туловища, головы, конечностей с формированием патологических поз. Она не имеет характерного рисунка, уменьшается после сна и усугубляется при волнении. На короткое время она может быть скомпенсирована корригирующими жестами. Примерами дистонии являются писчий спазм, торсионная дистония, спастическая кривошея.
Атетоз — особый вид гиперкинеза, характеризующийся медленными тоническими насильственными движениями, охватывающими мышцы-агонисты и антагонисты. Постоянная изменчивость тонического спазма в мышечных группах приводит к вычурности, червеобразности насильственных движений и положений дистальиых отделов конечностей, лица.
Атетоз может наблюдаться при заболеваниях, сопровождающихся поражением подкорковых образований головного мозга, при нейроинфекциях, травмах мозга, нарушении мозгового кровообращения, при интоксикациях, детских церебральных параличах. Двойной атетоз — врожденное заболевание.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
medbe.ru
Атрофия мышц руки — симптомы и лечение
Содержание:
 Атрофия мышц руки часто является вторичным заболеванием при имеющихся нарушениях питания тканей или их кровообращения.
Атрофия мышц руки часто является вторичным заболеванием при имеющихся нарушениях питания тканей или их кровообращения.
Чаще всего возникает как осложнение профессией, которые связаны с постоянной работой руками, а также при физически тяжёлом труде. Также к причинам следует отнести имеющийся артроз лучезапястного сустава, а также любые эндокринные нарушения, к которым следует отнести сахарный диабет, ожирение и болезни щитовидной железы.
Атрофия первичная встречается очень редко. В основном она развивается при патологиях развития нижних конечностях, когда мышцы не могут нормально функционировать.
Чтобы точно установить причину, надо обязательно обратиться к врачу и пройти все необходимые обследования. Лишь после этого следует приступать к лечению.
Как проявляется
Атрофия мышц правой или левой руки – это серьёзное заболевание, которое требует тщательной, однако быстрой диагностики. Часто бывает, что мышцы поражаются с двух сторон. К тому же, заболевание развивается очень медленно, и пациент может не считать себя заболевшим.
Основными проявлениями следует считать не только атрофию поражённой мышечной ткани, но и снижение рефлексов. А вот чувствительность сохраняется на обычном уровне. Это связано с тем, что кроме мышечного волокна поражается нервное окончание, которое отвечает именно за двигательную функцию руки.
Среди жалоб пациента – парез, или даже паралич мышечной ткани при поражении нервного волокна, мышечная слабость и низкий тонус мышц.
Первые симптомы появляются далеко не сразу, а лишь через некоторое время после поражения – обычно через 2-3 месяца. При отсутствии лечения все изменения будут полностью необратимыми, и вылечить патологию уже не получится.
Если присутствуют жалобы на чувство бегания мурашек по коже и другие парестезии, то можно говорить о поражении чувствительных волокон. Это может быть как повышенная, так и пониженная чувствительность, причём полное онемение означает, что чувствительное волокно оказалось полностью поражённым.
На поздних стадиях чувствительность теряется полностью. Если начинают проявляться изменения со стороны кожи – заметны покраснение или мраморность, то это говорит о нарушении кровообращения, то есть патология затронула вегетативную нервную систему.
Симптомами атрофии мышц руки могут быть жгучие боли, которые отдают на всю длину руки. Нарушается питание тканей, что вызывает появление всевозможных ран и язв, которые заживают с большим трудом.
Диагностика
Диагноз выставляется на основании жалоб пациента, а также при его осмотре и проведении некоторых диагностических процедур.
Нередко такая патология встречается при остеохондрозе, поэтому при подозрении на эту болезнь надо обязательно пройти такое исследование, как МРТ. Оно покажет, как сильно изменились позвонки, насколько сильно сдавлена окружающая их ткань, и как сильно пострадали нервные окончания.
Также в диагностике может использоваться электромиография, которая позволит выявить, насколько сильно оказалась поражена та или иная мышца.
Как избавиться
Лечение атрофии мышц руки рекомендуется проводить как можно раньше от начала появления первых симптомов. Надо не только лечить саму мышечную слабость, но и заболевание, которое его вызвало. В противном случае положительного эффекта добиться не получится.
На сегодняшний день нет ни одного лекарства, которое помогло бы вылечить атрофию мышечной ткани. Поэтому в первую очередь терапия направлена на устранение причины развития заболевания – лечение остеохондроза, смену рода деятельности, устранения симптомов патологий щитовидной железы и многих других провоцирующих факторов.
Многие врачи советуют выполнять специальную лечебную физкультуру. Какая гимнастика при атрофии мышц руки окажется самой действенной?
Идеально начать с плавания или со специальной водной аэробики. Это поможет облегчить выполнение всех упражнений и заметно снизит болевые ощущения. Нагрузки должны быть сначала небольшими, и только постепенно можно увеличить их интенсивность и продолжительность занятий.
Также важно начать совершать длительные пешие прогулки за чертой города и велопрогулки. Конечно, чтобы вернуть первоначальную силу мышц, придётся потратить много времени, но если запустить заболевание, то вернуться в первоначальное состояние вообще не получится.
Также следует пересмотреть свой образ жизни и обязательно отказаться от вредных привычек.
vashaspina.ru
 больше двигаться и быть более активным, подвижным;
больше двигаться и быть более активным, подвижным;