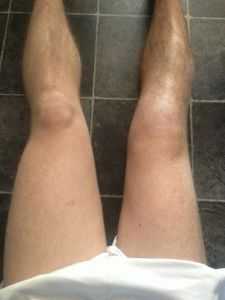
Атрофия мышц бедра: причины, лечение и профилактика
Содержание статьи:
Атрофия мышц бедра — патологическая деформация и замена мышечной ткани соединительной. Двигательная активность при этом снижается, и может наступить полный паралич.
Причины возникновения болезни
 Атрофия мышц является тяжёлой и достаточно редкой патологией. Разрушается скелетная мышца, мускулатура постепенно замещается соединительными волокнами. Лечение атрофии мышц бедра необходимо начать как можно раньше.
Атрофия мышц является тяжёлой и достаточно редкой патологией. Разрушается скелетная мышца, мускулатура постепенно замещается соединительными волокнами. Лечение атрофии мышц бедра необходимо начать как можно раньше.
Причинами развития болезни являются:
- проблемы эндокринной системы, возникающие из-за гормональных сбоев;
- нарушения в пищеварительной системе, отравление и интоксикация;
- изменение соединительных тканей;
- нервная патология, парез;
- инфекционные заболевания, вызванные паразитами;
- наследственные нарушения, миопатии и дегенеративные расстройства;
- заболевания суставов.
Внешние воздействия:
- старые травмы;
- постоянная физическая нагрузка;
- бездействие мышц.
Атрофия четырёхглавой мышцы бедра часто возникает после перенесённых оперативных вмешательств.
Симптомы атрофии мышц бедра
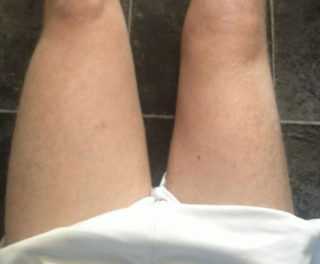
При атрофии мышцы заметно уменьшаются
На начальном этапе возникает слабость и повышается утомляемость. Болят ноги после физических нагрузок. Мышцы конечностей становятся заметными. Существенно ограничивается двигательная активность, человек с трудом поднимается по лестнице.
Отмирание происходит медленно, этот процесс растягивается на долгие годы. Поражается одна мышца или две сразу.
Проявление симптомов зависит от состояния здоровья пациента, возраста, характера болезни. Патология выражается:
- неприятными ощущениями;
- слабостью в ногах;
- тремором.
Самым ярким сигналом присутствия заболевания является уменьшение мышцы. Это видно даже на ранней стадии. Болезнь протекает в хронической форме, ощущаются сильные боли. Бывают периоды ремиссии, когда симптомы временно купируются.
Виды атрофии
Первичная атрофия мышц возникает из-за тяжёлой наследственности или в результате перенесённых травм. Происходит поражение мускулатуры, снижение ее тонуса, непроизвольные сокращения.
Вторичная атрофия развивается в мышцах стоп и голеней, происходит их деформация, меняется походка. Возникает в результате плохой наследственности или после перенесённых инфекций. Возможно перемещение на верхнюю часть тела, развитие паралича конечностей.
Прогрессирующий вид атрофии выявляется еще в детстве. Протекает тяжело, сопровождается:
- резким падением давления;
- снижением рефлексов сухожилий;
- подёргиванием конечностей.
Миотония
 Заболевание развивается на фоне мышечной атрофии. Проявляется в виде миопатии, в основном у мальчиков. Патология возникает у детей до 5 летнего возраста. Атрофируются мышцы ног и таза. Ребёнок не может свободно передвигаться, прыгать или подниматься по лестнице. Появляется слабость, процесс распространяется на мышцы плеч. Приводит к потере способности вставать с постели.
Заболевание развивается на фоне мышечной атрофии. Проявляется в виде миопатии, в основном у мальчиков. Патология возникает у детей до 5 летнего возраста. Атрофируются мышцы ног и таза. Ребёнок не может свободно передвигаться, прыгать или подниматься по лестнице. Появляется слабость, процесс распространяется на мышцы плеч. Приводит к потере способности вставать с постели.
- Заболевание влияет на мозг, ребёнок отстаёт в развитии.
- Происходят изменения в мышцах сердца.
- Ослабевает дыхательная система, развивается пневмония.
Доброкачественная миопатия
Появляется после 20 лет, протекает достаточно медленно, поражает мышцы таза и бёдер. Интеллектуальные способности не меняются. Причиной развития патологии являются генетические повреждения.
Диагностика
Для определения диагноза проводится опрос пациента. Необходимо выяснить присутствие хронических или наследственных заболеваний. Назначают развёрнутый анализ крови с определением:
- СОЭ;
- печёночных проб;
- глюкозы.
Обследование проводится с помощью электромиографии, которая позволяет выявить нарушения на ранних стадиях. Проводится исследование нервной проводимости. В случае необходимости делают биопсию клеток.
Если присутствуют хронические или инфекционные заболевания, нужны дополнительные обследования.
Лечение атрофии бедренных мышц
Выбор методики лечения зависит от причин развития болезни. При наследственных и дегенеративных миопатиях применяется заместительная терапия. Назначают вещества, которые облегчают движение нервного импульса к волокнам. При эндокринных заболеваниях устраняют основную проблему.
Необходимо учитывать:
- возраст пациента;
- тяжесть патологии;
- распространённость заболевания.
 Лечение с помощью медикаментозных препаратов проводится курсами. Оно приостанавливает процесс разрушения и приводит к заметным улучшениям состояния больного.
Лечение с помощью медикаментозных препаратов проводится курсами. Оно приостанавливает процесс разрушения и приводит к заметным улучшениям состояния больного.
Важную роль в успешном лечении играет:
- физиотерапия;
- лечебная гимнастика;
- массаж;
- народные средства.
Нередко применяется переливание крови. Правильно подобранная методика позволяет человеку полноценно жить.
Медикаментозная терапия
Назначается индивидуальное лечение для каждого пациента, универсального способа пока не существует. Применяются препараты: Дибазол, Прозерин. Для проведения нервного сигнала в мышцы используют Нивалин (Галантамин). Чтобы улучшить кровообращение и просвет сосудов применяют Трентал и спазмолитики: Но-шпа, Папаверин.
Комплексная терапия включает в себя витамины В и Е, они улучшают состояние периферической нервной системы, нормализуют обменные процессы.
Физиотерапия
Достаточно эффективными являются:
- электрофорез;
- магнитотерапия;
- лечебная гимнастика;
- массаж.
Электролечение способствует регенерации клеток. Воздействие тока на поражённые ткани стимулирует их восстановление.
Массаж играет очень важную роль в лечении атрофии:
- улучшает мышечный тонус;
- снимает симптомы заболевания;
- улучшает приток крови к конечностям;
- стимулирует клеточное дыхание.
Выполнять эту процедуру должен медицинский работник, владеющий техникой и тонкостями массажа. Движения должны быть плавными, аккуратными.
Питание
 Лёгкая форма болезни корректируется правильным сбалансированным питанием, употреблением необходимых витаминов. Атрофия мышц развивается по причине нехватки кальция в организме. Важно восполнить его объём, есть продукты, богатые веществом.
Лёгкая форма болезни корректируется правильным сбалансированным питанием, употреблением необходимых витаминов. Атрофия мышц развивается по причине нехватки кальция в организме. Важно восполнить его объём, есть продукты, богатые веществом.
Для восстановления мышечной массы нужно получать в сутки 2 гр. белка на 1 кг веса тела. Диета должна содержать:
- овощи и фрукты;
- яйца;
- молоко;
- постное мясо;
- каши;
- бобовые;
- орехи;
- зелень.
Народные средства против атрофии мышц
Помимо традиционной медицины используются для лечения и народные способы. При выборе средств нужно проконсультироваться у врача. Опасно заниматься самолечением.
Наиболее популярные и эффективные средства:
- травяные настои;
- овсяный квас;
- настойки мордовника, камышовых метелок;
- кальциевая настойка.
Чтобы приготовить кальциевую настойку, берут 6 яиц, тщательно моют их и укладывают в стеклянную банку. Заливают соком из десяти лимонов. Оборачивают банку плотной бумагой, завязывают марлей. Настаивают неделю в тёплом месте. После растворения скорлупы яйца вытаскивают, добавляют мёд и стакан коньяка. Пить средство можно по одной чайной ложке после еды.
Терапия должна проводиться постоянно, без перерывов.
Профилактические меры
Для предотвращения мышечной атрофии необходимо соблюдать следующие правила:
- питаться сбалансированно;
- избегать сильных нагрузок;
- своевременно обращаться к врачу;
- носить удобную обувь;
- вести здоровый образ жизни.
Атрофия мышц – сложная патология, от которой невозможно избавиться полностью. Если соблюдать все рекомендации, посещать врачей и правильно питаться, можно существенно улучшить качество жизни.
nogostop.ru
Атрофия четырехглавой мышцы бедра
1.Общие сведения
Четырехглавая мышца (квадрицепс) расположена с передней стороны бедра и частично охватывает его сбоку. Свое название она получила в связи с анатомически сложным строением: мышцу образуют четыре структуры (головки) с раздельным началом и общим сухожилием, которое крепится в области коленного сустава. Функциональная задача четырехглавой мышцы бедра заключается в сгибании голени и поднятии колена кверху; кроме того, четырехглавая мышца является одним из экстензоров (разгибателей) тазобедренного сустава. Соответственно, любая патология этой четырехкомпонентной мышцы неизбежно сказывается на походке и, в целом, на подвижности человека.
Атрофическим называют процесс постепенного отмирания клеток в какой-либо ткани, что влечет за собой сокращение ее объема и прогрессирующую (с той или иной скоростью) утрату функциональной состоятельности. Таким образом, атрофия четырехглавой мышцы бедра – серьезная угроза моторной функции; оставленный без внимания и медицинской помощи, этот процесс в поздних стадиях может полностью вывести конечность из строя и результировать инвалидностью.
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Причины
На клеточном уровне мышечная ткань устроена так, что ее длительное бездействие воспринимается организмом как повод для «сокращения штатов», т.е. для избавления от энергозатратных, но не используемых мышечных волокон. Поэтому наиболее распространенная причина атрофии бедренного квадрицепса – продолжительный период вынужденной неподвижности после травмы, масштабного хирургического вмешательства, комы и т.п.
Однако спектр возможной этиологии отнюдь не ограничивается сказанным. К такой атрофии могут приводить также врожденные, генетически обусловленные аномалии и дегенеративные заболевания мышечной ткани, аутоиммунные болезни, миозит (воспаление мышц), суставная патология, эндокринные и/или метаболические расстройства, а также дегенеративно-дистрофические процессы в проводниковых структурах нервной системы. Кроме того, атрофия может начаться в силу алиментарных причин, т.е. на фоне длительного и глубокого дефицита питательных веществ в связи с голоданием (в том числе и при применении экстремальных диет «для похудения»). Некоторые хронические и острые интоксикации также способны запустить атрофический процесс в мышцах. Наконец, атрофия может быть следствием естественного угасания метаболизма и активности в старческом возрасте.
Посетите нашу страницу
Травматология и Ортопедия
3.Симптомы и диагностика
Клиническая картина атрофии квадрицепса характеризуется практически бессимптомным началом и медленным прогрессированием, порой многолетним – пока двигательные нарушения не вынудят пациента обратиться за помощью. Исключение составляют случаи, когда человек пытается резко встать (рассчитывая на привычный ему уровень физической активности) после длительного постельного режима: такая ситуация чревата неконтролируемым падением, вывихами, переломами и другими серьезными последствиями, поэтому в условиях стационара подготовка к смене режима всегда начинается заблаговременно.
Как правило, симптоматика нарастает постепенно, рано или поздно проявляясь видимым уменьшением мышцы в объеме, слабостью в ногах, изменениями («неуверенностью») походки. Со временем выраженность атрофических изменений возрастает, все больше усугубляя функциональную несостоятельность нижних конечностей.
Наиболее информативным методом диагностики мышечной атрофии квадрицепса бедра, особенно ценным на ранних стадиях, является электромиография. Исследование нейромышечного реагирования позволяет выявить патологию еще на бессимптомном ее этапе. Большое диагностическое значение имеет также изучение анамнеза и динамики возникших нарушений.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Лечение
Терапия мышечной атрофии всегда является настолько этиотропной (нацеленной на устранение причин), насколько это вообще возможно в каждом конкретном случае. Так, при установлении генетической или приобретенной миопатии назначается заместительная, нейро- и миостимулирующая терапия. При эндокринопатиях и аутоиммунных расстройствах первостепенное значение имеет терапия основного заболевания. Лечение атрофии алиментарного происхождения требует, прежде всего, усиленного сбалансированного питания (при нервно-психической анорексии начинать приходится с психиатрического лечения), и т.д.
Однако почти во всех случаях огромная роль в реабилитации принадлежит дозированным, рациональным и анатомически обоснованным физическим нагрузкам на пораженные мышечные группы. Акцент на рационализме и обоснованности подразумевает строго обязательное следование предписаниям ортопеда, врача-реабилитолога или физиотерапевта, поскольку даже такой универсальный и, казалось бы, однозначно позитивный метод, как физические упражнения, в данном случае может иметь обратный эффект. Начинать реабилитирующую гимнастику следует, как правило, еще на этапе вынужденной неподвижности, поскольку атрофию четырехглавой мышцы бедра в подобной ситуации можно и нужно предотвратить.
medintercom.ru
Атрофия мышц ног: симптомы и лечение
Заболевание представляет редкую тяжёлую патологию, сопровождаемую мучительными проявлениями для больного. Из-за происходящих в организме человека патологических изменений происходит истончение и деформация скелетной мышцы. Мускулатура замещается тканью, не несущей способности сокращаться. Процесс называется атрофией мышц ног. Итогом болезни выступает утрата полноценной возможности двигаться, при полном перерождении тканей человек утрачивает её абсолютно. Важно начать полноценное лечение пациента вовремя.
Причины возникновения болезни
На начало развития патологии, связанной с атрофией мышц ног, воздействуют многочисленные аспекты, включающие:
- Понижение уровня метаболизма, сопровождается естественным старением организма человека;
- Всевозможные заболевания эндокринной системы, возникающий в итоге гормональный дисбаланс в работе организма;
- Трудности с пищеварительной системой;
- Наличие заболеваний соединительных тканей;
- Перенесение полиневритов;
- Последствия отдельных перенесённых инфекционных болезней и заболеваний, связанных с деятельностью паразитов;

Паразитическая инфекция
- Ферментопатия, прочие наследственные генетические нарушения;
- Плохое, нерациональное питание;
- Перенесённые травмы либо постоянная физическая нагрузка.
Атрофия четырехглавой мышцы бедра чаще возникают после перенесённых операций и травм.
Симптомы заболевания
На первоначальном этапе человек замечает утомляемость и мышечную слабость в ногах, возникающую после физической нагрузки. Икроножные мышцы ног становятся заметными. Атрофии в первую очередь подвергаются проксимальные группы мышц ног. Процесс выражается в ограничении двигательной способности. К примеру, человеку становится трудно ходить по лестнице.
Мышцы ног атрофируются медленно, процесс растягивается на годы. Поражаются одна либо обе стороны, нося симметричный или асиметричный характер.
Любые симптомы болезни находится в тесной связи с возрастом пациента, общего состояния, характера развития формы заболевания. Сказанное отражается на выборе лечения.
Клинические проявления:
- Постоянно нарастающая слабость мышц ног.
- Тремор.
- Неприятные ощущения (к примеру, чувство скребущих под кожей насекомых).
Неприятные ощущения в ногах
Наиболее ярким сигналом, указывающим на развитие атрофии, выступает существенное уменьшение мышцы, в которой развивается процесс. Причём уменьшение становится заметным даже на раннем этапе.
Заболевание считается хроническим. По ходу течения выделяют рецидивы, когда ощущается сильная болезненность в больной мышце. Случается ремиссия, однако симптомы лишь незначительно перестают беспокоить пациента.
Выделяют первичную атрофию мышцы, когда поражается собственно мускулатура и двигательные нейроны. Процесс связан с перенесёнными травмами либо отягощённой наследственностью.
Характеризуется быстрым наступлением утомления, потерей тонуса и начинающимися непроизвольными подёргиваниями ног.
При вторичной атрофии подвергаются патологическим процессам мышцы стоп и голени — участки деформируются, походка больного человека заметно меняется, сопровождаемая специфическим поднятием колен. Чаще процесс связан с перенесёнными заболеваниями инфекционного характера либо в связи с наследственной отягощённостью. Прогрессируя, заболевание способно перейти на верхнюю часть туловища. Наблюдается полный либо неполный паралич.
Указанная стадия атрофии делится на виды:
- Прогрессирующая атрофия. Выявляется, благодаря симптомам, в детстве. Описанный вид заболевания имеет тяжёлое протекание, сопровождаясь резкими спадами артериального давления. Рефлексы сухожилий утрачиваются, при сохранении подергиваний конечностей, не связанных с желанием пациента;

Болезнь ног
- Невральная амиотрофия представляет атрофию, характеризующуюся поражением голени и стопы. Походка человека ощутимо нарушается из-за необходимости во время ходьбы высоко поднимать колени. Когда заболевание активно развивается, рефлексы стоп исчезают, поражение затрагивает остальные части тела, включая руки и область голени;
- Атрофия, названная в честь учёного Арана-Дюшена – при такой форме подвергаются воздействию заболевания мышцы рук, сопровождаемые истончением, в особенности расположенных между костями и пальцами. Постепенно кисть руки приобретает вид лапы обезьяны, что негативным образом влияет на психологическое состояние пациента. Человек дополнительно начинает переживать из-за вида конечностей. Помните, указанное состояние крайне болезненное. Функционирование сухожильных рефлексов в ногах прекращается, без утраты чувствительности. Этот вид атрофии, прогрессируя, активно влияет на мышцы туловища, в последующем – шеи.
Красноречивым признаком атрофии выступает уменьшение объёма больной мышцы, явление становится заметно по сравнению со здоровыми участками тела.
Миотония, протекающая на фоне атрофии мышц ног
В качестве заболевания выступает псевдогипертрофический вид Дюшенна. Заключается в частом проявлении миопатии, напрямую зависит от пола, проявляется исключительно у мальчиков.
Вторичная патология
Патология поражает организм детей в первые 5 лет жизни. Для заболевания характерна атрофия мышц таза и ног. Происходит раннее развитие псеводгипертрофий, включая мышцы икроножной зоны. Проверяя коленные рефлексы, можно отметить, что сухожилия подверглись ретракции. Ребёнок испытывает сложности в передвижении, не может прыгнуть либо нормально подняться по лестнице. Заболевание сопровождается развивающейся слабостью, мышцы плеч дополнительно включают в процесс атрофии. Спустя время ребёнок не сможет подниматься с постели.
Дальнейшие симптомы заболевания, если отсутствовало достаточное своевременное лечение, выражаются в проявлении заметной контрактуры из-за ретракции сухожилий. Развивается «конская» стопа.
Опасным проявлением заболевания выступает его влияние на мозг ребёнка, из-за чего мальчик начинает отставать в развитии. Изменяются мышцы сердца, ослабевает дыхательная система, сопровождаясь некачественной вентиляцией лёгких, часто развивается пневмония. Из-за патологического состояния органов, включая сердце и сердечную мышцу, пневмония проходит тяжело, периодически заканчиваясь летальным исходом.
В двадцатом веке учёный по имени Беккер смог описать доброкачественный вид миопатии, в дальнейшем обретший его имя.
Особенность заболевания заключается в проявлении после двадцати лет. Собственно атрофия протекает медленно, охватывая мышцы таза и бёдер. Характерной особенностью типа становится неизменность интеллектуальных способностей человека. Подобные типы патологии связаны с повреждением разных генов, находящихся в двух локусах Х-хромосомы, выступая в качестве генокопий.
Отметим — в одной семье не встречаются одновременно обе формы болезни.
Диагностика атрофии мышц ног
Диагностирование атрофии мышц ног проводится путём сбора детального анамнеза о человеке, о наличии хронических заболеваний и наследственной отягощённости. Пациента следует направить на сдачу развёрнутого анализа крови, чтобы определить уровень СОЭ, печёночных проб, глюкозы. Проводится процедура электромиографии.
Чтобы подобрать оптимальное лечение, медики назначают биопсию нервов и мышц. Попутно проводятся дополнительные исследования, если у пациента в анамнезе значатся хронические или обусловленные наследственностью заболевания.
Лечение заболевания
Лечение рассматриваемой патологии зависит от особенности протекания, форма, значение играет возраст больного.
Абсолютное излечение болезни невозможно, не существует специальных препаратов. Однако для нормализации жизни пациента применяют разнообразные методы медикаментозного лечения, направленные в первую очередь на снятие симптомов, чтобы улучшить обменные процессы в организме человека.
В конкретном случае доктор назначает индивидуальное лечение, опираясь на особенности больного. Единого, универсального подхода к лечению атрофии мышц ног не разработано.
В комплекс общего лечения входят витамины В и Е, препараты Дибазол, Прозерин и прочие. В редких случаях эффективной становится трансфузия крови.
Массаж ног
Чрезвычайно важное значение при атрофии мышц ног играет массаж. Он поддерживает мышечный тонус, в значительной степени убрав симптомы заболевания, улучшает приток крови в сосуды пострадавшей конечности. Массаж позволяет быстро регенерировать мышечной ткани, обеспечивать клеточное дыхание тканей. Массаж выполняется часто, не реже раза ежедневно без перерывов. Каким образом делать массаж, сколько потратить времени, определяется соответствующим врачом в зависимости о тяжести состояния больного, особенностей мышц ног и протекающей атрофии.
Эффективным массаж становится при применении в случае послеоперационной атрофии. Процедура выполняется исключительно медицинским работником, знающим тонкости техники.
Необходимо делать неглубокий массаж, работа с мышцами должна быть аккуратной, без резких движений. При заболевании применяется общий массаж с простукиванием, непроникающий лёгкий массаж.
Нельзя забывать об использовании гимнастики, электрофореза, физиолечения. Гимнастика должна проводиться под наблюдением медика.
Терапевтическое лечение должно длиться постоянно, без перерывов, постоянно повторяться в соответствии с предписаниями докторов. Особо важным считается полноценное витаминизированное питание.
otnogi.ru
Атрофия мышц ног: симптомы и лечение гимнастикой
Тяжелое заболевание нижних конечностей, проявляющееся в замещении мускулатуры тканью, не имеющей способности к сокращению, классифицируется в медицине как атрофия мышц ног. Что провоцирует развитие патологии? Как ее распознать на начальных этапах, чтобы суметь сохранить активный образ жизни?
Причины и формы болезни
Атрофия мышц нижних конечностей может появиться в результате:
- снижения метаболизма как следствия старения организма;
- сбоев в работе эндокринной системы и нарушения в гормональном фоне человека;
- хронических заболеваний пищеварительной системы и неправильного питания;
- проблем с соединительной тканью;
- генетических изменений;
- поражений периферической нервной системы и других заболеваний, провоцирующих снижение регуляции мышечного тонуса;
- травм и неверного восстановления после операбельного вмешательства.
В большинстве случаев, зафиксированных в мире, причиной развития атрофии мышц ног являются генетические изменения, проявляющиеся еще в раннем возрасте, и различного рода травмы, в том числе полученные при больших физических нагрузках.
На данный момент медицине известны 2 формы рассматриваемой патологии мышц конечностей: первичная и вторичная. Первая характеризуется поражением двигательных нейронов мышечного аппарата в результате полученных травм или генетических изменений и проявляется резким снижением тонуса, повышенной утомляемостью и учащающимися непроизвольными подергиваниями стопы.
Вторая форма заболевания имеет несколько разновидностей:
- «Невральная амиотрофия» – характеризуется деформацией мышц стопы и голени как одной нижней конечности, так и одновременно двух. Распознать ее несложно, достаточно взглянуть на движения человека при ходьбе: его стопа висит, больному приходится постоянно высоко поднимать колени, дабы избежать падения, следующего за невозможностью контроля над нижним отделом пораженной ноги.
- Прогрессирующая – характеризуется отсутствием сухожильных рефлексов, резкой гипотонией и частым подергиванием нижних отделов конечности.
- Арана-Дюшена – это разновидность вторичной формы патологии, характерная для рук (начинается с кистей и постепенно распространяется на все тело), при которой наблюдается психологическое расстройство больного, ведь его верхняя конечность со временем разбухает до огромных размеров. Чувствительность ног сохраняется, но сухожильные рефлексы пропадают.
При отсутствии своевременной помощи специалистов вторая форма мышечной атрофии начинает прогрессировать, поражая постепенно руки (начинается все с нижних отделов и заканчивается плечом), а затем и все тело человека. Сохранить мышцы (избежать их замещения соединительной тканью, не склонной к растяжению), вернуть их сокращающие способности и подарить больному шанс на возвращение к полноценной активной жизни позволит своевременное диагностирование проблемы. Для этого нужно знать симптомы атрофии мышц ног, которые проявляет организм при рассматриваемом заболевании.
Симптоматика
Проявление атрофии мышечной ткани напрямую связано с причиной и характером (формой) недуга. Основным симптомом, при проявлении которого стоит направиться на обследование, является постоянная слабость и быстрая утомляемость мышечного аппарата. Чуть позже добавляется периодически возникающий тремор нижних отделов ног и чувство постоянного присутствия «мурашек» под кожей. Позже фиксируется уменьшение объема пораженной мышцы (что можно заметить по симметричному мускулу, взглянув на здоровую конечность) и ходьба без посторонней помощи становится проблематичной.
Болезнь развивается достаточно долго, поражая сначала проксимальные отделы мышечной ткани, а затем распространяется с высокой скоростью по всему телу.
Миотония, протекающая на фоне атрофии мышц
Данная патология проявляется в основном у детей мужского пола в возрасте около пяти лет и затрагивает тазовую область. При отсутствии должностного лечения происходит поражение крупных мышц ног, из-за которого человеку становится все сложнее подниматься вверх по лестнице, приседать, вставать с постели.
Страшным последствием становится поражение головного мозга, проявляющееся в отставании в развитии, сбои в работе сердечно-сосудистой системы. Ослабляется активность дыхательной системы, что приводит к пневмонии.
Доброкачественная форма заболевания, получившая имя ученого Беккера, проявляется в поражении мышц бедра и тазовой области. Отличительным признаком служит отсутствие интеллектуальной прорехи у больного.
Атрофия четырехглавой мышцы бедра может начинаться и без поражения икроножной ткани. Симптоматика в таком случае будет следующей: слабость мышечной ткани, присутствие ощущения «мурашек» под кожей, любые движения вызывают сильнейшие боли, иррадиирующие в ягодицы и поясничный отдел, а при отсутствии активности – спазмы. Наряду с этими проявлениями фиксируется потеря чувствительности сухожильных рефлексов.
Диагностика заболевания
Выявляется атрофия мышц нижних конечностей специалистами медицинского учреждения на основании данных, полученных в результате сбора анамнеза, проведения пальпации, электромиографии, биохимического анализа мочи и крови, функционального исследования печени и щитовидки. Для подтверждения диагноза и выявления причины возникновения патологии врач может в индивидуальном порядке направить пациента на дополнительные обследования.
Как лечится заболевание

На основании данных, полученных в ходе проведения диагностических мероприятий, доктор назначит лечение атрофии мышц ног, которое включает в себя:
- медикаментозную терапию;
- физиотерапию;
- ЛФК;
- разработку специальной диеты.
Оздоровительный комплекс подбирается индивидуально и зависит от причины развития заболевания, его формы, состояния больного (возраста, наличия хронических болезней и т.д.).
Медикаментозная терапия
Назначение пациенту лекарственных препаратов производится в первую очередь для снятия симптоматики. Для этой цели применяют:
- спазмолитики «Но-шпа», «Папаверин» – устраняют болевые ощущения, снижают тонус мышц, расширяют сосуды и нормализуют кровообращение в нижних конечностях;
- «Галантамин» – улучшает проведение нервных импульсов в ногах;
- Витамины группы B – корректируют работу периферической нервной системы, активируют в тканях организма обменные процессы, позволяющие восстановить объем пораженного мышечного аппарата.
Только лечащий врач имеет право выписывать рецепты на медикаментозную терапию, ведь он полностью ознакомлен с состоянием человека, знает особенности имеющегося недуга и осведомлен о присутствии у пациента аллергии на тот или иной компонент препарата.
Физиотерапия

Регенерацию пораженных тканей способно улучшить воздействие тока с низким напряжением – электростимуляция. При проведении данной процедуры человек не испытывает болезненных ощущений. Стоит отметить, что как единственный метод лечения электростимуляция бессмысленна.
Массаж как разновидность физиотерапии – наиболее полезный метод, позволяющий улучшить кровоток к пораженным участкам, восстановить клеточное питание, ускорить регенерацию ткани, «разбить» застои и снять излишнее напряжение. Проводить данную процедуру нужно ежедневно, а по возможности – пару раз в день на протяжении длительного времени (минимум 2-3 недели).
Массажные движения должны быть поверхностными, чтобы не усугубить положение, процедуру стоит начинать с периферии (от стопы) и не забывать прорабатывать ягодицы. Четырехглавая мышца бедра может быть подвержена манипуляции чуть больше.
ЛФК
Лечебная физкультура назначается лечащим врачом и должна проводиться только под присмотром опытного специалиста: он поможет восстановиться грамотно, постепенно повышая нагрузки и разрабатывая поврежденные участки.
Питание
Рост мышечной ткани невозможен без правильного питания. Нормализации обменных процессов, призванной вернуть нормальное функционирование клеткам всего организма, способствует соблюдение определенной диеты. Она разрабатывается строго индивидуально с учетом всех особенностей пациента (рекомендации по питанию для больных сахарным диабетом и хроническим бронхитом будут различны).
В рацион должны быть введены:
- орехи;
- свежие овощи и фрукты;
- яйца;
- морская рыба;
- нежирное мясо;
- зелень;
- молочная продукция.
Употребляемая пища должна быть богата белком (для строительства мышц) и углеводами (энергия).
Народные средства

Существуют и рецепты альтернативной медицины, позволяющие победить атрофию мышц нижних конечностей (снять неприятные симптомы).
Травяной настой
Для его приготовления понадобится 400 грамм смеси трав (шалфей, корень аира, льнянка и спорыш, смешанные в равных пропорциях) и 0,7 л чистой воды, доведенной до кипения. Смесь засыпать в термос, залить водой и дать настояться отвару 5-6 часов. После процедить настой и разделить его на 4 равные части. Употреблять каждую незадолго до приема пищи (за 30 минут).
Овсяный квас
Берется полкило зерен овса, вода 3 л и лимонная кислота (1 чайная ложка). Зерно обязательно промывается, складывается в посуду с остальными ингредиентами. Квас будет готов через пару-тройку дней (летом быстрее, зимой дольше). Употреблять продукт минимум 3 раза в день по стакану перед едой.
Камышовые метелки
Вымачиваются в горячей воде в течение 45 минут, после привязываются к больной ноге. Это своеобразный компресс, действие которого можно усилить, если закутать ногу в плед или одеяло. Длительность процедуры составляет 1-1,5 часа.
Настойка чеснока против онемения конечностей

Для ее приготовления необходим чеснок и водка. Пол-литровая банка наполняется кашицей из чеснока на 1/3 и заливается спиртосодержащей жидкостью. Настойка готовится пару недель. Принимать ее разрешается не более 5 капель в день. Обязательно разбавляйте настойку в воде.
Обязательно обсуждайте с лечащим врачом возможность использования того или иного средства из народной медицины. При возникновении неприятных ощущений или аллергии нужно незамедлительно прекратить прием и обратиться к доктору.
Профилактика
Способы предотвращения возникновения атрофии мышц ног:
- правильное питание, богатое необходимыми для полноценной работы организма микроэлементами;
- своевременное посещение врачей (прохождение медицинских осмотров и диспансеризации) и устранение выявленных заболеваний;
- умеренные физические нагрузки;
- соблюдение реабилитационной тактики после операбельного вмешательства или травмы;
- ношение удобной обуви;
- соблюдение правил ЗОЖ.
Атрофия мышц – патология, избавиться от которой полностью и вернуться к нормальной жизни можно лишь на начальной стадии (когда болезнь проявила себя в легкой форме). Поэтому при фиксации любых неприятных ощущений или визуальных изменений следует незамедлительно обращаться в медицинское учреждение.
noginashi.ru
Диагностика коленного сустава. Атрофия четырехглавой мышцы бедра
Чувствительным показателем патологии коленного сустава является атрофия четырехглавой мышцы бедра. Она возникает при длительно текущем артрите (ревматоидный, гонорейный, туберкулезный), деформирующем остеоартрозе, а также при контрактуре и анкилозе сустава. Атрофия легко выявляется при осмотре, а уточняется сопоставлением окружности обоих бедер, замеренной на уровне 12-15 см от надколенника. Подобным образом определяется объем самого сустава, измерение его окружности проводится слева и справа на уровне средины надколенника, над верхним и нижним его полюсами, что служит объективным критерием изменения величины сустава.Ощупывание коленного сустава должно быть последовательным и тщательным, особенно это касается участков болезненности, деформации и любых образований в области сустава. Исследуются кожные покровы, периартикулярные ткани, связки, надколенник и его сухожилие, мыщелки бедра и большеберцовой кости, бугристость большеберцовой кости, суставная щель, суставная сумка, ее завороты, синовиальные сумки, четырехглавая мышца и ее сухожилие.
Пальпация проводится в положении больного лежа на спине, а при исследовании подколенной ямки — на животе. Можно пальпировать сустав в положении больного сидя, но при условии полного расслабления мышц. Ощупывается сустав в покое и при движении, обязательно исследуются оба сустава, их симметричные участки.
Задача пальпации: оценить температуру кожных покровов над суставом, толщину кожной складки, выявить узелковые образования, уплотнения и болезненность периартикулярных тканей, связок, выявить участки с «плюс тканью» и «дефекты ткани», хруст, наличие жидкости в суставе и синовиальных сумках, признаки разрыва связок. Используется поверхностная и глубокая пальпация.
Поверхностная пальпация коленного сустава позволяет выявить повышение местной температуры, узелковые кожные и подкожные образования, отечность кожи и подкожной клетчатки. Участок с повышенной температурой сравнивается с симметричным участком другого сустава, а также с участком кожи выше сустава. Врач при этом должен работать одной рукой, лучше тылом кисли, помня, что здоровый сустав имеет более низкую температуру, чем ткани бедра и голени. Кожа над здоровым суставом хорошо смевщется и берется в складку. При параартикулярной инфильтрации смещение кожи затруднено, при отеке кожи и подкожной клетчатки складка захватывается с трудом. Повышение местной температуры, отечность кожи и подкожной клетчатки свидетельствуют о воспатепии.
Ощупывание коленного сустава всей кистью позволяет врачу выявить болезненность и любые грубые изменения структуры сустава — выступание или смещение костных концов, диспозицию надколенника, напряжение мягких тканей, суставной сумки при выпоте и кровоизлиянии, глубоко расположенные узелковые образования. С помощью методически проведенной глубокой и поверхностной пальпации удается выявить узелки даже величиной с булавочную головку, участки локальной болезненности, уплотнения, мелкие хрящевые и костные выступы, «плавающие тела».
Суставная щель доступна исследованию лишь по бокам сухожилия надколенника (рис. 183).
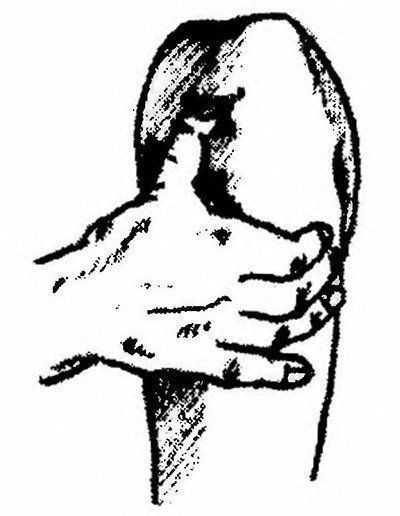
Рис. 183. Пальпация суставной щели большеберцово-бедренного сочленения. Нога исследуемого слегка согнута в коленном суставе, мышцы расслаблены. Кончиком большого или указательного пальца отыскивается линия суставной щели и сухожилие надколенника. Ощупывается суставная щель от центра в медиальном, затем латеральном направлении. Внутренняя и наружная ротация голени несколько раскрывает латеральную и медиальную части суставной щели. Исследование проводится в покое и при сгибании-разгибании колена
При пальпации колено должно быть согнуто до 100°, врач кончиком указательного пальца последовательно прощупывает суставную щель слева и справа от сухожилия надколенника вплоть до сухожилий задней группы мышц бедра.
Распространенная болезненность вдоль всей суставной щели может быть обусловлена синовитом. Боль у края связки надколенника и при непосредственном давлении на связку бывает при болезни Гоффы (рис. 184).
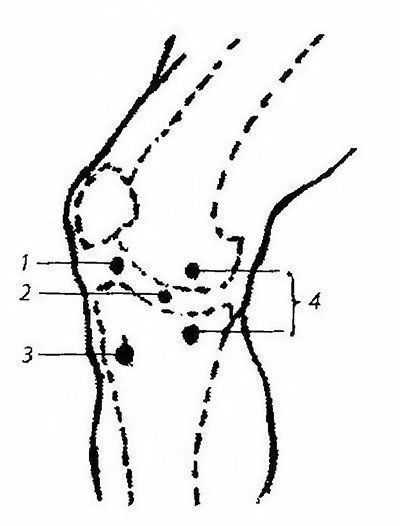
Рис. 184. Локализация болезненности при некоторых заболеваниях коленного сустава (Маркс В.О.): 1 — болезнь Гоффы; 2 — повреждение внутреннего мениска; 3 — осгеохондрит бугристости большой берцовой кости; 4 — разрыв внутренней боковой связки
Болезненность в переднемедиальном отделе суставной щели обычно имеет связь с повреждением медиального мениска, боль в латеральном отделе — с повреждением латерального мениска. Наличие мягкотелого припухания слева и справа от сухожилия надколенника может быть обусловлено утолщением синовиальной оболочки, увеличением жировой подушки у ожиревших, выпотом в глубокую инфраиателлярную сумку. Локальное припухание только с латеральной стороны (редко с медиальной) может быть связано с кистой мениска, при сгибании-разгибании ноги эта припухлость исчезает и появляется вновь.
Флюктуирующая припухлость по бокам сухожилия надколенника возникает при глубоком инфрапателлярном бурсите, она имеет достаточно четкие наружные и внутренние границы. Болезненность между мыщелками по боковым поверхностям сустава наблюдается при остеоартрозе. Иногда при пальпации передних отделов суставной щели обнаруживаются плотные разной величины образования, мигрирующие в сустав, — «суставные мыши».
Дополнительно суставная капсула исследуется подобной пальпацией (кончиком указательного или большого пальца) вдоль линии ее прикрепления к мыщелкам бедра и голени. В этих местах здоровая капсула не прощупывается, она безболезненная. Появление валика капсулы, болезненность при исследовании возникают при инфильтрации и уплотнении капсулы вследствие воспаления. Лучше всего капсулу пальпировать в области верхнего заворота (рис. 185).

Рис. 185. Прощупывание верхнего заворота коленного сустава
Для прощупывания капсулы в этом месте пальцы врача устанавливаются выше верхнего полюса чашечки на 5 см, при легкой компрессии они смещаются вместе с кожей в сторону сустава и обратно. Даже при небольшом уплотнении капсулы пальцы ощущают дупликатуру верхнего заворота.
С помощью глубокой пальпации исследуются зоны локализации синовиальных сумок над надколенником, на наружной поверхности надколенника, у нижнего полюса надколенника и места прикрепления связки надколенника к большеберцовой кости. При отсутствии бурсита синовиальные сумки не пальпируются, они безболезненные. При бурсите эти участки припухают, становятся болезненными и горячими на ощупь, в них накапливается жидкость, которую можно определить с помощью симптома зыбления (флюктуации).
Для выявления флюктуации врач устанавливает 2 пальца на область исследования на некотором расстоянии друг от друга, попеременное давление пальцами создает легкоуловимыс колебания. При исследовании глубокой поднадколенниковой сумки пальцы устанавливаются по краям собственной связки надколенника. Чтобы выявить зыбление в паднадколенниковой сумке (завороте), пальцы располагают по краям верхнего полюса надколенника.
У лиц, имевших в прошлом травму колейного сустава, тщательно ощупывается медиальный надмыщелок бедренной кости, где можно определить болезненную, слегка подвижную припухлость костной плотности — это оссифицироеанные параартикулярные ткани в зоне травматического кровоизлияния в сухожилие большой приводящей мышцы и болынеберцовую связку (болезнь Пеллегрини -Штиды).
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
medbe.ru
Мышечные дистрофии и атрофия четырехглавой мышцы бедра
Значимость мышц для человека трудно переоценить. Именно благодаря им он может двигаться. И хотя атрофия четырехглавой мышцы бедра или любого другого отдела встречается относительно редко, данная проблема не осталась без внимания как в медицине, так и смежных ее областях.
Краткая анатомо-физиологическая характеристика мышц
Скелетная мышца представляет из себя организованное скопление мышечных волокон. Где каждое из них представляет из себя отдельную клетку. Которая, однако, образована путем слияния нескольких клеток. Поэтому мышечное волокно имеет несколько ядер и более правильно называть — миосимпласт.
Внутреннее строение волокна отвечает его основной функции — сокращение. Большая часть цитоплазмы занята актиновыми и миозиновыми волокнами. Они расположены параллельно друг другу и проходят по вдоль миосимпласта. Кроме того, вокруг волокон имеется большое количество митохондрий. Данные органеллы обеспечивают актино-миозиновый комплекс большим количеством энергии.
Миосимпласты объединяются в так называемую моторную единицу. Это несколько мышечных волокон имеющих единый мотонейрон (окончание нервной клетки, генерирующей импульс для сокращения). Количество волокон в одной моторной единице варьирует в широком диапазоне и зависит от конкретного предназначения той или иной мышцы. Например, в мышцах пальцев рук моторная единица содержит не более 30 волокон.
Четырехглавая мышца бедра имеет большие моторные единицы. В них содержится до 1000 мисимпластов. Такая разница объясняется просто. Пальцы способны выполнять самую разнообразную и очень «тонкую» работу. Мышцы бедра участвуют только в движении и подержании горизонтального положения тела. Поэтому атрофия четырехглавой мышцы бедра может возникать от бездействия нижней конечности.
Моторные единицы объединяются в мышечные волокна первого, второго и третьего порядков. Каждый из них имеет отдельную оболочку, называемую перемизием, свой кровеносный сосуд. Волокна первого порядка объединяются в волокна второго порядка. Те, в свою очередь объединяются в волокна третьего прядка. Волокна третьего порядка составляют мышцу.
Мышечная атрофия и ее причины
Это важно! Под атрофией мышц подразумевается потеря качественного и количественного состава волокон. Потеря «качества» означает снижение функциональных возможностей миосимпласта из-за его внутренней дезорганизации. Потеря «количества» — уменьшение числа функционирующих миосимпластов и/или волокон всех порядков в одной мышце.
Причины атрофии разнообразны. Они могут быт связаны как с внешними, так и внутренними факторами.
Внутренние причины:
- Наследственные миопатии и дегенеративные заболевания. В их основе лежит функциональная и анатомическая недостаточность волокон. Мышца имеет малые размеры вследствие сниженного количества волокон и миосимпластов. Данные заболевания могут проявлять себя с момента появления на свет или в процессе самостоятельной жизни. Но они всегда являются врожденными, так как их развитие напрямую связанно с геномными нарушениями.
- Ненаследственные (приобретенные миопатии) протекают подобно и со схожим механизмом. Но возникают они только после рождения и, как правило, под действием определенных причин. Это может быть аутоиммунное заболевание, миозит.
- Эндокринная патология и болезни обмена веществ. Приводят к атрофии из-за нарушения трофики мышц.
- Нервная патология. Дегенеративные процессы связаны с нарушением иннервации. Например, атрофия лицевых мышц на одной половине при парезе лицевого нерва.
Внешние причины:
- Алиментарные. Голод является основным фактором внешней недостачи питательных веществ. Здесь развиваются дистрофические изменения во всех группах мышц. Причем, чем выше функциональная активность, тем раньше они наступают. Так атрофия мышц лица при общем голодании наступает гораздо раньше, чем это происходит в спине или шее.
- Бездействие мышц. Точнее, длительное бездействие мышц приводит к их атрофии. Механизм его развития подобен таковому при патологии нервной системы. Отсутствие нервной импульсации на мышечные волокна снижает их функциональную активность. Замедляются процессы метаболизма. Что на фоне постоянных процессов аутолиза клеток приводит к уменьшению количества волокон. Например атрофия четырехглавой мышцы при длительной иммобилизации бедра.
- Отравления и хронические интоксикации могут приводить к дистрофии всего организма.
- Заболевания суставов.
- Возрастная или старческая атрофия.
Клинические проявления и лечение
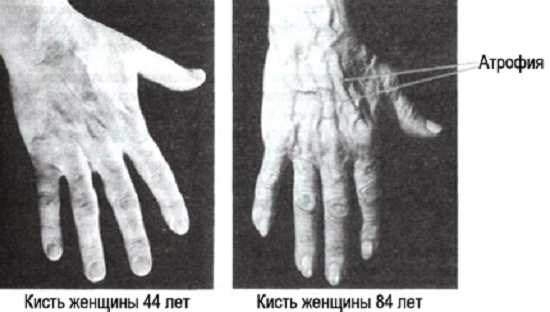 Клинические признаки во многом зависят от того, какие группы мышц подвергаются атрофии. Например, атрофия четырехглавой мышцы бедра проявляется в виде уменьшения его диаметра, слабости нижних конечностей, нарушение походки. При более выраженных дистрофических изменениях, человек вообще теряет способность ходить.
Клинические признаки во многом зависят от того, какие группы мышц подвергаются атрофии. Например, атрофия четырехглавой мышцы бедра проявляется в виде уменьшения его диаметра, слабости нижних конечностей, нарушение походки. При более выраженных дистрофических изменениях, человек вообще теряет способность ходить.
Нарастание клиники всегда носит постепенный характер. Только при длительном обездвиживании конечности атрофия может проявляться внезапно. Однако для развития симптомов в большинстве случаев могут понадобиться месяцы и годы. Человек может длительное время испытывать слабость без каких-либо признаков поражения тех или иных мышц.
В связи с чем огромное значение имеет ранняя диагностика. Для атрофии мышц эталонным считается миография. Она позволяет выявить нарушения мышечной активности еще до начала явных изменений. Кроме того, с помощью данного метода можно легко проверяется иннервация мышц.
Наконец лечение атрофии во многом зависит от причин, ее вызвавших. Наследственные и дегенеративные миопатии лечатся при помощи заместительной терапии. Используются вещества, облегчающие проведение нервного импульса к волокнам. Или же способные самостоятельно приводить к сокращению мышц. Алиментарные атрофии устраняются питанием. Эндокринные причины дистрофий, излечиваются путем коррекции основного заболевания.
Оцените статью: Loading …
Записи по теме:
vashnevrolog.ru
Прогрессирующая атрофия мышц рук, бедра, ног, ягодиц у детей и взрослых: причины, симпомы, лечение
Атрофия представляет собой процесс истончения мышечных волокон. Это приводит к их трансформации в соединительные ткани, которые не способны сокращаться. Это состояние вызывает нежелательные последствия для здоровья и даже может спровоцировать паралич. Потому любые симптомы атрофических процессов должны стать основанием для обращения к врачу.
Клиническая картина
По МКБ-10 это нарушение относят к категории M62. Другие нарушения мышцы.
Патология может иметь наследственный характер. Однако чаще всего она возникает вследствие травматических повреждений, инфекций или паразитарных патологий.
Практически всегда заболевание имеет вялотекущее течение, потому оно может развиваться несколько лет.
Атрофические поражения мышечных тканей представляют реальную опасность для здоровья. Они способны вызывать потерю двигательной активности и паралич. К характерным особенностям поражения ног относят следующее:
- повышенная утомляемость и ощущение слабости в мышцах при продолжительных физических нагрузках;
- тремор мышц;
- мурашки под кожей;
- сложности при ходьбе по лестнице;
- снижение двигательной активности в пораженной области;
- нарушение походки.
Также атрофические изменения могут затрагивать и руки. Чаще всего это происходит вследствие травматического повреждения или ушиба. Если сразу не начать терапию, есть риск полной потери функций.
На фото атрофия мышц
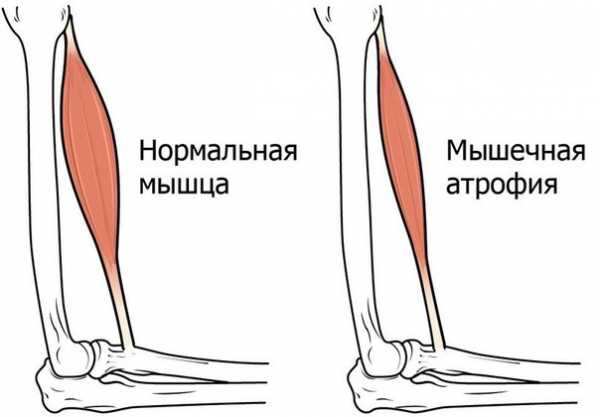
Причины
Атрофия мышечных тканей возникает на фоне дегенеративно-дистрофических процессов. К патологии могут приводить церебральные и спинальные нарушения. Также аномалия может иметь инфекционный характер.
К основным причинам появления недуга относят следующее:
- Особенности профессиональной деятельности, которые связаны с чрезмерными физическими нагрузками.
- Нарушение техники выполнения физических упражнений. Проблема может быть связана с неправильным подбором нагрузок.
- Травматические повреждения. Обычно к нарушению приводит поражение нервных волокон, мышц и позвоночника.
- Патологии эндокринных органов. Причиной может быть гормональный дисбаланс или диабет. Эти нарушения приводят к проблемам с метаболизмом. Диабет становится причиной полинейропатии, которая вызывает снижение двигательной активности.
- Полиомиелит и прочие воспаления инфекционного характера. Такие нарушения провоцируют проблемы с двигательной активностью.
- Опухолевые образования в спинном мозге и позвоночнике, которые приводят к компрессии. В итоге наблюдаются трофические нарушения и проблемы с проводимостью.
- Паралич вследствие травматических повреждений. Также это нарушение может спровоцировать инсульт.
- Отклонения в функционировании нервной системы. В результате есть риск гипоксии мышечных тканей.
- Хронические интоксикации. Они могут быть связаны с особенностью профессии. С проблемой сталкиваются люди, которые работают с химическими веществами. Также причиной отравления может стать избыточное употребления алкоголя или прием наркотиков.
- Возрастные процессы. По мере старения мышечные ткани все больше истончаются.
Причиной проблем часто становится неправильное питание. Продолжительное голодание приводит к дефициту полезных веществ в организме. Как следствие, белковые структуры не восстанавливаются и происходит распад мышечных волокон.
Также патология может быть следствием хирургического вмешательства, которое имеет затяжной период реабилитации. Нередко причиной проблем становятся сложные болезни, которые требуют длительного соблюдения постельного режима.
Симптомы
На начальном этапе развития болезни возникает ощущение слабости и небольшая боль в пораженной области. По мере прогрессирования недуга дискомфорт нарастает. Иногда возникают спазмы или тремор. Атрофические процессы бывают односторонними или симметричными.
Атрофии мышц ног
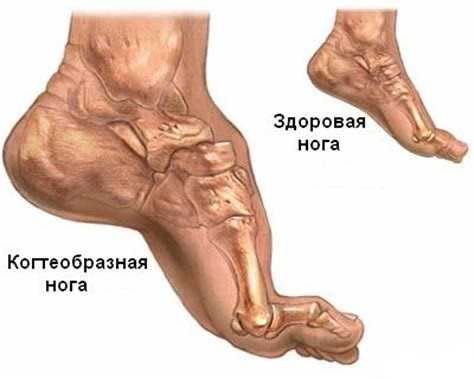 Вначале патологический процесс затрагивает проксимальные мышцы ног. Клиническая картина нарастает постепенно:
Вначале патологический процесс затрагивает проксимальные мышцы ног. Клиническая картина нарастает постепенно:
- Вначале человеку сложно продолжать двигаться после вынужденной остановки.
- Затем возникают сложности с подъемом из горизонтального положения.
- Меняется походка, появляется онемение в ногах и провисание стопы при движении. Человеку приходится выше поднимать ноги.
- Для компенсации гипотрофии мышечные ткани голеностопа внезапно увеличиваются в размерах. По мере прогрессирования аномалии икра худеет. При этом кожа становится дряблой и обвисшей.
Мышц бедра
Атрофическое поражение бедра может быть следствием повреждения икроножных мышц или возникать самостоятельно. Самым опасным нарушением считается миопатия Дюшена.
Для этого заболевания характерны такие симптомы:
- замещение мышц жировыми тканями;
- прогрессирование слабости;
- снижение двигательной активности;
- утрата коленных рефлексов.
В сложных случаях поражение распространяется по всему телу и даже может стать причиной интеллектуальных нарушений. Болезни в большей степени подвержены мальчики 1-2 лет.
Если поражение бедра возникает вследствие общей дистрофии мышечных тканей конечностей, признаки нарастают постепенно:
- Появляются мурашки под кожей.
- После продолжительной неподвижности появляются спазмы. Движение сопровождается болевым синдромом.
- Наблюдается тяжесть в конечности. Также может появиться ломота.
- Уменьшение объема бедра.
По мере развития заболевания болевой синдром возникает и во время ходьбы и отдает в ягодицы, поясницу, низ спины.
Ягодичных
Симптомы нарушения зависят от причины его развития. Если провоцирующим фактором выступает наследственная предрасположенность, для недуга характерны типичные проявления миопатии ног:
- слабость в мышцах;
- бледность дермы;
- утрата тонуса кожи;
- проблемы при перемещении из лежачего положения в вертикальное;
- нарушение походки;
- снижение чувствительности или возникновение мурашек в области ягодиц при длительной неподвижности.
Атрофические процессы прогрессируют постепенно. Обычно на это уходит несколько лет. Если же недуг появился вследствие поражения позвоночника или ягодичного нерва, главным признаком является болевой синдром. Он распространяется на верх ягодицы и иррадиирует в бедро.
На первом этапе развития болезни симптомы напоминают радикулит. У человека возникает сильная слабость мышц и выраженное двигательной активности. Нарушение быстро развивается и за 1-2 года может спровоцировать инвалидизацию.
На фото признаки атрофии
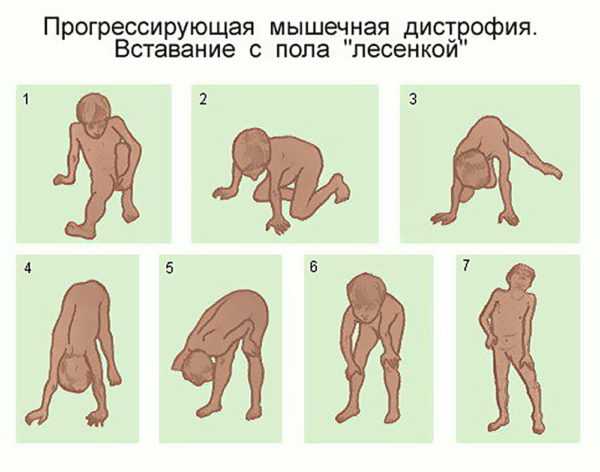
Мышц рук
В такой ситуации симптомы зависят от вида пораженных волокон. Чаще всего возникают такие проявления:
- Ощущение слабости в мышцах, уменьшение амплитуды движений.
- Мурашки под кожей, потеря чувствительности, покалывания. Такие симптомы чаще возникают в кистях. В более редких случаях они поражают мышцы плеч.
- Увеличение тактильной чувствительности. При механическом раздражении наблюдается дискомфорт.
- Изменение оттенка кожи. В этом случае появляется бледность тканей, которая переходит в цианоз. Это обусловлено нарушением трофики.
Вначале атрофические процессы поражают мышечные ткани кисти. Затем страдают предплечья и плечи. После чего в аномалию вовлекаются лопатки.
Атрофия мышечной ткани
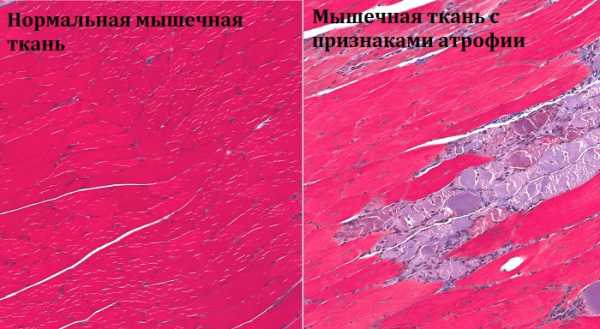
Диагностика
Выявить атрофию мышц довольно просто. Чтобы определить причины возникновения болезни, нужно провести целый ряд процедур:
Непременно нужно провести электромиографию и оценить нервную проводимость. Иногда требуется биопсия мышц.
Лечение
При выборе тактики терапии следует учитывать возрастную категорию, степень тяжести и разновидность патологии. Обязательно нужно лечить основную болезнь, которая спровоцировала атрофию.
Медикаментозное
 Лекарственные средства направлены на восстановление трофики мышц. Для этого применяют такие препараты:
Лекарственные средства направлены на восстановление трофики мышц. Для этого применяют такие препараты:
- Сосудистые лекарства, которые нормализуют кровоток. К ним относят ангиопротекторы – курантил, трентал. Также могут применяться препараты простагландина Е1. В эту категорию входит вазапростан.
- Витамины группы В. Эти лекарства восстанавливают метаболизм и проводимость мышц. К ним относят пиридоксин, тиамин.
- Спазмолитики. Такие средства, как папаверин и но-шпа, способствуют расширению сосудов.
- Биостимуляторы. Такие препараты активизируют восстановление мышц. К ним относят актовегин, плазмол.
- Средства для нормализации проводимости мышц. В эту категорию входят оксазил, армин.
Физиотерапия
Чтобы справиться с симптомами атрофии мышц, применяют такие методы физиотерапии:
Народные средства
 В дополнение к стандартной терапии можно применять домашние рецепты. К наиболее действенным средствам стоит отнести следующее:
В дополнение к стандартной терапии можно применять домашние рецепты. К наиболее действенным средствам стоит отнести следующее:
- Горсть метелок камыша залить кипятком. Оставить в термосе на 45 минут. Вылить воду и обернуть метелки вокруг ног. Сверху укутать в теплое одеяло. После остывания компресса стоит сделать массаж.
- Отварить кожуру картофеля, моркови, свеклы, лука. В полученную жидкость добавить 1 большую ложу соли и 1 небольшую ложку йода. Погрузить в раствор пораженные участки и делать энергичный массаж в течение 10 минут. Такое лечение стоит проводить 2 недели.
Упражнения
При резком снижении двигательной активности атрофические процессы продолжают прогрессировать. Благодаря систематическому выполнению специальных упражнений удается нормализовать амплитуду движений и увеличить мышечную массу.
Лечебная гимнастика подразумевает выполнение таких правил:
- Вначале упражнения нужно выполнять в горизонтальном положении, затем – их делают сидя.
- Нагрузку стоит наращивать постепенно.
- Обязательно нужно уделять внимание кардионагрузкам.
- После тренировок должна появляться усталость в мышцах.
- При появлении боли нагрузку стоит уменьшить.
Комплекс упражнений нужно подбирать индивидуально с учетом степени тяжести патологии и индивидуальных особенностей.
Диета и особенности питания
Чтобы восстановить структуру мышц, нужно соблюдать специальную диету. В меню должны присутствовать продукты с витаминами и протеинами. Также полезна еда, которая способствует ощелачиванию физиологических жидкостей.
В рацион стоит включить следующее:
- Овощи. Очень полезно есть сладкий перец, огурцы, морковь, брокколи.
- Фрукты и ягоды. При таком диагнозе стоит употреблять бананы, дыню, виноград. Также нужно есть апельсин, яблоки, гранат.
- Каши на воде. Полезно есть гречку, овсянку, кус-кус.
- Яйца, нежирное мясо, морская рыба.
- Орехи и льняные семена.
- Бобовые.
- Зелень и специи. Обязательно нужно употреблять сельдерей, лук, салат, петрушку, чеснок.
Последствия атрофии мышц
Прогнозы
При условии адекватной и своевременной терапии удастся остановить развитие болезни. Если не оказать больному помощь, у него возникают проблемы с дыханием. В такой ситуации пациента госпитализируют в отделение реанимации и подключают к аппарату искусственной вентиляции легких.
Атрофия мышц – достаточно сложная патология, которая приводит к нежелательным последствиям для здоровья. Чтобы справиться с нарушением или остановить его развитие, необходимо своевременно обратиться к врачу.
Как лечить атрофию мышц, смотрите в нашем видео:
gidmed.com