Артериальная гипертензия
Артериальная гипертензия – это повышение артериального давления (АД), то есть кровяного давления в системе артериальных сосудов — от устья аорты, то есть практически от сердца и до артериальных сосудов самого малого калибра – артериол, несущих кровь к органам и тканям человеческого организма. При этом повышенным артериальным давлением принято считать следующее давление в плечевой артерии в состоянии покоя: у людей в возрасте от 17 до 40 лет — свыше 140/90 мм. рт. ст., у людей в возрасте от 41 года и до 60 лет – свыше 150/90 мм. рт. ст., и у людей старше 60 лет – свыше 160/90 мм. рт. ст.
Специалисты уверены, что причинами повышения артериального давления в 15-20% случаев могут быть различные заболевания органов и систем организма, оказывающих прямое или косвенное воздействие на уровень АД. Такая форма артериальной гипертензии относится к симптоматической гипертензии, то есть имеющей вторичный характер.
Следующей, довольно распространенной группой первичной артериальной гипертензии, в практической медицине считают пограничную артериальную гипертензию у лиц молодого и среднего возраста, характеризующуюся преходящими подъемами АД от 140/90 мм. рт. ст. до 159/94 c последующей спонтанной, без применения медикаментозных средств, нормализацией. Каких либо изменений сосудов, сердца, характерных для гипертонической болезни, при пограничной гипертензии не выявляется. Отмечается преобладание в этой группе мужчин до 50 лет со склонностью к нейро-вегетативным реакциям – чаще это спортсмены, рабочие с профессиональными вредностями, лица, злоупотребляющие алкоголем.
Следует отметить, что только 25-30% больных с пограничной формой гипертензии в дальнейшем заболевают гипертонической болезнью, у остальных она так и продолжается в пограничной форме, или АД нормализуется.
Собственно гипертоническая болезнь, определяемая, как первичная или эссенциальная, составляет самую значительную часть всех гипертензий — вместе с пограничной формой это более 80% всех случаев выявляемой артериальной гипертензии.
Считается, что причиной возникновения гипертонической болезни является наследственная предрасположенность в сочетании с воздействием различных вредных факторов, как-то: психическими перегрузками и психическими травмами, избытком соли в пище, ожирением. Как правило, течению гипертонической болезни сопутствует развитие атеросклеротических изменений в артериальной сосудистой системе вследствие лабильности тонуса стенок сосудов.
Как уже отмечалось, гипертоническая болезнь очень редко возникает ранее 30 лет или же старше 60. Для ее течения характерны достаточно четко определяемые стадии развития болезни (за исключением крайне редких в наше время случаев злокачественной, скоротечной гипертонии).
- В первой, легкой стадии отмечаются кратковременные повышения АД не выше 179/94 мм. рт. ст., характерны головокружения, головные боли, изредка носовые кровотечения, но изменений при обследовании со стороны сердца, сосудов в этом периоде не выявляется.
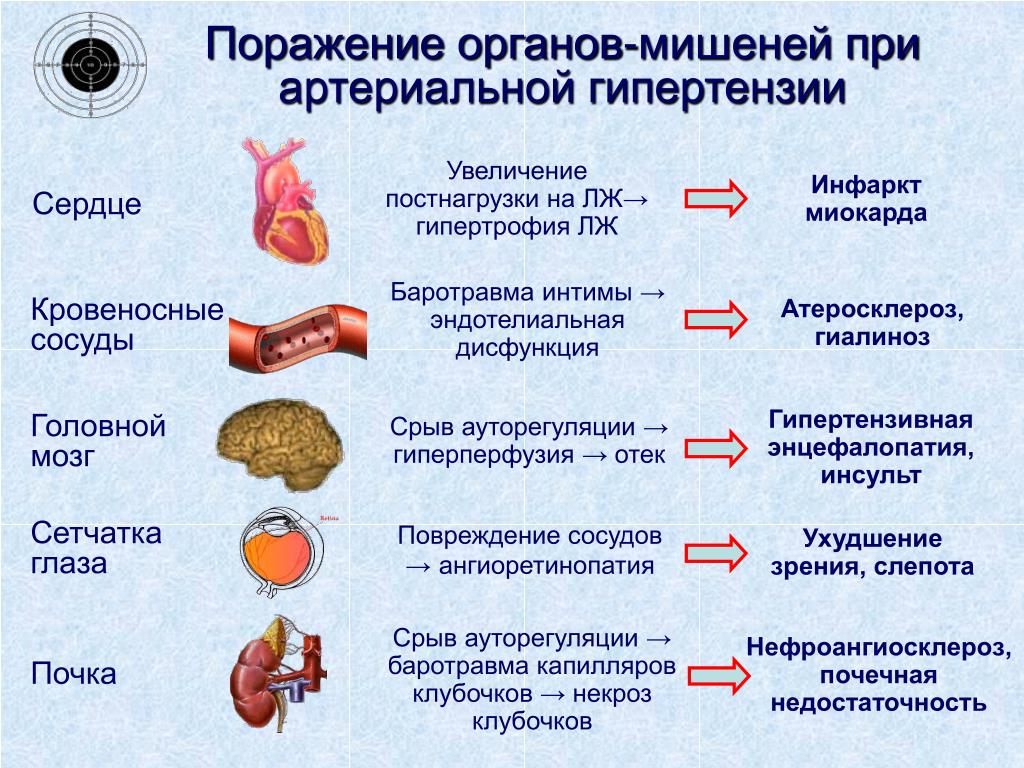
- Во второй стадии АД уже постоянно повышено, хотя в покое не превышает 180-200 мм. рт. ст., отмечаются гипертонические кризы, требующие для их купирования применения медикаментов, изменения ЭКГ, гипертрофия левого желудочка, сосудистые нарушения в почках и, в сочетании с атеросклерозом, головном мозге, нередко осложняемые преходящими инсультами – временными нарушениями мозгового кровообращения.
- В третьей, наиболее тяжелой стадии, АД, даже в покое, сохраняется на высоком уровне – до 230/130 мм.
 .рт. ст., а в период криза клинически выражены нарушения в так называемых органах-мишенях гипертонии – сердца (инфаркты миокарда, сердечная недостаточность), мозга (различные нарушения мозгового кровообращения, как последствия инсультов и развития атеросклероза сосудов), сосудистые нарушения глазного дна и почек с нарушением фильтрационной функции и др.
.рт. ст., а в период криза клинически выражены нарушения в так называемых органах-мишенях гипертонии – сердца (инфаркты миокарда, сердечная недостаточность), мозга (различные нарушения мозгового кровообращения, как последствия инсультов и развития атеросклероза сосудов), сосудистые нарушения глазного дна и почек с нарушением фильтрационной функции и др.
В диагностике гипертонической болезни наиболее важным и сложным является дифференциация ее с симптоматической, вторичной гипертензией. Для выявления заболеваний, способных влиять на состояние сердечно-сосудистой системы, наряду с опросом пациента о наследственности, характере и длительности отмечаемого им повышения АД, проводиться комплексное диагностическое обследование с повторными измерениями АД тонометром, или же круглосуточным аппаратным отслеживанием АД в домашних условиях. Это позволяет судить о зависимости АД от времени суток, физической активности и психоэмоционального состояния больного.
Измерение артериального давления в домашних условиях может проводиться самим пациентом. Для этого ему необходимо закрепить на плече манжету тонометра, накачать в нее резиновой грушей воздух до цифры, превышающей ожидаемые показания АД, а затем, приложив фонендоскоп к внутренней поверхности локтевого сгиба, медленно выпускать воздух из манжетки. Первые громкие толчки (тоны Короткова) появятся, как показатель систолического давления, окончание слышимых тонов укажет на диастолическое АД. Но при этом следует учитывать возможное завышение этих показателей за счет волнения самого пациента в ожидании показаний тонометра, поэтому в любом случае следует рекомендовать повторные измерения АД, с тем, что бы пациент мог успокоиться.
Для этого ему необходимо закрепить на плече манжету тонометра, накачать в нее резиновой грушей воздух до цифры, превышающей ожидаемые показания АД, а затем, приложив фонендоскоп к внутренней поверхности локтевого сгиба, медленно выпускать воздух из манжетки. Первые громкие толчки (тоны Короткова) появятся, как показатель систолического давления, окончание слышимых тонов укажет на диастолическое АД. Но при этом следует учитывать возможное завышение этих показателей за счет волнения самого пациента в ожидании показаний тонометра, поэтому в любом случае следует рекомендовать повторные измерения АД, с тем, что бы пациент мог успокоиться.
Обследование так же должно включать определение неврологического статуса больного, полное (включая УЗИ) обследование состояния и функции почек, эндокринных желез, обследование сердечно-сосудистой системы с ЭКГ, R-графией сердца, аорты, черепа и шейного отдела позвоночника и другие методы.
Только полностью исключив заболевания систем и органов, способных воздействовать на тонус артериальных сосудов, можно утверждать диагноз эссенциальной первичной гипертонической болезни.
Запишитесь на прием к специалисту по телефону, через онлайн запись или мобильное приложение.
Что такое артериальная гипертензия?
Артериальная гипертензия (АГ)- это хроническое заболевание, сопровождающееся повышением артериального давления (АД) более 140/90 мм.рт.ст. диагноз основывается на данных не менее двух обнаружений повышенного АД.
Как измерять АД?
Для измерения АД необходим специальный прибор – тонометр. При этом важно соблюдать несколько простых правил.
- АД измеряется в покое после 5-минутного отдыха. Если перед измерением вы много двигались или волновались, период отдыха следует увеличить до 15 – 30 мин.
- Пациент сидит в удобной позе, рука на столе.
- Манжетка тонометра накладывается на плечо на уровне сердца, нижний край её на 2 см выше локтевого сгиба. Стетоскоп устанавливается непосредственно в локтевую ямку.
- В наушники стетоскопа выслушивается пульсация.
 По колебаниям стрелки тонометра в момент появления пульсации (систолическое АД – большая цифра) и исчезновения пульсации (диастолическое АД – меньшая цифра) определяем величину артериального давления.
По колебаниям стрелки тонометра в момент появления пульсации (систолическое АД – большая цифра) и исчезновения пульсации (диастолическое АД – меньшая цифра) определяем величину артериального давления. - Производится 3 последовательных измерения АД с интервалом в 3 – 5 минут. За окончательный результат берется наименьшее значение АД.
Цель лечения артериальной гипертензии.
- Снижение АД до 140/90 мм.рт.ст. (при наличии сахарного диабета – до 130/80).
- Контроль АД в течении всех суток, особенно в ночные и утренние часы.
- Предотвращение развития осложнений артериальной гипертензии, в первую очередь таких грозных, как инфаркт миокарда, инсульт.
Для эффективного лечения гипертонии Вам необходимо:
- Отказаться от курения, от потребления алкоголя.
- Оптимизировать физическую активность после консультации с врачом (ходьба в быстром темпе, плавание, ЛФК).
- Снизить избыточную массу тела.

- Питаться рационально – ограничить потребление соли и жидкости, заменить животные жиры на растительные, увеличить потребление рыбы, овощей, фруктов.
Помните!!
- Не занимайтесь самолечением, строго соблюдайте режим приема лекарств, который рекомендовал Вам врач, — это необходимо для контроля АД в течении всех суток, особенно в ночное и предутреннее время, когда резко возрастает риск развития инфаркта миокарда, инсульта.
Только правильно подобранное лечение и строгое выполнение рекомендаций Вашего доктора поможет Вам справиться с гипертензией и сделает каждое Ваше утро ДОБРЫМ.
Профилактика сердечно-сосудистых заболеваний
Сердечно-сосудистые заболевания (ССЗ) — основная причина смертности среди населения. Лица с симптомами заболевания ИБС и АГ образуют группу наивысшего риска развития осложнений и смерти от ССЗ.
Многочисленные исследования позволили выделить факторы риска ССЗ. Их можно разделить на две группы: факторы, изменить которые невозможно, и факторы, на которые можно повлиять.
Их можно разделить на две группы: факторы, изменить которые невозможно, и факторы, на которые можно повлиять.
К первым относят пол, возраст, наследственность. Известно, что мужчины болеют ИБС чаще и заболевание у них развивается в более молодом возрасте, чем у женщин. Риск заболеть ИБС увеличивается с возрастом и для мужчин и для женщин. Люди, у которых ближайшие родственники страдают сердечно-сосудистыми заболеваниями (особенно, если перенесли инфаркт миокарда в возрасте до 50 лет), имеют неблагоприятную наследственность и повышенный риск заболеть ИБС.
Ко вторым факторам риска (ФР), которые можно изменить, относятся курение сигарет, избыточная масса тела, неумеренное потребление алкоголя, низкая физическая активность.
Появившиеся в последние годы рекомендации по профилактике ИБС, предложенные рабочей группой Европейского общества кардиологов, Европейским обществом по атеросклерозу и Европейским обществом по гипертонии, предлагают выделять степени ФР.
Например, по уровню гиперхолестеринемии (повышения уровня холестерина в крови):
- легкая — 5-6,5 ммоль/л;
- умеренная — 6,5-8 ммоль/л;
- выраженная — выше 8 ммоль/л.

Рекомендации ВОЗ содержат также более детальное разделение по уровням АД:
- нормальное АД — систолическое АД (САД) ниже 140 и/или диастолическое АД (ДАД) ниже 90 мм рт. ст.;
- мягкая АГ — САД 140-180 и/или ДАД 90-105 мм рт. ст.; пограничная АГ — САД 140-160 и/или ДАД 90-95 мм рт. ст.; умеренная и тяжелая АГ — САД выше 180 и/или ДАД выше 105 мм рт. ст.; изолированная систолическая АГ — САД выше 140 и ДАД ниже 90 мм рт. ст.; пограничная изолированная АГ — САД 140-160 и ДАД ниже 90 мм рт. ст.
Как уже отмечалось, риск развития ИБС возрастает пропорционально количеству факторов риска, но среди нескольких десятков выделяют три основных фактора риска: АГ, курение и гиперхолестеринемию (ГХС). Особое место занимает АГ, имеющая значение не только как фактор риска при ИБС, но и как самостоятельное патологическое состояние, опасное для жизни больного.
Около 23% взрослого населения страдает артериальной гипертонией, в старшей возрастной группе это число увеличивается. Около четверти больных не знает об имеющемся у них заболевании, а лечатся эффективно не более 15% больных. Четверть больных не лечились никогда, хотя имели многолетнюю историю повышения АД.
Около четверти больных не знает об имеющемся у них заболевании, а лечатся эффективно не более 15% больных. Четверть больных не лечились никогда, хотя имели многолетнюю историю повышения АД.
Несмотря на то, что большинство больных (около 60%) имеют умеренное повышение АД, у 3/4 это повышение носит стабильный характер. Многие больные с АГ не предъявляют жалоб. В то же время известно, что стойкое бессимптомное повышение АД не препятствует прогрессированию заболевания и не ограждает больного от В каждом случае обнаружения повышенного уровня АД врачу предстоит:
- определить стабильность подъема АД и наличие патологических изменений со стороны внутренних органов, в первую очередь сердца, мозга, почек;
- установить причину повышения АД (гипертоническая болезнь, симптоматическая гипертония).
От успешного решения этих задач будет зависеть тактика лечения и прогноз.
Чтобы установить возможные причины повышения АД, следует провести по возможности полное углубленное обследование для исключения симптоматической АГ, особенно у лиц молодого и среднего возраста.
Пациентам среднего возраста, у которых при профилактическом обследовании обнаружена АГ, в большинстве случаев удается доступными в поликлинике методами поставить диагноз, причем у лиц старше 40 лет в подавляющем большинстве причиной повышения АД оказывается гипертоническая болезнь (например, у мужчин 40-59 лет причиной повышения АД в 86% была гипертоническая болезнь, в 7% — симптоматическая АГ).
Согласно последним рекомендациям Комитета экспертов ВОЗ, профилактическое вмешательство требуется начинать:
Если даже однократно артериальное давление достигает 160/95 мм рт. ст. и выше, или обнаруживается наличие в анамнезе артериальной гипертонии у лиц, принимающих в момент обследования гипотензивные препараты вне зависимости от регистрируемого уровня АД.
Если индекс массы тела Кетле равен 29,0 и более.
Если уровень общего ХС крови натощак составляет 6,5 ммоль/л и более; уровень триглицеридов (ТГ) достигает 2,3 ммоль/л и более; уровень ХС ЛВП падает до 1 ммоль/л и ниже у мужчин и 1,1 ммоль/л и ниже у женщин.
При регулярном курении даже по одной сигарете в сутки.
При низкой физической активности — то есть когда более половины рабочего времени проводится сидя), а на досуге ходьба, подъем тяжестей и т. п. занимают менее 10 часов в неделю.
Наиболее распространенным факторм риска среди трудоспособного населения, особенно среди мужчин, является курение. У курящих, по данным ВОЗ, чаще развиваются сердечно-сосудистые, онкологические (с поражением дыхательной системы), бронхолегочные заболевания. Выраженность патологии, частота осложнений связаны не только с фактом курения, но и с его интенсивностью.
По мнению экспертов ВОЗ, нет «неопасных» видов табачных изделий, так как спектр вредных веществ в табачном дыме настолько широк, что меры по уменьшению одного-двух из них (например, с помощью специальных фильтров и др.) в целом не снижают опасность курения.
В настоящее время борьба с курением в той или иной форме проводится во многих странах и в основном направлена на предотвращение начала курения некурящими, ликвидацию пассивного курения, снижение ядовитых свойств табачных изделий, отказ от курения и лечение лиц, желающих избавиться от этой вредной привычки.
Для успешной пропаганды борьбы с курением нужна постоянная и терпеливая пропаганда, причем в последнее время все большее внимание уделяется не разъяснению вредных последствий курения, а положительным аспектам отказа от курения (улучшение самочувствия, исчезновение запаха изо рта, улучшение цвета лица и зубов и др.)
Привычка к курению — сложная психосоматическая зависимость, нередко определяемая типами курительного поведения. Нужно создать у курильщика положительную мотивацию к отказу от этой привычки и убедить его, что всегда предпочтительнее одномоментный отказ от курения.
Рекомендуется аутотренинг с введением специальных формул (“Прекратив курение, я подарил себе пять-шесть лет полноценной жизни”, “Бросив курить, я почувствовал прилив здоровья” и т. п.). Иногда приходится прибегнуть к седативной и другой симптоматической терапии, а в случаях физиологической зависимости — к специфическому медикаментозному лечению.
Лекарственная терапия курения условно может быть разделена на два вида. (Цель первого — выработать отвращение к табаку, для чего используются различные вяжущие средства, полоскание рта перед закуриванием сигарет и т. п.), второй позволяет снять симптомы никотиновой абстиненции путем введения в организм веществ, сходных по действию на организм с никотином, но лишеных его вредных свойств (лобелин, цитизин), или никотина (жевательные резинки «Никоретте», пластыри, пластинки).
(Цель первого — выработать отвращение к табаку, для чего используются различные вяжущие средства, полоскание рта перед закуриванием сигарет и т. п.), второй позволяет снять симптомы никотиновой абстиненции путем введения в организм веществ, сходных по действию на организм с никотином, но лишеных его вредных свойств (лобелин, цитизин), или никотина (жевательные резинки «Никоретте», пластыри, пластинки).
Вспомогательная терапия (седативные, снотворные и другие психотропные средства, а также рациональная витаминотерапия) назначается для снятия невротических расстройств, нарушений сна и снижения работоспособности, часто сопровождающих отказ от курения.
Методом выбора при лечении табакокурения в последние годы является рефлексотерапия, которая оказывается весьма эффективной не только в отношении непосредственного отказа от курения, но и для профилактики возврата к курению, что часто наблюдается при краткосрочных методах лечения.
Большинство курильщиков свое нежелание бросить курить объясняют тем, что опасаются прибавить в весе. Действительно, отказ от курения, постепенная ликвидация симптомов хронической табачной интоксикации сопровождается улучшением вкусовой чувствительности, аппетита, нормализацией секреции пищеварительных желез, что в целом приводит к увеличению приема пищи и, следовательно, прибавке массы тела. Этого нежелательного для многих явления можно избежать, если следовать некоторым несложным диетическим советам: избегать переедания и соблюдать основы рационального питания.
Физиологическое равновесие у курильщика восстановится быстрее при употреблении продуктов, содержащих витамин С (шиповник, черная смородина, зеленый лук, капуста, лимоны и др.), витамин В1 (хлеб грубого помола, крупы), витамин В12 (зеленый горошек, апельсины, дыни), витамин РР (фасоль, крупы, дрожжи, капуста, молочные продукты, картофель), витамин А (овощи, особенно морковь), витамин Е (хлеб грубого помола, растительное масло, зеленые овощи, зародыши пшеницы). Никотиновую зависимость, сопровождающуюся, как правило, «закислением» внутренней среды организма, уменьшает щелочное питье — минеральные воды, соки, овощные отвары.
Особенно внимательно следует относиться к жалобам, появляющимся сразу после отказа от курения, чтобы вовремя прервать формирование у пациента причинно-следственной связи своего состояния с отказом от курения и убрать повод к возврату этой вредной привычки. Это касается в первую очередь развития невротических расстройств, явлений абстиненции, нежелательной прибавки в весе.
У ряда курильщиков, особенно с большим стажем, в первое время после прекращения курения усиливается кашель с отделением мокроты. Нужно объяснить пациенту, что это — естественный процесс, и назначить отхаркивающие средства и щелочное питье.
Следует рекомендовать пациенту избегать ситуаций, провоцирующих курение. Психологическая поддержка окружающих, одобрительное отношение к некурению способствуют закреплению отказа от этой вредной привычки.
Избыточная масса тела, нарушения липидного обмена, как правило, тесно связаны с неправильными привычками и характером питания, поэтому их коррекция предполагает, прежде всего, комплекс диетических рекомендаций, в основе которого лежит принцип рационального питания. У лиц, не контролирующих калораж своего пищевого рациона, увеличивающих потребление животных жиров, углеводов, в два-три раза чаще развивается избыточная масса тела.
Наиболее распространенным подходом к снижению массы тела является назначение низкокалорийных, сбалансированных по основным пищевым веществам диет. Степень уменьшения калорийности зависит от избыточности массы тела. Пациенты с избыточной массой тела, когда еще нет клинической формы ожирения, уже нуждаются в квалифицированных диетических рекомендациях с использованием психотерапевтических подходов, так как чаще всего эти лица не имеют достаточной мотивации к снижению веса. Для людей с выраженной избыточной массой тела (индекс 29,0 и более) наибольшее значение имеет улучшение самочувствия при похудении.
Лицам с клиническими формами ожирения (индекс массы тела 29,0 и выше) необходимо более значительное уменьшение калорийности: до 1200-1800 ккал в сутки с назначением одного-двух разгрузочных дней (мясных, творожных, яблочных) в неделю. В эти дни следует питаться дробно пять-шесть раз.
Больным с гиперхолестеринемией (ГХС) и у лиц с риском ее появления (тучных, с нарушением обмена, наследственной предрасположенностью) необходимо выполнять следующие рекомендации по рациональному питанию:
- не употреблять более трех яичных желтков в неделю, включая желтки, используемые для приготовления пищи;
- ограничить потребление субпродуктов (печень, почки), икры, креветок; всех видов колбас, жирных окороков, сливочного и топленого масла, жирных сортов молока и молочных продуктов;
- глубокое прожаривание пищи на животных жирах заменить тушением, варкой, приготовлением на пару, в духовке, перед приготовлением срезать видимый жир с кусков мяса, а с птицы удалить кожу;
- отдать предпочтение рыбным блюдам, продуктам моря, овощам и фруктам;
- использовать обезжиренные сорта молочных продуктов, готовить на растительных маслах.
- ограничить поваренную соль — она вызывает отек тканей, в том числе и тканей стенок сосудов, отчего их просвет суживается. Особенно важно ограничивать соль тем, у кого стенокардия сочетается с артериальной гипертонией.
- запретить употребление алкоголя. Хроническое употребление алкоголя нередко сопровождается перееданием, что приводит к ожирению со всеми вытекающими отсюда последствиями в отношении сердечно-сосудистых заболеваний. Помимо этого, сразу же после приема алкоголя в большинстве случаев возникает подъем артериального давления, создающий перегрузки для сердечной мышцы и увеличивающий тем самым вероятность коронарных осложнений. Установлено, что алкоголь уменьшает силу сердечных сокращений, а при длительном употреблении вызывает структурные изменения в сердечной мышце, которые могут привести к нарушению ритма сердечных сокращений и другим нарушениям сердечной деятельности, получившим название алкогольной кардиопатии.
Принципы рационального питания
- Сбалансированность энергопоступления и энергозатрат организма в соответствии с полом, возрастом, характером труда.
- Обеспеченность физиологических потребностей организма в незаменимых пищевых веществах: белках, жирах, углеводах, витаминах, минеральных веществах.
- Для нормальной жизнедеятельности организма основные пищевые вещества должны содержаться в рационе в следующих пропорциях: белок — 15% от общей калорийности (90-95 г), жир — 35% от общей калорийности (80-100 г), углеводы — 50% от общей калорийности (300-350 г).
Желательно принимать пищу не реже четырех-пяти раз в день, распределяя ее по калорийности суточного рациона приблизительно следующим образом: завтрак до работы — 30%, второй завтрак — 20%, обед — 40%, ужин — 10%. Последний прием пищи должен быть не менее чем за два-три часа до сна. Интервал между ужином и завтраком должен быть не более 10 часов.
Если соблюдение диеты в течение трех-шести месяцев не приводит к снижению уровня общего ХС в крови, рекомендуется лекарственная терапия. В последние годы появились сообщения о том, что гиполипидемическая терапия, способствуя снижению уровня атерогенных фракций липидов крови и уровня общего ХС, приводит к стабилизации атеросклеротических бляшек.
Физическая активность
Доказано, что физически активный досуг предупреждает последствия малоподвижного образа жизни (развитие ожирения, АГ, заболеваний сердечно-сосудистой системы, обменных нарушений). Режим и методы повышения физической активности следует выбирать совместно с пациентом, учитывая реальные условия его труда, быта, сложившиеся стереотипы. Физическая активность должна сопровождаться положительными психо-эмоциональными установками и не иметь оттенка бремени. Перед началом самостоятельных занятий необходимо провести медицинское обследование в зависимости от возраста согласно протоколу диспансеризации населения.
При занятиях физическими упражнениями рекомендуют соблюдать следующие условия:
- Темп (интенсивность) физических упражнений должен быть достаточным, чтобы привести к увеличению частоты сердечных сокращений (ЧСС) до 50-75% от максимальной.
- Продолжительность выполнения физических упражнений, при которой ЧСС достигает 50-75% от максимальной, должна быть 15-30 минут.
- Физические упражнения следует выполнять регулярно, не менее 3 раз в неделю.
Если человек прекращает регулярно заниматься физическими упражнениями, то достигнутая им степень тренированности сердечно-сосудистой системы довольно быстро снижается и через некоторое время он уже ничем не отличается от человека, постоянно ведущего малоподвижный образ жизни. Следует иметь в виду, что все перечисленные рекомендации предназначены для людей без клинических признаков сердечно-сосудистых заболеваний и желающих заниматься физическими упражнениями с целью укрепления здоровья и профилактики сердечно-сосудистых заболеваний.
Лицам старше 40 лет физическую нагрузку рекомендуется назначать с дозированной ходьбы, постепенно увеличивая темп и дистанцию. Лицам с ожирением рекомендуется более медленный темп и длительный период тренировки.
Необходим самоконтроль нагрузки: она не должна приводить к учащению пульса выше возрастного предела, который определяется как «180 минус возраст в годах». Появление одышки служит сигналом для уменьшения интенсивности нагрузки. Тренирующий эффект нагрузки проявляется в снижении частоты пульса в покое, сокращении времени восстановления пульса после стандартной нагрузки (например, 20 приседаний). Ухудшение самочувствия (сна, аппетита, работоспособности, появление неприятных ощущений) требует снижения или прекращения нагрузок.
Необходимо подчеркнуть, что большинство рекомендуемых профилактических мер носят универсальный характер и показаны не только при ССЗ, но и для целого ряда хронических неинфекционных заболеваний — хронических обструктивных заболеваний легких, некоторых форм злокачественных новообразований, сахарного диабета и др.
Питание при сердечно — сосудистых заболеваниях
Сердце — уникальный мышечный орган, весом всего 250 — 300 граммов, он проделывает огромную работу. Но и этот мощнейший двигатель порой выходит из строя. Человеческое сердце — своеобразный насос, снабжающий кровью все органы и мыщцы, влияя на их работу. Поэтому как можно раньше позаботьтесь о профилактике.
Большинство сердечно — сосудистых заболеваний начинаются с неправильного образа жизни, неправильного питания — происходит постепенное засорение артерий. Стенки артерий уплотняются в результате происходит скопления жиров, особенно холестерина, начинается атеросклероз и другие сердечно — сосудистые заболевания. Они развиваются в течении длительного времени, постепенно атеросклероз все больше ослабляет снабжение сердца кровью и лишая его кислорода и питательных веществ.
Ранее считалось что сердечно-сосудистыми заболеваниями страдают в основном мужчины, но в последнее время растет рост числа заболеваний и среди женщин, ведь основные факторы риска сегодня присущи как мужчинам, так и женщинам.
Это неправильное питание, ожирение, курение, злоупотребление алкоголем (исключение составляют небольшие дозы сухого вина, полезные для сосудов), стрессы, гипертония, диабет, малоподвижный образ жизни. Кроме того с возрастом гормоны, защищающие женщин от атеросклероза теряют свою защиту и с наступлением менопаузы риск сердечных приступов у женщин возрастает.
К сожалению, пока мы здоровы, мы редко заботимся о профилактике сердечно — сосудистых заболеваний, а ведь сердце очень надежный и долговечный орган. Если его поддерживать полезными питательными веществами, не злоупотреблять алкоголем и никотином, не загонять себя бешеным ритмом работы, то оно верно послужит вам долгие годы. Американский кардиолог П. Уайт говорил, что «болезнь сердца до 80 лет — не божья кара, а следствие собственных ошибок».
Общие рекомендации по питанию при сердечно — сосудистых заболеваниях.
Ешьте больше рыбы. Рыбий жир способствует улучшению работы сердца. Эскимосы, регулярно употребляя в пищу рыбу редко страдают сердечной недостаточностью.
Сократите потребление мяса. Выбирайте только постные сорта мяса. Откажитесь от жирных сортов мяса, животные жиры замените растительным маслом.
Такие продукты, как бобы, фасоль, овсяные отруби, баклажаны, зелень, зеленый горошек, печеный картофель, инжир, чернослив способны связывать холестерин, благодаря содержанию растительной клетчатки. Особенно полезны сухофрукты.
Молоко и молочные продукты с большим количеством жирности (сливочное масло, йогурт, мороженое, сыры) замените на аналогичные маложирные и обезжиренные продукты. Молоко и молочные продукты употребляйте обезжиренные, предпочтение отдайте кисломолочным продуктам с низкой жирностью.
Не увлекайтесь соленой пищей. Соль (хлорид натрия) вредна для сосудов, как и все продукты с большим содержанием натрия. А вот калия включайте в рацион побольше. Чем больше вы едите пищи богатой калием, тем меньше риск возникновения гипертонии. К продуктам богатым калием прежде всего относятся: виноград, бананы, молоко, брокколи, печеный картофель, киви, цитрусовые, эти продукты помогут поддержать давление в норме.
Ограничьте употребление мучного и сладкого. Не употребляйте тонизирующих напитков, джин-тоников. Предпочтение отдайте хорошему красному сухому вину. Избегайте продуктов животного происхождения богатых холестерином. К таким продуктам относятся сливочное масло, яичные желтки, сметана, жирный сыр, печень, почки, икра, мозги. Не ешьте более 10 гр сливочного масла в день. Сливочное масло богато витаминами группы В и липоидами, которые необходимы организму в период роста и развития. После 25 лет организм не нуждается в сливочном масле.
Включайте в рацион больше овощей и фруктов. Растительная клетчатка создает благоприятные условия для продвижения пищи по желудочно — кишечному тракту. Клетчатка нормализует деятельность полезной микрофлоры кишечника, способствует, как и пектины выводу из организма «плохого» холестерина. Кроме того, клетчатка быстро создает чувство насыщения и немного снижает аппетит.
Для заправки салатов и приготовления пищи используйте ненесыщенные жиры, например растительное (оливковое) масло. Вам необходимы такие витамины как А, РР, С и Е, их много в витаминных комплексах, созданных на основе дрожжей.
Если у вас есть лишний вес — постарайтесь похудеть. Как показывает практика болезнь протекает легче при потере веса. Удерживайте свой вес на уровне стандартов 20 — 25 летнего возраста.
Если курите — бросайте. Старайтесь не доводить себя до переутомления, чаще отдыхайте.
Из физических нагрузок полезны прогулки пешком на свежем воздухе 2 раза в день.
Избегайте запоров. Следите за работой кишечника. При недостатке клетчатки в питании пища медленно проходит по пищеварительному тракту, каловые массы накапливаются в толстой кишке и происходит запор. Потребность в клетчатке легко обеспечивается хлебом грубого помола, овощами и фруктами. Пектин, также не усваивается организмом, но более чем клетчатка способствует снижению холестерина в крови и удалению желчных кислот. Пектина много в свекле и черной смородине, яблоках и свежей сливе.
Причиной заболеваний сердечно — сосудистой системы является частичный атеросклероз коронарных сосудов, при котором на внутренней стенке сосуда возникает холестериновая бляшка. Причиной ее появления служит нарушение жирового обмена, когда при ухудшении усвоения жиров, капельки жира оседают на стенках сосудов. Постепенно сосуды теряют эластичность, их просвет сужается. Атеросклероз сосудов сердца приводит к недостаточности кровообращения и ухудшения снабжения сердечной мышцы кислородом. Все это может привести к стенокардии, боли в сердце, инфарктам. Для предупреждения и профилактики болезней сердца питание играет немаловажную роль. Как показывают исследования в 80% случаев сердечно — сосудистые заболевания вызваны неправильным питанием и вредными привычками, и лишь 20% вызваны другими факторами. Обратите внимания на то, какой жир вы употребляете. Чем меньше употребляют животных жиров в стране, тем ниже там уровень сердечных заболеваний.
Тем, кто страдает сердечно — сосудистыми заболеваниями следует избегать слишком жирной пищи, но совсем отказываться от жира нельзя, для пищеварения он необходим. Существует разница между различными видами жиров и их влиянием на уровень холестерина.
«Плохие» жиры это жиры животного происхождения и все жиры и масла прошедшие промышленную обработку. Они не полностью перерабатываются в организме. Остатки таких жиров собираются в сгустки и откладываются на стенках сосудов. «Плохие» жиры перегружают органы пищеварения, особенно печень и поджелудочную железу. Источниками «плохих» жиров являются жирное мясо, молочные продукты, продукция фаст-фуда, жирный сыр. Основные жирные кислоты, содержащиеся в растительных маслах, помогают переварить все жиры, которые поступили в организм. Получаем мы их только из еды. У каждого растительного масла свой набор полезных свойств, поэтому меняйте масло время от времени.
Советы от Поля Брегга для профилактики болезней сердца.
- Не пить и не курить.
- Спать достаточное время.
- Не позволять никому оказывать никакого давления на Вас.
- Не переедать, употреблять только полезную, здоровую еду. Тщательно пережевывать пищу.
- Заниматься регулярно физическими упражнениями.
- Не вступать в дискуссии и споры с неприятными вам людьми.
- Избегать таких стимуляторов как алкоголь, кофе, чай.
- Много ходить. Стараться глубоко дышать.
- Употреблять в пищу постное мясо — не чаще 2 — 3 раз в неделю.
- Есть ненасыщенные овощные белки — соя, подсолнечные и тыквенные семечки, орехи.
- Исключить из рациона соль.
- Не употреблять молочные продукты.
- Ограничить употребление яиц до 2 — 3 яиц в неделю.
- Фрукты и овощи должны составлять до 50% вашего рациона.
- Не употреблять заменители сахара. По возможности заменять сахар медом.
- Голодать раз в неделю в течении 24 часов.
- Соблюдая нехитрые правила вы снизите риск заболевания сердца.
Старинные рецепты при болезнях сердца.
- При появлении боли в сердце и при отсутствии нитроглицерина под рукой можно проглотить целиком небольшой очищенный зубчик чеснока, это снизит риск возникновения сердечного приступа.
- Для лучшей работы сердца можно регулярно пить настои из листьев крапивы, шиповника, рябины, боярышника, калины. Также можно принимать настойки грецкого ореха, березовых сережек, пастушьей сумки. (по 20 капель).
- Для восстановления сердечно — сосудистой системы можно взять 5 столовых ложек любой молодой хвои, измельчить, залить 0,5 литра воды, довести до кипения и кипятить на медленном огне 10 минут. Настаивать 6 — 8 часов, процедить и пить по полстакана 4 — 5 раз в день.
- Чтобы предупредить развитие атеросклероза пейте регулярно сок редьки с медом, а также сок из листьев белокочанной капусты. Чаше ешьте яблоки, в них содержится пектин, способный удалять излишки холестерина из организма.
- При атеросклерозе полезны такие продукты, как свекла, чеснок, черная смородина, брусника, лук, хрен, морская капуста, горчица, редиска и сельдерей.
- При одышке смешайте 200 мл оливкового масла и пшеничной водки. Пить по 50 мл 3 раза в день в течении 3 — 4 недель.
- При стенокардии и одышке принимайте чеснок с медом. Пропустить через мясорубку 10 лимонов, отжать сок и добавить 5 измельченных головок чеснока и один литр меда. Настаивать в прохладном месте одну неделю. Принимать в течении месяца по 4 столовые ложки.
- При гипертонии помогает сок свеклы с медом, свежая земляника, черная смородина, печеный картофель с кожурой, чайный гриб, настой зверобоя, пропустить через мясорубку лимон или апельсин с кожурой, можно добавить сахар.
- Для снижения давления смочить марлю яблочным уксусом, приложить к стопе на 5 — 10 минут.
Прежде, чем использовать старинные рецепты, посоветуйтесь с Вашим врачом!
Будьте здоровы!
Прекращение приема лекарств от артериального давления у пожилых
Цель
Цель этого обзора — выяснить, возможно ли прекратить прием лекарств от артериального давления у пожилых. Мы также хотели узнать о последствиях прекращения приема этих лекарств.
Мы включили взрослых людей в возрасте 50 лет и старше, принимающих лекарства от артериального давления для лечения повышенного артериального давления (гипертензии) или для профилактики сердечно-сосудистых заболеваний (первичная профилактика). Мы исключили исследования с пациентами, которые ранее перенесли инфаркт миокарда, инсульт или иные сердечно-сосудистые заболевания (вторичная профилактика).
Мы сравнили прекращение приема или снижение дозы лекарств от артериального давления с продолжением приема лекарств от артериального давления.
Актуальность
Высокое артериальное давление, также известное как артериальная гипертензия, является фактором риска многих заболеваний, таких как инфаркт миокарда, почечная недостаточность и инсульт. Хотя гипертензия обычно не проявляется никакими симптомами, поддержание контроля над артериальным давлением имеет жизненно важное значение для сохранения здоровья и снижения риска серьезных заболеваний.
Гипертензия часто лечится путём изменения образа жизни и приёмом лекарственных средств от повышенного артериального давления (антигипертензивных). Существует множество различных типов лекарств от артериального давления.
Антигипертензивные средства могут вызывать опасные побочные эффекты, такие как головокружение и утомляемость, которые могут привести к падениям. Пожилые люди подвергаются большему риску побочных эффектов медикаментозного лечения по сравнению с более молодыми людьми. Неясно, перевешивает ли польза антигипертензивных препаратов вред, причиняемый ими пожилым людям.
Характеристика исследований
В ходе нашего поиска по состоянию на апрель 2019 года было обнаружено шесть исследований, суммарно включающих 1073 пожилых человека. Средний возраст людей, участвовавших в исследованиях, составлял от 58 до 82 лет. В трех исследованиях дозу антигипертензивного препарата медленно снижали перед прекращением приёма.
Основные результаты
Мы обнаружили, что прекращение приема антигипертензивных препаратов возможно у пожилых людей. Большинству пожилых людей в группах, прекращающих прием лекарств, не нужно было снова принимать их.
Мы обнаружили низкую определённость доказательств того, что прекращение приема гипотензивных препаратов незначительно повышало артериальное давление.
Мы обнаружили низкую или очень низкую определённость доказательств того, что прекращение приема лекарств от артериального давления не увеличивало риск инфаркта миокарда, инсульта, госпитализации или смерти.
Мы обнаружили очень низкую определённость доказательств того, что прекращение приема лекарств от артериального давления не увеличивало риск неблагоприятных событий и могло устранить побочные эффекты, но об этом не сообщали достаточно полно, и поэтому мы не смогли сделать выводы.
Ни в одном из исследований не сообщали, повлияло ли прекращение приема лекарств от артериального давления на частоту падений.
Определенность доказательств
Мы оценивали определённость доказательств по четырем уровням: очень низкая, низкая, средняя и высокая. Высокая определённость доказательств означает, что мы очень уверены в результатах. Очень низкая определённость доказательств означает, что существует высокая степень неопределенности в отношении результатов. Мы оценили определённость доказательств как очень низкую.
Выводы
Возможно, что отмена антигипертензивных средств у пожилых, принимающих их «от высокого давления» или первичной профилактики сердечно-сосудистых заболеваний, безопасно.
Пожилые люди не должны прекращать прием лекарств без консультации с медицинским работником.
В будущие исследования следует включить пожилых людей, которые принимают множество других лекарств и/или живут с синдромом старческой астении (слабости).
Артериальная гипертония — это… Что такое Артериальная гипертония?
- Артериальная гипертония
Wikimedia Foundation. 2010.
- Артемьев Э. Н.
- Артемьев Эдуард Николаевич
лекарство — артериальная гипертония — • адельфан эзидрекс • арифон • атенолол • вазокардин • валосердин • верапамил • дилатренд • дилтиазем • индап • кардикет • кардура • корданум • кордафен • корнам • кортиазем • кристепин • лазилактон • лекоптин • моноприл • нифедипин • норматенс • … Словарь синонимов
лекарство (артериальная гипертония) — … Словарь синонимов
лекарство \(артериальная гипертония\) — … Словарь синонимов
ГИПЕРТОНИЯ АРТЕРИАЛЬНАЯ — или гипертензия, повышенное кровяное (артериальное) давление, т.е. состояние, при котором давление крови на стенки артерий превышает норму. Постоянно повышенное кровяное давление (КД) является самой распространенной причиной заболеваемости и… … Энциклопедия Кольера
ГИПЕРТОНИЯ — ГИПЕРТОНИЯ, ГИПЕРТЕНСИЯ, Гипертония (от греч. hyper чрезмерно Htonos напряжение), синонимы: гипер тенсия, гиперпиезия, клинич. понятие о б. или м. длительном повышении артериального давления. Можно говорить об артериальной, венозной и капилярной… … Большая медицинская энциклопедия
Артериальная гипертензия — Эту статью следует викифицировать. Пожалуйста, оформите её согласно правилам оформления статей … Википедия
Эссенциальная артериальная гипертензия — Эссенциальная гипертензия (гипертоническая болезнь) заболевание, вызываемое множеством разнородных факторов; в его основе которого лежит генетический полигенный структурный дефект, обуславливающий высокую активность прессорных механизмов… … Википедия
ГИПЕРТЕНЗИЯ АРТЕРИАЛЬНАЯ ЭССЕНЦИАЛЬНАЯ — мед. Эссенциальная артериальная гипертёнзия (ЭАГ) артериальная гипертёнзия (АГ) неизвестной этиологии. Частота. ЭАГ составляет 95% всех АГ (при тщательном обследовании пациентов в специализированных стационарах эта величина снижается до 75%).… … Справочник по болезням
Легочная гипертония — – увеличение давления в сосудах малого круга кровообращения при некоторых хронических заболеваниях легких, пороках сердца и др. Разновидности легочной гипертонииартериальная (ЛАГ),венозная (ЛВГ),легочная гипертония в сочетании с заболеваниями… … Справочник по болезням
ГИПЕРТЕНЗИЯ АРТЕРИАЛЬНАЯ ВАЗОРЕНАЛЬНАЯ — мед. Вазоренальная артериальная гипертёнзия (АГ) симптоматическая (вторичная) АГ, вызванная ишемией почки (почек) вследствие окклюзии почечных артерий. Частота. 0,5% всех АГ. Этиология • Атеросклероз почечных артерий (составляет 60 70%… … Справочник по болезням
- Артериальная гипертония, Бриверс Д. Г., Лип Г., ОБрайэн Э.. Первое издание «Артериальной гипертонии» («ABC of Hypertension» )вышло в свет в Великобритании в 1981 году. Постоянно пополняющиеся знания в области профилактики, диагностики и лечения АГ… Подробнее Купить за 544 руб
- Артериальная гипертония, Д. Г. Биверс, Г. Лип, Э. О’Брайен. Первое издание «Артериальной гипертонии» (» ABC of Hypertension» ) вышло в свет в Великобритании в 1981 году. Постоянно пополняющиеся знания в области профилактики, диагностики илечения АГ… Подробнее Купить за 379 руб
- Артериальная гипертония, Виктор Круглов. Артериальная гипертония — одна из самых распространенных болезней нынешнего времени. Книга построена по единому принципу: определение болезни, факторы, способствующие ее развитию, основные… Подробнее Купить за 172 руб
Смотреть что такое «Артериальная гипертония» в других словарях:
Книги
Дорожная клиническая больница
Гипертоническая нефропатия – это поражение мелких артерий почек под воздействием артериальной гипертензии постепенно приводящей к развитию первично сморщенной почки. Поражение почечных сосудов чаще происходит при тяжелой и/или не контролируемой артериальной гипертонии и приводит к нарушению фильтрационной функции почечных клубочков, в результате чего происходит задержка азотистых шлаков и развивается хроническая почечная недостаточность.
Симптомы.
Длительно ни как не проявляется. Жалобы могут быть связаны с повышением артериального давления (головная боль, слабость, боль в сердце). В поздней стадии отмечается уменьшение количества мочи и отеки. При прогрессировании гипертонической нефропатии и развитии нефроангиосклерозе (склероз почечных артерий) артериальное давление принимает злокачественное течение (становится не чувствительной к проводимой терапии) и протекает с частыми кризами и крайне высоким риском сосудистых осложнений (инфаркт, инсульт).
Лечение.
Схема лечения подбирается индивидуально с учетом формы, стадии заболевания, особенностей организма пациента, наличия осложнений и функции почек. Лечение направлено на стабилизацию артериального давления, нефропротекцию, улучшение микроциркуляции в почках, восстановления кровотока и замедление прогрессирования нефроангиосклероза. При развитии хронической почечной недостаточности используется заместительная почечная терапия (гемодиализ), в случае выраженного отечного синдрома без признаков уремической интоксикации — ультрафильтрация. Своевременно начатая и правильно подобранная терапия способствует замедлению прогрессирования заболевания. Современное лечение включает комбинированную гипотензивную терапию и использование методов эфферентной терапии (плазмаферез).
Лечение осуществляет: Нефрологическое отделение
Злокачественная артериальная гипертензия — причины, симптомы, диагностика и лечение
Злокачественная артериальная гипертензия — это продолжительное чрезмерное повышение давления крови более 170/120 мм. рт. ст. в сочетании с поражением таргетных органов (сетчатки, почек, сердца и головного мозга). Может осложниться потерей зрения, инсультом, инфарктом сердца или почки. Клиническая картина часто неспецифична, включает головокружение, тошноту, рвоту и головные боли. Диагностическая программа состоит из мониторинга АД, лабораторных методов, УЗИ и КТ. Лечение комплексное, основанное на сочетании немедикаментозного и лекарственного воздействия. При необходимости осуществляется оперативное вмешательство.
Общие сведения
Злокачественная артериальная гипертензия впервые была описана в 1914 году как редкая, но тяжелая патология с быстрым ухудшением состояния. До открытия высокоэффективных средств, снижающих давление, у четверти пациентов продолжительность жизни с момента появления первых симптомов составляла около года и только у 1% — больше 5 лет. В настоящее время первый год переносят 90% больных, пятилетняя выживаемость достигает 80%. Из всех описанных эпизодов злокачественной гипертензии 96% приходится на симптоматическую или вторичную. Чаще болеют молодые пациенты (15-35 лет) или люди в возрасте старше 60 лет, преимущественно мужского пола. Заболевание отличается высокой резистентностью к проводимой терапии, значительным риском формирования осложнений.
Злокачественная артериальная гипертензия
Причины
В подавляющем большинстве наблюдений удается установить конкретную причину злокачественного варианта артериальной гипертензии. Это критически важный момент, позволяющий правильно подобрать этиологическую терапию и улучшить прогноз пациента. Если причина остается невыясненной, патологию рассматривают как первичную, вероятно возникшую на фоне генетической предрасположенности. Чаще всего стойкое высокое давление развивается при наличии следующих этиофакторов:
- Хронические заболевания почек. Гипертония формируется как результат продолжительного воспаления клубочкового аппарата (хронический гломерулонефрит) или чашечно-лоханочной системы (хронический пиелонефрит), а также при нефропатии на фоне сахарного диабета и поликистозной болезни, туберкулезном поражении почек, аутоиммунных процессах с повреждением ренальной ткани.
- Поражение почечных сосудов. Ухудшение притока крови приводит к гипоксии и повреждению тканей, что стимулирует выброс биологически активных веществ, провоцирующих развитие гипертензии. Причинами могут быть атеросклероз приносящих артерий, фибромышечная дисплазия, эндотелиальное воспаление, гематомы и опухоли, сдавливающие вазоренальную систему.
- Эндокринные расстройства. Высокое давление выявляется на фоне увеличенной выработки минералкортикоидов (идиопатический и семейный гиперальдостеронизм) или глюкокортикоидов (синдром Иценко-Кушинга, феохромоцитома). Этологическими факторами могут стать гипертиреоз и гиперпаратиреоз. Отдельно можно выделить опухоли гипофиза — главного регулятора функций желез внутренней секреции.
- Патология нервной системы. Злокачественный тип артериальной гипертензии возникает при повреждениях ЦНС. Причинами являются новообразования, последствия травм, энцефалит, полиомиелит, инсульт, отравления свинцом и глистные инвазии. Нарушение функций ЦНС также отмечается при тяжелых нарушениях метаболизма (ацидозе, гипергликемии).
Патогенез
Патологические механизмы, лежащие в основе формирования злокачественной гипертензии, во многом зависят от вызвавшей ее причины. При длительно текущих заболеваниях почек существенную роль играет почечный прессорный механизм, сопровождающийся вторичным гиперальдостеронизмом, задержкой ионов и воды в организме, повышением общего периферического сопротивления сосудистой системы. Одновременно с этим уменьшается действие депрессорных факторов.
При вазоренальных причинах высокого сосудистого давления происходит сужение просвета либо спазм почечной артерии. Ткани страдают от гипоксии, что ведет к активации компенсаторных механизмов, в частности – ренин-ангиотензин-альдостероновой системы. Реабсорбция жидкости в канальцах увеличивается, повышается тонус сосудов во всем организме. Эти явления наблюдаются и при увеличенной выработке минералкортикоидов. В случае гиперсекреции кортикальных гормонов, например, при гиперплазии аденоматозных клеток или росте гормонпродуцирующей опухоли стимулирующее влияние также оказывается на гладкие мышечные волокна артерий.
Классификация
Общепринятая номенклатура данной патологии на сегодняшний момент отсутствует, что связано с редкой встречаемостью заболевания, однако определение типа болезни позволяет правильно подобрать тактику ведения пациента и улучшить результаты терапии. Обычно в клинической кардиологии выделяют две формы злокачественной артериальной гипертензии:
- Первичная. Самостоятельный патологический процесс, который может быть опосредован генетикой или образом жизни. Гипертония подобной природы встречается крайне редко, в среднем составляет 2-4% от всех случаев злокачественного варианта болезни.
- Вторичная. Повышение кровяного давления становится проявлением другого заболевания. Наиболее часто развитие патологии происходит на фоне эндокринных расстройств, поражения сосудов, особенно почечных, нарушений центральной регуляции тонуса сосудов, длительного применения некоторых лекарственных препаратов.
Симптомы злокачественной гипертензии
Вначале заболевание обычно протекает скрыто. С течением времени компенсаторные механизмы истощаются, формируется клиническая картина, которая может существенно отличаться ввиду различной этиологии, но всегда включает в себя определенную общую симптоматику. Злокачественная артериальная гипертензия проявляется внезапно начинающейся головной болью, головокружением, тошнотой, рвотой и снижением зрения. При чрезмерно высоких цифрах возможна потеря сознания. Гипертония может не исчезать даже в период сна. В дальнейшем отмечаются нарушения памяти и внимания, больной ощущает давящие боли в грудной клетке. Выявляется нарастающая слабость, отечность (особенно – лица), снижение температуры и массы тела.
Пациенты, у которых патология развилась вследствие поражений почек, дополнительно могут наблюдать у себя расстройства мочеиспускания, болевой синдром в поясничной области вплоть до невыносимых ощущений при ишемическом некрозе, перерастяжении ренальной капсулы или мочеточника. При наличии у больного нарушения выработки минералкортикоидов к общей совокупности признаков присоединяются парестезии, судороги. При развитии на фоне синдрома Иценко-Кушинга гипертензия характеризуется диспластическим ожирением, трофическими изменениями кожи, кардиомиопатией, вторичным иммунодефицитом и эмоционально-психическими расстройствами.
Осложнения
Постоянное высокое сосудистое давление повреждает органы мишени вплоть до необратимых изменений. Самыми частыми осложнениями данной формы артериальной гипертензии являются нарушения мозгового кровообращения, например, инсульт, преимущественно геморрагический. Это патологическое явление способно привести к смерти или инвалидизации больных. Гипертония оказывает неблагоприятное влияние на зрительный нерв, вызывает кровоизлияния в сетчатку, что может закончиться слепотой, и на сердечно-сосудистую систему, что приводит к ишемической болезни сердца, стенокардии напряжения, инфаркту миокарда, кардиальной недостаточности и аритмиям.
Диагностика
В зависимости от преобладания той или иной симптоматики больной первично обращается к окулисту, кардиологу, нефрологу или другому специалисту. Врач собирает анамнез больного, уточняет наличие наследственной предрасположенности, хронических заболеваний и факторов риска. Во время физикального обследования доктор обращает внимание на цвет кожи, отечность, вес пациента, проводит аускультацию, измеряет давление на обеих руках. Для полной оценки состояния организма требуется комплексное обследование с использованием дополнительных методов. Во врачебной практике применяются:
- Мониторинг артериального давления. Наиболее точный способ диагностики гипертонии. Фиксация показателей в течение 24 часов гораздо более информативна, чем разовые изменения, поскольку позволяет оценить максимальные и минимальные цифры, установить средние значения. Для верификации диагноза может быть важно определение связей между гипертензией и различными уровнями активности, например, во время сна и бодрствования.
- Лабораторные методы. В общем анализе крови оценивают уровень лейкоцитов, скорость оседания эритроцитов, повышающихся при воспалительной реакции. В биохимическом анализе крови наиболее значимы уровень сахара, мочевой кислоты, калия и гормонов (альдостерона, ренина). В анализе мочи обращают внимание на объем, удельный вес, количество белка, сахара и лейкоцитов. При нефросклерозе часто наблюдается протеинурия, при воспалении почечной ткани — лейкоцитурия, при феохромоцитоме — высокий уровень катехоламинов и метанефринов.
- Ультразвуковое исследование. При проведении УЗИ сердца визуализируются последствия злокачественной гипертонии — увеличение левого предсердия, аномалии в расслаблении мышечных волокон этой камеры. УЗИ щитовидной железы выявляет патологию структуры органа, наличие опухолевых образований. С помощью УЗИ почек и надпочечников диагностируются ренальные аномалии, врожденные, кисты, воспалительные процессы и новообразования (прежде всего, феохромацитома). УЗИ сосудов, в том числе почечных, подтверждает либо опровергает наличие сужений и атеросклеротических бляшек.
- Компьютерная томография. Позволяет получить максимально точное изображение изучаемого органа (почки, надпочечника, щитовидной железы, сердца). Используется для обнаружения опухолевых образований малых и средних размеров, зон сужения просвета сосудов, аномального строения органов. Особенно важна для диагностики феохромоцитомы, альдостеромы и новообразования гипофиза.
Лечение злокачественной гипертензии
Терапию патологии необходимо начинать как можно раньше, поскольку компенсаторные механизмы организмы достаточно быстро истощаются, что повышает риск развития потенциально смертельных осложнений. Основной задачей лечения является максимально возможное устранение непосредственной причины патологии. При этом заболевание рассматривается преимущественно как неотложное состояние. Главная цель — снижение артериального давления в течение двух суток на треть от исходного уровня, а затем за две недели плавная коррекция до физиологической нормы. Плавный характер воздействия важен для предотвращения слабого снабжения кровью органов. Основными компонентами терапевтического воздействия являются:
- Немедикаментозное лечение. Базовый метод, сочетающийся с другими направлениями и необходимый для повышения их эффективности. Его основные принципы включают в себя коррекцию массы тела, ограничение употребления алкоголя и исключение курения. Больным назначается диета с низким содержанием поваренной соли (не более 3 грамм в сутки) и жиров, с достаточным количеством ионов, особенно, калия, магния и кальция.
- Лекарственная терапия. На первом этапе, когда цифры давления очень высоки, обычно используются короткодействующие антигипертензивные препараты для внутривенного введения. К ним относятся бета-блокаторы, антагонисты кальциевых каналов, периферические вазодилататоры и ганглиоблокаторы. При невозможности устранения непосредственной причины гипертонии для повышения эффективности терапии пациенту на длительный период одновременно назначаются лекарства двух или трех фармакологических групп: ингибиторы АПФ, альфа-, бета-адреноблокаторы, диуретики, агонисты имдазолиновых рецепторов.
- Инвазивные методы. Рекомендованы при опухолевых процессах различной локализации, патологии сосудистого русла. При стенозе почечных артерий выполняются реконструктивные операции — стентирование, шунтирование. Вмешательство по поводу альдостеромы, феохромоцитомы, опухоли гипофиза и щитовидной железы в 70% случаев приводит к нормализации состояния пациентов. Редко проводится односторонняя адреналэктомия.
Прогноз и профилактика
При своевременно назначенном полноценном лечении (преимущественно – этиотропном), хорошей комплаентности больного прогноз благоприятный. Общая эффективность мер коррекции зависит от точности постановки диагноза с определением этиологии основного заболевания, наличия либо отсутствия поражения органов-мишеней, других ассоциированных клинических состояний. Злокачественная артериальная гипертензия часто развивается на фоне существующей у пациента доброкачественной гипертонии. Для снижения риска ухудшения состояния необходимо придерживаться назначенной терапии с поддержанием целевых цифр артериального давления, соблюдать режим сна и отдыха, отказаться от вредных привычек, особенно курения.
Артериальная гипертензия. Просто о сложном.
Что такое артериальная гипертензия
Артериальная гипертензия (АГ, артериальная гипертония, гипертония) – это стойкое повышение артериального давления (АД) выше 130/80 мм.рт.ст. в состоянии физического и эмоционального покоя, а также без влияние иных внешних факторов.
Что такое артериальное давление. Вопросы и ответы
Что такое артериальное давление?
Артериальное давление (АД, кровяное давление) — это давление крови на стенки сосудов.Какое бывает артериальное давление?
Врачи придумали много видов АД, полный список Вы можете посмотреть здесь. Вам же нужно запомнить два вида артериального давления:- Систолическое артериальное давление (т.н. верхнее давление)
- Диастолическое артериальное давление (т.н. нижнее давление)
Не менее важно кое-что забыть.
Забудьте, что существует
- почечное давление
- сердечное давление
Какое артериальное давление является нормальным?
130/80 мм.рт.ст и ниже. Но следует учитывать, что уровень давления от 120 до 130 мм.рт.ст. уже считается нормально высоким. Ниже, в разделе, посвященном лечению артериальной гипертензии, мы ответим на вопрос: что это значит?А мое рабочее давление…
Понятия «рабочее давление» не существует. Есть артериальное давление или его диапазон, которое ассоциируется у Вас с нормальным или хорошим самочувствием. Но, как замечено выше, артериальная гипертензия не имеет симптомов и может никак не проявляться. Ваше хорошее самочувствие — не повод игнорировать повышенное АД. Напомним, что артериальная гипертензия это огромный фактор риска инфаркта миокарда, инсульта, фибрилляции предсердий и иных сердечно-сосудистых неприятностей и катастроф, включая сердечно-сосудистую смерть.
Как часто надо измерять давление?
На все вопросы, касающиеся измерения артериального давления, мы ответили здесь. Там же ответы на вопросы:- от чего зависит АД
- в какое время следует измерять давление
- какой прибор приобрести, и какие тонометры считаются наиболее точными.
В общем, большая и полезная статья. Читайте и принимайте к сведению.
Симптомы артериальной гипертензии
Артериальная гипертензия не имеет специфических симптомов, именно поэтому в свое время эту болезнь называли «немым убийцей». Отсутствие специфических симптомов значит, что нет жалобы или жалоб, которые позволили бы врачу предположить наличие или отсутствие артериальной гипертензии у пациента.
Симптом артериальной гипертензии. Вопросы и ответы
А как же головная боль? У меня всегда, когда болит голова, повышается давление.
Головная боль не является симптомом артериальной гипертензии, а вот артериальное давление может повышаться на фоне головной боли. Хотя, точнее будет сказать, что артериальное давление может повышаться от боли любой локализации. Таким образом, при наличии головной боли нужно искать причины головной боли, к которым артериальное давление не имеет никакого отношения.А носовые кровотечения? Когда у меня идет носом кровь, то давление всегда повышено.
И кровотечения из носа не имеют какого либо отношения к артериальной гипертензии. В статье, посвященной правилам и ошибкам при измерении артериального давления мы акцентировали внимание, что стресс может приводить к повышению артериального давления. Чем является внезапное кровотечение, если не стрессом? Таким образом, ни кардиологи не информируют пациентов о рисках носового кровотечения при здоровых органах носоглотки, ни ЛОР врачи не ищут (не должны искать) причин носового кровотечения в артериальной гипертензии.Тоже самое касается головокружения, тяжести в голове и/или груди и других симптомов. Они могут быть, но не являются специфическими признаками артериальной гипертензии.
Мы НЕ РЕКОМЕНДУЕМ самостоятельное измерение артериального давления в ситуациях, связанных с любым проявлением нездоровья. Необходимость обратиться к врачу или предпринять иные меры, определяется в ситуации нездоровья не цифрами артериального давления, а только самочувствием и общим состояниемИСКЛЮЧЕНИЕ: состояния и симптомы описанные в статье “гипертонический криз”.
Обоснование подобной рекомендации предельно просто: артериальная гипертензия не имеет сколько-нибудь специфических симптомов. Измерение давления в ситуации нездоровья и получение в результате измерения повышенного артериального давления в лучшем случае прибавит Вам стресса. В худшем — приведет к ненужному и, нередко, избыточному приему гипотензивных средств. Последствия таких действий также описаны в статье посвященной гипертоническому кризу.
Классификация артериальной гипертензии предложенная американскими профессиональными сообществами. Степени, стадии и т.д. 2018 год
- Нормальное артериальное давление 120/80 мм.рт.ст. и ниже
- Повышенное артериальное давление 120-129/80 мм.рт.ст.
- Артериальная гипертензия I степени 130-139/80-89 мм.рт.ст.
- Артериальная гипертензия II степени
- систолическое артериальное давление выше 140 мм.рт.ст.
- диастолическое артериальное давление выше 90 мм.рт.ст.
Если фиксируется увеличение только систолического артериального давления, то говорят о изолированной систолической артериальной гипертензии, а в случае повышения только диастолического артериального давления говорят о изолированной диастолической артериальной гипертензии. В этих случаях степень артериальной гипертензии определяется по уровню самого высокого давления.
Например, если фиксируется АД 120/95, то это артериальная гипертензия II степени, не смотря на то, что систолическое артериальное давление вообще в пределах нормы.
Европейская классификация артериальной гипертезии 2013 года
| Категория | Систолическое АД, мм рт.ст. | Диастолическое АД, мм рт.ст. | ||
| Оптимальное | ‹120 | и | ‹80 | |
| Нормальное | 120-129 | и/или | 80-84 | |
| Высокое нормальное | 130-139 | и/или | 85-89 | |
| Артериальная гипертензия I степени | 140-159 | и/или | 90-99 | |
| Артериальная гипертензия II степени | 160-179 | и/или | 100-109 | |
| Артериальная гипертензия III степени | ≥180 | и/или | ≥110 | |
| Изолированная систолическая артериальная гипертензия | ≥140 | и | ‹90 | |
Диагностика артериальной гипертензии
На приеме у врача
Если Вы выявили или заподозрили у себя повышенное артериальное давление, необходимо посетить врача.
Оптимальный вариант — при посещении врача иметь при себе дневник артериального давления за последние две недели. Подробная информация о том, как измерять артериальное давление, как часто, в какое время и проч и проч представлена здесь, в том числе — важная информация о том, как вести дневник артериального давления.
Подготовьтесь подробно ответить на вопросы о том, как Вы измеряете давление. Ответы на эти вопросы позволят понять, совершаете Вы ошибки при измерении артериального давления или нет.Врач по результатам опроса и осмотра выберет дальнейшую тактику диагностики. Обычно врач и пациент решают следующие задачи:
- Подтверждение (или опровержение) диагноза
- Исключение т.н. симптоматической (или вторичной) гипертензии. Т.е. гипертензии вызванной иным заболеванием или внешней причиной
- Оценка сопутствующих факторов риска
- Выявление поражения органов мишеней (органы мишени, это органы, подверженные негативному влиянию высокого артериального давления, например, сердце, почки, сосуды и т.д.)
- Выявления заболеваний влияющих на тактику лечения (например, сахарный диабет)
- Выбор тактики лечения
Для подтверждения диагноза доктор измерит артериальное давление, проведет опрос и осмотр. Вероятнее всего понадобится самоконтроль и/или суточный мониторинг давления.
Собственно для постановки диагноза Вам потребуется трижды посетить врача, т.к. диагноз артериальной гипертензии устанавливается, если высокие цифры АД зафиксированы врачом трижды в течение недели.
Диагностика артериальной гипертензии. Вопросы и ответы
У меня высокое давление только тогда, когда мне плохо (болит голова, головокружение, слабость или иные недомогания). На приеме у врача ничего этого нет, и давление нормальное, как быть?
Прежде всего, в решении этого вопроса огромную помощь врачу окажет Ваш дневник артериального давления, где Вы (если соблюдали наши рекомендации по измерению артериального давления) отразили не только уровень давления, но и самочувствие. Выше мы уже указали, что специфических симптомов у артериальной гипертензии нет, и, скорее всего, Ваше недомогание не связано с гипертонией, а вот реакция давления на плохое самочувствие — дело обычное.Второй распространенный вариант (наблюдается в 15% случаев) — это т.н. маскированная артериальная гипертензия — ситуация, в которой высокий уровень артериального давления фиксируется только при самостоятельном измерении давления, а на приеме у врача регистрируется нормальное АД.
Если у врача будут сомнения, то, вероятнее всего, Вам будет рекомендован суточный мониторинг артериального давления (СМАД). В большинстве случаев это исследование позволит разобраться в ситуации.
Я контролирую давление в домашних условиях, и у меня никогда не было высокого АД, а при случайном приеме у врача выявлен высокий уровень давления. Это гипертония?
В данном случае, скорее всего, наблюдается т.н. гипертензия белого халата. Для подтверждения или исключения диагноза понадобится самоконтроль артериального давления и, возможно, СМАД На графике показана зависимость результатов артериального давления в зависимости от того, кто его измеряет.Симптоматическая артериальная гипертензия
Симптоматическая АГ встречается в 5-10% случаев. Вызывать её могут не только заболевания, но и внешние факторы. Вот некоторые из таких факторов:
- Прием оральных контрацептивов
- Артериальная гипертензия беременных
- Заболевания паренхимы почек
- Заболевания сосудов почек
- Феохромоцитома (опухоль надпочечников)
- Первичный гиперальдостеронизм
- Синдром Кушинга
- Коарктация аорты
Некоторые из заболеваний исключаются обыкновенным осмотром и опросом врача, другие требуют инструментального подтверждения или исключения.
У меня выявили артериальную гипертензию, но врач не стал искать причины, как быть?
Как бы Вам не показалось странным, но все верно, чаще всего смысла искать причину артериального давления нет. Врач может предложить Вам поиск причин, если повышенное артериальное давление выявлено- в молодом возрасте (ранее чем в 35-40 лет)
- если клиническая картина не укладывается в обычную артериальную гипертензию. Например, при феохромоцитоме артериальное давление повышается очень резко и так же резко нормализуется в течение пары часов.
- если в результате лечения, назначено два и более лекарства от давления, а эффекта от лечения не наблюдается.
Оценка сопутствующих факторов риска артериальной гипертензии
Для выбора тактики лечения при артериальной гипертензии важны следующие сопутствующие факторы риска:
Оценка поражений органов мишеней
В первую очередь поражаются следующие органы:
- Сердце
- Почки
- Сосуды
В зависимости от результатов опроса и осмотра, доктор, совместно с Вами, решит вопрос о необходимости дополнительного обследования, для оценки состояния органов мишеней.
Выбор тактики лечения артериальной гипертензии
Завершив обследование, врач оценит Ваши индивидуальные риски, и предложит соответствующие варианты лечения. Упрощенно, выбор тактики лечения представлен в таблице:
| Другие факторы риска, сопутствующие заболевания | Нормальное АД (систолическое — 120-129 мм рт.ст., диастолическое — 80-84 мм рт.ст.) | Высокое нормальное АД (систолическое — 130-139 мм рт.ст., диастолическое — 85-89 мм рт.ст.) | Артериальная гипертензияI степени (систолическое АД — 140-159 мм рт.ст., диастолическое — 90-99 мм рт.ст.) | Артериальная гипертензияII степени (систолическое АД — 160-179 мм рт.ст., диастолическое — 100-109 мм рт.ст.) | Артериальная гипертензияIII степени (систолическое АД — 180 мм рт.ст. и более, диастолическое — 110 мм рт.ст. и более) |
| Нет других факторов риска | Снижение АД не требуется | Снижение АД не требуется | Изменение образа жизни в течение нескольких месяцев, при отсутствии контроля АД начать терапию | Изменение образа жизни в течение нескольких месяцев, при отсутствии контроля АД начать терапию | Изменение образа жизни + медикаментозная терапия немедленно |
| 1-2 фактора риска | Изменение образа жизни | Изменение образа жизни | Изменение ОЖ в течение нескольких месяцев, при отсутствии контроля АД начать терапию | Изменение ОЖ в течение нескольких месяцев, при отсутствии контроля АД начать терапию | ОЖ + медикаментозная терапия немедленно |
| 3 и более факторов риска, метаболический синдром, поражение органов-мишеней, сахарный диабет | Изменение образа жизни | Изменение образа жизни + рассмотрение необходимости медикаментозной терапии | Изменение образа жизни + медикаментозная терапия | Изменение образа жизни + медикаментозная терапия | Изменение образа жизни + медикаментозная терапия немедленно |
| Установленные ССЗ* или заболевания почек | Изменение образа жизни + медикаментозная терапия немедленно | Изменение образа жизни + медикаментозная терапия немедленно | Изменение ОЖ + медикаментозная терапия немедленно | Изменение ОЖ + медикаментозная терапия немедленно | Изменение ОЖ + медикаментозная терапия немедленно |
Как видно из таблицы, в некоторых случаях врач может ограничиться рекомендацией образа жизни, а в некоторых — немедленно назначить лечение.
ВАЖНО: обратите внимание на таблицу. Целый ряд ситуаций, когда наличие артериальной гипертензии не предполагает активного медикаментозного лечения. Требуется только изменение образа жизни.
Как долго лечится артериальная гипертензия?
В настоящее время лечение артериальной гипертензии проводится неопределенно долго, а попросту — всю жизнь. Врачи всегда избегают этого выражения по одной причине: возможно, уже завтра медицина совершит прорыв и научится излечивать АГ полностью.
Цель лечения
Назначая лечение, мы преследуем множество целей:
- Достижение целевого уровня давления
- Защита органов мишеней
- Исключение модифицируемых факторов риска
- достижение максимально возможного уменьшения долгосрочного общего риска сердечно-сосудистой заболеваемости и смертности. Целевой уровень артериального давления, это 140/90 мм.рт.ст. и ниже, в некоторых случаях (например, при сопутствующем сахарном диабете), целевой уровень артериального давления еще ниже.
Модификация образа жизни
Исключение модифицируемых факторов риска — важнейшая составляющая лечения. Нередко (а вернее — очень часто)
- нормализация веса
- ограничение поваренной соли
- отказ от курения и алкоголя
позволяют качественно контролировать уровень артериального давления, и, как минимум, минимизирует дозы и количество лекарственных средств.
Медикаментозная терапия
Если модификация образа жизни дала недостаточный результат, или совокупность причин риска высока, то врач предложит Вам медикаментозное лечение. Исходя из полученных результатов, это может быть как одно лекарственное средство, так и несколько.
Группы лекарственных средств в лечении
Если лекарственное средство обладает гипотензивным эффектом (т.е. может снижать давление), это еще не значит, что оно может быть использовано в лечении.
Выбираются только те лекарственные средства, которые позволяют достичь все или большинство целей лечения. Вот основные группы препаратов, которые применяются в лечении артериальной гипертензии:
- Ингибиторы АПФ
- Диуретики (мочегонные)
- Антагонисты кальция
- Бета блокаторы
- Антагонисты рецепторов к ангиотензину II
Не будем указывать названия лекарственных средств для исключения попыток самолечения, но Вы всегда сможете поинтересоваться у своего лечащего врача, какие группы препаратов Вам назначены.
Обратная связь
Очень часто пациенты ожидают, что после того, как они получат от врача волшебный рецепт, немедленно наступит излечение. На практике же все происходит несколько иначе. Врач назначает начальное лечение и ждет ответа на него. Пациент, не получив ожидаемого результата, либо бросает лечение либо меняет врача, начиная все с начала. Важно понимать, что лечение – процесс длительный и поэтапный. Крайне редко удается подобрать адекватную терапию с одной-двух встреч с врачом. Поэтому нужно набраться терпения в достижении главной цели – контроля артериального давления.
Опасные заблуждения
Зачем принимать таблетки каждый день, если я чувствую подъем давления и сбиваю его.
Очень опасное заблуждение, такая тактика не только не снижает риски сердечнососудистых катастроф, не говоря уже о защите органов мишеней, но и повышает риск неблагоприятных исходов, связанных с резким снижением АД и последующим его подъемом.Диуретики нельзя принимать каждый день, они вымывают калий.
Весьма распространенное заблуждение, дело в том, что далеко не все диуретики выводят калий в количествах, не восполняемых пищей, в ином случае врач порекомендует варианты действий, решающих эту проблему.Лекарственные средства «сажают» печень.
Во-первых, не все препараты имеют негативное влияние на печень, во-вторых, те препараты, которые влияют на состояние печени, прекрасно известны врачам, и, соответственно, перед их назначением и на фоне проверяется состояние печени для исключения побочных эффектов.Негативное влияние на желудок.
Назначая препараты, врач взвешивает уровень возможного риска и ожидаемую пользу и вместе с Вами принимает оптимальное решение.Народная медицина лучше чем химия.
Да, некоторые рецепты народной медицины позволяют снизить АД, но достичь качественного контроля АГ не удается, не говоря уже о других целях леченияЛегочная гипертензия — Простая английская Википедия, бесплатная энциклопедия
Легочная гипертензия или PH — это состояние, при котором в легких наблюдается высокое кровяное давление. Это состояние затрудняет дыхание. Некоторым людям с этим заболеванием нужен дополнительный кислород. Это состояние также может вызвать у человека головокружение и усталость. Некоторые люди с этим заболеванием легко теряют сознание. Симптомы ухудшаются при тренировке или тяжелой работе. Легочная гипертензия — серьезное заболевание, которое может привести к летальному исходу.Это состояние затрудняет перекачивание крови сердцу. Поскольку сердцу приходится работать усерднее, оно также может заболеть. Некоторым очень больным людям, чтобы выжить, может потребоваться пересадка легких или пересадка сердца и легких. Полное название легочной гипертензии — легочная артериальная гипертензия, хотя большинство людей называют ее «тьфу», «пах» или «пха».
Людям с легочной гипертензией трудно дышать. Они также легко устают. Некоторые из них тоже легко теряют сознание. У них может быть боль в груди. У некоторых пациентов наблюдаются отеки стоп и лодыжек.Эти симптомы усиливаются во время физических упражнений или тяжелой работы.
Поскольку многие заболевания могут затруднять дыхание, врач должен знать историю болезни пациента. Это помогает врачу лечить пациента, даже если у него другое заболевание. Врач также делает несколько анализов. Легочная гипертензия заставляет сердце звучать иначе. Один из тестов заключается в измерении кровяного давления внутри легочной артерии , кровеносного сосуда, идущего от сердца к легким.
Чтобы установить причину, врач, как правило, должен тщательно изучить историю болезни.Подробный семейный анамнез берется, чтобы определить, может ли болезнь быть семейной. Считается, что в анамнезе кокаин, метамфетамин, алкоголь приводили к циррозу печени, а курение приводило к эмфиземе. Физикальное обследование проводится для выявления типичных признаков легочной гипертензии, включая громкий звук P2 (звук закрытия клапана легочной артерии), (пара) грудное вздутие, вздутие яремной вены, отек педали, асцит, гепато-яремный рефлюкс, дубинку и т. Д.
При легочной гипертензии кровеносные сосуды в легких становятся слишком узкими.Повышается артериальное давление в легких. Сердце очень усердно работает, перекачивая кровь по узким кровеносным сосудам. Позже кровеносные сосуды в легких становятся твердыми и толстыми. Сердце должно работать усерднее.
Сердце может работать так тяжело, что заболевает. Это называется сердечной недостаточностью. Больное сердце не может хорошо перекачивать кровь. В легкие поступает меньше крови, поэтому в кровь поступает меньше кислорода. Это затрудняет дыхание. Это ухудшается, когда вы тренируетесь или усердно работаете.
Наиболее частой причиной легочной гипертензии является левожелудочковая недостаточность.Это вызывает венозную легочную гипертензию. Это приводит к отеку легких или скоплению жидкости в легких.
Многие болезни могут вызывать артериальную гипертензию (ЛАГ).
- Заболевания легких, при которых в крови становится меньше кислорода, например:
Когда у человека возникает легочная гипертензия без какой-либо другой причины, это называется идиопатическая легочная артериальная гипертензия или IPAH.
При наличии семейного анамнеза заболевание называется семейной легочной артериальной гипертензией , (FPAH). IPAH и FPAH теперь считаются генетическими нарушениями, связанными с мутациями в гене BMPR2 , который кодирует рецептор костных морфогенетических белков, [5] , а также ген 5-HT (2B) , который кодирует для рецептора серотонина. [6]
В медицине легочная гипертензия (ЛГ) — это повышение артериального давления в легочной артерии или сосудистой сети легких, приводящее к одышке, головокружению, обморокам и другим симптомам, которые усугубляются. усилием.В зависимости от причины легочная гипертензия может быть тяжелым заболеванием с заметно сниженной толерантностью к физической нагрузке и правосторонней сердечной недостаточностью. Впервые он был идентифицирован доктором Эрнстом фон Ромбергом в 1891 году. [7] Это может быть один из пяти различных типов: артериальный, венозный, гипоксический, тромбоэмболический, или разные .
Хотя термины «первичная легочная гипертензия» (значение неизвестной причины) и вторичная легочная гипертензия (имеется в виду, вызванная другим заболеванием) все еще используются в материалах, распространяемых среди пациентов и широкой общественности, в медицинской литературе от этих терминов в значительной степени отказались.Это изменение произошло потому, что старая дихотомическая классификация не отражала патофизиологию или исход. Это привело к ошибочным терапевтическим решениям, т.е. лечить только «первичную» легочную гипертензию. Это, в свою очередь, привело к терапевтическому нигилизму для многих пациентов, получивших ярлык «вторичная» легочная гипертензия, и могло способствовать их смерти. Термин «первичная легочная гипертензия» теперь заменен на «идиопатическая легочная артериальная гипертензия». Термины «первичная» и «вторичная» легочная гипертензия больше не используются.Более подробная информация представлена в разделе «Классификация» ниже.
Наиболее частой причиной легочной гипертензии является левосторонняя сердечная недостаточность, ведущая к легочной венозной гипертензии. Это может быть связано с систолической или диастолической недостаточностью левого желудочка или с клапанной дисфункцией, такой как митральная регургитация или митральный стеноз. Обычно это проявляется отеком легких.
Общие причины легочной артериальной гипертензии (ПАУ) включают ВИЧ, склеродермию и другие аутоиммунные заболевания, цирроз и портальную гипертензию, серповидно-клеточную анемию, [2] врожденные пороки сердца, заболевания щитовидной железы, [3] и другие .Использование таблеток для похудания, таких как фен-фен, аминорекс, фенфлурамин (пондимин) и фентермин, в прошлом приводило к развитию ЛАГ. [1]
Какой бы ни была первоначальная причина, легочная гипертензия включает сужение кровеносных сосудов, соединенных с легкими и находящихся внутри них. Из-за этого сердцу труднее перекачивать кровь через легкие, так же как труднее заставить воду течь через узкую трубу, а не через широкую. Со временем пораженные кровеносные сосуды становятся жестче и толще, что еще больше увеличивает кровяное давление в легких и ухудшает кровоток.Кроме того, повышенная нагрузка на сердце вызывает утолщение и увеличение правого желудочка, что снижает способность сердца перекачивать кровь через легкие, вызывая правожелудочковую недостаточность. По мере того как кровь, протекающая через легкие, уменьшается, левая часть сердца получает меньше крови. Эта кровь также может содержать меньше кислорода, чем обычно. Таким образом, левому отделу сердца становится все труднее перекачивать кислород для обеспечения остального тела, особенно во время физической активности.
Поскольку легочная гипертензия бывает пяти основных типов, необходимо провести серию тестов, чтобы отличить легочную гипертензию артериальной от венозной , гипоксической, томбоэмболической, или различных разновидностей .
Медицинский осмотр проводится для выявления типичных признаков легочной гипертензии. К ним относятся измененные сердечные тоны, такие как широко расщепленный S 2 или второй тон сердца, громкий P 2 или звук закрытия клапана легочной артерии (часть второго тона сердца), (пара) грудное поднятие, возможно S 3 или третий тон сердца и легочная регургитация.Другие признаки включают вздутие яремных вен (увеличение яремных вен), периферический отек (отек лодыжек и ступней), асцит (вздутие живота из-за скопления жидкости), гепато-яремный рефлюкс и дубинку.
Необходимы дальнейшие процедуры для подтверждения наличия легочной гипертензии и исключения других возможных диагнозов. Как правило, они включают в себя функциональные тесты легких, анализы крови, электрокардиографию (ЭКГ), измерения газов артериальной крови, рентгеновские снимки грудной клетки (с последующим компьютерным сканированием высокого разрешения, если подозревается интерстициальное заболевание легких) и вентиляция-перфузия или V / Q. сканирование для исключения хронической тромбоэмболической легочной гипертензии.Биопсия легкого обычно не показана, за исключением случаев, когда предполагается, что легочная гипертензия вызвана основным интерстициальным заболеванием легких. Но биопсия легких чревата кровотечением из-за высокого внутрилегочного артериального давления. Клиническое улучшение часто измеряется «тестом на шестиминутную ходьбу», т. Е. На расстояние, которое пациент может пройти за шесть минут. Стабильность и улучшение этого измерения коррелируют с лучшей выживаемостью.
Хотя давление в легочной артерии можно оценить на основе эхокардиографии, измерение давления с помощью катетера Свана-Ганца обеспечивает наиболее точное измерение.PAOP и PVR нельзя измерить напрямую с помощью эхокардиографии. Следовательно, для диагностики ЛАГ необходима катетеризация сердца. Катетер Свана-Ганца также может измерять сердечный выброс, что гораздо важнее для измерения тяжести заболевания, чем давление в легочной артерии.
Нормальное давление в легочной артерии у человека, живущего на уровне моря, имеет среднее значение 12–16 мм рт. Ст. (1600–2100 Па). Определенная легочная гипертензия присутствует, когда среднее давление в состоянии покоя превышает 25 мм рт. Ст. (3300 Па).Если среднее давление в легочной артерии поднимается выше 30 мм рт. Ст. (4000 Па) при физической нагрузке, это также считается легочной гипертензией.
Диагностика ЛАГ требует наличия легочной гипертензии и двух других состояний. Давление окклюзии легочной артерии (PAOP или PCWP) должно быть менее 15 мм рт. • см −5 ).
Текущая классификация [изменить | изменить источник]
В 2003 г. в Венеции был созван 3-й Всемирный симпозиум по легочной артериальной гипертензии, чтобы изменить классификацию на основе нового понимания механизмов заболевания.Пересмотренная система, разработанная этой группой, обеспечивает текущую основу для понимания легочной гипертензии.
Система включает несколько улучшений по сравнению с прежней системой классификации Evian 1998 года. Были обновлены описания факторов риска и пересмотрена классификация врожденных системных и легочных шунтов. Была рекомендована новая классификация генетических факторов ЛГ, но она не была реализована, поскольку имеющиеся данные были признаны недостаточными.
Пересмотренную систему классификации Венеции 2003 г. можно резюмировать следующим образом: [8]
- Группа I по ВОЗ — легочная артериальная гипертензия (ЛАГ)
- Группа II по ВОЗ — Легочная гипертензия, связанная с болезнью левых отделов сердца
- ВОЗ Группа III — Легочная гипертензия, связанная с заболеваниями легких и / или гипоксемией
- Группа IV по ВОЗ — Легочная гипертензия, вызванная хронической тромботической и / или эмболической болезнью
- Группа V ВОЗ — Разное
Предыдущая терминология [изменение | изменить источник]
Термины первичная и вторичная легочная гипертензия (ПРК и СПГ) ранее использовались для классификации болезни.Это привело к предположению, что лечить следует только первичное заболевание, а вторичную разновидность следует игнорировать в пользу лечения только основного заболевания. Фактически, все формы легочной артериальной гипертензии поддаются лечению. К сожалению, эта система классификации все еще сохраняется в сознании многих врачей и, вероятно, приводит к тому, что многим пациентам отказывают в лечении. Этот нигилистический подход к легочной артериальной гипертензии также может способствовать заниженной диагностике. По оценкам, в США около 100 000 пациентов с ЛАГ, но только 15-20 000 были диагностированы.Многим другим ошибочно диагностировали ХОБЛ, астму или застойную сердечную недостаточность.
Термин первичная легочная гипертензия (ПРК) теперь заменен термином идиопатическая легочная артериальная гипертензия (ИЛАГ) в большей части медицинской литературы. Однако некоторые врачи продолжают неправильно использовать старую классификацию.
ИЛАГ — редкое заболевание с частотой около 2-3 случаев на миллион в год и распространенностью около 15 случаев на миллион. Женщины почти в три раза чаще болеют ИЛАГ, чем мужчины.
Гораздо чаще встречаются другие формы ЛАГ. Заболеваемость склеродермией оценивается от 6 до 60% всех пациентов, ревматоидным артритом — до 21%, системной красной волчанкой — от 4 до 14%, портальной гипертензией — от 2 до 5%, ВИЧ — около 0,5% и при серповидно-клеточной анемии от 20 до 40%.
Таблетки для похудания, такие как Фен-Фен, вызывают 25-50 случаев на миллион в год.
Лечение зависит от того, является ли ЛГ артериальной, венозной, гипоксической, тромбоэмболической или другой.Поскольку легочная гипертензия , венозная является синонимом застойной сердечной недостаточности, лечение заключается в оптимизации функции левого желудочка с помощью диуретиков, бета-блокаторов, ингибиторов АПФ и т. Д. Или для восстановления / замены митрального клапана или аортального клапана.
При ЛАГ изменение образа жизни, дигоксин, диуретики, пероральные антикоагулянты и оксигенотерапия считаются стандартной терапией , но никогда не было доказано, что их положительное влияние было рандомизированным, проспективным.
Высокие дозы блокаторов кальциевых каналов полезны только у 5% пациентов с ИЛАГ, у которых наблюдается вазореактивность по катетеру Свана-Ганца.К сожалению, блокаторы кальциевых каналов часто используются неправильно, их назначают многим пациентам с невазореактивной ЛАГ, что приводит к повышенной заболеваемости и смертности.
Вазоактивные вещества [изменить | изменить источник]
Три основных пути вовлечены в аномальную пролиферацию и сокращение гладкомышечных клеток легочной артерии у пациентов с легочной артериальной гипертензией. Эти пути соответствуют важным терапевтическим мишеням в этом состоянии и играют роль в определении того, какой из трех классов лекарств — антагонисты рецептора эндотелина, ингибиторы фосфодиэстеразы типа 5 и производные простациклина — будут использоваться.
Простациклин (простагландин I 2 ) обычно считается наиболее эффективным средством лечения ЛАГ. Эпопростенол (синтетический простациклин, продаваемый как Flolan®) вводится путем непрерывной инфузии, для которой требуется полупостоянный центральный венозный катетер. Эта система доставки может вызвать сепсис и тромбоз. Flolan® нестабилен, поэтому во время приема его следует держать на льду. Поскольку его период полувыведения составляет от 3 до 5 минут, инфузия должна быть непрерывной (24 часа в сутки, 7 дней в неделю), и прерывание может быть фатальным.Поэтому были разработаны другие простаноиды. Трепростинил (Ремодулин®) можно вводить внутривенно или подкожно, но подкожная форма может быть очень болезненной. Илопрост (Иломедин®) также используется в Европе внутривенно и имеет более длительный период полураспада. Илопрост (продается как Вентавис®) — единственная ингаляционная форма простациклина, одобренная для использования в США и Европе. Эта форма введения имеет преимущество избирательного осаждения в легких с меньшими системными побочными эффектами.
Двойной (ET A и ET B ) антагонист рецепторов эндотелина бозентан (продаваемый как Tracleer®) был одобрен в 2001 году.Два селективных антагониста рецепторов эндотелина (только ET A ) находятся на заключительной стадии утверждения: ситаксентан и амбризентан. Силденафил, селективный ингибитор цГМФ-специфической фосфодиэстеразы типа 5 (ФДЭ5), был одобрен для лечения ЛАГ в 2005 году. Он продается для лечения ЛАГ как Revatio®. Тадалафил (в настоящее время продается как Сиалис® для лечения эректильной дисфункции) в настоящее время проходит III фазу испытаний. Вазоактивный кишечный пептид при ингаляции должен пройти клинические испытания при ЛАГ в 2007 году. PRX-08066 — антагонист серотонина, который в настоящее время разрабатывается для лечения гипоксической легочной гипертензии.
Хирургический [изменить | изменить источник]
Септостомия предсердий — это хирургическая процедура, при которой создается связь между правым и левым предсердиями. Он снижает давление на правую часть сердца, но за счет снижения уровня кислорода в крови (гипоксия). Лучше всего его проводить в опытных центрах. Трансплантация легких излечивает легочную артериальную гипертензию, но оставляет пациента с осложнениями трансплантации и выживаемостью около 5 лет.
Легочная тромбоэндартерэктомия (ПТЭ) — хирургическая процедура, применяемая при хронической тромбоэмболической легочной гипертензии.Это хирургическое удаление организованного тромба (сгустка) вместе со слизистой оболочкой легочной артерии; это большая и очень сложная процедура, которая в настоящее время выполняется в нескольких избранных центрах. Серия клинических случаев демонстрирует значительный успех у большинства пациентов.
Лечение гипоксической и различных разновидностей легочной гипертензии не разработано. Однако в настоящее время проводятся исследования нескольких агентов. Многие врачи будут лечить эти заболевания теми же лекарствами, что и при ЛАГ, пока не станут доступны лучшие варианты.
Регистр NIH IPAH от 1980-х годов показал, что медиана выживаемости нелеченных составила 2–3 года с момента постановки диагноза, причем причиной смерти обычно была правожелудочковая недостаточность (легочное сердце). Хотя эта цифра широко цитируется, сегодня она, вероятно, неактуальна. Результаты резко изменились за последние два десятилетия. Это может быть связано с более новой лекарственной терапией, лучшим общим лечением и более ранней диагностикой (систематическая ошибка заблаговременности). Недавнее исследование результатов пациентов, которые начали лечение бозентаном (Tracleer®), показало, что 86% пациентов были живы через 3 года.Сейчас, когда доступны несколько агентов, все чаще используется комбинированная терапия. Влияние этих агентов на выживаемость неизвестно, поскольку многие из них были разработаны совсем недавно. Было бы разумно ожидать, что в ближайшем будущем медианная выживаемость увеличится за последние 10 лет.
- ↑ 1.0 1.1 Abenhaim L, Moride Y, Brenot F, Rich S, Benichou J, Kurz X, Higenbottam T, Oakley C, Wouters E, Aubier M, Simonneau G, Begaud B. Лекарственные средства, подавляющие аппетит, и риск первичной легочной гипертензии.Международная группа по изучению первичной легочной гипертензии. N Engl J Med 1996; 335: 609-16. PMID 86.
- ↑ 2,0 2,1 Глэдвин М.Т., Сачдев В., Джисон М.Л., Шизукуда Й., Плен Дж. Ф., Минтер К., Браун Б., Коулз В.А., Николс Дж.С., Эрнст И., Хантер Л.А., Блэквелдер В.С., Шехтер А.Н., Роджерс Г.П., Кастро О, Огнибене Ф.П. Легочная гипертензия как фактор риска смерти у пациентов с серповидно-клеточной анемией. N Engl J Med 2004; 350: 886-95. PMID 14985486.
- ↑ 3.0 3,1 Кернок А.Л., Двейк Р.А., Хиггинс Б.Х., Саади Х.Ф., Арролига АС. Высокая распространенность гипотиреоза у пациентов с первичной легочной гипертензией. Am J Med Sci 1999; 318: 289-292. PMID 10555089.
- ↑ Cool CD, Rai PR, Yeager ME, Hernandez-Saavedra D, Serls AE, Bull TM, Geraci MW, Brown KK, Routes JM, Tuder RM, Voelkel NF. Экспрессия вируса герпеса человека 8 при первичной легочной гипертензии. N Engl J Med 2003; 349: 1113-22. PMID 13679525.
- ↑ Дэн З., Морс Дж. Х., Слэджер С. Л., Куэрво Н., Мур К. Дж., Венетос Дж., Калачиков С., Каянис Э., Фишер С. Г., Барст Р. Дж., Ходж С. Е., Ноулз Дж. А..Семейная первичная легочная гипертензия (ген PPh2) вызвана мутациями в гене рецептора-II костного морфогенетического белка. Am J Hum Genet 2000; 67: 737-44. PMID 101.
- ↑ Blanpain C, Le Poul E, Parma J, Knoop C, Detheux M, Parmentier M, Vassart G, Abramowicz MJ. Мутация потери функции рецептора серотонина 5-HT (2B) у пациента с первичной легочной гипертензией, связанной с фенфлурамином. Cardiovasc Res 2003; 60 (3): 518-28. PMID 14659797.
- ↑ Romberg E von.Über Sklerose der Lungenarterie. Dtsch Arch Klin Med 1891-1892; 48: 197-206.
- ↑ Материалы 3-го Всемирного симпозиума по легочной артериальной гипертензии. Венеция, Италия, 23-25 июня 2003 г. J Am Coll Cardiol 2004 16 июня; 43 (12 Suppl S): 1S-90S. PMID 15194171.
Вторичная гипертензия; Причины, симптомы, лечение, профилактика
Обзор
Что такое вторичная гипертензия?
Вторичная гипертензия возникает, когда у вас высокое кровяное давление, вызванное известным заболеванием или состоянием.Высокое кровяное давление, также называемое гипертонией, является распространенным заболеванием, которое характеризуется более высоким давлением в кровеносных сосудах, чем обычно.
Артериальное давление обычно измеряется с помощью надувной манжеты, которую надевают на руку. При измерении артериального давления ваш лечащий врач запрашивает два измерения:
- Систолическое артериальное давление: давление в кровеносных сосудах во время сердечного ритма
- Диастолическое артериальное давление: Давление в кровеносных сосудах между сердечными сокращениями
Два измерения перечислены вместе, систолическое над диастолическим.Нормальное измерение артериального давления составляет менее 120/80. Как только ваше кровяное давление поднимется выше этого значения, ваш лечащий врач начнет контролировать вас на предмет высокого кровяного давления. Это состояние, которое можно вылечить.
Высокое кровяное давление, причина которого неизвестна, называется эссенциальной или первичной гипертензией. Напротив, вторичная гипертензия имеет известную причину.
Насколько распространена вторичная гипертензия?
Поскольку вторичная гипертензия встречается редко и встречается только у 5-10 процентов населения, ее не всегда обнаруживают.Обследование на вторичную гипертензию может быть дорогостоящим, поэтому ваш лечащий врач обычно ждет, чтобы начать тестирование, пока у него не возникнут серьезные подозрения на вторичную гипертензию.
Симптомы и причины
Что вызывает вторичную гипертензию?
Вторичная гипертензия — это высокое кровяное давление, вызванное другим состоянием или заболеванием. Существует множество различных состояний или заболеваний, которые могут вызвать вторичную гипертензию, в том числе:
- Болезнь почек : повреждение почек или слишком узких артерий может привести к плохому кровоснабжению органа.Это может вызвать повышение выработки гормона, называемого ренином. Ренин приводит к выработке в организме веществ (таких как молекула белка ангиотензина II), которые могут повышать кровяное давление.
- Заболевание надпочечников : Надпочечники, расположенные над почками, вырабатывают и регулируют гормоны. Когда есть проблема с этими железами, гормоны в организме могут стать несбалансированными и вызвать несколько состояний. Эти состояния могут включать:
- Феохромоцитома (опухоль надпочечника, которая вызывает избыточную выработку адреналина и норадреналина — гормонов борьбы или бегства)
- Синдром Конна или первичный альдостеронизм (состояние, при котором организм вырабатывает слишком много солесодержащего гормона альдостерона)
- Синдром Кушинга (состояние, при котором слишком много гормона кортизола, регулятора углеводного обмена и артериального давления)
- Гиперпаратиреоз : В этом состоянии паращитовидные железы (расположенные в области шеи) чрезмерно продуцируют гормоны, регулирующие уровень кальция в крови, и это состояние может привести к повышению артериального давления.
- Щитовидная железа Проблемы : нарушение функции щитовидной железы также может привести к повышению артериального давления.
- Коарктация (сужение или сжатие) аорты : Это состояние включает сжатие аорты (главной артерии в левой части сердца). Коарктация ограничивает нормальный кровоток.
- Обструктивное апноэ во сне : В этом состоянии человек часто просыпается от сна и имеет паузы в дыхании во время сна из-за спада дыхательных путей в верхних дыхательных путях.
Побочные эффекты некоторых лекарств также могут способствовать вторичной гипертонии. Такие лекарства, как:
Каковы симптомы вторичной гипертонии?
Симптомы вторичной гипертензии могут различаться в зависимости от типа состояния или заболевания, которое проявляется в сочетании с высоким кровяным давлением. Кроме того, могут возникнуть трудности с контролем высокого кровяного давления с помощью одного или двух лекарств. Рекомендации Американской кардиологической ассоциации теперь определяют высокое кровяное давление как значение артериального давления 130/80 или выше.
Примеры симптомов некоторых состояний могут включать:
- Феохромоцитома : потливость, учащенное сердцебиение, головная боль, беспокойство
- Синдром Кушинга : прибавка в весе, слабость, аномальный рост волос на теле или потеря менструального цикла (у женщин), фиолетовые полосы (линии) на коже живота
- Проблемы с щитовидной железой : Утомляемость (усталость), увеличение или потеря веса, непереносимость жары или холода
- Синдром Конна или первичный альдостеронизм : слабость из-за низкого уровня калия в организме
- Обструктивное апноэ во сне : чрезмерная утомляемость или сонливость в дневное время, храп, остановки дыхания во время сна
Диагностика и тесты
Кто проходит тестирование на вторичную гипертензию?
Поскольку вторичная гипертензия встречается относительно редко, а выявление причин может быть дорогостоящим и трудоемким, не каждый пациент с высоким кровяным давлением будет проверяться на наличие этого состояния.Ваш лечащий врач проверит вас, если посчитает, что это серьезный случай. Есть несколько факторов, которые помогают определить, следует ли вам проходить обследование на вторичную гипертензию. Эти факторы включают:
- Возраст : Пациенты младше 30 лет с высоким кровяным давлением без семейного анамнеза или других факторов риска высокого кровяного давления
- Резистентная гипертензия : Пациенты с резистентной гипертензией имеют высокое кровяное давление, которое не улучшилось, несмотря на оптимальное лечение как минимум тремя лекарствами от кровяного давления
- Ожирение : Пациенты с избыточной массой тела и высоким кровяным давлением, которые не реагируют на лечение с течением времени
- Признаки или симптомы , указывающие на основное заболевание
- Лабораторные отклонения от нормы , такие как низкий уровень калия или высокий уровень кальция
Какие тесты будет проводить мой лечащий врач для диагностики вторичной гипертонии?
Ваш лечащий врач сосредоточит внимание на симптомах и признаках состояний, которые могут вызвать вторичную гипертензию.Физические признаки могут включать:
- Изменение массы тела
- Накопление жидкости (набухание)
- Аномальный рост волос
- Растяжки на коже живота
- Нарушение кровотока в почках
Также можно сдать анализ крови. Сюда могут входить:
- Креатинин и азот мочевины крови (АМК) для проверки функции почек
- Уровни кальция и калия в крови
- Функциональные пробы щитовидной железы
Также можно проводить визуализационные тесты, чтобы посмотреть на размер и структуру органов.Эти тесты могут включать:
- УЗИ почек для проверки их размеров и кровотока
- Контрастная томография (КТ) или магнитно-резонансная томография (МРТ) для проверки надпочечников или артериограмма для отслеживания кровотока к почкам
Также будет отслеживаться ваше кровяное давление, чтобы увидеть, падает ли оно в разные моменты дня или ночи.
Ведение и лечение
Как лечится вторичная гипертензия?
Лечение вторичной гипертензии будет зависеть от вторичного состояния, которое поставит ваш лечащий врач.Вторичная гипертензия будет длиться до тех пор, пока у вас есть вторичное заболевание. Лучше всего следовать нескольким советам по контролю высокого кровяного давления (гипертонии) во время лечения вашего основного заболевания. Эти советы включают:
- Соблюдение здоровой диеты с низким содержанием натрия
- Регулярные тренировки
- Отказ от курения
- Поддержание здоровой массы тела
- Ограничение алкоголя
В случаях, когда обнаруживается, что опухоль является причиной вторичной гипертензии, для лечения этого состояния может потребоваться операция.При гормональном дисбалансе и других состояниях лекарства могут использоваться для лечения вторичной гипертензии.
Профилактика
Можно ли предотвратить вторичную гипертензию?
Некоторые причины вторичной гипертензии, такие как опухоли или аномальные структуры кровеносных сосудов, невозможно предотвратить. Другие причины состояния, такие как прием лекарств или высокая масса тела, можно предотвратить путем изменения образа жизни и осведомленности о потенциальных побочных эффектах лекарств. Обсудите с врачом побочные эффекты лекарств.Вы не должны прекращать прием лекарств, не посоветовавшись с врачом.
Перспективы / Прогноз
Каковы перспективы для пациентов с вторичной гипертонией?
Вторичная гипертензия имеет положительные перспективы лечения. Раннее обнаружение и лечение могут помочь свести к минимуму возможность серьезных повреждений из-за аномальной формы кровеносных сосудов или опухолей.
Гипертония (высокое кровяное давление) может стать более частым явлением с возрастом пациентов. Нередко пациенты нуждаются в постоянном лечении высокого кровяного давления даже после лечения основного состояния их вторичной гипертензии.
Вторичная гипертензия — симптомы и причины
Обзор
Вторичное высокое кровяное давление (вторичная гипертензия) — это высокое кровяное давление, вызванное другим заболеванием. Вторичная гипертензия может быть вызвана состояниями, которые влияют на ваши почки, артерии, сердце или эндокринную систему. Вторичная гипертензия также может возникнуть во время беременности.
Вторичная гипертензия отличается от обычного типа высокого кровяного давления (первичная гипертензия или эссенциальная гипертензия), который часто называют просто высоким кровяным давлением.
Правильное лечение вторичной гипертензии часто позволяет контролировать как основное заболевание, так и высокое кровяное давление, что снижает риск серьезных осложнений, включая болезни сердца, почечную недостаточность и инсульт.
Симптомы
Как и первичная гипертензия, вторичная гипертензия обычно не имеет специфических признаков или симптомов, даже если ваше кровяное давление достигло опасно высокого уровня.
Если вам поставили диагноз «высокое кровяное давление», наличие любого из этих признаков может означать, что ваше состояние является вторичной гипертонией:
- Высокое кровяное давление, не поддающееся лечению лекарствами от кровяного давления (резистентная гипертензия)
- Очень высокое артериальное давление — систолическое артериальное давление более 180 миллиметров ртутного столба (мм рт. Ст.) Или диастолическое артериальное давление более 120 мм рт. Ст.
- Высокое кровяное давление, которое больше не поддается лечению, которое ранее контролировало ваше кровяное давление
- Внезапное повышение артериального давления до 30 лет или старше 55 лет
- В семейном анамнезе высокое кровяное давление отсутствует
- Без ожирения
Когда обращаться к врачу
Если у вас есть заболевание, которое может вызвать вторичную гипертензию, вам может потребоваться более частая проверка артериального давления.Спросите своего врача, как часто нужно проверять артериальное давление.
Причины
Вторичную гипертензию может вызывать множество различных заболеваний и состояний. Некоторые заболевания почек могут вызывать вторичную гипертензию, в том числе:
- Осложнения диабета (диабетическая нефропатия). Диабет может повредить фильтрующую систему почек, что может привести к повышению артериального давления.
- Поликистоз почек. При этом унаследованном состоянии кисты в почках препятствуют нормальной работе почек и могут повышать кровяное давление.
- Гломерулярная болезнь. Ваши почки фильтруют отходы и натрий с помощью микроскопических фильтров, называемых клубочками, которые иногда могут опухать. Если опухшие клубочки не могут нормально работать, у вас может развиться высокое кровяное давление.
Реноваскулярная гипертензия. Этот тип высокого кровяного давления вызван сужением (стенозом) одной или обеих артерий, ведущих к почкам.
Реноваскулярная гипертензия часто вызывается жировыми бляшками того же типа, которые могут повредить коронарные артерии (атеросклероз), или отдельным состоянием, при котором мышечные и фиброзные ткани стенки почечной артерии утолщаются и затвердевают в кольца (фиброзно-мышечная дисплазия).
Заболевания, влияющие на уровень гормонов, также могут вызывать вторичную гипертензию. Эти условия могут включать:
- Синдром Кушинга. В этом состоянии кортикостероидные препараты могут вызывать вторичную гипертензию, или гипертония может быть вызвана опухолью гипофиза или другими факторами, которые заставляют надпочечники вырабатывать слишком много гормона кортизола.
- Альдостеронизм. Надпочечники вырабатывают слишком много гормона альдостерона. Это заставляет ваши почки удерживать соль и воду и терять слишком много калия, что повышает кровяное давление.
- Феохромоцитома. Эта редкая опухоль, обычно обнаруживаемая в надпочечниках, вырабатывает слишком много гормонов адреналина и норадреналина, что может привести к долгосрочному повышению артериального давления или кратковременным скачкам артериального давления.
- Проблемы с щитовидной железой. Когда щитовидная железа не вырабатывает достаточно гормона щитовидной железы (гипотиреоз) или вырабатывает слишком много гормона щитовидной железы (гипертиреоз), может возникнуть высокое кровяное давление.
- Гиперпаратиреоз. Паращитовидные железы контролируют уровень кальция и фосфора в организме. Если железы выделяют слишком много гормона паращитовидной железы, количество кальция в крови повышается, что вызывает повышение артериального давления.
Другие возможные причины вторичной гипертензии:
- Коарктация аорты. В этом состоянии, присутствующем при рождении, главная артерия тела (аорта) сужена (коарктация). Это заставляет сердце перекачивать кровь через аорту и остальное тело. В результате повышается артериальное давление, особенно в руках.
Апноэ во сне. В этом состоянии, часто сопровождающемся сильным храпом, дыхание многократно останавливается и начинается во время сна, из-за чего вы не получаете достаточно кислорода.
Недостаток кислорода может повредить слизистую оболочку стенок кровеносных сосудов, что может затруднить контроль кровяного давления кровеносными сосудами.Кроме того, апноэ во сне заставляет часть нервной системы быть сверхактивной и выделять определенные химические вещества, которые повышают кровяное давление.
Ожирение. По мере того, как вы набираете вес, количество крови, протекающей по вашему телу, увеличивается. Это оказывает дополнительное давление на стенки артерий, повышая кровяное давление.
Избыточный вес также увеличивает частоту сердечных сокращений и затрудняет кровоснабжение кровеносных сосудов. Кроме того, жировые отложения могут выделять химические вещества, повышающие кровяное давление.
- Беременность. Беременность может ухудшить существующее высокое кровяное давление или вызвать его развитие (гипертензия, вызванная беременностью или преэклампсия).
Лекарства и пищевые добавки. Различные лекарства, отпускаемые по рецепту, такие как болеутоляющие, противозачаточные таблетки, антидепрессанты и лекарства, применяемые после трансплантации органов, у некоторых людей могут вызывать или ухудшать высокое кровяное давление.
Противоотечные средства, отпускаемые без рецепта, и некоторые травяные добавки, включая женьшень, солодку и эфедру (ма-хуанг), могут иметь такой же эффект.Многие запрещенные наркотики, такие как кокаин и метамфетамин, также повышают кровяное давление.
Факторы риска
Наибольшим фактором риска развития вторичной гипертонии является заболевание, которое может вызвать высокое кровяное давление, например проблемы с почками, артериями, сердцем или эндокринной системой.
Осложнения
Вторичная гипертензия может ухудшить основное заболевание, которое вызывает у вас высокое кровяное давление.Если вы не получите лечения, вторичная гипертензия может привести к другим проблемам со здоровьем, например:
- Повреждение артерий. Это может привести к затвердению и утолщению артерий (атеросклероз), что может привести к сердечному приступу, инсульту или другим осложнениям.
- Аневризма. Повышенное кровяное давление может привести к ослаблению кровеносных сосудов и их вздутию, образуя аневризму. Если аневризма разрывается, это может быть опасно для жизни.
- Сердечная недостаточность. Сердечная мышца утолщается, чтобы перекачивать кровь, преодолевая повышенное давление в сосудах. В конце концов, утолщенной мышце может быть труднее перекачивать кровь, достаточную для удовлетворения потребностей вашего организма, что может привести к сердечной недостаточности.
- Ослабленные и суженные кровеносные сосуды в почках. Это может помешать правильной работе этих органов.
- Утолщенные, суженные или разорванные кровеносные сосуды в глазах. Это может привести к потере зрения.
Метаболический синдром. Этот синдром представляет собой группу нарушений метаболизма вашего тела, включая увеличение окружности талии, высокий уровень триглицеридов, низкий уровень холестерина липопротеинов высокой плотности (ЛПВП) («хороший» холестерин), высокое кровяное давление и высокий уровень инсулина.
Если у вас высокое кровяное давление, у вас больше шансов иметь другие компоненты метаболического синдрома. Чем больше у вас компонентов, тем выше риск развития диабета, сердечных заболеваний или инсульта.
- Проблемы с памятью или пониманием. Неконтролируемое высокое кровяное давление также может повлиять на вашу способность думать, запоминать и учиться. Проблемы с памятью или пониманием концепций чаще встречаются у людей с высоким кровяным давлением.
08 января 2021 г.
Легочная артериальная гипертензия: история вопроса, патофизиология, этиология
Simonneau G, Robbins IM, Beghetti M, et al. Обновленная клиническая классификация легочной гипертензии. Джам Колл Кардиол . 2009, 30 июня, 54 (1 приложение): S43-54. [Медлайн].
Takatsuki S, Ivy DD. Актуальные проблемы детской легочной гипертензии. Semin Respir Crit Care Med . 2013 Октябрь 34 (5): 627-44. [Медлайн].
Humbert M, Morrell NW, Archer SL, Stenmark KR, MacLean MR, Lang IM, et al. Клеточная и молекулярная патобиология легочной артериальной гипертензии. Дж. Ам Кол Кардиол . 2004 16 июня. 43 (12 доп. S): 13С-24С.[Медлайн].
Simonneau G, Gatzoulis MA, Adatia I, Celermajer D, Denton C, Ghofrani A, et al. Обновленная клиническая классификация легочной гипертензии. Дж. Ам Кол Кардиол . 2013 24 декабря 62 (25 доп.): D34-41. [Медлайн].
Fernandes CJ, Jardim CV, Hovnanian A, Hoette S, Morinaga LK, Souza R. Шистосомоз и легочная гипертензия. Эксперт Рев Респир Мед . 2011 5 (5): 675-81. [Медлайн].
Lapa M, Dias B, Jardim C, Fernandes CJ, Dourado PM, Figueiredo M, et al.Сердечно-легочные проявления гепатоспленочного шистосомоза. Тираж . 2009 24 марта. 119 (11): 1518-23. [Медлайн].
Феррейра Р.С., Домингес А.Л., Бандейра А.П., Маркман Филью Б., Альбукерке Филью Е.С., Коррейаде де Араужо А.С. и др. Распространенность легочной гипертензии у пациентов с шистосомным фиброзом печени. Энн Троп Мед Паразитол . 2009 Март 103 (2): 129-43. [Медлайн].
McGoon MD, Benza RL, Escribano-Subias P, Jiang X, Miller DP, Peacock AJ, et al.Легочная артериальная гипертензия: эпидемиология и регистры. Дж. Ам Кол Кардиол . 2013 24 декабря. 62 (25 доп.): D51-9. [Медлайн].
Sitbon O, Lascoux-Combe C, Delfraissy JF, et al. Распространенность легочной артериальной гипертензии, связанной с ВИЧ, в нынешнюю эпоху антиретровирусной терапии. Am J Respir Crit Care Med . 2008 г. 1. 177 (1): 108-13. [Медлайн].
Speich R, Jenni R, Opravil M, Pfab M, Russi EW. Первичная легочная гипертензия при ВИЧ-инфекции. Сундук . 1991 ноябрь 100 (5): 1268-71. [Медлайн].
Battle RW, Davitt MA, Cooper SM, et al. Распространенность легочной гипертензии при ограниченной и диффузной склеродермии. Сундук . 1996 декабрь 110 (6): 1515-9. [Медлайн].
Frost AE, Badesch DB, Barst RJ, Benza RL, Elliott CG, Farber HW и др. Меняющаяся картина пациентов с легочной артериальной гипертензией в Соединенных Штатах: чем REVEAL отличается от исторических и современных регистров за пределами США. Сундук . 2011, январь, 139 (1): 128–37. [Медлайн].
Бенза Р.Л., Миллер Д.П., Барст Р.Дж., Бадеш Д.Б., Фрост А.Е., МакГун Мэриленд. Оценка долгосрочной выживаемости с момента постановки диагноза легочной артериальной гипертензии из реестра REVEAL. Сундук . 2012 Август 142 (2): 448-456. [Медлайн].
Sitbon O, Benza RL, Badesch DB, Barst RJ, Elliott CG, Gressin V и др. Проверка двух прогностических моделей выживаемости при легочной артериальной гипертензии. Eur Respir J . 2015 Июль 46 (1): 152-64. [Медлайн].
Маклафлин В. Управление легочной артериальной гипертензией и оптимизация вариантов лечения: прогноз легочной артериальной гипертензии. Ам Дж. Кардиол . 2013 16 апреля. 111 (8 Suppl): 10C-5C. [Медлайн].
Тонелли А.Р., Арелли В., Минай О.А., Ньюман Дж., Баир Н., Хереси Г.А. и др. Причины и обстоятельства смерти при легочной артериальной гипертензии. Am J Respir Crit Care Med .2013 г. 1. 188 (3): 365-9. [Медлайн].
D’Alonzo GE, Barst RJ, Ayres SM, Bergofsky EH, Brundage BH, Detre KM, et al. Выживаемость пациентов с первичной легочной гипертензией. Результаты национального проспективного реестра. Энн Интерн Мед. . 1991, 1 сентября. 115 (5): 343-9. [Медлайн].
Демерути Е.А., Мангинас А.Н., Атанассопулос Г.Д., Каратасакис Г.Т. Осложнения, приводящие к внезапной сердечной смерти при легочной артериальной гипертензии. Respir Care . 2013 июль 58 (7): 1246-54. [Медлайн].
Galiè N, Humbert M, Vachiery JL, et al. Руководство ESC / ERS по диагностике и лечению легочной гипертензии, 2015 г. Ред. Esp Cardiol (Engl Ed) . 2016 Февраль 69 (2): 177. [Медлайн].
Soon E, Treacy CM, Toshner MR, MacKenzie-Ross R, Manglam V, Busbridge M и др. Необъяснимый дефицит железа при идиопатической и наследственной легочной артериальной гипертензии. Грудь . 2011 Апрель 66 (4): 326-32. [Медлайн].
Arkles JS, Opotowsky AR, Ojeda J, Rogers F, Liu T, Prassana V и др. Форма доплеровской оболочки правого желудочка позволяет прогнозировать гемодинамику и функцию правых отделов сердца при легочной гипертензии. Am J Respir Crit Care Med . 2011 15 января. 183 (2): 268-76. [Медлайн].
Марон Б.А., Галье Н. Диагностика, лечение и клиническое ведение легочной артериальной гипертензии в современную эпоху: обзор. Джама Кардиол . 2016 г. 1. 1 (9): 1056-1065. [Медлайн].
Sitbon O, Humbert M, Jagot JL, et al. Вдыхаемый оксид азота в качестве скринингового агента для безопасного выявления лиц, отвечающих на пероральные блокаторы кальциевых каналов при первичной легочной гипертензии. Eur Respir J . 1998 12 августа (2): 265-70. [Медлайн].
Wiener RS, Ouellette DR, Diamond E, Fan VS, Maurer JR, Mularski RA и др. Официальное заявление Американского торакального общества / Американского колледжа грудных врачей: пятерка лучших в области легочной медицины для взрослых. Сундук . 2014 июнь 145 (6): 1383-1391. [Медлайн].
Ventetuolo CE, Klinger JR. Легочная артериальная гипертензия группы 1 ВОЗ: текущие и исследуемые методы лечения. Программа Cardiovasc Dis . 2012 сен-окт. 55 (2): 89-103. [Медлайн].
Taichman DB, Ornelas J, Chung L, Klinger JR, Lewis S, Mandel J, et al. Фармакологическая терапия легочной артериальной гипертензии у взрослых: руководство CHEST и отчет экспертной комиссии. Сундук .2014 Август 146 (2): 449-475. [Медлайн].
Johnson SR, Granton JT, Mehta S. Тромботическая артериопатия и антикоагуляция при легочной гипертензии. Сундук . 2006 Август 130 (2): 545-52. [Медлайн].
Johnson SR, Mehta S, Granton JT. Антикоагулянтная терапия при легочной артериальной гипертензии: качественный систематический обзор. Eur Respir J . 2006 28 ноября (5): 999-1004. [Медлайн].
Galiè N, Barberà JA, Frost AE, Ghofrani HA, Hoeper MM, McLaughlin VV, et al.Первоначальное использование амбрисентана и тадалафила при легочной артериальной гипертензии. N Engl J Med . 2015 27 августа. 373 (9): 834-44. [Медлайн].
Mathai SC, Girgis RE, Fisher MR и др. Добавление силденафила к монотерапии бозентаном при легочной артериальной гипертензии. Eur Respir J . 2007 марта, 29 (3): 469-75. [Медлайн].
Simonneau G, Rubin LJ, Galie N, et al. Добавление силденафила к длительной внутривенной терапии эпопростенолом у пациентов с легочной артериальной гипертензией: рандомизированное исследование. Энн Интерн Мед. . 2008 21 октября. 149 (8): 521-30. [Медлайн].
López-Meseguer M, Quezada CA, Ramon MA, Lázaro M, Dos L, Lara A, et al. Трансплантация легких и сердце-легкие при легочной артериальной гипертензии. PLoS One . 2017. 12 (11): e0187811. [Медлайн].
Mereles D, Ehlken N, Kreuscher S, Ghofrani S, Hoeper MM, Halank M, et al. Физические упражнения и дыхательная тренировка улучшают переносимость физических упражнений и качество жизни пациентов с тяжелой хронической легочной гипертензией. Тираж . 2006 г., 3 октября. 114 (14): 1482-9. [Медлайн].
Rich S, Kaufmann E, Levy PS. Влияние высоких доз блокаторов кальциевых каналов на выживаемость при первичной легочной гипертензии. N Engl J Med . 1992, 9 июля. 327 (2): 76-81. [Медлайн].
Sitbon O, Humbert M, Jaïs X и др. Долгосрочный ответ на блокаторы кальциевых каналов при идиопатической легочной артериальной гипертензии. Тираж . 2005 14 июня.111 (23): 3105-11. [Медлайн].
Барст Р.Дж., Рубин Л.Дж., Лонг В.А. и др. Сравнение непрерывного внутривенного введения эпопростенола (простациклина) с традиционной терапией первичной легочной гипертензии. Группа исследования первичной легочной гипертензии. N Engl J Med . 1996 г., 1. 334 (5): 296-302. [Медлайн].
Рубин Л.Дж., Мендоза Дж., Худ М. и др. Лечение первичной легочной гипертензии постоянным внутривенным введением простациклина (эпопростенола).Результаты рандомизированного исследования. Энн Интерн Мед. . 1990 г., 1. 112 (7): 485-91. [Медлайн].
Sitbon O, Humbert M, Nunes H, et al. Длительное внутривенное вливание эпопростенола при первичной легочной гипертензии: факторы прогноза и выживаемость. Дж. Ам Кол Кардиол . 2002 21 августа. 40 (4): 780-8. [Медлайн].
Aguilar RV, Farber HW. Эпопростенол (простациклин) терапия при ВИЧ-ассоциированной легочной гипертензии. Am J Respir Crit Care Med .2000 ноябрь 162 (5): 1846-50. [Медлайн].
Simonneau G, Barst RJ, Galie N, et al. Непрерывная подкожная инфузия трепростинила, аналога простациклина, пациентам с легочной артериальной гипертензией: двойное слепое рандомизированное плацебо-контролируемое исследование. Am J Respir Crit Care Med . 2002 15 марта. 165 (6): 800-4. [Медлайн].
Lang I, Gomez-Sanchez M, Kneussl M, et al. Эффективность длительной подкожной терапии трепростинилом натрия при легочной гипертензии. Сундук . 2006 июн 129 (6): 1636-43. [Медлайн].
Маклафлин В.В., Бенза Р.Л., Рубин Л.Дж. и др. Добавление ингаляционного трепростинила к пероральной терапии легочной артериальной гипертензии: рандомизированное контролируемое клиническое исследование. Дж. Ам Кол Кардиол . 2010 4 мая. 55 (18): 1915-22. [Медлайн].
Waxman A, Restrepo-Jaramillo R, Thenappan T, Ravichandran A, Engel P, Bajwa A, et al. Ингаляционный трепростинил при легочной гипертензии из-за интерстициальной болезни легких. N Engl J Med . 2021, 28 января. 384 (4): 325-334. [Медлайн].
Jing ZC, Parikh K, Pulido T., Jerjes-Sanchez C, White RJ, Allen R, et al. Эффективность и безопасность пероральной монотерапии трепростинилом для лечения легочной артериальной гипертензии: рандомизированное контролируемое исследование. Тираж . 2013 5 февраля. 127 (5): 624-33. [Медлайн].
Tapson VF, Torres F, Kermeen F, Keogh AM, Allen RP, Frantz RP и др. Пероральный трепростинил для лечения легочной артериальной гипертензии у пациентов на фоне терапии антагонистами рецепторов эндотелина и / или ингибиторами фосфодиэстеразы 5 типа (исследование FREEDOM-C): рандомизированное контролируемое исследование. Сундук . 2012 декабрь 142 (6): 1383-90. [Медлайн].
Tapson VF, Jing ZC, Xu KF, Pan L, Feldman J, Kiely DG, et al. Пероральный трепростинил для лечения легочной артериальной гипертензии у пациентов, получающих фоновую терапию антагонистами рецепторов эндотелина и ингибиторами фосфодиэстеразы 5 типа (исследование FREEDOM-C2): рандомизированное контролируемое исследование. Сундук . 2013 Сентябрь 144 (3): 952-8. [Медлайн].
Olschewski H, Simonneau G, Galie N, et al.Илопрост ингаляционный при тяжелой легочной гипертензии. N Engl J Med . 2002 г., 1. 347 (5): 322-9. [Медлайн].
Opitz CF, Wensel R, Winkler J, et al. Клиническая эффективность и выживаемость при терапии ингаляционным илопростом первой линии у пациентов с идиопатической легочной артериальной гипертензией. Eur Heart J . 2005 26 сентября (18): 1895-902. [Медлайн].
Ситбон О., Ченник Р., Чин К. М., Фрей А., Гейн С., Гали Н. и др. Селексипаг для лечения легочной артериальной гипертензии. N Engl J Med . 2015 24 декабря. 373 (26): 2522-33. [Медлайн].
Li HH, Hsu HH, Chang GJ, Chen IC, Ho WJ, Hsu PC и др. Простаноид EP4, агонист L-902,688, активирует PPARγ и ослабляет легочную артериальную гипертензию. Am J Physiol Lung Cell Mol Physiol . 2017 16 ноя. Ajplung.00245.2017. [Медлайн].
Фурукава А., Тамура Ю., Ивахори Х., Гото М., Охаши Н., Окабе Т. и др. Успешный переход с трепростинила на селексипаг у пациентов с тяжелой легочной артериальной гипертензией. BMC Пульм Мед . 2017 26 октября. 17 (1): 135. [Медлайн].
Хьюз Р.Дж., Джейс Х, Бондерман Д. и др. Эффективность бозентана при неоперабельной хронической тромбоэмболической легочной гипертензии: последующее исследование в течение 1 года. Eur Respir J . 2006 июл.28 (1): 138-43. [Медлайн].
Kenyon KW, Nappi JM. Бозентан для лечения легочной артериальной гипертензии. Энн Фармакотер . 2003 июл-авг. 37 (7-8): 1055-62. [Медлайн].
Рубин Л.Дж., Бадеш Д.Б., Барст Р.Дж. и др. Бозентан терапия легочной артериальной гипертензии. N Engl J Med . 2002 21 марта. 346 (12): 896-903. [Медлайн].
Шарма С., Кашур Т., Филипп Р. Вторичная легочная артериальная гипертензия: лечится блокадой рецепторов эндотелина. Tex Heart Inst J . 2005. 32 (3): 405-10. [Медлайн].
Galiè N, Olschewski H, Oudiz RJ, et al. Амбризентан для лечения легочной артериальной гипертензии: результаты рандомизированного, двойного слепого, плацебо-контролируемого, многоцентрового исследования эффективности (ARIES) 1 и 2 амбризентана при легочной артериальной гипертензии. Тираж . 10 июня 2008 г. 117 (23): 3010-9. [Медлайн].
Пулидо Т., Адзерихо И., Чанник Р.Н., Делькруа М., Галье Н., Гофрани Н.А. и др. Мацитентан, заболеваемость и смертность при легочной артериальной гипертензии. N Engl J Med . 2013 29 августа. 369 (9): 809-18. [Медлайн].
Стайлз С. СЕРАФИН: Мацитентан, новый антагонист рецепторов эндотелина, усиливает исходы ЛАГ. Медицинские новости Medscape. Доступно на http: //www.medscape.com / viewarticle / 810215. Доступ: 23 октября 2013 г.
Aypar E, Alehan D, Karagöz T, Aykan HH, Ertugrul İ. Клиническая эффективность и безопасность перехода с бозентана на мацитентан у детей и молодых людей с легочной артериальной гипертензией. Кардиол Янг . 2017 13 декабря. 1-6. [Медлайн].
Гали Н., Гофрани Х.А., Торбицки А. и др. Терапия силденафила цитратом при легочной артериальной гипертензии. N Engl J Med . 2005 17 ноя.353 (20): 2148-57. [Медлайн].
Ли А.Дж., Цзяо ТБ, Цанг МП. Силденафил при легочной гипертензии. Энн Фармакотер . 2005 Май. 39 (5): 869-84. [Медлайн].
Reichenberger F, Voswinckel R, Enke B и др. Длительное лечение силденафилом при хронической тромбоэмболической легочной гипертензии. Eur Respir J . 2007 30 ноября (5): 922-7. [Медлайн].
Singh TP, Rohit M, Grover A, Malhotra S, Vijayvergiya R.Рандомизированное плацебо-контролируемое двойное слепое перекрестное исследование для оценки эффективности пероральной терапии силденафилом при тяжелой гипертензии легочной артерии. Am Heart J . 2006 апр. 151 (4): 851.e1-5. [Медлайн].
Galie N, Brundage BH, Ghofrani HA, et al. Тадалафил терапия легочной артериальной гипертензии. Тираж . 2009, 9 июня. 119 (22): 2894-903. [Медлайн].
Jing ZC, Yu ZX, Shen JY и др. Варденафил при легочной артериальной гипертензии: рандомизированное двойное слепое плацебо-контролируемое исследование. Am J Respir Crit Care Med . 2011 г. 15 июня. 183 (12): 1723-9. [Медлайн].
Ghofrani HA, D’Armini AM, Grimminger F, Hoeper MM, Jansa P, Kim NH, et al. Риоцигуат для лечения хронической тромбоэмболической легочной гипертензии. N Engl J Med . 2013 25 июля. 369 (4): 319-29. [Медлайн].
Ghofrani HA, Galiè N, Grimminger F, Grünig E, Humbert M, Jing ZC и др. Риоцигуат для лечения легочной артериальной гипертензии. N Engl J Med . 2013 25 июля. 369 (4): 330-40. [Медлайн].
18,6G: Крайние уровни артериального давления
Хронически повышенное артериальное давление называется гипертонией, а хронически низкое артериальное давление — гипотонией.
Цели обучения
- Различать артериальную гипертензию и гипотонию
Ключевые моменты
- Гипертония, нездоровое повышение артериального давления, является основным фактором риска инсульта, инфаркта миокарда (сердечных приступов), сердечной недостаточности, аневризм артерий и заболеваний периферических артерий, а также причиной хронической болезни почек.
- Гипертония классифицируется как первичная или вторичная артериальная гипертензия. В большинстве случаев это первичная артериальная гипертензия, повышенное артериальное давление без установленной причины. Остальные 5–10% случаев (вторичная гипертензия) вызваны другими состояниями, поражающими органы или эндокринную систему.
- Изменения в диете и образе жизни могут улучшить контроль артериального давления и снизить риск связанных с ним осложнений со здоровьем, хотя медикаментозное лечение часто необходимо людям, для которых изменение образа жизни оказывается неэффективным или недостаточным.
- Гипотония — это аномально низкое кровяное давление, часто указывающее на краткосрочное состояние, которое не обязательно связано с болезнью, а скорее с измененным физиологическим состоянием.
- Для некоторых людей, которые занимаются спортом и находятся в отличной физической форме, низкое кровяное давление является признаком хорошего здоровья и физической формы.
- У многих людей низкое кровяное давление может вызывать головокружение и обмороки или указывать на серьезные сердечные, эндокринные или неврологические нарушения.
Ключевые термины
- гипертония : Высокое кровяное давление, клинически диагностированное при уровне выше 140/90 мм рт.
- гипотония : Низкое артериальное давление, клинически диагностированное при уровне ниже 100/60 мм рт.
У здоровых взрослых физиологическое артериальное давление должно находиться в диапазоне систолического 100–140 мм рт. Ст. И диастолического 60–90 мм рт. Ст. Артериальное давление выше этого значения классифицируется как гипертензия, а давление ниже — гипотензия, и то и другое считается медицинским состоянием.
Гипертония
Гипертония или высокое кровяное давление, иногда называемое артериальной гипертензией, — это хроническое заболевание, при котором артериальное давление в артериях повышается выше 140/90 мм рт.
Артериальное кровяное давление в течение сердечного цикла : График, показывающий изменения кровяного давления во время одного цикла сокращения-расслабления сердца.
Гипертония классифицируется как первичная (эссенциальная) гипертензия или вторичная гипертензия; около 90–95% случаев классифицируются как «первичная гипертензия», что означает высокое кровяное давление без очевидной медицинской причины. Остальные 5–10% случаев (вторичная гипертензия) вызваны другими состояниями, поражающими почки, артерии, сердце или эндокринную систему.
Гипертония является основным фактором риска инсульта, инфаркта миокарда (сердечных приступов), сердечной недостаточности, аневризм артерий (например, аневризмы аорты), заболевания периферических артерий и причиной хронической болезни почек. Даже умеренное повышение артериального давления связано с сокращением продолжительности жизни. Изменения в питании и образе жизни могут улучшить контроль артериального давления и снизить риск связанных со здоровьем осложнений, хотя медикаментозное лечение часто необходимо людям, для которых изменение образа жизни оказывается неэффективным или недостаточным.
Гипотония
Гипотония — это заболевание, при котором артериальное давление в артериях снижается ниже 100/60 мм рт. Гипотонию лучше всего понимать как физиологическое состояние, а не болезнь, и часто она связана с шоком, хотя и не обязательно свидетельствует о нем. Однако артериальное давление считается слишком низким только при наличии заметных симптомов.
Для некоторых людей, которые занимаются спортом и находятся в отличной физической форме, гипотония является признаком хорошего здоровья и физической формы.У многих людей низкое кровяное давление может вызывать головокружение и обморок или указывать на серьезные сердечные, эндокринные или неврологические нарушения. Сильно низкое кровяное давление может лишить мозг и другие жизненно важные органы кислорода и питательных веществ, что приведет к опасному для жизни состоянию, называемому шоком.
ЛИЦЕНЗИИ И АТРИБУЦИИ
CC ЛИЦЕНЗИОННЫЙ КОНТЕНТ, ПРЕДЫДУЩИЙ РАЗДЕЛ
- Курирование и проверка. Автор : Boundless.com. Предоставлено : Без границ.com. Лицензия : CC BY-SA: Attribution-ShareAlike
CC ЛИЦЕНЗИОННОЕ СОДЕРЖАНИЕ, СПЕЦИАЛЬНАЯ АТРИБУЦИЯ
- системного кровообращения. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/systemic_circulation . Лицензия : CC BY-SA: Attribution-ShareAlike
- Физиология человека / Гомеостаз. Источник : Викиучебники. Расположен по адресу : en.wikibooks.org/wiki/Human_Physiology/Homeostasis%23Cardiovascular_System . Лицензия : CC BY-SA: Attribution-ShareAlike
- Артериальное давление. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Blood_pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- Сердечно-сосудистая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Cardiovascular_system%23Human_cardiovascular_system . Лицензия : CC BY-SA: Attribution-ShareAlike
- кровеносная система. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/circulatory_system . Лицензия : CC BY-SA: Attribution-ShareAlike
- артериальное давление. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/blood_pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Адрес: : commons.wikimedia.org/wiki/Fi…_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы.14 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- норадреналин. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/norepinephrine . Лицензия : CC BY-SA: Attribution-ShareAlike
- парасимпатический. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/parasympathetic . Лицензия : CC BY-SA: Attribution-ShareAlike
- отзывчивый. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/sympathetic . Лицензия : CC BY-SA: Attribution-ShareAlike
- барорецептор. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/baroreceptor . Лицензия : CC BY-SA: Attribution-ShareAlike
- вегетативная нервная система. Источник : Викисловарь. Адрес: : en.wiktionary.org/wiki/autonomic_nervous_system . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Адрес: : commons.wikimedia.org/wiki/Fi…_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы. 15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Физиология человека / Сердечно-сосудистая система. Источник : Викиучебники. Расположен по адресу : en.wikibooks.org/wiki/Human_P…l_of_Heartbeat . Лицензия : CC BY-SA: Attribution-ShareAlike
- Сосудорасширяющее средство. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Vasodilator . Лицензия : CC BY-SA: Attribution-ShareAlike
- Артериальное давление. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Blood_pressure%23Physiology . Лицензия : CC BY-SA: Attribution-ShareAlike
- Сосудосуживающее средство. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Vasoconstrictor . Лицензия : CC BY-SA: Attribution-ShareAlike
- расширение сосудов. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/vasodilation . Лицензия : CC BY-SA: Attribution-ShareAlike
- сужение сосудов. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/vasoconstriction . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Расположен по адресу : commons.wikimedia.org/wiki/File:Circulatory_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы. 15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Микрососуд. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Microvessel.jpg . Лицензия : CC BY: Attribution
- Артериальное давление. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Blood_pressure%23Physiology . Лицензия : CC BY-SA: Attribution-ShareAlike
- Ренин-ангиотензиновая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Renin-angiotensin_system . Лицензия : CC BY-SA: Attribution-ShareAlike
- юкстагломерулярных клеток. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/juxtaglomerular%20cells . Лицензия : CC BY-SA: Attribution-ShareAlike
- альдостерон. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/aldosterone . Лицензия : CC BY-SA: Attribution-ShareAlike
- Кора надпочечников. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/adrenal_cortex . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Расположен по адресу : commons.wikimedia.org/wiki/File:Circulatory_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы. 15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Микрососуд. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Microvessel.jpg . Лицензия : CC BY: Attribution
- Ренин-ангиотензин-альдостероновая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Re…one_system.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Артериальное давление. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Blood_pressure%23Measurement . Лицензия : CC BY-SA: Attribution-ShareAlike
- тонометр. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/sphygmomanometer . Лицензия : CC BY-SA: Attribution-ShareAlike
- пальпация. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/palpation . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Расположен по адресу : commons.wikimedia.org/wiki/File:Circulatory_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы.15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Микрососуд. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Microvessel.jpg . Лицензия : CC BY: Attribution
- Ренин-ангиотензин-альдостероновая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Re…one_system.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- SinusRhythmLabels.svg. Источник : Википедия. Расположен по адресу : commons.wikimedia.org/wiki/F…ythmLabels.svg . Лицензия : Общественное достояние: неизвестно Авторские права
- Сфигмоманометр. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Sp…omanometer.jpg . Лицензия : CC BY-SA: Attribution-ShareAlike
- Знаки жизнедеятельности. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Vital_s…Blood_pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- Pulse. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Pulse . Лицензия : CC BY-SA: Attribution-ShareAlike
- плечевая артерия. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/brachial%20artery . Лицензия : CC BY-SA: Attribution-ShareAlike
- подколенная артерия. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/popliteal%20artery . Лицензия : CC BY-SA: Attribution-ShareAlike
- частота пульса. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/pulse%20rate . Лицензия : CC BY-SA: Attribution-ShareAlike
- пульс. Источник : Викисловарь. Адрес: : en.wiktionary.org/wiki/heart_rate . Лицензия : CC BY-SA: Attribution-ShareAlike
- сонная артерия. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/carotid_artery . Лицензия : CC BY-SA: Attribution-ShareAlike
- лучевая артерия. Источник : Викисловарь. Находится по адресу : en.wiktionary.org/wiki/radial_artery . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Расположен по адресу : commons.wikimedia.org/wiki/File:Circulatory_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы.15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Микрососуд. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Microvessel.jpg . Лицензия : CC BY: Attribution
- Ренин-ангиотензин-альдостероновая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Re…one_system.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- SinusRhythmLabels.svg. Источник : Википедия. Расположен по адресу : commons.wikimedia.org/wiki/F…ythmLabels.svg . Лицензия : Общественное достояние: неизвестно Авторские права
- Сфигмоманометр. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Sp…omanometer.jpg . Лицензия : CC BY-SA: Attribution-ShareAlike
- Оценка пульса. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Pu…evaluation.JPG . Лицензия : CC BY-SA: Attribution-ShareAlike
- систолическое артериальное давление. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/systolic_blood_pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- Знаки жизнедеятельности. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Vital_signs%23Blood_pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- пульсовое давление. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/pulse%20pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- диастолическое артериальное давление. Источник : Викисловарь. Расположен по адресу : en.wiktionary.org/wiki/diasto…blood_pressure . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Расположен по адресу : commons.wikimedia.org/wiki/File:Circulatory_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы. 15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Микрососуд. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Microvessel.jpg . Лицензия : CC BY: Attribution
- Ренин-ангиотензин-альдостероновая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Renin-angiotensin-aldosterone_system.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- SinusRhythmLabels.svg. Источник : Википедия. Расположен по адресу : commons.wikimedia.org/wiki/File:SinusRhythmLabels.svg . Лицензия : Общественное достояние: неизвестно Авторские права
- Сфигмоманометр. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Sp…omanometer.jpg . Лицензия : CC BY-SA: Attribution-ShareAlike
- Оценка пульса. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Pu…evaluation.JPG . Лицензия : CC BY-SA: Attribution-ShareAlike
- Гипертония 1 степени. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Gr…pertension.jpg . Лицензия : CC BY-SA: Attribution-ShareAlike
- Инфаркт миокарда (сердечные приступы). Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/myocard…art%20attacks) . Лицензия : CC BY-SA: Attribution-ShareAlike
- Гипотония. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Hypotension . Лицензия : CC BY-SA: Attribution-ShareAlike
- Гипертония. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/Hypertension . Лицензия : CC BY-SA: Attribution-ShareAlike
- первичная (эссенциальная) артериальная гипертензия. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/primary…20hypertension . Лицензия : CC BY-SA: Attribution-ShareAlike
- вторичная гипертензия. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/secondary%20hypertension . Лицензия : CC BY-SA: Attribution-ShareAlike
- Система кровообращения en. Источник : Викимедиа. Расположен по адресу : commons.wikimedia.org/wiki/File:Circulatory_System_en.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- Колледж OpenStax, Гомеостатическая регуляция сосудистой системы.15 января 2014 г. Предоставлено : OpenStax CNX. Расположен по адресу : http://cnx.org/content/m46603/latest/ . Лицензия : CC BY: Attribution
- Микрососуд. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Microvessel.jpg . Лицензия : CC BY: Attribution
- Ренин-ангиотензин-альдостероновая система. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Renin-angiotensin-aldosterone_system.png . Лицензия : CC BY-SA: Attribution-ShareAlike
- SinusRhythmLabels.svg. Источник : Википедия. Расположен по адресу : commons.wikimedia.org/wiki/File:SinusRhythmLabels.svg . Лицензия : Общественное достояние: неизвестно Авторские права
- Сфигмоманометр. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Sphygmomanometer.jpg . Лицензия : CC BY-SA: Attribution-ShareAlike
- Оценка пульса. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Pu…evaluation.JPG . Лицензия : CC BY-SA: Attribution-ShareAlike
- Гипертония 1 степени. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Gr…pertension.jpg . Лицензия : CC BY-SA: Attribution-ShareAlike
- Кривая артериального давления. Источник : Википедия. Расположен по адресу : en.Wikipedia.org/wiki/File:Ar…sure-curve.svg . Лицензия : CC BY-SA: Attribution-ShareAlike
Типы гипертонии — Центр гипертонии
Существует два основных типа гипертонии.Для 95 процентов людей с высоким кровяным давлением причина гипертонии неизвестна — это называется эссенциальной, или первичной, гипертонией. Когда причина может быть найдена, состояние называется вторичной гипертензией.
- Эссенциальная гипертензия. Этот тип гипертонии диагностируется после того, как врач замечает высокое кровяное давление во время трех или более посещений и устраняет все другие причины гипертонии. Обычно у людей с гипертонической болезнью симптомы отсутствуют, но могут наблюдаться частые головные боли, усталость, головокружение или кровотечение из носа.Хотя причина неизвестна, исследователи знают, что ожирение, курение, алкоголь, диета и наследственность — все это играет роль в эссенциальной гипертензии.
- Вторичная гипертензия. Наиболее частой причиной вторичной гипертензии является нарушение работы артерий, кровоснабжающих почки. Другие причины включают обструкцию дыхательных путей во время сна, заболевания и опухоли надпочечников, гормональные нарушения, заболевания щитовидной железы и слишком много соли или алкоголя в рационе. Лекарства могут вызывать вторичную гипертензию, в том числе лекарства, отпускаемые без рецепта, такие как ибупрофен (Мотрин, Адвил и другие) и псевдоэфедрин (Африн, Судафед и другие).Хорошая новость заключается в том, что если причина обнаружена, гипертонию часто можно контролировать.
Дополнительные типы гипертонии: изолированная систолическая, злокачественная и резистентная
Изолированная систолическая гипертензия, злокачественная гипертензия и резистентная гипертензия — все признанные типы гипертонии со специфическими диагностическими критериями.
- Изолированная систолическая гипертензия. Артериальное давление записывается двумя числами: верхнее или первое число — это систолическое давление, то есть давление, оказываемое во время сердцебиения; нижнее или второе число — это диастолическое давление, то есть давление, при котором сердце отдыхает между ударами.Нормальное кровяное давление считается ниже 120/80. При изолированной систолической гипертензии систолическое давление поднимается выше 140, а нижнее значение остается около нормального диапазона, ниже 90. Этот тип гипертонии чаще всего встречается у людей старше 65 лет и вызван потерей эластичности артерий. . Систолическое давление намного важнее диастолического, когда речь идет о риске сердечно-сосудистых заболеваний для пожилых людей.
- Злокачественная гипертензия. Этот тип гипертонии встречается только у 1 процента людей с гипертонией. Это чаще встречается у молодых людей, афроамериканских мужчин и женщин, страдающих токсемией во время беременности. Злокачественная гипертензия возникает, когда кровяное давление повышается очень быстро. Если ваше диастолическое давление превышает 130, у вас может быть злокачественная гипертензия. Это неотложная медицинская помощь, и ее следует лечить в больнице. Симптомы включают онемение рук и ног, помутнение зрения, спутанность сознания, боль в груди и головную боль.
- Резистентная гипертензия. Если ваш врач прописал три разных типа гипотензивных препаратов, а ваше кровяное давление все еще слишком высокое, возможно, у вас резистентная гипертензия. Резистентная гипертензия может возникать в 20–30% случаев повышенного артериального давления. Резистентная гипертензия может иметь генетический компонент и чаще встречается у людей старшего возраста, страдающих ожирением, женщин, афроамериканцев или имеющих какое-либо заболевание, такое как диабет или заболевание почек.
Описательные термины по гипертонии
Гипертония белого халата и лабильная гипертензия — это термины, которые использовались как синонимы для описания типов гипертонии, которые приходят и уходят.Эти формы могут указывать на более высокий риск развития гипертонии или могут быть просто нормальным ответом. Термин «лабильное» означает артериальное давление, которое меняется со временем — довольно частое явление почти для всех.
Термин «гипертония белого халата» происходит от хорошо изученного феномена, заключающегося в том, что пациенты могут иметь высокое кровяное давление при приеме в кабинете врача или в клинике, но нормальное кровяное давление при приеме дома. Исследования показывают, что этот тип высокого кровяного давления может поражать до 30 процентов населения.Поскольку артериальное давление может варьироваться, Американская кардиологическая ассоциация рекомендует задокументировать артериальное давление не менее трех раз, чтобы точно диагностировать гипертонию. Другой вариант — повторить измерения высокого кровяного давления через 5–10 минут.
Хотя от высокого кровяного давления страдают около 73 миллионов взрослых американцев, большая часть гипертонии поддается лечению. Регулярно посещайте врача и убедитесь, что вы знаете свое кровяное давление — после этого врач сможет выяснить, какой у вас тип гипертонии.
Артериальная гипертензия — Википедия
Медицина> Заболевания сердечно-сосудистой системы> Артериальная гипертензия
Артериальная гипертензия , или высокое кровяное давление — это заболевание, при котором кровяное давление постоянно повышается выше (в настоящее время) 140/90 мм рт. Ст. Стойкая гипертензия является одним из факторов риска инсультов и сердечных приступов, а также основной причиной почечной недостаточности.
Уровень артериального давления, считающийся опасным, был снижен за годы эпидемиологических исследований.Широко цитируемая и важная серия таких исследований — это Фрамингемское исследование сердца [?], Проведенное в американском городе Фрамингем, штат Массачусетс [?]. Результаты Фрамингема и аналогичных работ в Басселтоне, Западная Австралия, нашли широкое применение. В той степени, в которой люди похожи, это кажется разумным, но известно, что существуют генетические вариации в наиболее эффективных лекарствах для определенных подгрупп населения.
Легкую гипертензию обычно лечат диетой, упражнениями и улучшением физической формы.Было продемонстрировано, что диета, богатая фруктами и овощами и обезжиренными молочными продуктами с низким содержанием жира и натрия, так называемая диета DASH [?], Снижает артериальное давление у людей с гипертонией. У некоторых людей натрий, поваренная соль могут быть причиной гипертонии. Употребление в пищу продуктов с низким содержанием соли и без соли снижает артериальное давление у 1/3 людей. Регулярные легкие сердечно-сосудистые упражнения улучшают кровообращение и кровоток, а также могут помочь снизить кровяное давление. Гипертонию часто путают с психическим напряжением, стрессом и тревогой.Хотя хроническое беспокойство связано с плохими результатами у людей с гипертонией, оно само по себе не является его причиной. Кроме того, релаксационная терапия [?] И биологическая обратная связь [?] Почти ничего не делают для контроля артериального давления.
Есть много лекарств от гипертонии. В исследовании ALLHAT гидрохлоротиазид [?] Был признан наиболее эффективным антигипертензивным препаратом с точки зрения снижения риска сердечных приступов и инсультов. Было обнаружено, что ингибиторы АПФ [?] И блокаторы кальциевых каналов [?] Не влияют на эти результаты.Результаты у пациентов, получавших альфа-блокаторы, но не диуретики, были определенно менее хорошими (сердечная недостаточность была более вероятной), и эта часть исследования была прекращена досрочно.
 .рт. ст., а в период криза клинически выражены нарушения в так называемых органах-мишенях гипертонии – сердца (инфаркты миокарда, сердечная недостаточность), мозга (различные нарушения мозгового кровообращения, как последствия инсультов и развития атеросклероза сосудов), сосудистые нарушения глазного дна и почек с нарушением фильтрационной функции и др.
.рт. ст., а в период криза клинически выражены нарушения в так называемых органах-мишенях гипертонии – сердца (инфаркты миокарда, сердечная недостаточность), мозга (различные нарушения мозгового кровообращения, как последствия инсультов и развития атеросклероза сосудов), сосудистые нарушения глазного дна и почек с нарушением фильтрационной функции и др. По колебаниям стрелки тонометра в момент появления пульсации (систолическое АД – большая цифра) и исчезновения пульсации (диастолическое АД – меньшая цифра) определяем величину артериального давления.
По колебаниям стрелки тонометра в момент появления пульсации (систолическое АД – большая цифра) и исчезновения пульсации (диастолическое АД – меньшая цифра) определяем величину артериального давления.