где находится, строение, зоны иннервации и функции
Содержание статьи:
Седалищный нерв – самый крупный пучок периферической нервной системы. Симптоматика заболеваний напрямую зависит от его расположения. Людям, у которых имеется предрасположенность к периодическим обострениям, желательно иметь полное представление о том, где находится нерв, почему он воспаляется и чего следует ожидать, если не заниматься его лечением.
Анатомия седалищного нерва человека
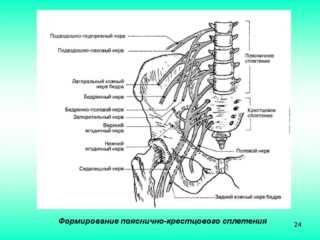 Крестцовое сплетение – важнейший элемент периферической нервной системы. Задействованы 4 нижних позвоночных корешка и 2 поясничных. Пучки, которые отходят из этих отделов, объединяются в один общий. Этим объясняются боли в поясничной области, если начинается ущемление или воспаление. Длинные ветви образуют несколько важных нервов:
Крестцовое сплетение – важнейший элемент периферической нервной системы. Задействованы 4 нижних позвоночных корешка и 2 поясничных. Пучки, которые отходят из этих отделов, объединяются в один общий. Этим объясняются боли в поясничной области, если начинается ущемление или воспаление. Длинные ветви образуют несколько важных нервов:
- седалищный;
- большеберцовый;
- кожный;
- малоберцовый;
- подошвенный.
Крестцовый отдел отвечает за чувствительность и работу практически всех органов, находящихся в малом тазу, а также нижних конечностей. Воспалительные процессы, проходящие в нервном пучке, сказываются на двигательной активности, выделительной и половой функции. Основной симптом поражения седалищного нерва – сильная боль.
Анатомия седалищного нерва не сложная: это множественные нейроны, покрытые миелиновой оболочкой. Важность данного объекта в организме подчеркивает наличие дополнительных оболочек из соединительной ткани, которые защищают нервное волокно от механических повреждений, вибраций, колебаний температуры снаружи.
Формирование нервной ткани начинается в эмбриональном периоде. К концу второго месяца внутриутробного развития седалищный нерв уже функционирует у плода и занимает то же положение, что и у взрослого человека. Размер человеческого зародыша при этом не превышает 2 см в длину.
Строение нервного волокна
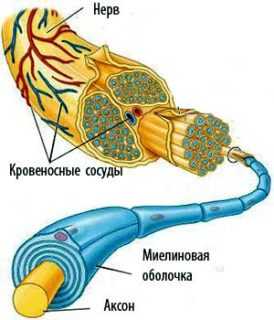
Кроме миелина седалищный нерв имеет тройную оболочку из соединительной ткани:
- внешний слой – эпиневрий – самый плотный;
- средний – периневрий – обеспечивает питание тканей через находящиеся в нем крупные сосуды, имеет рыхлую консистенцию и является чем-то вроде подушки между нервным волокном и внешней соединительной тканью;
- внутренний слой – эндоневрий – насыщен капиллярами, которые доставляют питательные вещества к нервным волокнам.
В зависимости от состояния сосудов в данной области, их расположения, вязкости крови, подвижности крестцового и поясничного отделов, зависит здоровье человека. Нарушения – механические, гормональные – способны повлиять на работу самого крупного нервного пучка в теле человека.
Люди, которые хотя бы один раз чувствовали, как болит седалищный нерв, никогда не забудут этого ощущения. Для примера: если уколоть палец на руке, человек чувствует острую сильную боль — организм реагирует на повреждение маленького нервного волокна. Что говорить, если воспаляется седалищная ветвь, толщина которой достигает 1 см у взрослого человека.
Расположение седалищного нерва
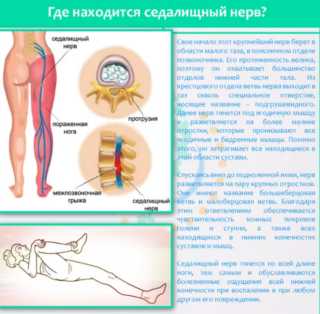 Располагается седалищный нерв глубоко — под несколькими слоями мышц. Выходя из области малого таза от пояснично-крестцового отдела, спускается вниз. До подколенной ямки нерв представляет собой единый туннель. Далее разветвляется на две части — малоберцовый и большеберцовый нервы. Ответвления проникают в суставы и мышцы, обеспечивая человеку возможность контролировать свои движения и координировать их.
Располагается седалищный нерв глубоко — под несколькими слоями мышц. Выходя из области малого таза от пояснично-крестцового отдела, спускается вниз. До подколенной ямки нерв представляет собой единый туннель. Далее разветвляется на две части — малоберцовый и большеберцовый нервы. Ответвления проникают в суставы и мышцы, обеспечивая человеку возможность контролировать свои движения и координировать их.
По задней поверхности бедра седалищный нерв проходит по его средней линии. Отсюда жгучие ощущения, которые распространяются на всю заднюю часть ноги.
Большеберцовая ветвь обеспечивает чувствительность голени – ее задней части. При воспалении данного участка у человека может болеть кожа стопы и пальцев, поражается голеностопный и коленный суставы.
Малоберцовый нерв, который в свою очередь делится на глубокий и поверхностный, отвечают за внешнюю сторону стопы и голени. Ощущения, которые испытывает человек с воспалительным процессом, бывают:
- колющие;
- режущие;
- жгучие (чаще всего).
Может наблюдаться онемение и присутствовать чувство ползания мурашек в том месте, где нерв наиболее поврежден. С началом выздоровления площадь болевых ощущений постепенно уменьшается. Под конец может болеть в одной точке, которая находится в поясничной, крестцовой области, а также по ходу самого нерва.
Мышцы, которые окружают седалищный нерв
 Выходя из места своего образования, седалищный нерв проходит через грушевидную мышцу, далее через седалищное отверстие. Его покрывает большая ягодичная мышца и далее нерв проходит под мускулатурой задней поверхности бедра до самого коленного сустава.
Выходя из места своего образования, седалищный нерв проходит через грушевидную мышцу, далее через седалищное отверстие. Его покрывает большая ягодичная мышца и далее нерв проходит под мускулатурой задней поверхности бедра до самого коленного сустава.У некоторых людей седалищный нерв делится на две части не в области подколенной ямки, а гораздо выше – в бедре или малом тазу, что также считается нормой, так как нервная ткань контролирует те же области, что и при обычном разделении. Такое строение можно выявить при аппаратном обследовании. Большеберцовый пучок окружен икроножной и подколенной мышцами.
Малоберцовый отрезок в области колена практически не защищен. Здесь он покрыт только кожей. Разветвляясь, он пускает отростки в коленный сустав. Далее он спускается ниже и погружается в мышечную ткань, разветвляясь на глубинный и поверхностный нерв.
Мышцы и область, где находится седалищный нерв у человека, активно снабжаются кровью. Венозный отток обеспечивает нижняя ягодичная вена. Венозные капилляры собирают продукты жизнедеятельности нервных клеток и несут их на очистку в печень через подвздошную вену.
Какие области контролирует
Область, которая иннервируется крестцовым отделом, обширна, поэтому острое воспаление способно нарушить следующие функции организма:
- Работу запирательной, грушевидной, ягодичной и квадратной мышцы. Если у человека нарушается дефекация и он не способен контролировать испражнение, значит, затронута мышца-держатель заднего прохода.
- Походка может нарушаться из-за нарушения иннервации тазобедренного сустава – его капсулы.
- Мышцы промежности становятся ригидными. У мужчин временно наступает потеря эрекции, болит или жжет кожа на половом члене. У женщин наблюдается потеря чувствительности клитора и малых половых губ. К проблемам дефекации присоединяется недержание мочи, что говорит о поражении уретры.
- При повреждении нервного волокна механическим путем, например, неправильно сделанной инъекцией, может временно наступить онемение стопы или икроножных мышц.
При сдавливании нерва мышцами наступает потеря функций конечностей от ягодицы до стопы.
Воздействие седалищного нерва на тазобедренный сустав
 Если защемление происходит в области тазобедренного сустава, пациент испытывает боль в тазу. Характерной чертой является начало болей, которые находятся в правой или левой части скелета, после чего ощущения постепенно спускаются ниже.
Если защемление происходит в области тазобедренного сустава, пациент испытывает боль в тазу. Характерной чертой является начало болей, которые находятся в правой или левой части скелета, после чего ощущения постепенно спускаются ниже.
На защемление влияют такие факторы:
- остеохондроз и искривление позвоночника, которое приводит к неправильному положению ТБС;
- травмы – при аварии или спортивные с повреждением костей и смещением тканей;
- новообразования – доброкачественные или злокачественные, которые вызывают туннельный синдром.
Врачи проводят операцию, если ткани повреждены и задет седалищный нерв. Возможно консервативное лечение – восстановление кровообращения и двигательной активности.
Защемление седалищного нерва в коленном суставе
Защемление нерва в коленном суставе редко бывает спонтанным. Оно свидетельствует о наличии патологии и требует лечения. При воспалении:
- появляется боль;
- конечность утрачивает подвижность;
- атрофируются мышцы из-за нарушения проводимости нервных волокон.
Если одновременно болит тазобедренный и коленный сустав, врачи предполагают защемление седалищного нерва. Характерным симптомом является нервный тик – непроизвольное сокращение мышц.
Разновидности боли при поражении отделов периферической нервной системы
 При поражении седалищного нерва может возникать два типа боли:
При поражении седалищного нерва может возникать два типа боли:
- трункальная;
- дизестезическая.
Дизестезическая невропатическая боль описывается пациентами как поверхностная. Ощущения как после ожога, зуда, воздействия электрического тока. В процесс вовлечены С-волокна. Они отвечают за состояние кожи и подкожной клетчатки. Бывает двух видов:
- стимулозависимая – спонтанная;
- стимулонезависимая – спровоцированная (есть первичная и вторичная).
Трункальная боль – глубокая. Возникает ощущение ломки, прострелов, мышечной боли. Характерна для компрессионного повреждения позвоночных корешков, например, при остеохондрозе или травме. В процессе участвуют Ad-волокна.
Чаще всего наблюдается смешанное поражение нервных волокон, поэтому пациенты испытывают несколько видов болезненных ощущений.
Схожие симптомы
Анатомически воспаление нерва легко можно спутать с почечной коликой, так как боль начинается в поясничном отделе в том и в другом случаях. Разница заключается в том, что при почечной колике боль не отдает в ногу до самой стопы, а заканчивается в области таза или паха.
У женщин, которые страдают от эндометриоза матки, наблюдаются похожие симптомы, но болезненные ощущения также локализуются в пояснично-паховой области. При ишиасе боль бывает с одной стороны, очень редко – с двух. Для эндометриоза характерны боли, которые распространяются в обе стороны таза.
При повышенных нагрузках возникает боль в пояснице, которая может доходить до подколенной впадины. При этом болезненные ощущения не совпадают с теми, которые наблюдаются при ишиасе. Тесты, проведенные доктором, не подтверждают диагноз.
При выполнении упражнений на растяжку на задней поверхности бедра возникают ощущения жжения и неполной подвижности. Такие симптомы характерны на утро после тренировки. При этом человек постепенно расхаживается и вскоре боль исчезает. В положении лежа человек может вообще не чувствовать проблемы. При ишиасе пациенту трудно найти удобное положение, а сон наступает только после дозы снотворного или обезболивающего.
Как отличить воспаление седалищного нерва от других заболеваний
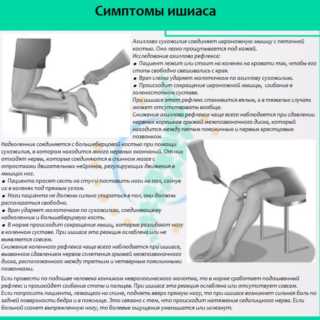 Чтобы отличить ишиас (защемление седалищного нерва) от схожих по симптомам патологий, врач проводит тесты:
Чтобы отличить ишиас (защемление седалищного нерва) от схожих по симптомам патологий, врач проводит тесты:
- Отсутствие реакции сухожилия, которое соединяет пяточную кость с икроножной мышцей. Реакция бывает вялой.
- Коленный рефлекс отсутствует или проявляется слабо, если причина ишиаса – повреждение позвоночника.
- Если провести по стопе любым предметом, возникнет рефлекс – стопа начнет сгибаться. При ишиасе такого ответа не наблюдается – стопа остается неподвижной.
- В положении лежа пациент поднимает прямую ногу вверх под прямым углом. Если задняя поверхность бедра начинает болеть, то это первый признак воспаления седалищного нерва. Также ногу пациенту поднимает врач, болевой синдром возникает при ишиасе.
- Иногда при поднятии одной ноги боль начинается во второй конечности. Такой признак свидетельствует о повреждении позвоночника – опухоли, грыжи, остеохондроза.
Более точно определяют заболевание при помощи диагностических аппаратов – УЗИ, МРТ, КТ, рентгена, исследования методом электронейромиографии.
Ультразвук и магнитно-резонансная томография позволяют увидеть состояние мягких тканей, расположенных над седалищным нервом: нет ли сдавливания отечными тканями нервного пучка. Рентген показывает состояние скелета и позвоночных дисков, с его помощью определяют место ущемления, которое анатомически может оказаться в тазу, крестце, пояснице или коленном суставе.
У беременных женщин на поздних сроках при переносе центра тяжести могут возникать обострения седалищного нерва, что считается временным состоянием. После родов кости возвращаются в обычное положение и симптомы проходят.
Знание анатомии седалищного нерва и симптомов ишиаса помогает в постановке диагноза. Пациент может описать характер боли и точную локализацию, что поможет врачу сделать правильные выводы и назначить лечение.
nogostop.ru
Седалищный нерв расположение рисунок
Вконтакте
Одноклассники
Мы постоянно находимся в движении – работаем, ходим за покупками, гуляем, готовим еду, убираем квартиру. Это настолько обыденно для нас, что мало кто задумывается – какие процессы отвечают за все наши движения?
Почему после рабочего дня, что был проведен в неудобном офисном кресле, ноет поясница, почему появляется тяжесть в ногах после прогулок по бутикам?
Из чего состоит седалищный нерв? В поясничной части, в области малого таза, у человека располагается наиболее длинный и толстый нерв – седалищный.
Состоит он из связки нервных окончаний, которые расположены в эндоневрии – некой вспомогательной оболочке, включающей в себя сеть капилляров.
Далее проходит следующий слой – периневрий, он включает в себя большие кровеносные сосуды. Они окружены слоем соединительной ткани, что служит защитой для седалищного нерва от внешних факторов.
Есть еще третий слой – внешний. Называется он эпиневрий, а представляет собой толстую оболочку, состоящую из соединительной ткани.
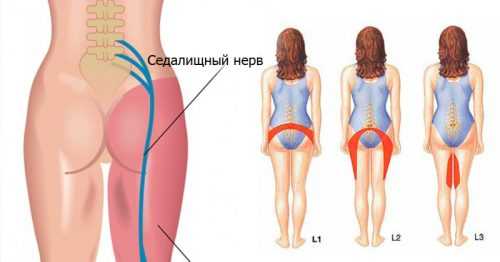
Где проходит у человека седалищный нерв? Начало он берет у нервного крестцового сплетения, проходящего через заднюю поверхность бедра под ягодичными мускулами, и протягивается до подколенной ямки. Протяженность этого нервного волокна очень большая.
Чтобы наглядно увидеть, где расположен седалищный нерв у человека, можно рассмотреть рисунок, на котором показана схема расположения седалищного нерва:
В начале ветвь нервного сплетения тянется сквозь подгрушевидное отверстие в тазу, затем она проходит под большой ягодичной мышцей. Потом опускается ниже, распадается на много маленьких разветвлений, которые иннервируют мускулы ягодиц и бедер.
Седалищный нерв иннервирует находящиеся рядом суставы. Спускаясь вниз, он доходит до подколенной ямки, где расходится на две ветви: больше- и малоберцовую. Сплетение данных волокон влияет на чувствительность мышц, суставов и кожи стопы и голени.
Помимо малоберцовой и большеберцовой ветвей, от седалищного нерва также расходятся:
Мышечные ветви, которые разветвляются в следующих мышцах: внутренней запирательной, верхней близнецовой, нижней близнецовой, квадратной мышце бедра. Суставные ветви расходятся от больше- и малоберцовой частей к коленному суставу.
Расположен седалищный нерв достаточно глубоко в теле человека. Он скрыт в толще мышц, поэтому нанести ему внешние повреждения не так уж просто, но возможно. Причины повреждения могут быть разные:
различные инфекции, отравления, переохлаждения, травмы, воспаления органов малого таза, патологии позвоночника, аномалии его развития.
Чаще всего проблемы возникают в итоге:
физических травм, хирургических операций, спровоцировавших отек, сдавления опухол
successmed.ru
Где находится седалищный нерв — строение, схема
Симптоматика патологий седалищного нерва напрямую зависит от его анатомии и физиологии. Рассмотрим подробнее, где находится седалищный нерв, как он расположен по отношению к мышечным структурам нижней конечности и какие патологии связаны с нервными волокнами n. ischiadicus.
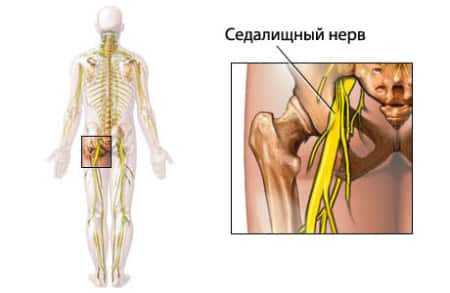
Анатомия nervus ischiadicus
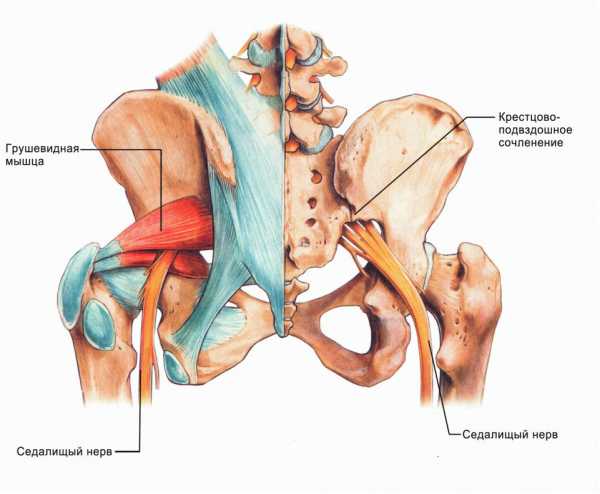
Nervus ischiadicus (седалищный нерв) – это совокупность длинных нервных волокон крестцового сплетения, основное его продолжение, дающее иннервацию мышцам нижней конечности. Plexus sacralis (крестцовое сплетение) – это толстое нервное образование в форме треугольника, вершина которого направлена вниз. Оно образовывается слиянием передних ветвей четвертого и пятого поясничных спинномозговых нервов, первого-четвертого крестцовых спинномозговых нервов (по Привесу). Plexus sacralis располагается в тазовой области между фасциями грушевидной мышцы и верхней тазовой фасцией. Данное сплетение дает как длинные, так и короткие ветви.
Подробнее о крестцовом сплетении читайте здесь.
Седалищный нерв проходит через большое седалищное отверстие ниже musculus piriformis (грушевидной мышцы), здесь он прикрывается большой ягодичной мышцей. Именно в этом месте чаще всего происходит его повреждение и сдавление. Далее нерв выходит из-под нижнего края большой ягодичной мышцы и проходит между мышцами задней группы бедра до подколенной ямки.
В верхней половине бедра идет под одним из концов бицепса бедра (лат. m. biceps femoris), далее между m. biceps femoris и m. semimembranosus. В подколенной ямке (fossa poplitea) переходит в nervi tibialis и fibularis. В некоторых случаях разделение на эти два нерва происходит еще в области малого таза. Такое строение считается вариантом нормы, зоны иннервации остаются те же. И оба нервных образования располагаются в общей оболочке, разделяясь только в fossa poplitea.
Большеберцовый нерв (nervus tibialis) — самая толстая ветвь nervus ischiadicus. Он продолжает его ход, проходя между двумя концами икроножной мышцы, под подколенной мышцей, доходя до лодыжки с медиальной стороны голени. Тут nervus tibialis делится на конечные ветви и дает иннервацию коже и мышцам стопы.
Малоберцовый нерв (nervus peroneus communis) – это относительно тонкая ветвь nervus ischiadicus. После выхода из fossa poplitea идет посредине между m. biceps femoris и m. gastrocnemius. Самым уязвимым участком его расположения является головка малоберцовой кости. Nervus peroneus communis обвивает головку и отдает суставные ветви к колену. Но в этом месте он остается покрыт только кожей. Ниже проходит в малоберцовую мышцу, где делится на поверхностную и глубокую ветвь.
N. ischiadicus идет совместно с нижней ягодичной артерией, которая отдает артериальные ветви по ходу всего нерва, обеспечивая его трофику. Отток крови от него происходит по нижней ягодичной вене, которая впадает во внутреннюю подвздошную вену.
Важно отметить, что диаметр n. ischiadicus является самым большим по сравнению с другими нервными образованиями, — около одного сантиметра.
Зоны иннервации
Иннервация мышц нижней конечности nervus ischiadicus и его ветвями осуществляется следующим образом:
- Мышечные ветви n. ischiadicus — полуперепончатая, полусухожильная мышцы и длинная головка бицепса бедра;
- Nervus tibialis — задняя большеберцовая мышца, длинные сгибатели пальцев и большого пальца, mm. gastrocnemius, plantaris, soleus, popliteus.
- Nervus peroneus communis — передняя большеберцовая мышца, длинный и короткий разгибатель пальцев, длинный разгибатель большого пальца.
Подробнее иннервация мышц нижней конечности представлена в таблице ниже.
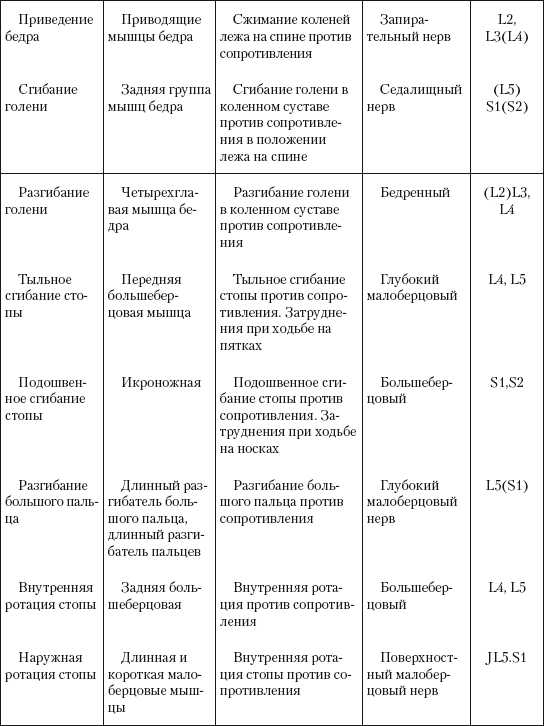
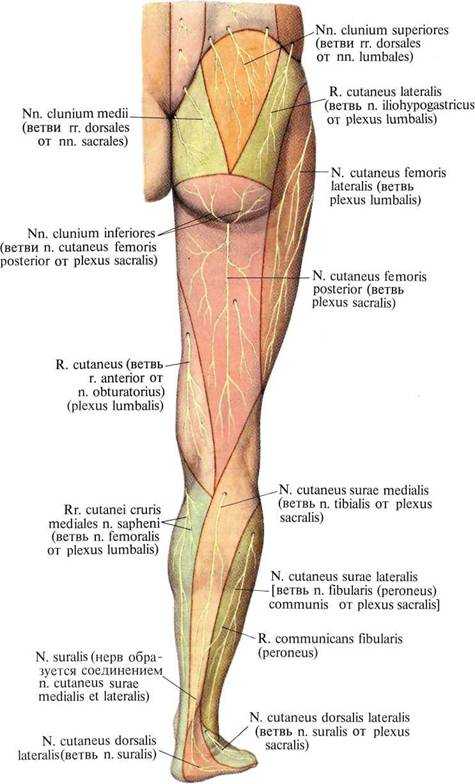
Схема кожной иннервации нижней конечности представлена ниже.
Патология Nervus ischiadicus
Наличие боли внизу позвоночника, которая распространяется по ягодичной области, задней поверхности бедра до стопы, является сигналом для оценки состояния седалищного нерва у невролога. Боль, связанная с его патологией, называется ишиалгия.
К основным заболеваниям седалищного нерва относятся:
- непосредственное повреждение структуры нервных волокон из-за травмы, неудачной инъекции;
- радикулит пояснично-крестцового отдела, вызывающий асептическое воспаление и отек нерва;
- туннельная невропатия, например, синдром грушевидной мышцы;
- интоксикация некоторыми видами химических веществ, инфекционное поражение;
- сахарный диабет;
- опухоли nervus ischiadicus либо окружающих его тканей.
Травмы пояса нижних конечностей, собственно конечностей, а также костей таза могут привести к прямому повреждению нерва, то есть разрыву его тканей. Либо к его сдавлению окружающими тканями.
Пояснично-крестцовый радикулит – это асептическое воспаление нервных корешков на фоне дегенеративных заболеваний позвоночного столба, межпозвонковых суставов, а также его связочного аппарата. При радикулите последних двух корешков поясничного отдела и четырех корешков крестцового отдела возникает вертеброгенная ишиалгия (по-другому называют ишиас). Причиной этому чаще всего являются межпозвоночная грыжа, остеохондроз, стеноз спинномозгового канала, спондилолистез, остеоартроз фасеточных суставов.

Туннельная невропатия возникает из-за компресссии нерва в узких анатомических пространствах. Например, сдавливание в подгрушевидном пространстве имеет особое название – синдром грушевидной мышцы. При этом синдроме происходит компресссия нерва из-за воспаления и спазма самой мышцы. Наблюдаются сильные боли в одной ноге, увеличивающиеся при нагрузке на грушевидную мышцу, ходьбе, стоянии. Пациент ощущает уменьшение симптоматики.
Инъекционный неврит возникает вследствие неправильно поставленных инъекций. Причиной может быть токсическое воздействие лекарства на нервные волокна после укола в близлежащие ткани либо механического повреждения самого nervus ischiadicus. Также ишиалгия может возникать из-за постинъекционных патологий окружающих тканей. К ним относится отек, инфильтрат или абсцесс.
Опухолевые образования непосредственно nervus ischiadicus встречаются довольно редко. Но опухоль в близлежащих структурах может вызывать компресссию нервных волокон и нарушать их структуру.
Можно сделать вывод, что патологии, связанные с nervus ischiadicus, также связаны и с его топографической анатомией. Знание хода нерва от крестцового сплетения до стопы помогает правильно диагностировать причину патологии и избежать ее в дальнейшем.
:
- Анатомия человека. Привес М.Г. и др. Москва, Медицина, 1985;
- Невропатия седалищного нерва. Синдром грушевидной мышцы. М.В. Путилина. Журнал Лечащий врач, 02/06;
- Наглядная неврология. Р. Баркер и др. ГЭОТАР-Медиа, 2006.
w.today
Где расположен седалищный нерв, его функции и возможные заболевания
Анатомия человеческого тела устроена так, что большую роль для нормального функционирования организма играет нервная система, например, сосудисто нервный пучок шеи, седалищный нерв, и т.д. Многие из них берут начало в сплетениях, исходящих из спинного мозга. Их так и называют — спинномозговыми. К ним относится седалищный нерв — самый толстый и длинный в организме.
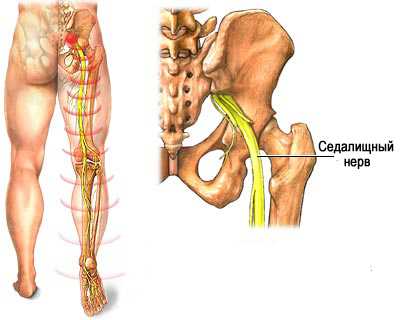
Схема расположения седалищного нерва
Что собой представляет седалищный нерв
Наука анатомия определяет седалищный нерв, как самый крупный в человеческом организме. Он значительно превышает размеры нервных волокон других органов и систем, обеспечивающих иннервацию. Толщина данного нерва может достигать более одного сантиметра. Длина его — от поясницы до пальцев ног.
Седалищный нерв представляет собой пучок миелиновых нервных волокон, обвитых вспомогательными оболочками. Внутренний слой — эндоневрий — содержит сеть капиллярных кровеносных сосудов. Средний обволакивающий слой нерва называется периневрий. В нем находятся крупные сосуды, покрытые рыхлой соединительной тканью, которая служит подушкой. Наружная оболочка нерва носит название эпиневрий. Она состоит из плотной соединительной ткани.
загрузка…
Новостная строка ✆
Данное нервное волокно является одним из наиболее важных в человеческом организме. К его главным физиологическим функциям относится обеспечение мускулатурной чувствительности, движения всех сгибающих и разгибающих мышц туловища, бедра, голени, стопы. Благодаря наличию седалищного нерва мы имеем возможность ходить, бегать, прыгать, воспринимать различные ощущения.
Расположение седалищного нерва
Начинается нерв в полости малого таза. Он отходит от пояснично-крестцового нервного сплетения. Из таза он проходит через седалищное отверстие, в котором имеет латеральное расположение. Задний кожный нерв бедра и ягодичный сосудисто-нервный пучок лежат медиально. После выхода из большой ягодичной мышцы, он ложится около широкой фасции бедра, которая находится поперек нерва, и проходит между двуглавой и перепончатой мышцей. Далее волокно спускается до подколенной ямки, где разделяется на две ветки: общий малоберцовый и большеберцовый нервы. Кроме того, седалищный нерв имеет мышечные и суставные разветвления.
Малоберцовое и большеберцовое нервные окончания обеспечивают чувствительность мускулов, суставов, кожных покровов голени и стопы. Большеберцовое ответвление способствует движению и чувствительности задней стороны голени, мышц, кожи подошвы, подошвенной стороны всех пяти пальцев, а также коленного и голеностопного суставов. Малоберцовый разделяется на два нерва: глубокий и поверхностный. Первый приводит в действие и вызывает чувствительность передних мышц голени и тыльной стороны стопы. Второй — заставляет двигаться и воспринимать ощущения мышцы внешней поверхности голени и стопы.
Защемление седалищного нерва
В настоящее время много людей страдает неврологическими заболеваниями, сопровождающимися тянущими болями в позвоночнике и ягодичной области, с неприятными болевыми ощущениями, отдающими в ногу. Все эти симптомы указывают на ишиас седалищного нерва. В медицине его еще называют радикулит пояснично-крестцового отдела, невропатия, невралгия или неврит. Возникновение болей происходит при воспалении или защемлении седалищного нерва.
ВАЖНО ЗНАТЬ! Действительно эффективное средство от БОЛЕЙ В СУСТАВАХ и ПОЗВОНОЧНИКЕ, рекомендованное ведущими ортопедами и ревматологами России! Читать далее…
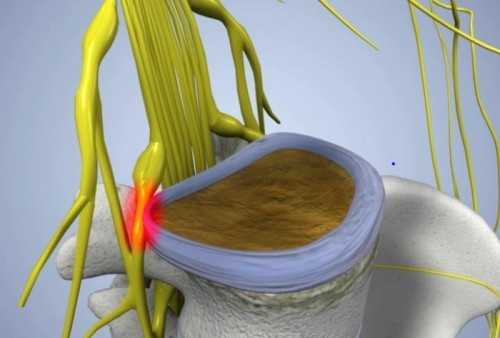
Воспалительный процесс может быть вызван различными повреждениями позвоночного столба, травмами, инфекциями, воспалениями обволакивающих тканей. Также его может спровоцировать большая физическая нагрузка, переохлаждение, простуда, вирусные заболевания, сахарный диабет, опухоли, их метастазы, поздние сроки беременности или большой вес плода. Причинами защемления нерва являются структурные изменения в позвоночнике — остеофит, спазм мышц, грыжа межпозвоночного диска, сужение спинномозгового канала. Все эти явления усиливают давление на нервные окончания.
Диагностика и лечение
Диагностировать защемление седалищного нерва можно по симптомам заболевания, данным лабораторных обследований и рентгенологического обследования. При остром воспалении проводят исследование жидкости спинного мозга, в которой находится максимальное число клеточных элементов. Эти обследования указывают на присутствие заболевания. Выявить причину защемления в позвоночнике поможет рентгенологическое обследование. Для диагностики нарушения мягких тканей назначают магнитно-резонансную томографию.

Проводится лечение ишиаса медикаментозно в сочетании с различными методами терапии. При воспалении нерва используют обезболивающие, противовоспалительные, успокаивающие препараты (таблетки, уколы, мази). Чтобы быстро снять боль проводят новокаиновые блокады. Вместе с основным медикаментозным лечением врачи рекомендуют физиотерапию, массаж, занятия лечебной физкультурой, витаминотерапию. В некоторых случаях травмы или устранения причины воспаления, необходимо хирургическое вмешательство. При простуде седалищного нерва также применяются различные народные средства: растирание спиртовыми растворами, прикладывание компрессов.
Профилактика заболевания
Для профилактики заболеваний позвоночника, которые способствуют повреждению седалищного нервного окончания, следует знать и соблюдать некоторые правила.
- Не стоять на ногах длительный период времени, периодически присаживаться.
- Не сидеть слишком долго, обязательно делать перерывы.
- При сидячем режиме работы выбирать такое положение тела, чтобы уменьшить нагрузку на позвоночник.
- Не курить.
- Контролировать физические нагрузки, не поднимать непосильные тяжести.
- Ходить в обуви на среднем каблуке.
- Не переохлаждаться.
- Своевременно проходить профосмотры.
Анатомия отводит седалищному нерву важную роль в функционировании человеческого организма. Какие-либо патологии и повреждения вызывают воспалительный процесс, сильные боли, неврологические нарушения. Чтобы их избежать, необходимо тщательно следить за своим здоровьем и следовать профилактическим мерам.
etospina.ru
расположение, строение и чем его лечить?
Это самый крупный «отросток», который проходит через спинно-мозговую нервную систему. Седалищный нерв, переплетается с нервами спинного мозга, разветвляется в зону крестцового отдела и область тазобедренного сустава.
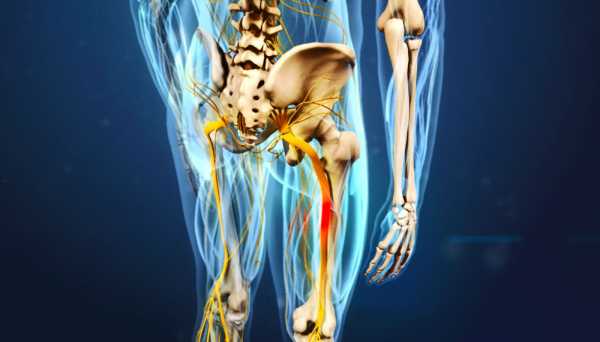
Что из себя представляет маршрут седалищного нерва?
Пересекая «границы» спинно-мозгового канала и области таза, седельный нерв проникает в мягкие ткани ягодиц, прячется под ягодичной мышцей. Спускается и охватывает задние поверхности бедер, проходит через всю поверхность коленных чашечек. Из подколенных «ямочек» седалищный нерв попадает в голени, охватывает стопы и фаланги.
Строение и расположение седалищного нерва
Из проложенного маршрута можно сделать вывод – седалищный нерв играет важную роль в опорно-двигательной системе, делится на большую медиальную большеберцовую и малоберцовую ветку:
- Большеберцовый нерв. Стимулирует задние мышцы бедер и коленные суставы. Он перехватывает подколенные сосуды в подколенной ямке, отвечает за чувствительность поверхности кожного покрова заднемедиальной голени, и стопы.
- Малоберцовый нерв. Выполняет вспомогательную фикцию. Располагается на вешней боковой стороне тазобедренного сустава. Говоря простым языком это небольшая ветка, которая располагается на стволе большеберцового нерва, от нее отходят другие маленькие веточки. Они стимулируют чувствительность кожного покрова голени, охватывают стопы и пальцы ног.
Итак, из всего выше причисленного можно сделать вывод, что седалищный нерв охватывает, а главное — контролирует большую территорию человеческого тела.
 Истории наших читателей!
Истории наших читателей!«Вылечила больную спину самостоятельно. Прошло уже 2 месяца, как я забыла о боли в спине. Ох, как же я раньше мучалась, болели спина и колени, в последнее время толком ходить нормально не могла… Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще.
И вот уже 7 неделя пошла, как суставы спины ни капельки не беспокоят, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Всё благодаря этой статье. Всем у кого болит спина — читать обязательно!»
Причины защемления и воспаления нерва
Каждый человек хотя бы раз слышал о защемлении седалищного нерва. Но одно дело услышать и совсем другое самому столкнуться с данным явлением. Ишиас – корешковый синдром болезнь, которая возникает в результате поражения седалищного нерва.
Защемление, или тяжёлое растяжение нервных окончаний в пояснично-крестцовом отделе позвоночника, сигнализируют о наличии серьёзных неврологических заболеваний:
- Чаще всего сжатие спинно-мозговых нервов провоцируют: межпозвоночная грыжа и остеохондроз.
- Травма ягодичной мышцы, порезы, ушибы, разрывы.
- Защемление седалищного нерва, может спровоцировать длительное пребывание в сидячем положении.
- Нарушенный обмен веществ казывает негативное влияние на работу нервной системы, сахарный диабет, поражения щитовидной железы — могут спровоцировать паралич седалищного нерва, полную или частичную атрофию мышц.
Какие симптомы будет испытывать больной при воспалении седалищного нерва?
Поскольку седалищный нерв проходит через костные позвоночные каналы и мягкие ткани, отвечает за чувствительность и моторику, то у каждого пациента можно наблюдать разнообразные симптомы.
Например, у одного человека при защемлении будут ярко выраженные симптомы, острая точечная боль в ягодицах, постепенно переходит на голень, захватывает стопу и пальцы ног. Другой же человек почувствует, как немеют и покалывают конечности.
ВРАЧИ РЕКОМЕНДУЮТ!
Боли и хруст в спине со временем могут привести к страшным последствиям — локальное или полное ограничение движений, вплоть до инвалидности.Люди, наученные горьким опытом, чтобы вылечить спину и суставы пользуются натуральным средством, которые рекомендуют ортопеды…
Невралгия седалищного нерва
При воспалении седалищного нерва возникают разнообразные болевые ощущения:
- Острая боль.
- Ноющая.
- Жжение в костях.
- Колющая или режущая боль.
Болевые ощущения меняются, но они не отпускают больного:
- Ноющая боль в задней части ноги значительно усиливается, если больной пытается сесть, согнуть ногу.
- Ощущение как будто в голень залили расплавленное железо плавно переходит в легкую ноющую боль или покалывание в ногах.
- Ноги словно ватные, полная потеря чувствительности, покалывание в стопе. Острая режущая боль, ногу как будто прострелили. В таком состоянии человек не может нормально стоять.
- Могут появиться боли в спине, но не такие сильные, как в ногах.
- Мышечная слабость, переходящая в острую боль, когда человек кашляет или чихает.
Консультация и диагностика
Во время первой консультации невропатолог проводит стандартный осмотр, который включает проверку рефлексов и определение чувствительности кожи, выслушивает жалобы пациента, изучает историю болезни.
Нельзя рассматривать ишиас как самостоятельное заболевание — это синдром, который может развиваться при различных состояниях.
Прежде чем проводить лечение специалист должен произвести отдельную диагностику поражений седалищного нерва:
- Рентген.
- Компьютерная томография (КТ).
- Магниторезонансное исследование (МРТ).
В отдельных случаях специалисты делают радиоизотопное сканирование позвоночного столба:
- Если у болезни больного имеются опухоли.
- Если червяк длительное время принимал стероидные препараты.
Клиническая картина седалищного нерва будет зависеть от того, насколько выражены повреждения нервных корешков. А также зависит от уровня поражения ствола нерва.
Лечение поражений седалищного нерва
Тут вы найдете аналогичную статью на тему «Лечение воспаления седалищного нерва в домашних условиях».
В зависимости от степени поражения седалищного нерва врачи прописывают:
- Фармакологические препараты.
- Физиотерапевтические процедуры.
- Эпидуральные и стероидных инъекций.
Доказано, что комплексная терапия, проведенная на ранней стадии воспалительного процесса, дает лучший результат, чем лечение запущенного поражения самого крупного нерва организма человека.
Медикаментозные методы, что может сделать врач?
Лечение защемления седалищного нерва должно проходить в стационарных условиях под наблюдением невропатолога.
Он может назначить:
- Новокаиновая блокада. В воспаленный нерв, вводят новокаиновый раствор. Блокада снимает отечность воспалённого нерва
- Пациент получает лекарство (таблетки инъекции, витамины). Они должны усилить обменные процессы в тканях.
- Больному прописывают физиотерапию: УВЧ, парафиновые аппликации, электрофорез, фонофорез с использованием лекарственных препаратов.
- Массаж и лечебная физкультура.
Комплексное лечение поможет убрать отек, воспаление, уменьшить боль и улучшить кровоснабжение нерва и окружающих его тканей. Кроме того, врач даст необходимые рекомендации по лечению основного заболевания, которое может снова спровоцировать защемление седалищного нерва. Например, у пациента обнаружили межпозвоночную грыжу, в этом случаи врачи обычно рекомендуют оперативное лечение.
Народные методы лечения: что может сделать сам пациент?
Прежде чем применять на практике рецепты народной медицины,проконсультируйтесь с лечащим врачом.
Если нет противопоказаний, то при ишиасе можно лечиться в домашних условиях:
- Можно делать «баночный» или обычный массаж. Чтобы усилить эффект во время процедуры используйте не косметические средства, а любую согревающую или противовоспалительную мазь.
- Растирать больной участок настойкой из еловых или сосновых почек, хвои или цветков одуванчика.
Спиртовая настойка из каштана. Можно использовать свежие цветы или плоды каштана, двухлитровую банку, бутылку водки. Засыпаем каштаны в банку. Если готовите настой из цветов, нужно собрать цветение с каштановых «свечек». Заполните емкость на три четверти, а затем до краев заливаем водкой. Поставьте настойку в темное место. Через неделю ее можно использовать. Спиртовые настройки можно готовить состоятельно или купить в аптеке.
- Восковые аппликации. Перед процедурой нанести на кожу растительное масло или жир. Пчелиный воск нужно разогреть на водяной бане. Нельзя сразу наносить воск иначе к воспалению добавится еще и ожог. Подождите, пока воск немного остынет. А вы можете пока, приготовить покрывало, и обработать кожу маслом (жиром). Наносить теплый воск, нужно аккуратно с помощью малярной кисточки слой за слоем. Теперь можно кутать покрывалом. Воск можно снять после того, как больное место полностью прогреется.
- Регулярная гимнастика. Одними из самых простых и эффективных упражнений являются: «ходьба на ягодицах», «велосипед» (упражнение нужно выполнять в лежачем положении), плавные вращательные движения бедрами (вправо-влево), растяжки. Все упражнения нужно делать плавно и медленно. Как только почувствуете боль или ощущение дискомфорта, немедленно прекращайте выполнять упражнения.
Профилактика заболевания
ЛФК метод лечения седалищного нерва
В период реабилитацию врачи, пропивают пациенту специальный комплекс упражнений.
Упражнения следует делать плавно, не должно быть рывков или резких движений. Комплекс ЛФК для седалищного нерва состоит из простых упражнений, во время которых больной должен лежать на спине или боку. Каждое упражнение нужно повторить 5 раз. Как только человек адаптируется, нужно увеличить нагрузку до 10-15 раз.

Лежа на спине:
- Ноги ровные, руки вдоль туловища. Теперь аккуратно потяните пальцы стопы на себя. Возвращаемся в исходное положение.
- Ноги ровные, поочерёдно сделайте круговые движения стопой по часовой стрелке.
- Аккуратно согните правую ногу в коленном суставе, медленно вытяните ее вперед и наверх (повторяем то же с левой ногой).
Лежа на боку, аккуратно примите исходное положение:
- Аккуратно согните нижнюю ногу в коленном суставе. Вытяните верхнюю ногу и отведите вперед.
- Нижняя нога по-прежнему согнута. Вытяните верхнюю и отводите ее назад.
- Согните ноги. Медленно притяните их к животу. Также медленно возвращаемся в исходное положение.
Упражнения в бассейне
При защемлении седалищного нерва специалисты разработали комплекс упражнений в бассейне. Они снимут напряжение седалищного нерва, укрепляют мышцы. А главное, помогают бороться с лишним весом.
Все упражнения выполняются в воде, каждое упражнение нужно повторить 8-10 раз, вода должна доходить до уровня плеч:
- Быстрая ходьба по дну. Вы должны почувствовать тяжесть в ногах, гак будто преодолеваете сопротивление воды.
- Поочерёдно поднимаем ногу влево право, вперед и назад.
- Рисуем полумесяц ровной ногой. Движения выполняются по часовой стрелке или против.
- Руки на краю бассейна, поочередно поднимайте ноги.
Что должен делать больной, чтобы седалищный нерв не напоминал о себе?
- Следите за осанкой.
- Не перегружать спину. Помните поднимать и носить тяжелые предметы вам категорически запрещено!
- Нужно спать на ортопедическом матраце или жесткой кровати.
- Не сидите на мягких стульях.
- Людям с избыточным весом нужно срочно худеть!
О том, как выбрать и где купить ортопедический диван мы писали здесь.
Ежедневная гимнастика поможет укрепить опорно-двигательный аппарат и «освободит» седалищный нерв. Пешие прогулки при любой возможности, откажитесь от поездок на машине или общественном транспорте. Да, поначалу вам будет сложно, но со временем привыкните. Каждый день просто добавляете по десять минут.
Ещё можно посещать бассейн, заниматься на кардиотренажерах. И, конечно, нужно изменить ежедневный рацион. При этом голодать не обязательно, просто измените способ приготовления любимых блюд. Например, можно запечь мясо. А в праздники можно побаловать себя вкусными салатами, заправленными домашним майонезом.
spinaspina.com
Невропатия седалищного нерва — причины, симптомы, диагностика и лечение
Невропатия седалищного нерва — поражение n. ischiadicus, проявляющееся острой стреляющей или жгучей болью по задней поверхности бедра, слабостью сгибания ноги в колене, онемением стопы и голени, парестезиями, парезами мышц стопы, трофическими и вазомоторными отклонениями на голени и стопе. Заболевание диагностируется преимущественно по результатам неврологического осмотра, электрофизиологических исследований, КТ, рентгенографии и МРТ позвоночника. В терапии седалищной невропатии, наряду с устранением ее этиологического фактора, проводят медикаментозное и физиотерапевтическое лечение, дополняемое массажем и лечебной физкультурой (в т. ч. постизометрической релаксацией).
Общие сведения
Невропатия седалищного нерва — одна из самых часто встречаемых мононевропатий, по своей частоте уступает лишь невропатии малоберцового нерва. В большинстве случаев имеет односторонний характер. Наблюдается преимущественно у людей среднего возраста. Заболеваемость среди возрастной группы 40-60 лет составляет 25 случаев на 100 тыс. населения. Одинаково часто встречается у лиц женского и мужского пола. Нередки случаи, когда седалищная невропатия серьезно и надолго снижает трудоспособность пациента и даже приводит к инвалидности. В связи с этим, патология седалищного нерва представляется социально значимым вопросом, разрешение медицинских аспектов которого находится в ведении практической неврологии и вертебрологии.
Невропатия седалищного нерва
Анатомия седалищного нерва
Седалищный нерв (n. ischiadicus) является самым крупным периферическим нервным стволом человека, его диаметр достигает 1 см. Образован вентральными ветвями поясничных L4-L5 и крестцовых S1-S3 спинномозговых нервов. Пройдя таз по внутренней его стенке, седалищный нерв через одноименную вырезку выходит на заднюю поверхность таза. Далее он идет между большим вертелом бедра и седалищным бугром под грушевидной мышцей, выходит на бедро и выше подколенной ямки разделяется на малоберцовый и большеберцовый нервы. Седалищный нерв не дает сенсорных ветвей. Он иннервирует двуглавую, полуперепончатую и полусухожильную мышцы бедра, отвечающие за сгибание в коленном суставе.
В соответствии с анатомией n. ischiadicus выделяют несколько топических уровней его поражения: в малом тазу, в области грушевидной мышцы (т. н. синдром грушевидной мышцы) и на бедре. Патология конечных ветвей седалищного нерва подробно описана в статьях «Невропатия малоберцового нерва» и «Невропатия большеберцового нерва» и не будет рассматриваться в данном обзоре.
Причины невропатии седалищного нерва
Большое число седалищных невропатий связано с повреждением нерва. Травмирование n. ischiadicus возможно при переломе костей таза, вывихе и переломе бедра, огнестрельных, рваных или резаных ранах бедра. Отмечается тенденция к увеличению количества компрессионных невропатий седалищного нерва. Компрессия может быть обусловлена опухолью, аневризмой позвздошной артерии, гематомой, длительной иммобилизацией, но чаще всего она вызвана сдавлением нерва в подгрушевидном пространстве. Последнее обычно связано с вертеброгенными изменениями, происходящими в грушевидной мышце по рефлекторному мышечно-тоническому механизму при различной патологии позвоночника, как то: сколиоз, поясничный гиперлордоз, остеохондроз позвоночника, поясничный спондилоартроз, грыжа межпозвонкового диска и др.
По некоторым данным примерно 50% пациентов с дискогенным поясничным радикулитом имеют клинику синдрома грушевидной мышцы. Однако, следует отметить, что невропатия седалищного нерва вертеброгенного генеза может быть связана с непосредственным сдавлением волокон нерва при их выходе из позвоночного столба в составе спинномозговых корешков. В отдельных случаях патология седалищного нерва на уровне грушевидной мышцы бывает спровоцирована неудачно проведенной инъекцией в ягодицу.
Воспаление (неврит) n. ischiadicus может наблюдаться при инфекционных заболеваниях (герпетической инфекции, кори, туберкулезе, скарлатине, ВИЧ-инфекции). Токсическое поражение возможно как при экзогенных интоксикациях (отравлении мышьяком, наркомании, алкоголизме), так и при накоплении токсинов в связи с дисметаболическими процессами в организме (сахарным диабетом, подагрой, диспротеинемией и пр.).
Симптомы невропатии седалищного нерва
Патогномоничным симптомом невропатии n. ischiadicus выступает боль по ходу пораженного нервного ствола, именуемая ишиалгией. Она может локализоваться в области ягодицы, распространяться сверху вниз по задней поверхности бедра и иррадиировать по задне-наружной поверхности голени и стопы, доходя до самых кончиков пальцев. Зачастую пациенты характеризуют ишиалгию как «жгучую», «простреливающую» или «пронизывающую, как удар кинжалом». Болевой синдром может быть настолько интенсивным, что не дает пациенту самостоятельно передвигаться. Кроме того, пациенты отмечают чувство онемения или парестезии на задне-латеральной поверхности голени и некоторых участках стопы.
Объективно выявляется парез (снижение мышечной силы) двуглавой, полуперепончатой и полусухожильной мышц, приводящий к затрудненному сгибанию колена. При этом преобладание тонуса мышцы-антагониста, в роли которой выступает четырехглавая мышца бедра, приводит к положению ноги в состоянии разогнутого коленного сустава. Типична ходьба с выпрямленной ногой — при переносе ноги вперед для очередного шага она не сгибается в колене. Отмечается также парез стопы и пальцев, снижение или отсутствие подошвенного и ахиллова сухожильных рефлексов. При достаточно длительном течении заболевания наблюдается атрофия паретичных мышечных групп.
Расстройства болевой чувствительности охватывают латеральную и заднюю поверхность голени и практически всю стопу. В области латеральной лодыжки отмечается выпадение вибрационной чувствительности, в межфаланговых суставах стопы и голеностопе — ослабление мышечно-суставного чувства. Типична болезненность при надавливании крестцово-ягодичной точки — места выхода n. ischiadicus на бедро, а также других триггерных точек Валле и Гара. Характерным признаком седалищной невропатии является положительные симптомы натяжения Бонне (простреливающая боль у лежащего на спине больного при пассивном отведении ноги, согнутой в тазобедренном суставе и колене) и Лассега (боль при попытке поднять прямую ногу из положения лежа на спине).
В некоторых случаях невропатия седалищного нерва сопровождается трофическими и вазомоторными изменениями. Наиболее выраженные трофические расстройства локализуются на латеральной стороне стопы, пятке и тыле пальцев. На подошве возможен гиперкератоз, ангидроз или гипергидроз. На задне-латеральной поверхности голени выявляется гипотрихоз. Вследствие вазомоторных нарушений возникает цианоз и похолодание стопы.
Диагностика невропатии седалищного нерва
Диагностический поиск проводится в основном в рамках неврологического осмотра пациента. Особое внимание невролог обращает на характер болевого синдрома, зоны гипестезии, снижение мышечной силы и выпадение рефлексов. Анализ этих данных позволяет установить топику поражения. Ее подтверждение проводится при помощи электронейрографии и электромиографии, которые позволяют дифференцировать седалищную мононевропатию от пояснично-крестцовой плексопатии и радикулопатий уровня L5-S2.
Последнее время для оценки состояния ствола нерва и окружающих его анатомических образований используют методику УЗИ, способную дать информацию о наличии опухоли нерва, его сдавлении, дегенеративных изменениях и т. п. Определение генеза невропатии может проводиться с использованием рентгенографии позвоночника (в некоторых случаях — КТ или МРТ позвоночника), рентгенографии таза, УЗИ малого таза, УЗИ и рентгенографии тазобедренного сустава, КТ сустава, анализа сахара крови и пр.
Лечение невропатии седалищного нерва
Первоочередным является устранение причинных факторов. При травмах и ранениях проводится пластика или шов нерва, репозиция костных отломков и иммобилизация, удаление гематом. При объемных образованиях решается вопрос об их удалении, при наличии грыжи диска — о дискэктомии. Параллельно проводится консервативная терапия, направленная на купирование воспаления и болевой реакции, улучшение кровоснабжения и метаболизма пораженного нерва.
Как правило, фармакотерапия включает нестероидные противовоспалительные (ибупрофен, лорноксикам, нимесулид, диклофенак), препараты, улучшающие кровообращение (пентоксифиллин, никотиновая кислота, бенциклан), метаболиты (гидрализат из крови телят, тиоктовая кислота, витамины гр. В). Возможно применение лечебных блокад — локального введения препаратов в триггерные точки по ходу седалищного нерва.
Из методов немедикаментозного воздействия успешно применяются физиотерапия (СМТ, УВЧ, диадинамотерапия, локальное УФО), массаж, постизометрическая релаксация; в восстановительном периоде — лечебная физкультура.
www.krasotaimedicina.ru
Где находится седалищный нерв у человека фото
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Защемление седалищного нерва симптомы нередко имеет достаточно неоднозначные и смазанные. Это состояние сопровождается сдавливанием нерва, пролегающего в костно-мышечном туннеле. Наиболее часто это заболевание развивается у мужчин. У женщин подобная проблема встречается на порядок реже.
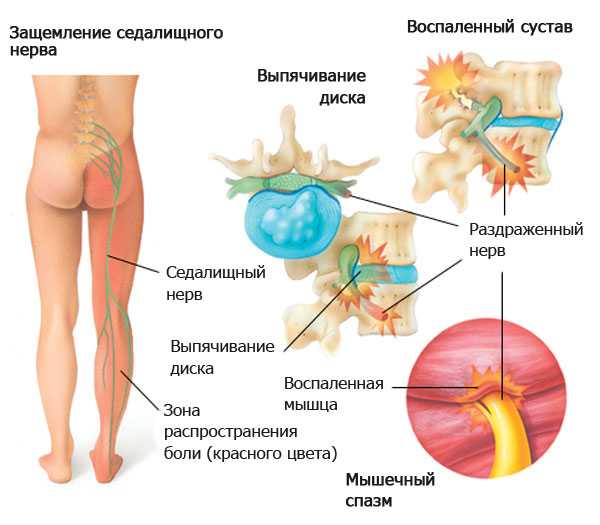
Процесс диагностики, если поражен седалищный нерв, в значительной степени затруднен. Некоторые люди, столкнувшиеся с таким расстройством, не знают, какой врач лечит защемление нерва. При появлении проблемы такого характера нужно обратиться к невропатологу. Если подобное нарушение было выявлено на ранней стадии его развития, после комплексного лечения все симптомы могут быть полностью устранены, а функции нервного окончания восстановлены.
Симптоматические проявления защемления седалищного нерва
Это нарушение является достаточно коварным и нередко маскируется под другие более распространенные заболевания, что значительно затрудняет процесс диагностики. Признаки защемления седалищного нерва могут меняться на протяжении всего острого периода. У больных ишиас проявляется сильнейшим болевым прострелом.
Дискомфортные ощущения могут быть колющими, режущими и даже жгучими. Иногда болевые очищения очень интенсивны. Обычно пострадавший пытается сразу же принять определенное положение. Иногда облегчение наступает, если постоять прямо, опираясь только на одну ногу.
Когда имеет место защемление седалищного нерва, симптомы острой фазы обычно начинают проявляться в ночное время. Считается, что это обусловлено тем, что у многих людей ноги сильно опухают после напряженного трудового дня. Чаще симптомы защемления седалищного нерва во второй половине дня начинают проявляться у тех, кто весь день провел на ногах на холоде. Обычно сначала неприятные ощущения проявляются в бедренной части, а затем распространяются на область голени и ступню.
Далее при пребывании в сидячем или стоячем положении имеющиеся проявления могут усиливаться, если действительно защемило нерв. Кашель, чихание и смех могут провоцировать усугубление проблемы.
В дальнейшем болевые ощущения могут отдавать в паховую область, спину и живот. Наблюдается и ряд дополнительных проявлений, которые могут указывать на ущемление седалищного нерва. Характерным для этого патологического состояния являются нарушение походки и значительная потливость стоп. Может ощущаться жжение и интенсивное покалывание в голенях и стопах. Сгибание ноги в колене, если зажало нерв, затруднено. Помимо всего прочего, значительно сложнее сгибать пальцы, делать повороты стопой.
Методы диагностики сдавливания седалищного нерва
При появлении характерных ярких признаков развития этого патологического состояния обычно больные сразу же обращаются в медицинское учреждение, так как выдержать болевой синдром без направленного лечения просто невозможно.
Врачи уже давно знают, что такое защемление седалищного нерва, но определенную сложность имеет подтверждение этого диагноза. Для выявления характера проблемы невролог проводит сбор анамнеза, а также измерение рефлексов и чувствительности на поврежденной стороне. Однако подобного осмотра обычно недостаточно. Чтобы понять, как избавить пациента от боли в ягодице, если зажат седалищный нерв, нужно провести ряд исследований.
В первую очередь назначается рентгенография. Фото, полученные при этом исследовании, позволяют выявить:
- грубые костные деформации;
- остеофиты;
- переломы;
- вывихи;
- смещение позвонков.
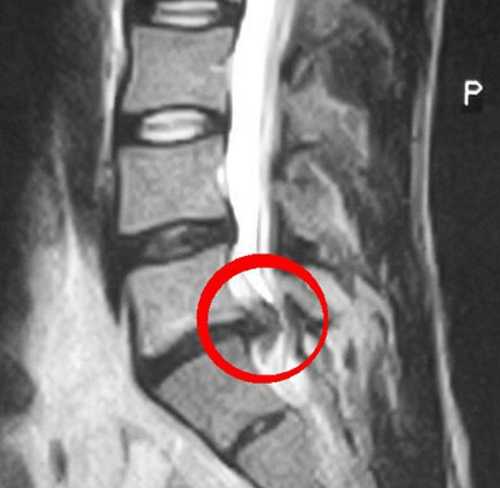
Достаточно информативной в этом случае оказывается компьютерная томография пояснично-крестцового отдела, позволяющая выявить даже незначительные отклонения. При наличии противопоказаний для проведения компьютерной томографии может быть назначена МРТ. Картина изменений, полученная при этом исследовании, позволяет обнаружить очаги отека тканей.
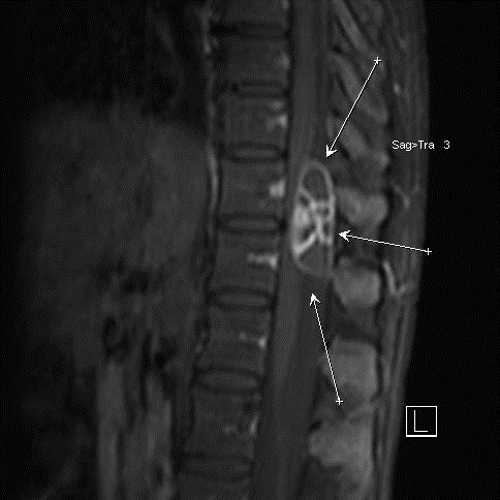
В редких случаях проводится ультразвуковое исследование органов малого таза. УЗИ позволяет выявить имеющиеся абсцессы в этой части тела и области, затронутые воспалительным процессом. Кроме того, требуется радиоизотопное исследование позвоночника. Оно проводится в случае, если имеется подозрение на наличие злокачественных опухолей.
Как проводится терапия ущемления седалищного нерва?
Когда имеется это патологическое состояние, симптомы и лечение во многом взаимосвязаны. В первую очередь врачам необходимо снизить интенсивность болей. Учитывая этот факт, когда имеет место защемление седалищного нерва, лечение в домашних условиях не всегда эффективно. Как устранить защемление, может определить только врач, знающий общую картину и определивший причину появления патологии.
В условиях клиники
Если принимается решение применять консервативную терапию, чем лечить пациента при защемлении седалищного нерва, решает врач, который может правильно оценить интенсивность симптомов. Обычно назначаются НПВС, позволяющие устранить отек и снизить выраженность болевых ощущений.
Учитывая высокую степень интенсивности симптомов, обычно эти средства вводятся внутримышечно. Далее препараты данной группы используются в форме таблеток и мазей. Требуется прием витаминов группы В. Нередко используются средства для устранения имеющегося спазма мышц. При интенсивных болях могут быть показаны новокаиновые блокады.
В период острого течения пациентам требуется строгий постельный режим. Для снижения симптоматических проявлений можно прикладывать грелку. Таким образом, ответ на вопрос, можно ли греть больное место при защемлении седалищного нерва, положительный, так как это позволяет снизить интенсивность неприятных ощущений. Можно использовать с этой целью холодные грелки.
Помимо всего прочего, для безболезненного прохождения острого периода активно используют физиотерапевтические средства, к примеру:
- электрофорез со спазмолитиками и витаминами;
- УВЧ-терапия;
- парафиновые аппликации;
- магнитное и лазерное излучение;
- фонофорез.

После затухания острого периода для восстановления здоровья пораженной зоны полезными являются:
- курс массажа;
- иглоукалывание;
- рефлексотерапия.
Рекомендованным является грязелечение, курсы подводного вытяжения, радоново-сероводородные ванны. Особенно эффективно санаторно-курортное лечение с применением этих методов.
Что можно предпринять дома
Лечение защемления седалищного нерва в домашних условиях может проводиться после устранения острой симптоматики. Очень важно соблюдать режим и выполнять рекомендованные упражнения из курса ЛФК.
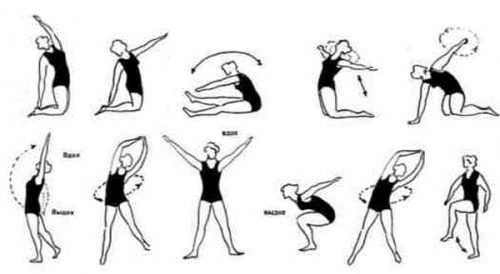
В ряде случаев больному следует придерживаться правил здорового питания, чтобы снизить вес. После затухания всех острых и остаточных проявлений защемления седалищного нерва больным рекомендуется:
- заниматься в спортзале;
- ездить на велосипеде;
- совершать длительные пешие прогулки на свежем воздухе.
Соблюдая довольно простые правила поведения и придерживаясь здорового образа жизни, можно значительно снизить риск рецидива. Когда речь идет о таком заболевании, как защемление седалищного нерва, лечение народными средства обычно оказывается не слишком эффективным и нередко становится причиной ухудшения состояния.
В ряде случаев, когда имеются повреждения костных тканей, может быть принято решение о хирургическом вмешательстве. В настоящее время имеется ряд операций, которые могут проводиться для улучшения состояния таких больных. Они позволяют вылечить защемление нерва даже в ягодичной области.
Правильно организованная комплексная терапия позволяет довольно быстро устранить все неприятные ощущения и вернуть человеку утраченную чувствительность в конечностях.
Чем раньше было начато лечение седалищного нерва, тем выше шансы на то, что эта болезнь не вернется.
Где находится седалищный нерв? Этот вопрос часто беспокоит людей, далёких от анатомии, когда у них развиваются первые симптомы остеохондроза поясничного отдела позвоночника. Патология обычно поражает межпозвоночные диски, которые расположены в самом уязвимом отделе – на соединении нижнего поясничного позвонка и крестца. В этой же области проходят волокна седалищного нерва, который нередко вовлекается в этот патологический процесс.
Развитие симптомов на фоне остеохондроза позвоночника называется невралгия седалищного нерва – её развитие вызывают сложные механизмы. Источником боли становятся нервные корешки, выходящие на определённом уровне из позвоночника. Деформированный хрящ или грыжа производит давление на них, что приводит к дальнейшему распространению болевых стимулов. Устаревшее название этой болезни – ишиас, которое происходит от латинского наименования этого нерва.
Другой вариант болезни связан с травмой или переохлаждением ягодичной области – на их фоне нередко развивается воспаление седалищного нерва. Несмотря на похожие симптомы, механизм и течение такой патологии сильно отличается от ишиаса. Поэтому при любых болях в ягодичной области важно провести правильную диагностику, а затем начать адекватное лечение седалищного нерва.
Анатомия
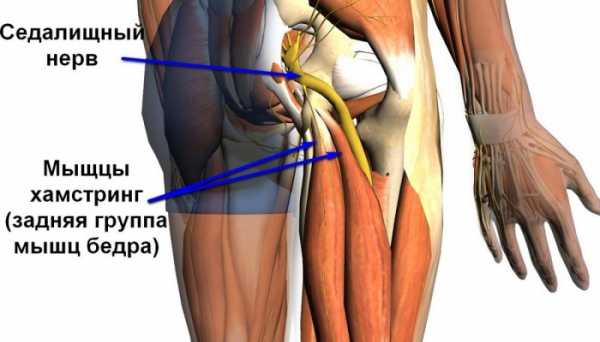
Чтобы понять, как формируются симптомы перечисленных заболеваний, следует разобраться в строении этого нервного ствола. Среди аналогичных образований он является самым большим в организме – у взрослого человека его толщина может достигать окружности большого пальца. Где находится седалищный нерв, точно указать не получится. Он вместе со своими ветвями протягивается от поясничного отдела позвоночника до пяток:
- Основой для будущего образования служат спинномозговые корешки, выходящие из канала позвоночника на уровне поясничного отдела и крестца. Именно при их поражении развивается невралгия седалищного нерва.
- На внутренней стенке таза они образуют мощное сплетение, которое надёжно укрыто за мягкими тканями. Оно предназначено для полного обеспечения чувствительностью и подвижностью нижних конечностей.
- Нижняя часть этого сплетения становится на выходе из таза седалищным нервом – он формируется из множества отдельных корешков.
- Выходит он через небольшое отверстие, расположенное глубоко под ягодичными мускулами. Его прикрывает небольшая грушевидная мышца – нерв располагается сразу под ней.
- Затем происходит его максимальное приближение к поверхности кожи – ровно на уровне середины ягодичной складки. Именно в этой области развивается воспаление седалищного нерва – симптомы локализуются как раз над очагом поражения.
- Далее, он вновь уходит в глубину мягких тканей, располагаясь между мышцами задней поверхности бедра. Там он отдаёт немногочисленные ветви, которые направляются к окружающей мышечной ткани и оболочкам коленного сустава.
- Окончательное его разделение происходит в подколенной ямке – два крупных ствола, отходящих от него, обеспечивают работу всех мышц голени и стопы.
Поэтому болит седалищный нерв при каждой патологии по-разному, что обусловлено его обширным разветвлением в нижних конечностях.
Невралгия
Ишиас – это поясничный прострел, симптомы которого дополняются распространением боли вдоль задней поверхности бедра. Механизм заболевания при этом всегда имеет в основе тяжёлый остеохондроз позвоночника:
- На его поздних стадиях межпозвоночные диски значительно деформируются, что приводит к образованию грыж. Но не всегда невралгия седалищного нерва сочетается с ними – иногда достаточно лишь снижения высоты межпозвоночного диска.
- Патологический процесс локализуется на уровне нижнего поясничного позвонка – там, где он соединяется с поверхностью крестца. Нервное сплетение прилежит к передней поверхности позвоночника, поэтому любые деформации в этой области приводят к появлению симптомов.
- Давление на нервные корешки приводит к распространению раздражения – поэтому боль ощущается не только в пояснице, но и по задней поверхности ноги.
- Такое расположение делает патологический процесс недосягаемым для местных медикаментозных препаратов – они не смогут пройти через мягкие ткани спины. А их применение в ягодичной области также бесполезно – там нерв практически не изменён.
Невралгия седалищного нерва требует ответственного подхода к диагностике и лечению, так как в составе одной клинической картины скрываются сразу два заболевания.
Симптомы

Признаки заболевания полностью зависят от деятельности позвоночника – они усиливаются или стихают под воздействием нагрузок. Этим ишиас отличается от неврита – воспаления, которое характеризуется непрерывной и нудной болью. Для невралгии же присущи следующие симптомы:
- Боль имеет периодический характер, и провоцируется длительной вынужденной позой или поднятием тяжестей.
- Симптомы при этом всегда имеют одностороннюю локализацию.
- Вне приступа пациента беспокоит лишь ощущение дискомфорта в области поясницы.
- Прострел начинается прямо на высоте физической нагрузки – в нижней части спины возникает резкая и жгучая боль.
- Она сразу же распространяется вниз – по ягодице и задней поверхности бедра. Обычно прострел заканчивается под коленом, но в редких случаях жжение достигает пяток или пальцев.
- Болевые импульсы сопровождаются появлением резкой слабости в ноге – больной начинает хромать, стараясь не наступать на больную конечность.
- Характерным признаком является невозможность встать «на носочки», что связано с нарушением работы икроножных мышц голени.
Если пациент не осуществляет лечение ишиаса, то прострелы могут продолжаться в течение длительного времени, возникая при каждой нагрузке.
Лечение

Как лечить седалищный нерв от функциональных нарушений? Так как проявления вызваны остеохондрозом, то необходимо стабилизировать его течение. Для этого используется медикаментозная терапия, позволяющая устранить болевой синдром:
- Лечение ишиаса начинают с назначения противовоспалительных лекарств, которые позволяют устранить отёк в области нервных корешков. Их применяют в форме уколов, которые обеспечивают быстрое поступление средства в организм.
- Иногда приходится делать блокады, когда в область поражённого корешка вводится обезболивающий препарат. С помощью неё удаётся быстро вылечить пациента – эффект наступает практически мгновенно. Действие Дипроспана сохраняется в течение нескольких недель, что позволяет забыть на это время о болезни.
- Также необходимо использовать миорелаксанты (Мидокалм) – эти лекарства устраняют мышечный спазм, неизбежно возникающий при остеохондрозе. Когда мускулы расслабляются, то устраняется давление на окружающие нервные корешки.
- После устранения боли назначаются уколы витаминов (B1, B6, B12), улучшающих восстановление нервной ткани.
Только при уменьшении болевого синдром УВЧ и лазер добавляют в лечение – ишиас может резко обостриться при раннем назначении тепловых процедур.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Воспаление
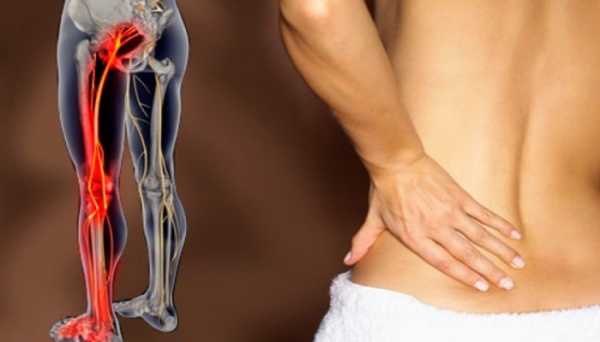
Слишком поверхностное расположение крупного нервного ствола в ягодичной складке делает его уязвимым для различных повреждающих воздействий. Чаще всего они реализуются по следующим двум механизмам:
- В первом случае причиной возникновения болей становится травматическое повреждение – происходит разрушение окружающих мягких тканей. Это может стать результатом резкого удара или длительного давления, которое приходится на область под ягодицей. В этой части находится множество мышц, растяжение которых при физической нагрузке также напоминает симптомы воспаления седалищного нерва.
- Во втором случае источником симптомов становится миозит – воспаление мышечной ткани, которое является следствием переохлаждения. Длительное сидение на холодной и твёрдой поверхности нередко становится причиной развития этой патологии.
Выяснение связи между такими событиями и болью в проекции седалищного нерва позволяет быстро вылечить заболевание, подобрав адекватное лечение.
Симптомы
Болит седалищный нерв на фоне воспаления непрерывно – если симптомы заболевания возникли, то они будут постепенно нарастать. При этом проявления будут сильно отличаться от симптомов ишиаса:
- Сначала возникает лёгкое недомогание – слабость, небольшая ломота в мышцах ноги на стороне поражения, озноб. Иногда незначительно повышается температура тела, которая сохраняется до устранения основных симптомов.
- Боль появляется постепенно – сначала ощущается дискомфорт в области ягодицы, который в течение суток превращается в сильную жгучую боль.
- Неприятные ощущения обычно локализуются с одной стороны, в редких случаях болезнь поражает сразу два нерва.
- Боль имеет пульсирующий характер, сохраняясь даже в положении покоя. Даже лёгкое движение ногой или попытка сесть приводит к усилению симптомов, которые приобретают непереносимую силу.
- Через некоторое время появляются прострелы, которые распространяются вдоль задней поверхности ноги. В отличие от невралгии, при воспалении неприятные ощущения в области поясницы отсутствуют.
- Пациент может встать «на носочки», хотя это положение приведёт к резкому усилению боли.
Лечение воспаления седалищного нерва лучше начинать уже при первых признаках – нередко на этой стадии удаётся предотвратить развёрнутую стадию болезни.
Лечение
Как лечить седалищный нерв при воспалении? Для быстрого выздоровления применяется комбинированная терапия, воздействующая на все звенья патологического процесса:
- Первым делом назначается курс уколов антибиотика широкого спектра действия, которые позволяют предотвратить участие бактерий в течении болезни.
- Затем используются противовоспалительные медикаменты, которые обладают выраженным эффектом – Диклофенак, Индометацин, Кетопрофен. Чтобы обеспечить быстрое наступление лечебного действия, то их также назначают в форме уколов.
- Физиопроцедуры в этом случае делают одновременно с основным лечением – они позволяют реализовать местное обезболивающее действие. Электрофорез с новокаином, УВЧ или лазер применяется прямо на ягодичной области, обеспечивая быстрое разрешение воспалительного процесса.
Лечение воспаления седалищного нерва занимает более продолжительное время, по сравнению с ишиасом. Это связано с высоким риском рецидива заболевания, который обычно вызван сохранением хронического течения при неправильной тактике помощи – например, при слишком коротком курсе уколов.
sredstva.lechenie-sustavy.ru