причины, симптомы, лечение, особенности у детей разного возраста + видео
Слыша от врача фразу: «У вашего ребёнка обструктивный бронхит», родители часто не до конца понимают, с чем им пришлось столкнуться и как правильно лечить малыша. Незнание особенностей болезни часто приводит к осложнениям, которых легко можно избежать.
Что такое обструктивный бронхит у детей
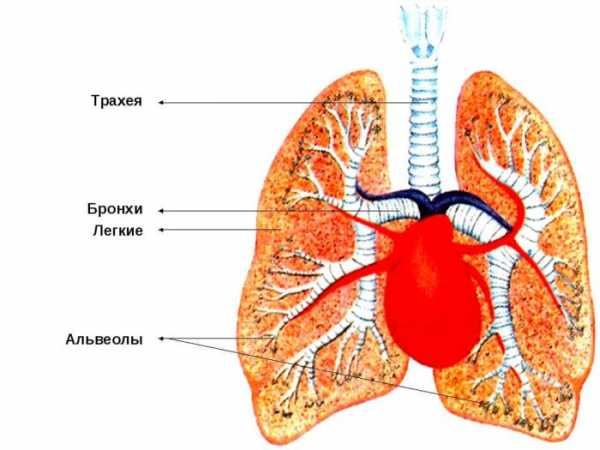
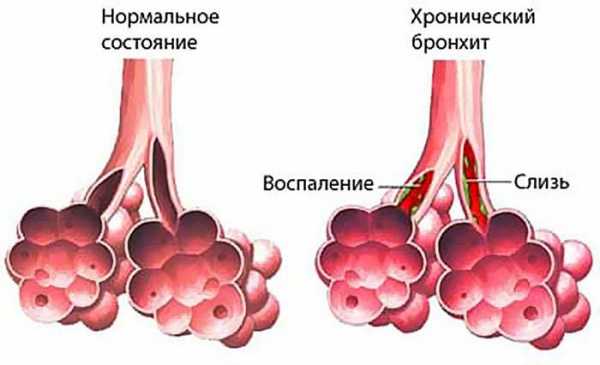
Бронхи служат для подачи кислорода в легкие
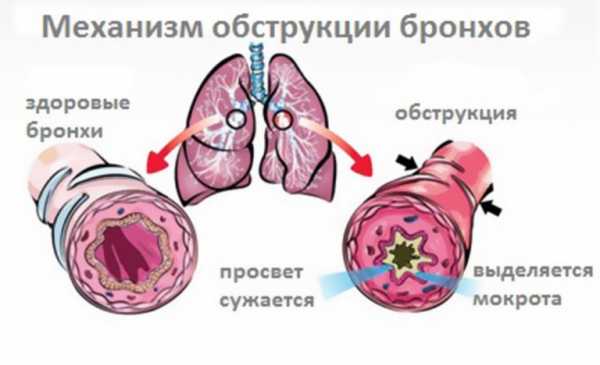
Для того чтобы лучше понять, что такое обструктивный бронхит, нужно знать физиологию дыхательных путей человека. Бронхи — это участки дыхательной трубки после разветвления трахеи, по ним проходит вдыхаемый воздух. Бронхит — это воспаление бронхов. Термин обструкция говорит об их сужении или спазме, что ведёт к накоплению слизи, усложнению её отхождения из лёгких и затруднению дыхания. То есть бронхит, при котором возникает препятствие потоку воздуха, — это обструктивный бронхит.
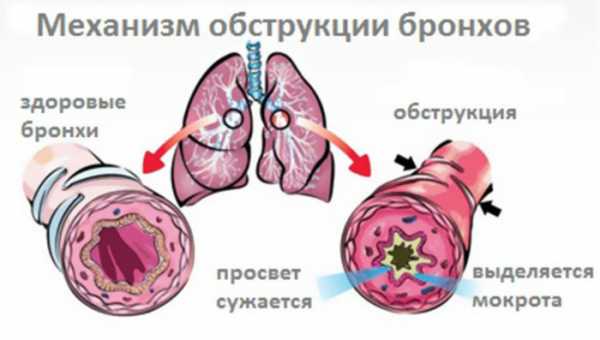
При обструктивном бронхите сужается просвет бронхов, и выделяется большое количество мокроты
Обструкция бронхов может вызываться самыми разными причинами:
- Слизь, накапливаясь и засыхая в бронхах, мешает движению воздуха.
- Отёк стенки приводит к сужению внутреннего пространства бронхов.
- Под действием каких-либо факторов возникает спазм мышц дыхательных путей.
- Опухоли и узлы, которые находятся рядом с бронхами, давят на них.
Таким образом, услышав от врача словосочетание «обструктивный бронхит у ребёнка», родители должны понимать, что это не диагноз, а понятие, характеризующее состояние бронхов. Чтобы правильно его лечить, нужно понять, почему возникло воспаление бронхов, из-за чего возникает препятствие движению воздуха.
Обструктивный бронхит у детей протекает острее, чем у взрослых. Он часто становится причиной пневмонии или бронхиальной астмы. Длиться обструктивный бронхит может от 3 до 10 дней в зависимости от причины его возникновения. На фоне аллергии обструкция исчезает в течение 3–5 суток после устранения аллергена. При вирусных или бактериальных инфекциях она может сохраняться от 7 до 10 дней.
Причины возникновения
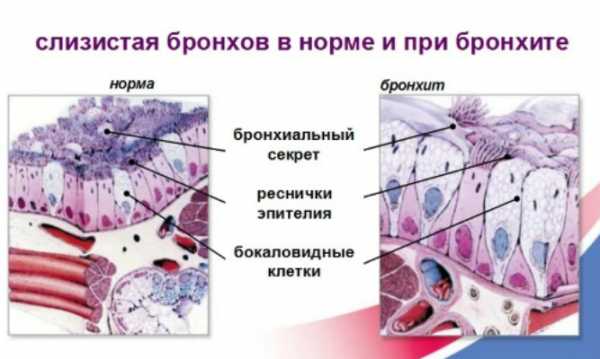
Изменения слизистой при бронхите вызываются размножением на ней возбудителей заболевания
Обструктивный бронхит чаще всего возникает вследствие попадания в организм ребёнка вирусов. При этом он может быть вызван непосредственно микроорганизмом, который размножается на слизистой бронхов, что приводит к отеку и образованию слизи (РС-вирус, аденовирус, вирус парагриппа).
Второй вариант возникновения обструктивного бронхита — последствие ОРВИ. Заложенность носа, характерная для вирусных инфекций, не даёт возможности естественным образом очистить и увлажнить воздух, поступающий в лёгкие. Это ведёт к накоплению и загущению мокроты, которая уменьшает просвет бронхов.
Помимо этого, причиной обструкции могут стать бактерии (пневмококк, гемофильная палочка), ожог дыхательных путей, например, при ингаляциях горячим паром, бронхиальная астма, инородное тело. Точно установит причину болезни только врач.
Более подвержены обструкции бронхов дети с:
- низким иммунитетом, часто болеющие ОРВИ;
- генетической предрасположенностью;
- врождёнными пороками развития бронхов;
- перенесённой гипоксией;
- родовыми травмами.
В группе риска также находятся аллергики, недоношенные малыши и дети, перенёсшие ранние инфекции.
Виды заболевания
Обструктивный бронхит может быть:
- Острым. Острый обструктивный бронхит в самом начале похож на ОРВИ, но его симптомы быстро нарастают. Для этого вида воспаления бронхов характерна отдышка, которая может появиться уже в первый день болезни.
Острым обструктивным бронхитом чаще болеют дети первых трёх лет жизни.
- Хроническим. Хронический обструктивный бронхит (ХОБЛ) у детей встречается редко. Он может развиться не только в связи с частыми заболеваниями вирусными инфекциями, но и под воздействием профессиональных факторов у взрослых.
- Рецидивирующим. Рецидивирующий обструктивный бронхит имеет место при повторяющихся или недолеченных ОРВИ и может быть связан с анатомическими и физиологическими особенностями строения дыхательных путей ребёнка: узостью бронхов, рыхлостью слизистой оболочки, склонностью к отёкам. Часто возникающие обструкции могут привести к необратимым изменениям в бронхиальном древе, что способствует перетеканию болезни в хроническую форму. Рецидивирующий обструктивный бронхит нередко сопровождается бактериальными инфекциями, поэтому часто лечится антибиотиками. Повторному развитию болезни могут способствовать такие факторы, как:
- сниженный иммунитет;
- гельминтоз;
- аллергии;
- плохая экология, пыль и плесень.
- Астматическим. Вирусы обладают способностью изменять чувствительность дыхательных путей, то есть на фоне вирусной инфекции слизистые начинают интенсивно вырабатывать слизь на те вещества, которые раньше не реагировали: запахи, порошки, пыль, шерсть и так далее. В такой ситуации природа болезни из изначально инфекционной становится инфекционно-аллергической и называется обструктивным бронхитом с астматическим компонентом. Его лечение в первую очередь заключается в установлении и устранении аллергена.
Симптомы болезни
Главный симптом бронхита — непродуктивный кашель, усиливающийся в ночное время. Помимо этого, наблюдается:
- затруднённое свистящее дыхание, которое слышно и без специальных инструментов;
- втягивание межрёберных впадин при дыхании;
- одышка, которая появляется при активных физических нагрузках, а в тяжёлых случаях — в спокойном состоянии;
- посинение губ и пальцев, что говорит о дыхательной недостаточности;
- повышение температуры тела;
- слабость;
- снижение аппетита;
- расстройство пищеварения.
Клиническая картина у новорождённых
Обструктивный бронхит у новорождённых и грудничков имеет ряд особенностей.
- Заболевание протекает стремительно, ухудшение состояния ребёнка может произойти за несколько часов.
- Повышение температуры тела новорождённого ведёт к перегреву организма, поскольку малыши не способны регулировать теплообмен.
- Спазм бронхов может вызвать дыхательную недостаточность, что чревато острой гипоксией.
Обструктивный бронхит у новорождённого — показание к госпитализации. Необходимость в стационарном лечении для детей до года устанавливается после осмотра пульмонологом.
Течение болезни у детей старшего возраста
Хотя обструктивный бронхит характерен для детей первых 3–4 лет жизни, он также может возникать в подростковом возрасте и сопровождаться бактериальными инфекциями, подключаются симптомы таких заболеваний, как:
- ангина;
- шейный лимфаденит;
- фарингит.
Исследования мокроты часто выявляют присутствие в бронхах хламидий.
При обструкции у детей школьного возраста обязательно проводят рентгенографию для исключения возможности пневмонии. Обструктивный бронхит может свидетельствовать о «бронхиальной астме позднего начала».
Диагностика
Для постановки диагноза проводятся следующие исследования:
- Индивидуальный осмотр. Незаменимый метод диагностики. Это самый простой, но в то же время самый достоверный и информативный способ оценки состояния ребёнка. Он сопровождается ощупыванием пациента, выстукиванием и выслушиванием лёгких. В результате осмотра педиатр видит общую картину заболевания и может назначить дополнительные исследования.
- Бронхоскопия. Один из методов эндоскопических исследований — позволяет визуально обследовать бронхи изнутри при помощи специальных приспособлений. Назначается при хроническом обструктивном бронхите для оценки состояния дыхательных путей и/или в лечебных целях для удаления слизи, инородного тела, промывания мелких бронхов, местного введения лекарственных средств.
- Рентген и бронхография. При подозрении на воспаление лёгких диагностика обструктивного бронхита не обходится без рентгена. Тяжёлые случаи заболевания могут потребовать проведения бронхографии, которая помогает подробно изучить строение всего бронхиального дерева. Она эффективнее и информативнее бронхоскопии, но доставляет сильный дискомфорт, поэтому у детей проводится под общим наркозом.
- Функциональные методы диагностики. Позволяют оценить степень дыхательной недостаточности, назначить правильное лечение, следить за его эффективностью и скорректировать при необходимости. К ним относится спирография, пикфлоуметрия, бодиплетизмография и другие исследования. Они с помощью специальной аппаратуры измеряют глубину и частоту дыхания, объем лёгких, скорость выдоха и прочие показатели, характеризующие работу органов дыхания.
- Лабораторные анализы крови, мочи и мокроты. Определяется газовый и кислотно-основной состав крови для установления степени дыхательной недостаточности. Бактериологическое и микроскопическое исследование мокроты и лаважной жидкости поможет выявить возбудителя болезни.
Лечение обструктивного бронхита
Лечение обструктивного бронхита сводится к восполнению потери жидкости организмом, расширению бронхов, снятию спазма и осуществляется разными способами. Они могут назначаться самостоятельно или в комплексе друг с другом.
При лечении детей применяются:
- ингаляции;
- физиотерапия и дыхательная гимнастика;
- массаж;
- лекарственные средства.
Обструктивный бронхит успешно лечится в домашних условиях. Необходимость в госпитализации показана:
- в случае острой дыхательной недостаточности, при которой имеет место одышка, посинение носогубного треугольника, общая вялость ребёнка;
- при сильной интоксикации организма, проявляемой в потере аппетита, рвоте, диарее, высокой температуре тела
- когда амбулаторное лечение не принесло результата;
- при подозрении на пневмонию.
Режим дня и диета

Обильное питьё способствует разжижению мокроты
Постельный режим при обструктивном бронхите противопоказан. Если ребёнок лежит неподвижно, то слизь накапливается в лёгких и засыхает, что ведёт к осложнениям. В вертикальном положении сила кашлевого толчка намного выше, дышать легче, поэтому нужна двигательная активность. При отсутствии повышенной температуры тела рекомендован свежий воздух и прогулки на улице. А если малышу настолько плохо, что он не может встать с постели, то его нужно госпитализировать.
Питание ребёнка в период болезни должно быть гипоаллергенным и богатым витаминами. В ежедневное меню нужно включить больше овощей и фруктов, избегая потенциально опасных продуктов: цитрусовых, клубники, мёда и шоколада. Особое внимание уделяется жидкости – пить нужно как можно больше, ведь от этого зависит скорость выздоровления. Подойдёт вода, сок, чай, отвар трав, компот и другие напитки.
Для уборки помещения нельзя использовать хлорсодержащие препараты, потому что они могут вызвать бронхоспазм. По той же причине при ингаляциях не применяют эфирные масла, а в пищу не добавляют сильно пахнущие специи.
Ингаляции

Небулайзер позволяет проводить ингалляции легко и безопасно
Ингаляции — самый быстрый и действенный способ снятия обструкции. Кроме того, с их помощью в лёгкие можно доставлять разжижающие мокроту препараты.
Для проведения ингаляций в домашних условиях в любой аптеке можно купить прибор — небулайзер, через который ребёнок дышит лекарством, разведённым в физиологическом растворе или минеральной воде, в виде холодного пара.
Преимущества ингаляций:
- удобство использования;
- точность дозирования;
- действие непосредственно в месте назначения;
- скорость появления эффекта.
При остром приступе обструкции бронхов нужно обеспечить приток свежего воздуха в помещение и снять спазм с помощью ингаляций с бронхорасширяющими препаратами, такими как Беродуал и Вентолин.
Лекарственные средства
Лекарства, назначаемые при обструктивном бронхите, должны устранить причину болезни, снять обструкцию лёгких для улучшения дыхания и снабжения крови кислородом, бороться с симптоматическими проявлениями заболевания.
Препараты для лечения обструктивного бронхита — таблица
Отдельно нужно упомянуть о бронхолитиках, таких как Эуфиллин, Сальбутамол и Кленбутерол. Это серьёзные лекарства с разным принципом действия. Но все они имеют много противопоказаний и побочных эффектов, особенно влияющих на работу сердца. Бронхолитики часто назначают для снятия спазма, но применять их лучше местно — через ингаляции. В этом случае их действие проявляется непосредственно в бронхах, увеличивается эффективность и уменьшается вероятность побочных эффектов.
Применяемые медикаменты на фото
Физиотерапия, дыхательная гимнастика и массаж

Перкуссионный массаж способствует отхождению мокроты
Физиотерапия при обструктивном бронхите позволяет улучшить кровоснабжение тканей, снять воспаление и уменьшить болезненные ощущения. К ней относится электрофорез, УВЧ и лазерная терапия. Делают эти процедуры с помощью специального оборудования в стационарах или центрах реабилитации.
Дыхательная гимнастика — ещё один способ терапии обструктивного бронхита. Существует множество упражнений, направленных на удаление из бронхов слизи и укрепление их мускулатуры:
- Выдох через воду. Это упражнение особенно сильно нравится детям. В чашку набирается вода, носом делается вдох, а выдыхать воздух нужно плавно через соломинку в воду.
- Обнять себя. При выдохе в положении стоя нужно сильно обнять себя, а на вдохе ослабить хватку.
- Сведение рук. На выдохе необходимо свести выпрямленные руки за спиной, а на вдохе вернуться в исходное положение.
- 16 вдохов. Выполните поочерёдно по 16 носовых вдохов, после чего сразу 16 вдохов ртом. После короткой передышки (3–5 секунд) повторять оба упражнения несколько раз.
- Восьмёрка. Упражнение делается при наклонённом вперёд туловище. После резкого и быстрого носового вдоха нужно задержать дыхание и досчитать до восьми вслух.
Перкуссионный массаж поможет ребёнку откашливать скопившуюся в бронхах мокроту. Родители могут делать его дома самостоятельно или воспользоваться услугами профессионала. Однако массаж не практикуется у деток, которые не могут покашлять по просьбе родителей или массажиста.
Техника выполнения массажа — видео доктора Комаровского
Физиотерапию, дыхательную гимнастику и перкуссионный массаж назначают после окончания острой фазы болезни для ускорения выздоровления.
Народные средства
Говоря о лечении обструктивного бронхита, нельзя не упомянуть о рецептах, применяемых в народной медицине. Использование отваров трав и компрессов способствует разжижению мокроты и её отхождению.
- Паровые ингаляции. Процедуры проводят с пищевой содой или отваром лекарственных трав: календулой, ромашкой, шалфеем, зверобоем, чабрецом. На 1 стакан воды добавляют 1 чайную ложку соды. Травяные настои готовят, заливая 1 столовую ложку сырья стаканом горячей воды и настаивая в течение 30 минут.
- Компрессы. Накладываются на область грудины, центральную часть грудной клетки. Этот способ лечение противопоказан при высокой температуре. Нужно сварить 3 картофелины, размять их в пюре, выложить массу (её температура не должна превышать 50 градусов) на грудь, закрыть плёнкой и укрыть ребёнка. Длительность процедуры — 2 часа.
- Лекарственные отвары. Например, луковый или изюмный. К 0,5 кг измельчённого лука добавляют 400 г сахара, 50 г мёда, заливают литром воды, варят в течение 3 часов и процеживают. Принимать средство нужно по 1 столовой ложке 4–6 раз в день. Изюмный отвар готовится следующим образом: 100 г изюма измельчить на мясорубке, залить стаканом воды, медленно нагреть до 60 °C и процедить. Принимать по 1 чайной ложке 5–10 раз в день.
Перед тем как лечить ребёнка народными методами или средствами гомеопатии, проконсультируйтесь с педиатром. Народная медицина в комплексе с традиционной даёт положительный результат, но полагаться лишь на неё не стоит.
Народные средства на фото
Возможные осложнения и последствия
Обструкция бронхов — серьёзный синдром, который при неправильном или несвоевременном лечении может привести к таким осложнениям, как:
- дыхательная недостаточность;
- повышение артериального давления;
- увеличение правых отделов сердца вследствие гипертензии;
- бронхиальная астма;
- воспаление, эмфизема лёгких.
Прогноз и профилактика
Обструктивный бронхит успешно лечится в подавляющем большинстве случаев. Но у 30–50% детей, хотя бы раз его перенёсших, есть вероятность повторения обструкции бронхов в первые 6–12 месяцев при новом заболевании ОРВИ. Чтобы уберечь ребёнка от этого, нужно принять профилактические меры.
Предупредить обструктивный бронхит можно, если защитить малыша от факторов, которые его вызывают. Поэтому любая профилактика вирусных инфекций и бронхиальной астмы также будет профилактикой обструктивного бронхита. К профилактическим мерам относят:
- укрепление иммунитета;
- закаливание;
- предупреждение пассивного курения;
- прививание от гриппа;
- ограничение общения с больными детьми;
- выявление источников аллергии;
- своевременный приём лекарственных препаратов.
Евгений Комаровский, известный многим педиатр, подробно разбирал тему обструктивного бронхита. Основные рекомендации, данные им для лечения и профилактики, звучат следующим образом:
- проветривать помещение и увлажнять воздух;
- обильно поить ребёнка.
Эти простые меры позволят слизи не засыхать в бронхах, а откашливаться. Они легко выполнимы, не требуют материальных затрат, но очень эффективны.
Советы доктора Комаровского — видео
Обструктивный бронхит — серьёзное и потенциально опасное заболевание. Но зная основные правила лечения этого состояния, родители смогут оказать нужную помощь в домашних условиях. Это, в свою очередь, ускорит выздоровление, поможет избежать госпитализации и убережёт от серьёзных осложнений.
babyzzz.ru
симптомы, лечение и причины болезни / Mama66.ru
Бронхит – воспаление бронхов – это довольно распространённое заболевание дыхательных путей, требующее немедленного лечения. В некоторых случаях, если лечение не было начато своевременно или из-за других внешних факторов, бронхит может перейти в обструктивную форму.

Слово «обструкция» обозначает закупорку, непроходимость. Возникает такое состояние вследствие спазма бронхов, сужения прохода в них, а также в результате избыточной выработки слизи и чрезмерного её сгущения. В такой ситуации воздуху остаётся лишь небольшое отверстие, через которое он и вынужден проникать в лёгкие.
В результате этого дыхание может быть существенно затруднено. Причём вдох осуществляется ещё относительно легко, а выдох требует усилий.
Что способствует развитию обструктивного бронхита
Выделяют 4 различных причины развития обструктивного бронхита у детей. Как правило, обструкция развивается как осложнение других респираторных заболеваний. Чаще всего её провоцируют различные
Причиной развития обструкции может стать и бактериальная инфекция. Впрочем, бактерии могут присоединиться и к инфекционному обструктивному бронхиту у ребёнка. Поскольку бактериальный бронхит традиционно протекает сложнее вирусного, присоединение бактерий проявляется резким ухудшением состояния.
Не менее распространён аллергический бронхит, в том числе осложнённый обструкцией. В этом случае приступ провоцируется появлением аллергена и проходит вместе с его устранением. К сожалению, многие родители к аллергиям относятся несерьёзно, особенно если они сезонные или выражаются в реакции на не слишком распространённые продукты. Зачем лечить, если само пройдёт? А ведь аллергия – это серьёзное нарушение работы иммунной системы, и если пустить её на самотёк, то состояние ребёнка будет постоянно ухудшаться.
Реже всего у детей встречается обструктивный бронхит, вызванный грибком. Он составляет совсем небольшой процент от общего числа заболеваний.
Симптомы и диагностика
Бронхит – это всегда кашель. Если речь идёт об обструктивном бронхите, то сначала кашель сухой, острый, приступообразный. Затем с кашлем начинает отходить мокрота. Впрочем, менее мучительным кашель не становится. Как правило, к ночи он усиливается, иногда из-за этого возникают проблемы со сном.

Изменяется также и характер дыхания. Может появиться одышка. В лёгких формах она возникает лишь после физической нагрузки, если же отверстие совсем маленькое, дыхание серьёзно затрудняется и в состоянии покоя.
Кроме того, часто во время дыхания из грудной клетки слышны хрипы и свисты, так как через бронхи воздух проходит с усилием. Иногда такие звуки слышны даже на значительном расстоянии.
Как правило, первые несколько дней обструктивный бронхит у детей не сопровождается повышением температуры или общим ухудшением состояния, а аллергический бронхит и вовсе не сопровождается такими симптомами.
Диагноз «обструктивный бронхит» врачи ставят на основании опроса родителей и осмотра ребёнка. В некоторых случаях может быть назначен рентген. Снимок покажет усиление лёгочного рисунка, к тому же ткани лёгких становятся более прозрачными. А вот анализ крови у больных обструктивным бронхитом, как правило, почти не изменён. Максимум — может повыситься скорость оседания эритроцитов.
Лечение
Курс лечения обстурктивного бронхита напрямую зависит от того, какова причина, вызвавшая обструкцию. Бытует мнение, что лечение всегда сопровождается приёмом антибиотиков. Однако это вовсе не так. Вирусы совершенно нечувствительны к любым антибиотикам, лечить которыми вирусный бронхит бессмысленно. Более того, даже вредно, ведь попутно они убьют всю полезную микрофлору организма. А ведь некоторые бактерии трудятся на благо нашего организма, в том числе, являются частью нашей иммунной системы. Результатом может стать не излечение, а наоборот, присоединение бактериальной инфекции.
Таким образом, прежде всего, необходимо определить причину, вызвавшую развитие бронхита. Для этого нужно не только оценить симптомы, но и провести ряд диагностических процедур. В частности, на исследование может быть взята мокрота . И только после постановки точного диагноза врач сможет назначен курс лечения. Именно поэтому категорически нельзя заниматься самолечением.
Вирусные инфекции лечат специализированными противовирусными препаратами, бактериальные
Кроме того, врачи наверняка пропишут препараты, разжижающие мокроту и способствующие её выведению из лёгких. Иногда назначают также бронхолитические средства, которые снимают спазм и расширяют проход в бронхах. Однако, многие медики считают, что это лишнее, и с этой задачей организм должен справиться сам. К тому же большинство из них имеет значительное количество побочных эффектов. Поэтому в лечение детей их применяют всё реже.
Родители также могут кое-что сделать, чтобы облегчить состояние ребёнка. Прежде всего, необходимо увеличить количество выпиваемой им воды. Это необходимо для разжижения мокроты. Вязкая, густая мокрота выходит с трудом, увеличив количество жидкости в организме, мы облегчаем этот процесс.
Также улучшить отхождение мокроты можно путём лёгкого постукивания по спине. Речь идет о так называемом перкуссионном массаже.
Профилактика обструктивного бронхита
Прежде всего, профилактика обструктивного бронхита у детей заключается в укреплении иммунитета: сохранение грудного вскармливания минимум до года, больше прогулок на свежем воздухе, разнообразное и здоровое питание, приём витаминов, закаливание.
Кроме того, очень важно своевременно и правильно лечить простуды, не допуская развития осложнений. Самолечение – первый враг здоровья. Хотя последствия могут проявляться далеко не сразу. Что и вводит родителей в заблуждение относительно вреда их действий.
Если у вашего ребёнка имеется аллергия, то необходимо будет следить, чтобы он находился как можно дальше от того продукта, который вызывает у него аллергическую реакцию . Особенно это касается пыли или шерсти животных.
Если запустить обструктивный бронхит, он может перейти в хроническую форму. Тогда он будет повторяться несколько раз в год, и кашель будет мучить ребёнка по 2–3 месяца не прекращаясь. Ещё одна весьма мрачная перспектива – бронхиальная астма. Именно поэтому так важно серьёзно относиться к профилактике бронхита, а также к своевременному лечению.
Рекомендуем к просмотру: Доктор Комаровский об обструктивном бронхите у детей
Советуем почитать: Возможно ли лечить ребёнка с ларингитом дома?
mama66.ru
Осторожно: обструктивный бронхит у ребенка
Маленькие дети часто болеют инфекционными респираторными заболеваниями. К счастью, в подавляющем большинстве случаев они довольно быстро поправляются в течение 7-10 дней, что не может не радовать родителей. Но иногда болезнь принимает очень опасное течение и может угрожать здоровью и даже жизни малыша. Одним из наиболее серьезных респираторных заболеваний, которые часто возникают у детей раннего возраста, является обструктивный бронхит. Каковы его особенности, как родители могут заподозрить это заболевание и в каких случаях нужна неотложная помощь? Подробности в новой статье на MedAboutMe.
Что такое обструктивный бронхит

Бронхит является наиболее распространенным заболеванием нижних дыхательных путей у детей. Хотя бы однократно в жизни он возникает у каждого малыша в возрасте 2-4 года. Причина воспалительного процесса в бронхах — это различные вирусы, реже — бактерии.
Особенностью обструктивного бронхита является то, что отек и слизь, которую продуцируют клетки стенки бронхов, значительно перекрывают их просвет и затрудняют дыхание. Вероятность такого исхода значительно возрастает по причине анатомической узости дыхательных ходов у маленьких деток. Это приводит к тому, что обструкция нижних дыхательных путей развивается у них при совсем незначительном отеке слизистой, который совершенно не опасен для детей старше 5-6 лет, в то время, как для малышей 2-4 лет он представляет реальную угрозу.
По данным медицинской статистики, обструктивным бронхитом хотя бы однажды болел каждый пятый ребенок в возрасте до 2 лет, однако данные эти нельзя назвать достоверными по причине того, что не все родители обращаются за медицинской помощью. Его особенностью является то, что, случившись однажды, нередко он рецидивирует несколько раз в течение года. Риск повторного развития многократно возрастает у детей, страдающих от различных аллергических болезней (атопический дерматит, конъюнктивит, ринит), ведь часто именно череда обструктивных бронхитов является, по сути дела, первым звоночком, свидетельствующем о дебюте у ребенка бронхиальной астмы.
Каковы причины обструктивного бронхита у детей

В подавляющем большинстве случаев обструктивный бронхит у детей вызывают различные вирусы. Самыми распространенными являются респираторно-синцитиальная инфекция, парагрипп, аденовирусы, энтеровирусы, герпесвирус, цитомегаловирус и др. Очень часто случается так, что они вызывают серьезное снижение защитных сил местного иммунитета, в результате в воспалительный процесс активно включаются и бактерии (пневмококки, стрептококки, стафилококки, респираторные микоплазма и хламидофила и др.). Особенно это характерно для изначально ослабленных деток, которые часто болеют простудными заболеваниями, принимают лекарства, угнетающие иммунную систему, страдают от хронических недугов.
Однако есть ситуации, когда вероятность обструктивного бронхита значительно повышается. Во-первых, это возникает при наличии в квартире большого количества плесневелого грибка. Во-вторых, если ребенок страдает от глистной инвазии, которая не была своевременно диагностирована и пролечена.
Как заподозрить обструктивный бронхит у детей

Малыш может радостно играть, бегать и петь песни, однако ночью (а чаще всего это происходит именно в ночные часы) его состояние резко ухудшается. Обструктивный бронхит может начаться как банальная вирусная инфекция с лихорадки, признаков интоксикации, насморка или незначительного кашля. Однако в конце первых или вторых суток к этим симптомам присоединяются новые, которые могут крайне напугать родителей.
Многие дети начинают жаловаться на боль в груди или животе (часто они просто не могут точно указать ее локализацию). Она возникает из-за спазма бронхов и переполнения альвеол воздухом, который легко в них попадает, а выходит с большим трудом. После этого внимательные родители могут услышать при выдохе свистящие хрипы, часто они слышны на расстоянии. Иногда прикоснувшись к грудной клетке малыша можно почувствовать дрожание. Звук, который сопровождает выдох, напоминает хруст свежего снега. Характерной особенностью именно обструктивного бронхита является то, что ребенку становится тяжело именно выдохнуть воздух, вдох не вызывает у него трудностей.
Кашель при обструктивном бронхите может вообще отсутствовать, но чаще он бывает незначительный, сухой или малопродуктивный. Ребенок не может откашлять мокроту. Насморк, боль в горле, лихорадка и другие респираторные симптомы совсем не обязательны и свидетельствуют о наличии вирусного заболевания.
Опасные симптомы обструктивного бронхита у ребенка

Клинические проявления обструктивного бронхита напрямую зависят от степени закупорки бронхов отеком и слизью. При легкой степени у малыша присутствуют лишь свистящие хрипы, которые практически не влияют на его общее самочувствие. Несмотря на них он может играть, рисовать и даже бегать по квартире. Однако есть ряд симптомов, которые говорят о том, что обструкция бронхов привела к развитию дыхательной недостаточности и его здоровье под угрозой:
- Одышка, которая усиливается при беге, разговоре, активных играх. Ребенок не может целиком произнести длинное предложение, а делит его на несколько частей, сопровождая это вдохами. Также специфическим является смех ребенка, он становится прерывистым, дрожащим, меняет оттенок. После небольшой активности (бег, прыжки, игра) он останавливается, чтобы отдышаться.
- Втяжение межреберных промежутков. Если внимательно посмотреть на грудную клетку раздетого ребенка, то можно увидеть, что выдох дается ему с трудом и для этого он специально привлекает дыхательную мускулатуру. Во время дыхания визуально заметно втяжение межреберных промежутков.
- Вынужденное положение тела. Иногда малышу так тяжело дышать, что он непроизвольно выбирает для себя удобное положение. Он садится на стул и упирается руками в его ручки, либо встает рядом с низким столиком. Лежа одышка усиливается, поэтому самым комфортным положением для ребенка является сидя, опираясь спиной на мягкую подушку.
- Раздувание крыльев носа. Это еще один дополнительный механизм, который помогает ребенку при затруднении дыхания. Внимательные родители должны заметить его.
- Цианоз. Это очень серьезный симптом, который должен стать мгновенным поводом для реакции со стороны родителей. Цианотическая (синюшная) окраска носогубного треугольника и ногтей свидетельствует о серьезной гипоксии (нехватке кислорода).
Если на фоне наличия всех вышеперечисленных симптомов ребенок внезапно стал вял, неактивен, сонлив, при попытке его разбудить он все равно быстро засыпает, — это очень опасный признак того, что от дефицита кислорода начал страдать головной мозг и малышу немедленно нужна неотложная помощь.
Как лечат детей с обструктивным бронхитом: лекарства и вспомогательные методы

Обструктивный бронхит — опасное заболевание и в 1% случаев он приводит к гибели. Правда, последний пункт касается почти всегда сильно ослабленных детей первого года жизни, но это не повод пускать болезнь на самотек. Лечить обструктивный бронхит обязательно должен только доктор.
Если заболевание протекает относительно легко и у ребенка нет признаков дыхательной недостаточности (о которых говорилось в предыдущем пункте), то терапия возможна дома. Однако при присоединении хотя бы одного из опасных симптомов, необходимо как можно быстрее вызвать скорую помощь, либо самостоятельно доставить малыша в детскую больницу. Скорее всего, ничего опасного с ним не случится, однако тяжелая обструкция может развиться за считанные часы и лучше в это время находиться в стационаре.
В лечении обструктивного бронхита самой важной задачей является как можно быстрее восстановить проходимость нижних дыхательных путей. Для этого применяют ингаляции с бронхорасширяющими лекарствами (беротек, беродуал). При тяжелой дыхательной недостаточности проводят капельное введение эуфиллина и терапию чистым кислородом. Применение кортикостероидов (пульмикорт) показано также при выраженном течении обструктивного бронхита и неэффективности бронхотиликов. В зависимости от причины недуга (бактерии или вирусы) назначается специфическая терапия — противовирусные или антибиотики.
Препараты из группы муколитиков и отхаркивающих (Лазолван, Бромгексин, Флюдитек) категорически противопоказаны, ведь они усиливают выработку мокроты и она закупоривает и без того суженные бронхи. Из пероральных препаратов назначают те, что расширяют их (Эреспал). Для купирования лихорадки применяют жаропонижающие средства, а для облегчения носового дыхания — сосудосуживающие капли.
Лечение обструктивного бронхита включает и второстепенные методы, такие как физиотерапия, массаж, щелочные ингаляции, однако показания определяется только доктор. При малейшем подозрении на это заболевание нужно как можно быстрее вызвать врача-педиатра, если выражена дыхательная недостаточность — то скорую помощь. Самолечение может быть очень опасным.
medaboutme.ru
Обструктивный бронхит у детей: симптомы и лечение, признаки
Обструктивный бронхит у детей является воспалением, сопровождающимся обструкцией – плохой проходимостью бронхов и скоплением слизи. Острый бронхит проявляется в шумном дыхании с быстрыми выдохами, хрипами и кашлем.
Диагностируется обструктивный бронхит у малышей с помощью рентгена, бронхоскопии, аускультации и общего анализа крови. В лечении заболевания используются ингаляторы, небулайзеры, массаж, дыхательные упражнения и прием муколитиков с антибиотиками.
Причины
Основными причинами обструктивного бронхита у ребенка являются:
- Наличие паразитов в организме.
- Перенесенные грипп, тонзиллит, ангина и другие вирусные заболевания. Сначала произойдет поражение крупных бронхов, затем – мелких.
- Попадание в бронхи пищи или маленьких деталей от игрушек. Обычно болезнь появляется после удаления инородного предмета из бронхов.
- Инфекции пневмококка, стафилококка, гемофильной палочки, стрептококка, протея и клебсиеллы.
- Плохое состояние экологии в месте проживания, пассивное курение.
- Аллергия. У детей, страдающих аллергией, часто диагностируют обструктивный бронхит, который появляется после аллергической формы.
- Недоразвитые внутренние органы системы дыхания.
Формы
Аллергическая
Заболевание, которое сопровождается спазмом бронхов и скоплением слизи после контакта с аллергеном, называется аллергический обструктивный бронхит. Его симптомы:
- боли в горле;
- удушающий сухой кашель, который мешает нормальному сну;
- затрудненное дыхание;
- нормальная температура тела из-за отсутствия воспаления;
- головные боли.
Заболевание может обостриться. Появятся гипоксия и сердечная недостаточность. Лечить его нужно незамедлительно, применяя те же средства, что и при простой и острой формах бронхообструкции. Обязательно нужно учитывать аллергическую природу болезни.
Рецидивирующая
Такое заболевание возникает у ребенка, когда он часто болеет простудами. Если однажды малыш переболел бронхообструкцией, то родителям стоит быть особо внимательными.
Рецидивирующая форма болезни часто развивается во время ОРВИ. Ее симптомы:
- сильный кашель;
- дыхание со свистом;
- хрипы.
Для лечения рецидивов бронхообструкции врач сначала выясняет причину заболевания. Исходя из этого, назначаются:
- При бактериальной этиологии – прием антибиотиков («Ампициллин», «Амоксициллин»).
- При вирусном характере антибиотики не назначаются. Для этого лучше подходят спазмолитики и бронхолитики.
- При аллергической этиологии прописываются антигистаминные средства.
Также очень действенны:
- Ингаляции. В качестве раствора целесообразно использовать щелочные средства из минеральной воды. Для аллергиков запрещены эфирные масла.
- Очищение носика физраствором и «Боржоми».
- При повышении температуры более тридцати восьми градусов применение «Парацетамола» и противовирусных средств. «Антипирин», «Анальгин» и «Амидопирин» давать ребенку запрещено!
Хроническая
Обструктивный бронхит в хронической форме появляется в запущенных случаях бронхообструкции. Главный движущий механизм его возникновения — частые простудные заболевания у малыша.
У хронического обструктивного бронхита бывают осложнения:
- дыхательная недостаточность;
- плохое кровообращение;
- легочная гипертензия, которая может приводить к смерти.
Симптомы этого заболевания диагностируются не сразу, так как болезнь латентная. Какие основные признаки хронического обструктивного бронхита возможно выделить:
- сильная потливость;
- быстрая утомляемость;
- появление одышки;
- затяжной мокрый кашель;
- чувство слабости;
- снижение концентрации внимания и, как следствие, успеваемости;
- ринит;
- красное горло;
- высокая температура.
Вылечить хроническую форму болезни можно так же, как и острую с простой. Если ее не лечить или делать это несвоевременно, она может перетечь в более тяжелую фазу.
У детей старше года
Симптомы
Обструктивный бронхит у детей старше года возникает незаметно. Ребенок начинает покашливать, и родители не всегда придают этому признаку значение. Через некоторое время к нему присоединяются другие:
- Сильный кашель, которым малыш страдает чаще всего ночью, от чего не может нормально спать.
- Ринит. Сопельки у детей могут быть не только при простуде, но и при бронхите.
- Красное горлышко. Не игнорируйте жалобы вашего дитяти на першение в горле. Этот симптом часто сопровождает бронхообструкцию.
- Гипертермия. Наличие высокой температуры вполне логично, так как в организме ребенка происходит воспалительный процесс.
Медикаменты
Внимание: выписывать лекарственные препараты должен только врач!
Для лечения обструктивного бронхита у детей старше года доктор может назначить прием антибиотиков. Особенно если болезнь сопровождается лихорадкой, отхождением мокроты зеленого цвета, происходит интоксикация, а также при неудовлетворительных результатах анализов.
Обычно назначаются антибиотики группы пенициллинов. При острой форме болезни выписываются противовирусные средства. Например, «Вифероновые свечи», «Кагоцел». При очень высокой температуре – жаропонижающие препараты.
Также врачи прописывают муколитики – препараты, позволяющие сделать отхождение секрета более легким. Например, «Амброксол». Для расширения сосудов при влажном кашле обычно назначается «Эреспал». При интоксикации во время аллергического обструктивного бронхита показан активированный уголь.
Для ингаляций у детей отлично зарекомендовал себя препарат «Пульмикорт». Он уменьшает симптоматику и частоту обострений астмы, снимает отек и воспаление слизистой. Плюсом «Пульмикорта» является то, что он безопасен для ребенка.
Процедура ингаляции имеет противопоказания:
- лихорадка;
- аллергия на состав раствора;
- сердечные и легочные болезни;
- кровотечения из носа;
- болезни мозга.
Народные методы
Отвары
Будьте внимательны с травами, используемыми для лечения обструктивного бронхита народными средствами. Они могут вызвать аллергию.
Наиболее эффективные народные средства:
- Справиться в домашних условиях с сильным кашлем поможет чабрец, который обладает бактерицидным, отхаркивающим и успокаивающим свойствами. Настойку необходимо давать детям по пол чайной ложки в сутки.
- Также при мучительном кашле ребенку поможет шалфей с молоком. Травку заливают стаканом молока и доводят до кипения. Затем огонь нужно уменьшить и варить еще пятнадцать минут. Снятый с плиты отвар настоять один час. Можно добавить немного меда и давать лекарство ребенку по половине стакана четыре раза в сутки.
- При плохом отхождении секрета помогает растение девясил. Оно содержит сапонин и помогает разжижать мокроту. Из него делается отвар и дается малышу по пять ст. ложек в сутки.
- Справиться с острой фазой заболевания в домашних условиях может обильный прием настоек из цветов липы, ягод малины, потогонных сборов и черной бузины. Нужно давать ребенку теплый отвар не меньше полутора литров в сутки.
- Расширить бронхи, улучшить отхождение секрета возможно с помощью сбора из мать-и-мачехи (четыре части), корня солодки (три части) и листьев подорожника (три части). Залить сбор двумя стаканами кипятка и давать ребенку по четверти стакана пять раз в сутки.
Компрессы, растирки
Детям старшего возраста справиться с бронхитом отлично помогают народные средства – компрессы и растирки. Они снимают спазм и расслабляют бронхи. Внимание: использовать эти методы при повышенной температуре запрещено!
Самые эффективные средства:
- Компресс из растительного масла. Его нужно подогреть, смочить в нем полотенце и положить больному на грудь, накрыв целлофаном и теплым покрывалом. Компресс делается перед сном, на ночь. Достаточно всего три-четыре раза, чтобы вылечить болезнь.
- Сливочное масло и мед. Взять по столовой ложке каждого ингредиента и смешать. Поставить на маленький огонь, охладить до комфортной температуры. Намазать спинку и грудь малыша этой смесью, накрыть х/б тканью и целлофаном. Процедура проводится на ночь, ежедневно, на протяжении месяца. Ребенку станет лучше через неделю.
- Растирание. Его рекомендуется делать с использованием масла ментола, камфоры или других природных веществ. Когда они испаряются, то попадают в легкие, начинают воздействовать на бронхи, снимают отек и дают противомикробный эффект.
Массаж
Чтобы мокрота легче отходила, полезно делать крохе массаж. Нужно легонько постукивать его спинку сложенными лодочкой ладонями. Малышей старше года кладут животиком на подушку и начинают массажные движения, ритмично поколачивая концами пальцев. Детей старше трех лет просят глубоко вдохнуть, затем плавно медленно выдохнуть. В этот момент делаются постукивающие движения.
Существует техника постурального дренажа. Такая гимнастика тоже очень полезна при обструктивном бронхите. Когда ребенок проснется, пусть свесится с кровати туловищем и головой, опираясь на ладошки или плечи. В таком положении он должен «провисеть» пятнадцать — двадцать минут.
Также в течение дня можно делать дыхательную гимнастику. Например, задувать свечи или надувать шарики.
У грудничков
Симптомы
У младенцев бронхообструкцию можно легко спутать с обычной простудой. В начале болезни появляются шумное затрудненное дыхание и одышка. При этом грудничок сильно втягивает грудь.
В дальнейшем у грудничка весьма быстро возникают следующие симптомы:
- сухой лающий кашель или мокрый;
- слышимые хрипы;
- повышение температуры до тридцати восьми — тридцати девяти градусов;
- просветы бронхов сужаются, появляются спазмы, ринит;
- гипоксия;
- бледность эпидермиса.
Лечение
Если вы подозреваете у грудничка обструктивный бронхит, то лучше обратитесь к педиатру. Строго не рекомендуется заниматься самолечением.
Обычно врачи проводят комплексную терапию бронхообструкции у грудничков:
- Прием спазмолитиков. Наиболее эффективными средствами являются «Папаверин» и «Но-шпа». Они снимают спазмы бронхов.
- Диета. Из рациона кормящей мамы необходимо убрать все продукты, способные вызвать аллергию.
- Прием антибиотиков. Для борьбы с бактериями успешно применяются антибиотики «Аугментин», «Цефазолин» и другие.
- Прием бронхолитиков. Эти средства снимают спазм маленьких бронхов. Выбрать подходящие и определить дозировку вам поможет врач.
- Массаж. Он помогает облегчить симптомы бронхита и вывести секрет. Массаж нужно делать легкими похлопывающими движениями в области груди, спины и ключиц.
- Прием отхаркивающих средств. Их назначают для выведения секрета. Хорошие препараты – «Ацетилцистеин», «Лазолван» и другие.
- Прочищение носика от слизи. Для этого капают сосудорасширяющие капли или используют назальный аспиратор.
- При кислородном голодании показан курс кислородотерапии.
Прогнозы
У большей части детей обструкция прекращается до пяти лет. У тридцати — пятидесяти человек может появиться рецидивирующий обструктивный бронхит, после которого обычно развивается астма.
В целом своевременное лечение бронхита – гарантия положительного итога. Поэтому не откладывайте ваш визит к врачу.
Профилактика
Чтобы дети не болели обструкцией, необходимо проводить профилактику. Сделать это очень легко:
- Нужно проводить на свежем воздухе больше времени. Лучше всего свозить детей на море: морской воздух пропитан полезными веществами.
- Обязательно делать влажную уборку каждые двое суток. Если на стенах появилась плесень, нужно незамедлительно ее удалить.
- Укреплять иммунитет ребенка. Отличная профилактика – закаливания, обливания холодной водой (но без фанатизма!), хождение босиком по земле в летний период, прием иммуностимуляторов.
- Своевременная реакция на первые признаки простуды – провокатора обструктивного бронхита — лучшая профилактика. Как только появился кашель – сразу лечите его.
Рекомендации специалиста
Чтобы не допустить развитие заболевания, рекомендовано:
- Не курить при ребенке.
- Обеспечить его сбалансированным питанием.
- Контролировать нагрузку и отдых.
Резюме
Детский обструктивный бронхит может быть нескольких видов: аллергический, хронический и рецидивирующий. Каждую из этих форм вызывают разные причины. Однако общая у них все же есть – невылеченная ОРВИ.
У бронхообструкции могут быть серьезные осложнения, которые сказываются на состоянии внутренних органов ребенка. Поэтому заболевание лучше лечить с появления первых симптомов.
ovdohe.ru
Обструктивный бронхит у ребенка: причины, симптомы, лечение

Заболевание характеризуется частичным ограничением поступления воздушного потока в дыхательные пути. Пациент сталкивается с затрудненностью дыхания.
Обструктивный бронхит у ребенка диагностируется чаще в младшем возрасте, что обусловлено физиологически узким просветом бронхов у детей. Родители должны быть готовы столкнуться с проблемой, в чем им поможет подробная информация о недуге.
Причины заболевания
Дабы немного прояснить значение термина, стоит объяснить, что процесс воспаления слизистой оболочки бронхов называется бронхитом. Заболевание провоцирует повышенное образование слизи. Густая мокрота препятствует продвижению воздушных потоков, вызывая спазм гладкой мускулатуры бронхов. Именно эта закупорка и зовется обструкцией. Сам по себе бронхит переносится относительно легко и хорошо поддается лечению в домашних условиях. А вот возникновение обструкции делает состояние ребенка более опасным и тяжелым.
90% пациентов страдают от обструктивного бронхита по причине проникновения вирусов в нервные узлы вокруг бронхов.
Узлы теряют тонус, что влечет бронхиальный спазм. Результатом деятельности других микробов становится выработка избыточного количества слизи. Под действием некоторых бактерий отекает слизистая, просвет бронхов соответственно уменьшается. Запуск нескольких механизмов одновременно становится причиной прогрессирующей обструкции.
Если у ребенка обнаружены аллергические реакции или избыточная масса тела, то он попадает в группу риска.
Симптомы
Специфичность симптомов значительно облегчает диагностику. Признаки внезапны, а прогрессирование молниеносно.
Недуг застает ребенка ночью. Способствует этому также активные прогулки на улице в компании других детей.
Малыш беспокоен. На первом году жизни дети беспричинно плачут, а малыши старших лет ощущают проблемы с засыпанием.
Прислушавшись к дыханию больного, можно услышать хрипы в бронхах.
Симптомы сопровождаются одышкой. У ребенка наблюдается затруднение выдоха.
Кашель.
Учащенное дыхание, тахикардия и синюшность кожных покровов отмечаются при прогрессировании дыхательной недостаточности.
Как протекает заболевание?
Проявление обструктивного бронхита можно отследить родителям в домашних условиях. Ночью усиливается насморк и кашель. Слабый, беспокойный, возбужденный, капризный малыш жалуется на боль за грудиной. Температура тела повышенная, даже самая неопытная мама фиксирует хрип и одышку.
В течение нескольких дней меняется характер кашля. По выделяемой мокроте определяется вид бронхита. На лечение острой стадии необходимо чуть меньше недели. Прозрачные выделения сигнализируют об острой форме бронхита, гнойные — хроническая форма. Отсутствие лечения или его запоздание грозит затяжным бронхитом и осложнениями.
Заболевание может иметь простую форму или обструктивную. Простая форма неопасна и легко излечима. В случае диагностирования обструктивного бронхита у ребенка родители должны быть готовы к отекам бронхов и ухудшению их проходимости.
Лечение
Лечение должно носить неотложный характер. Чем младше ваш малыш, тем быстрее вы должны действовать. Главная задача — устранить бронхиальную обструкцию, восстановить проходимость бронхов.
Приводим ребенка в спокойное состояние. Нервозность усиливает проявление удушья. Седативные препараты применяются для взрослых детей.
Устранить симптомы поможет специальная ингаляция, которая действует целенаправленно на бронхи.
Позаботьтесь о чистоте, прохладности и влажности воздуха. В случае отсутствия специальных увлажнителей воздуха отправляйтесь в ванную комнату, открывайте холодную воду и ожидайте отступления удушья.
Обильное питье поможет сделать мокроту не такой густой, что освободит путь воздушных потоков.
Лечение сопровождается специальной диетой.
Врачом назначаются препараты, действие которых уменьшает спазм бронхов (эуфиллин, дексаметазон).
Конкретные показания дают специалисту основания для назначения препаратов, разжижающих слизь.
Применение антибиотиков актуально при бактериальном характере заболевания.
Особенности заболевания у детей до года
У грудного ребенка не может быть обструктивного бронхита. Диагноз возможен только в случае преждевременных родов, наличии у малыша пороков дыхательных органов, проживании в семье детей дошкольного возраста. У деток до года очень узкие бронхи, что должно стать причиной немедленного обращения в больницу. Рекомендация касается всех детей до 3 лет. В возрасте одного года чаще речь идет о бронхиолите, возникающем в результате проникновения респираторных вирусов.
У детей 3 лет
Симптомы обструктивного бронхита могут дать о себе знать уже в первый день респираторного заболевания (реже на 2-3 день). Затрудненный выдох сопровождается хрипом и свистом. Родителей должна насторожить вздутая грудная клетка у ребенка. Лечение детей строго симптоматическое. Помочь маленькому пациенту откашляться можно, положив его животом к себе на колено так, чтобы попа была чуть выше головы. Пальцами проводите по спине к голове, а после массажа посадите ребенка и заставьте покашлять. Внимание: массаж разрешается в случае отсутствия повышенной температуры тела!
Лечение детей 6 лет и старше
Возраст ребенка позволяет врачу назначать более сложные препараты, что значительно облегчает протекание обструктивного бронхита и ускоряет процесс выздоровления. Обильное питье и влажный воздух остаются незаменимыми мерами лечения. В возрасте 6 лет наблюдается развитие дыхательной мускулатуры, что дает возможность малышу откашливать мокроту самостоятельно.
Народные средства лечения
Специалисты настоятельно рекомендуют не прибегать к помощи рецептов народной медицины. Ведь когда речь идет о детях, родителям стоит быть крайне осторожными и предусмотрительными. Запомните: травки, способные помочь взрослому человеку, для детей могут быть опасными и провоцирующими осложнения. Минимальный вред от народного лечения — это отсутствие результата, а значит, потеря драгоценного времени. Целью некоторых средств становится успокоение кашля, что запрещено в период обструкции. Будьте очень внимательны перед использованием любого средства без консультации врача.
Среди народных средств часто применяют редьку, калину или лук с медом, отвар девясила или корня первоцвета весеннего, шалфей, сок брусники сливочное масло и многое другое.
Профилактика заболевания
- Уберегите детей-аллергиков от раздражителей.
- Поддерживайте влажность и чистоту воздуха в помещении.
- Чаще осуществляйте прогулки.
- Обратитесь к закаливанию (спросите совет у врача).
- Придерживайтесь строгого режима дня.
- Следите за полноценностью сна.
- Ежегодное посещение морских курортов выступает отменной профилактикой бронхита.
Подозрение развития бронхита с обструкцией у вашего малыша должно стать поводом для незамедлительного посещения больницы. При невозможности обращения к врачу главными помощниками для снятия приступа станут чистый, влажный воздух, обильное питье и спокойная обстановка. Будьте внимательней к своим малышам!
anginamed.ru
Обструктивный бронхит у детей. Хронический и острый обструктивный бронхит
Второй опасностью этого заболевания является его частое возникновение в раннем возрасте, когда дыхательные нарушения развиваются быстро и активно, за непродолжительное время, достигая серьезного состояния, которое может угрожать жизни. Зачастую обструктивные бронхиты имеют аллергическую природу, имеют склонность к рецидивированию и являются первым шагом на пути к формированию бронхиальной астмы в более старшем возрасте. Эпизоды обструктивного бронхита, возникающие более трех-пяти раз в период до трех лет рассматривают как состояние пред-астмы.
Общие данные
Острым обструктивным бронхитом у детей называют воспалительный процесс в слизистых оболочках бронхов, протекающий с синдромом бронхиальной обструкции, то есть с резким сужением стенок бронхов, из-за чего возникают затруднения прохождения воздуха по дыхательным путям, из-за чего возникают эпизоды одышки (затруднения вдоха, выдоха или обеих фаз дыхания). Данные педиатров указывают на то, что до четверти всех бронхитов у детей раннего возраста протекает с проявлениями клинически выраженной обструкции бронхов и еще половина с незначительной обструкцией, не выявляемой по данным осмотра. В результате у ребенка формируется одышка, которая нарушает общее состояние и тканевое дыхание.
В педиатрии существуют два термина – «обструктивный бронхит» и бронхиолит, о бронхиолите говорят у детей на первом году жизни, в то время как об обструктивном бронхите можно говорить в любом возрасте, но, по сути, процессы очень схожи, хотя в клинической форме обеих форм имеют незначительные различия.
Острый обструктивный бронхит зачастую возникает у детей в первые три года жизни, при этом воспаление слизистых бронхов обычно обуславливается респираторно-синтициальным вирусом или вирусом гриппа, аденовирусной инфекцией или цитомегаловирусом. Обструктивные бронхиты другой этиологии встречаются гораздо реже, микробные бронхиты дают симптомы обструкции очень редко.
У детей в возрасте старше трех лет на ведущие позиции в развитии обструктивных форм бронхита выходят такие возбудители, как микоплазма и хламидия, внутриклеточные простейшие, которые поражают клетки эпителия бронхов и других тканей.
В основе формирования обструктивного бронхита лежит несколько патологических механизмов, которые и обуславливают нарушения дыхания – это скопление в просвете бронхов вязкой и густой мокроты, а также утолщение стенок бронха с резким их сужением за счет отечности слизистой оболочки и подслизистого слоя, а также спазматического сокращения мышц бронхов и сдавление дыхательных путей из-за отека тканей. У детей в раннем возрасте большее значение отдается отеку тканей, бронхиальный спазм у них выражен в меньшей степени, хотя при аллергической природе бронхита он может присутствовать.
Причины обструктивного бронхита у детей
Основной причиной обструктивных бронхитов в детском возрасте являются инфекции верхних и нижних дыхательных путей, в основном это вирусные инфекции. Основными вирусами, повинными в развитии обструктивных форм бронхита считают риновирус, одновременно вызывающий еще и насморк, аденовирус, который провоцирует развитие конъюнктивитов, вирус гриппа и многие другие. На второй план выступают микроплазменные поражения бронхов.
Однако, в развитии бронхитов с синдромом бронхиальной обструкции немаловажную роль играет и аллергический фактор – он является одним из ведущих в развитии неинфекционных форм бронхита. Кроме того, аллергический обструктивный бронхит может стать пусковым фактором для формирования в дальнейшем таких заболеваний как бронхиальная астма и хронический бронхит с обструкцией.
Сегодня детей с аллергией то или иной формы становится все больше, и причин, по которым может развиваться аллергия у детей очень много, аллергенами могут выступать продукты питания, особенно магазинные сладости и десерты, консервы, продукты с химическими соединениями – консервантами, красителями, усилителями вкуса и т.д.
Спровоцировать развитие аллергической реакции могут различные лекарства, поливитаминные препараты и биологически активные добавки, широко применяемые у детей, могут быть реакции на компоненты домашней пыли, шерсть животных, корм для рыбок, пыльцу растений или злаков, и многие другие аллергены.
Многие родители не придают большого значения развитию аллергии у детей, считая ее чуть ли не непременным атрибутом детства, у многих диатез на щеках ассоциируется с малышами и не вызывает никаких тревог. Поэтому, они не проводят должного обследования и лечения у детей с высыпаниями на щеках при употреблении продуктов питания, просто убирая потенциально опасные продукты до лучших времен. Также мало обращает на себя внимания сезонный насморк как реакцию на определенные аллергены, так как его проявления не сильно выражены и не нарушают общего самочувствия ребенка. однако, эти процессы запускают в организме цепь реакций сенсибилизации – повышения чувствительности организма к различным веществам с формированием в дальнейшем уже более серьезных реакций на его повторное попадание в тело.
По мере прогрессирования процесса и усугублению сенсибилизации повышается количество аллергенов, к которым может развиваться аллергическая реакция, а также нарастает степень проявления ее симптомов. В результате контакт с аллергеном начинает вызывать более сложные и серьезные реакции с вовлечением в них бронхиального дерева.
Еще одним важным фактором развития бронхиальной обструкции у детей с аллергической предрасположенностью является реакция в виде обструктивного бронхита на плесневые грибки, которые могут поселяться в домах людей на стенах с повышенной влажностью (ванная, торцевые стены домов). С плесенью в доме необходимо активно бороться, удаляя ее появление и профилактируя ее повторное образование при помощи обработки специальными растворами.
Еще одним фактором, который провоцирует и усугубляет обструкцию бронхов является пассивное курение, вдыхание раздражающих веществ (автомобильные выхлопы, промышленные газы и пыль).
Механизмы возникновения обструкции
При попадании на слизистые бронхов вирусных частиц, микоплазм или других инфекционных агентов, а также при внедрении туда аллергенов или раздражающих частиц, происходит повреждение слизистой оболочки бронхов, в результате чего в очаге повреждения возникает острая воспалительная реакция. При воспалении всегда возникает ряд закономерных процессов – приток крови к пораженному месту, отечность тканей, скопление клеток и выделение в очаге воспаления медиаторов, веществ, которые вызывают различные реакции окружающих тканей. Одними из таких медиаторов являются вещества, которые провоцируют и аллергию – это гистамин, серотонин и субстанция анафилаксии.
Эти вещества усиливают отек тканей, активируют продукцию густого и вязкого секрета и приводят гладкомышечные клетки бронхов в состояние спазма, все это в комплексе резко сужает просвет дыхательных путей и приводит к резкому затруднению прохождения потока воздуха через сильно суженные участки бронхов к легким и обратно.
В результате, для того, чтобы провести необходимый объем воздуха через дыхательную систему и обеспечить организм кислородом, необходимо затрачивать дополни тельные усилия, подключать к работе вспомогательные дыхательные мышцы, усиливать частоту дыхания, что вызывает одышку.
За счет поражения клеток эпителия и их ресничек нарушается процесс удаления слизи из бронхов, в результате чего она застаивается и раздражает бронхи, формируется кашель. Размножение в застойной мокроте микробов и вирусов приводит к утяжелению процесса, формированию осложнений в виде микробной пневмонии или гнойного бронхита.
Проявления обструктивного бронхита у детей
На начальном этапе обструктивный бронхит начинается как обычное ОРВИ, с повышением температуры, насморком, кашлем и общим недомоганием. По мере углубления процесса в бронхи проявления бронхиальной обструкции нарастают и могут выходить на первое место в клинической симптоматике. Могут проявляться затруднения дыхания на выдохе, обычно они возникают в первый же день болезни, но по мере прогрессирования к ним может присоединяться и затруднение вдоха. Постепенно начинает увеличиваться частота дыхания и продолжительность выдоха, он сопровождается шумом, свистами, которые слышно на расстоянии. Одышка может достигать 40-50 дыхательных движений в минуту, а у детей раннего возраста и того выше.
Грудная клетка расширяется за счет переднезаднего ее размера (бочкообразная грудная клетка), в дыхании участвуют вспомогательные мышцы – над- и подключичные, яремная ямки втягиваются, как и область эпигастрия, раздуваются крылья носа. Может возникать синева вокруг рта на фоне общей бледности кожи.
Возникает сухой непродуктивный кашель с трудноотделяемой, скудной и очень вязкой мокротой. Лихорадки обычно нет или она очень незначительная. При перкуссии грудной клетки отмечается коробочный оттенок звука, а при выслушивании легких отмечается удлиненный выдох и множество сухих хрипов со свистами, жужжанием, по мере разрешения процесса хрипы становятся влажными -мелко- и среднекалиберными.
Общий анализ крови обычно не выявляет резких изменений может быть лимфоцитоз без ускорения скорости оседания эритроцитов, другие изменений не выражены. Может изменяться газовый состав крови с признаками гипоксии крови и метаболического ацидоза.
На рентгенограмме легких выявляются признаки вздутия легочной ткани с повышением прозрачности в области легочных полей, с уплощением диафрагмы и расширением корней легких.
У детей в старшем возрасте признаки обструктивного бронхита могут сопровождаться проявлениями шейного лимфаденита или ангины, может принимать затяжное течение с умеренными показателями о стороны крови и присоединением вторичных бактериальных инфекций.
Особенные сложности представляет острый обструктивный бронхит в плане различия его у детей раннего возраста с бронхиолитом, а также с ранним дебютом у детей бронхиальной астмы. Примерно четверть всех случаев бронхиальной астмы у детей начинались как проявления острых обструктивных бронхитов с постоянными рецидивами практически при каждом эпизоде ОРВИ.
Важно также различать острые обструктивные бронхиты инфекционной и аллергической природы, в пользу аллергии будет указывать наличие эпизодов аллергии в раннем возрасте, отягощенный аллергологический анамнез в семье (особенно астматики и бронхитики в семье), а также клинические данные и данные лабораторных исследований, которые указывают на аллергию и ее проявления.
Инфекционные эпизоды обструктивного бронхита обычно четко связаны с проявлениями ОРВИ, они развиваются постепенно с повышением температуры и другими проявлениями простуды, в то время как при аллергическом бронхите или дебюте бронхиальной астмы нет связи с простудами и инфекциями, но прослеживается формирование проявлений после контакта с аллергеном. Дополняется анамнез указаниями на повышение общего иммуноглобулина Е в сыворотке крови и аллергологические пробы с выявлением аллергена.
Эти данные необходимы врачу для того, чтобы определить тактику лечения ребенка с обструктивным бронхитом. При инфекционной природе бронхита показано лечение противоинфекционное, противоотечное и симптоматическое, в то время как при лечении аллергического бронхита основную роль отводят устранению контакта с аллергеном и проведению десенсибилизирующей терапии, которая снимет проявления бронхоспазма и устранит отек. О диагностике и лечении мы расскажем подробнее в другой раз.
Лечение и профилактика обструктивного бронхита
Острый обструктивный бронхит у детей – это серьезная патология, которая длительно не проходит без лечения или осложняется пневмонией, развитием дыхательной недостаточности и нарушениями метаболизма в тканях тела. Из-за своей потенциальной опасности любое проявление обструктивного бронхита, особенно у детей раннего возраста, требует участия врача и зачастую стационарного лечения. Разберем с вами принципы лечения, реабилитации и профилактики острого обструктивного бронхита.
Основа лечения
При проявлении острого обструктивного бронхита у детей раннего возраста, до двух-трех лет, показана госпитализация в стационар и лечение в условиях детского отделения. На время острых проявлений прописывается постельный режим с постепенным его расширением до полупостельного и свободного по мере улучшения состояния и нормализации функций дыхания и обмена веществ.
Так как велика роль аллергического компонента отека и спазма бронхов в формировании острого обструктивного бронхита, то при заболевании назначается щадящая и гипоаллергенная диета, полноценная по составу и соответствующая возрасту, но с исключением потенциальных аллергенов. По мере выздоровления находиться на гипоаллергенной диете будет необходимо от одного до трех месяцев и потом постепенно расширять рацион под контролем пищевого дневника. Из питания исключаются слабости из магазина, особенно всяческие чупа-чупсы и леденцы ярких цветов, сладкие напитки с газами, продукты питания с консервантами и красителями, сырки и йогурты с добавками, колбаса и сосиски. Ограничению подлежат копчености и солености, жирная и жареная пища, пряности и экзотические и высокоаллергенные фрукты. Необходимо переходить только на фрукты, типичные для вашей местности и времени года. Перед употреблением фрукты обдают кипятком, а привозные из других стран – очищают от кожуры.
Особенно осторожно в питании нужно быть с медом и продуктами пчеловодства, а также рыбой, особенно морской или выращенной в рыбных хозяйствах. Эта рыба может быть нашпигована антибиотиками и гормонами роста.
В период острого процесса большую роль играет микроокружение ребенка – условия его пребывания. Необходимо создать активное проветривание помещения, увлажнение воздуха и регулярную влажную уборку целью уменьшения контакта с вирусами, микробами и аллергенами.
Медикаментозная терапия
Основа лечения при остром обструктивном бронхите – это устранение причины, которая вызвала заболевание, снятие обструкции бронхов, улучшение дыхательных функций и обогащение крови кислородом, а также симптоматическая терапия в зависимости от проявлений. У детей в лечении особое внимание нужно уделять мероприятиям по улучшению очищения бронхов от скопления слизи, бронхорасширяющей терапии и противовоспалительным мероприятиям.
Прежде всего, при тяжелом течении острого обструктивного бронхита показана кислородотерапия с маской, а иногда в особо тяжелых случаях прибегают даже к искусственной вентиляции легких в условиях палат интенсивной терапии и реанимации.
С целью улучшения дренажной функции бронхов и очищения их от слизи показано обильное питье жидкости целью разжижения вязкой мокроты и применение препаратов с отхаркивающим и муколитическим (разжижающим мокроту) эффектами. Применяются методы дыхательной гимнастики, вибрационные массажи и постуральные дренажи (принятие положения тела, при котором улучшается отхождение мокроты). Для оральной регидратации в качестве питья необходимо применять ощелачивающие жидкости – минеральную воду, молоко с маслом, компоты.
Ингаляционная и муколитическая терапия
С целью уменьшения отека, разжижения мокроты и улучшения функций дыхания показаны ингаляции через особые ингаляторы-небулайзеры с особыми растворами. Они удобны тем, что создают холодный пар из мелких взвешенных частиц, не обжигающих дыхательные пути и легко доставляющихся к мелким и среднего калибра бронхам. Удобные индивидуальные маски разных размеров позволят подобрать их для каждого ребенка, они отлично моются и дезинфицируются. В ингалятор заливается физиологический раствор или щелочная минеральная вода, добавляется необходимая концентрация лекарства, после чего ребенок дышит взвесью воздуха с микрочастицами жидкости и лекарственного препарата. При такой терапии весь объем необходимого лекарства доставляется к его месту назначения за короткое время в пять-десять минут и начинает оказывать необходимое терапевтическое действие. Процедура легкая, безболезненная и очень интересна малышам – им нравится «нюхать прохладный воздух». При этом препарат можно точно дозировать и легко доставлять, что позволяет снизить риск негативных эффектов и побочных действий от приема препарата внутрь или в уколах.
При помощи ингаляций в бронхи можно доставлять муколитические препараты (например, раствор амброксола), бронхорасширяющие препараты (беродуал) или противовоспалительные препараты. Ингаляции быстро и эффективно помогают при тяжелых приступах острого обструктивного бронхита и приносят облегчение.
При наличии сухого и мучительного кашля с трудно отделяемой мокротой помимо ингаляций показано введение муколитических препаратов через рот, обычно применяют лазолван, амброксол иди амбробене. Помимо разжижающего мокроту эффекта они обладают стимулирующим выведение мокроты эффектом и противовоспалительным действием. У детей применяют растворы или сиропы, критерием отмены препарата является возникновение продуктивного кашля с отделением мокроты.
Еще одним прекрасным препаратом для разжижения мокроты у детей является ацетилцистеин (ацц или флуимуцин), особенно он активен в первые дни болезни, применяется только через рот.
Остророжно при остром обструктивном бронхите нужно относиться к применению растительных препаратов – зачастую дети дают на них аллергические реакции и их прием становится противопоказан. Осторожно можно назначать сироп подорожника, отвар мать-и-мачехи, в сочетании с муколитическими препаратами.
Антиаллергическая терапия
При развитии острого обструктивного бронхита на фоне простуд или гриппа антигистаминная терапия не применяется, для нее нет показаний. Но если проявления простуды дают развитие аллергических реакций на коже или усиливается обструкция, либо если дети потенциальные аллергики и простуда является для них пусковым фактором в развитии аллергических реакций.
В терапии предпочтение отдается препаратам второго поколения, так как у них отсутствует эффект влияния на вязкость мокроты, что будет важным при синдроме обструкции бронхов. Применяют зиртек в каплях старше полукгода, кларитин и эриус старше двух лет, телфаст у детей после трех-пяти лет. У данных препаратов отмечен и слабый противовоспалительный эффект. Применение у детей супрастина, тавегила и димедрола очень ограничено – они дают выраженный снотворный эффект и сильно подсушивают слизистые, давая загустевание бронхиального секрета.
Терапия для расширения бронхов
У многих детей одним из компонентов в обструкции бронхов является спазм гладкомышечных клеток в стенках бронхов. У детей применяется несколько групп препаратов – это теофилины короткого действия, бета-два-агонисты и антихолинэргические препараты. Причем необходимо отдавать предпочтение местному их введению в ингаляциях, так минимизируется риск негативных и побочных эффектов.
Среди бета-агонистов у детей обычно используются сальбутамол или беродуал, реже другие препараты, они снимают острый приступ обструкции бронхов примерно через 10-15 минут, применяют их около трех-четырех раз в сутки, они имеют минимальные побочные эффекты, тем более при местном применении. Рекомендуют прием их короткими курсами, так как при длительном приеме к ним формируется привыкание. При тяжелом течении обструктивного бронхита дозы допускается увеличивать как и кратность применения. При приеме этих препаратов стоит ограничить прием препарата Аскорила из-за увеличения побочных эффектов.
В стационарах сегодня до сих пор широко применяют теофиллины (эуфиллин) для снятия бронхиальной обструкции, хотя они не лишены серьезных побочных эффектов. Основная проблема — сложность дозирования между терапевтической и уже токсической дозами. Поэтому, эуфиллин назначают при неэффективности применения препаратов описанных выше или невозможности их применения (отсутствие препарата или ингаляторов).
Противовоспалительная терапия
Одна из причин обструкции бронхов – это формирование воспаление и продуцирование бронхами вязкого и густого воспалительного секрета. Особенно сильно это выражено на фоне простудных вирусных инфекций. Одними препаратами для разжижения и отхаркивания мокроты воспаление победить сложно, поэтому у детей применяют препараты на основе фенспирида (эреспал). Это вещество подавляет образование особых воспалительных медиаторов в стенках бронхов и помогает уменьшить отечность и продукцию слизи. Он показан при среднетяжелых и легких формах острого обструктивного бронхита, особенно он будет эффективен при назначении его в первые-вторые сутки заболевания.
При тяжелом течении обструктивного бронхита у детей и выраженной дыхательной недостаточности с противовоспалительной целью применяют гормональные препараты – глюкокортикоиды. В основном применяют их ингаляционные формы, но при невозможности их адекватного применения могут назначаться и инъекции гормонов. Одним из распространенных препаратов этой группы является пульмикорт, его применяют в ингаляциях через спейсер или небулайзер. Особенно эффективно будет его применение после бронхо-расширяющего препарата – тогда доставка лекарства в бронхи будет более эффективной. От гормональных препаратов при улучшении состояния быстро отказываются в пользу нестероидной терапии.
Нужны ли антибиотики?
При остром обструктивном бронхите антибиотики не показаны, особенно если это вирусная природа заболевания или аллергическая причина обструкции. Они будут необходимы в случае присоединения вторичной инфекции, когда возникают симптомы повышения и длительного стояния температуры выше 39 градусов, при улучшении состояния вновь возникает вялость, потеря аппетита и апатия, появляются головные боли с тошнотой и ротой, в анализе крои повышаются лейкоциты и ускоряется скорость оседания эритроцитов. Применяются обще употребляемые антибиотики широкого спектра в суспензиях или сиропах через рот, назначение инъекционных форм необходимо при тяжелом состоянии и осложнениях.
Дальнейшее течение болезни
В большинстве своем острый обструктивный бронхит имеет благоприятный прогноз. Дети полностью выздоравливают. Однако, в дальнейшем сохраняется склонность к формированию обструкции бронхов при повторных эпизодах простуд в первые полгода-год после первичного эпизода бронхита. По мере взросления ребенка к четырем годам бронхиальная обструкция проходит.
При аллергической предрасположенности ребенка эпизоды бронхиальной обструкции могут приводить к формированию бронхиальной астмы, признаком высокого риска астмы являются три и более обструкции подряд на фоне ОРВИ или контакта с аллергенами. С целью профилактики этого состояния необходимо создание гипоаллергенного быта и гипоаллергенная диета, разобщение контакта с потенциальными аллергенами и профилактика простуд, в том числе и при помощи вакцинации.
После обструктивного бронхита ребенок полгода находится на диспансерном наблюдении у педиатра и возможно аллерголога с целью исключения рецидивов и перехода в хроническую форму болезни. Любые эпизоды простуды требуют немедленного вызова врача и активного лечения.
puzkarapuz.ru
Обструктивный бронхит у детей — причины, симптомы, лечение и профилактика
Зачастую можно встретить детей со сниженной активностью, отсутствием аппетита и общей усталостью. Возможно, их состояние вызвано острым обструктивным бронхитом.
Симптомы обструктивного бронхита у детей
Заболевание довольно распространено у детей раннего возраста (характерно для младенцев и детей до трех лет), при этом симптомы обструктивного бронхита у детей ярко выражены – ребенку трудно выдыхать воздух (так называемая экспираторная одышка), имеется хронический кашель с мокротой или сухой «лающий» кашель, постоянная нехватка воздуха. Могут наблюдаться приступы удушья, свистящее дыхание на выдохе, громкий хрип.
Нередко приступ развивается на фоне эмоциональных расстройств, сопровождается плачем и криками малыша, и провоцирует развитие сухого непрекращающегося кашля. Некоторые родители во избежание рецидива болезни ограничивают детей в контактах и стараются оградить их от эмоциональных всплесков.
Прогрессирующее заболевание приводит к закупорке мелких бронхов скоплением выделений и отеку слизистой оболочки бронхов. Вызвать заболевание может и обычная простуда.
Причины возникновения
Причиной заболевания является не только нездоровая экологическая обстановка или химические вещества в воздухе, но и банальная бытовая пыль, раздражающая верхние дыхательные пути у ребенка и вызывающая приступ.
Особое внимание требуют дети, перенесшие синуит – воспаление придаточных пазух носа от вирусов и бактерий. Ребенок, имеющий аллергию или страдающий респираторным заболеванием, также попадает в группу риска. Рискуют заболеть острым обструктивным бронхитом и малыши с искривленной носовой перегородкой.
Острый обструктивный бронхит хорошо диагностируется опытным специалистом и эффективно поддается лечению. В связи с большим распространением заболевания у детей младенческого и младшего возрастов требуется своевременное обращение за медицинской помощью. Переход заболевания в хроническую форму может привести к острым осложнениям.
Инфекционные факторы, вызывающие острый бронхит, являются риновирусами или аденовирусами. Но бронхообструкционный синдром может развиваться и без участия инфекции.
Аллергический бронхит
Одним из таких факторов, которые влияют на развитие заболевания, является аллергия – одна из главнейших причин для большинства заболеваний, в том числе бронхита, а также бронхиальной астмы. Но в наше время, к сожалению, сложно найти ребенка, у которого нет никакой аллергии. А тех факторов, которые влияют на развитие аллергической реакции, слишком много в окружающем мире. Чаще всего аллергены находятся в сладостях из магазинов, консервах, газированных напитках, а также полуфабрикатах.
Аллергия также может быть вызвана лекарственными препаратами или биологическими добавками, которые сейчас активно принимаются жителями нашей страны. Нередкой является ситуация, когда аллергия развивается на шерсть кота или собаки, на пыль и пыльцу, и большинство остальных факторов. Каждый родитель по-своему реагирует на появление высыпаний кожного покрова ребенка. Кто-то не обращает внимания на то, что сыпь появилась после того, как ребенок съел что-нибудь. Или же на несезонный насморк, объясняя это тем, что данное состояние — нормальное для ребенка, и, соответственно, не нуждается в лечении. Однако это неправильно — если аллергия протекает даже в слабой форме, то при отсутствии лечения может произойти повышенная сенсибилизация организма.
А это означает, что организм вашего ребенка будет сильнее подвержен влиянию на него факторов, вызывающих аллергию, а далее в организме будут происходить гораздо более сильные аллергические реакции. Именно из-за этого при первых же симптомах аллергии вы должны обнаружить, чем была вызвана аллергия, а также постараться оградить ребенка от ее воздействия. Одним из таких аллергенов является плесневой грибок, который вызывает заболевания бронхов и легких, а также вызывает обструкцию бронхов — такой аллерген чаще всего находится в тех помещениях, в которых повышенная влажность. Помещения такого типа должны чаще убираться, а также проветриваться, и быть загерметизированы, чтобы не допускать распространения инфекции.
Пассивное курение — это тоже один из неинфекционных факторов, воздействию которого родители подвергают своих детей, если курят рядом с ними. Каждый родитель должен знать о том, что пассивное курение вредно для детского организма, и поэтому постарайтесь не курить при своих детях.
Читайте такжеДиагностика
Диагностировать обструктивный бронхит у детей в домашних условиях очень сложно, но для квалифицированного педиатра это не составит труда. Это заболевание на начальных этапах развивается как ОРЗ и имеет признаки простуды или вирусного поражения. В первые дни у ребенка отмечается слабовыраженный кашель, болезненные ощущения в горле и насморк, постепенно повышается температура тела. Острый обструктивный бронхит может протекать без повышенной температуры.
Затем кашель приобретает приступообразный характер, становится сухим и изнуряющим из-за того, что образуется вязкая трудноотделяемая слизь. Особенно сильным он становится в ночное время и не дает ребенку спать. Кашель может быть и влажным, но мокрота все равно не будет отделяться. Затруднение при акте дыхания можно обнаружить даже без фонендоскопа, так как бронхоспазм выражен достаточно сильно, бронхи отечны и их функция нарушена.
При аускультации можно выслушать хрипы, инспираторную одышку, шумы и свист. Эта болезнь на начальных этапах легко диагностируется при объективном обследовании педиатром, поэтому при своевременном посещении врача развитие обструктивного бронхита можно остановить. При запущенных стадиях дыхание у малыша затрудняется, кашель непродуктивный, без отделения мокроты, болезненный. Если обнаруживаются вышеперечисленные симптомы, ребенка необходимо показать врачу незамедлительно.
Как лечить обструктивный бронхит у детей
Если у вашего ребенка начинается острый обструктивный бронхит, необходимо срочно обратиться за помощью в медицинское учреждение. Любое промедление может привести к развитию тяжелых болезней дыхательных путей, а также, к сердечной недостаточности. Вероятность развития таких осложнений в случае острого обструктивного бронхита очень велика.
Очень важно во время болезни давать малышу как можно больше жидкости. Это может быть кипяченая или минеральная вода, морсы, компоты, чай с лимоном, овощные и мясные бульоны. Нельзя заставлять ребенка есть, если у него нет желания. Нужно также обеспечить ему покой и продолжительный сон. Доктора назначают для лечения этого заболевания бронхолитические препараты, которые облегчают поступление воздуха в дыхательную систему и снимают раздражение слизистой оболочки.
Если вы хотите, чтоб ребенок скорее выздоровел, пересмотрите свои привычки и, как минимум, не допускайте, чтобы он вдыхал табачный дым. Если у малыша начался синусит, нужно поступить следующим образом: включите горячий душ и подождите, пока ванная комната наполнится водяным паром. Так вы получите паровую баню, в которой вам с ребенком нужно будет проводить по 20 минут 2-4 раза в день. В случае, если причиной заболевания послужили бактерии, назначают антибиотикотерапию, а если грибы – противогрибковые лекарственные средства.
Вы должны понимать, что те лекарства, которые прописал врач, нужно не просто давать, ожидая, что лекарства поставят малыша на ноги. Вы должны действовать комплексно для того, чтобы повысить эффективность лечения. К примеру, если вы улучшите и сделаете правильным детское питание, добавите витамины и полезные продукты на период болезни — это в значительной мере улучшит восприятие и усвоение лекарств.
Для того чтобы помочь в лечении детского бронхита, лучше всего применять витамин С. В пищу лучше всего употреблять фрукты, содержащие витамин С. К ним относятся лимоны, грейпфруты и апельсины. Много витамина С также содержится и в киви. Лучше всего, конечно, покупать апельсины и делать для ребенка свежевыжатый сок. Соки в упаковках из супермаркета являются всего лишь восстановленными порошковыми или нектарами, и они не будут эффективны при лечении бронхита.
Полезным для детского организма также считается и витамин Е, который довольно часто применяют при бронхите. При обструктивном бронхите чаще всего падает уровень витамина Е в организме, вследствие чего уменьшается иммунитет. Восстанавливается витамин Е при помощи витаминных комплексов, а также из натуральных продуктов — масла подсолнуха, масла кукурузы и греческих орехов.
Профилактика
Для профилактики заболевания бронхитом ребенок должен соблюдать правила гигиены. Ребенок должен беспокоиться о своей гигиене, мыть руки, и особенно тогда, когда в вашем городе ходят такие заболевания как грипп и простуда. Так как не всегда есть возможность нормально помыть руки, старайтесь держать при себе средства для дезинфекции рук.
Это средство содержится в небольшой баночке, и купить его можно в некоторых супермаркетах, а также в большинстве аптек. Также вы должны ограничить ребенка от контактов с людьми, которые болеют или переносят инфекцию, так как симптомы могут не проявляться, а во время контакта воздушно-капельным путем будет передана инфекция.
Как ранее упоминалось, вы не должны курить, находясь рядом со своим ребенком. Эта же мера должна быть усилена в общественных местах — транспорте, ресторане или кафе — место должно быть выбрано далеко от курящих людей. Для того чтобы не подхватить бронхит, старайтесь держаться подальше от курильщиков, чтобы не вредить самим себе. Из-за дыма в бронхах происходит раздражение, и вероятность заболеть бронхитом возрастает. Также стоит посоветоваться с вашим врачом по вопросу вакцинации, так как это позволит уменьшить вероятность заболевания. Прививку вы можете сделать в поликлинике по адресу прописки.
mirmam.info