Виды инсульта ишемический и геморрагический по медицинской классификации
Острое нарушение мозгового кровообращения, или инсульт, — это критическое состояние, которое становится тяжелым испытанием для организма даже абсолютно здорового человека.
В течение нескольких часов или даже минут в организме стремительно происходят разрушительные процессы, которые повернуть вспять, к сожалению, практически невозможно.
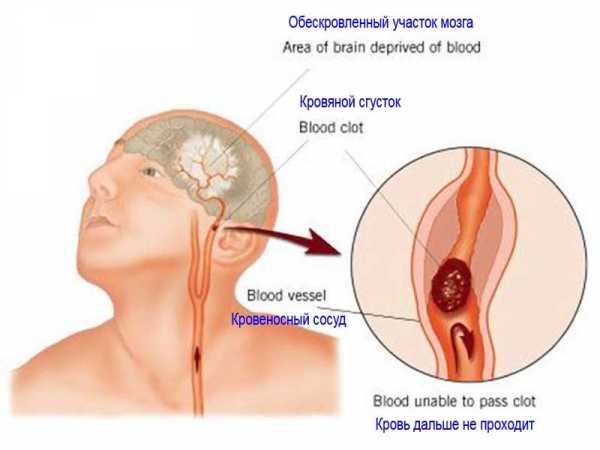
Инсульт протекает следующим образом: кровеносные сосуды в мозге сдавливаются, закупориваются или разрываются. В результате отсутствия снабжения кислородом часть клеток мозга некротизируется. Организм в итоге утрачивает ряд важных функций, за которые отвечали погибшие клетки. Инсульт может привести к нарушениям речи, координации движений, подвижности конечностей или даже вызвать паралич. Поскольку поражение клеток происходит в очень высоком темпе, важно как можно быстрее доставить пациента в больницу.
Медицинская классификация инсультов головного мозга
По механизму развития медики выделяют три вида инсульта.
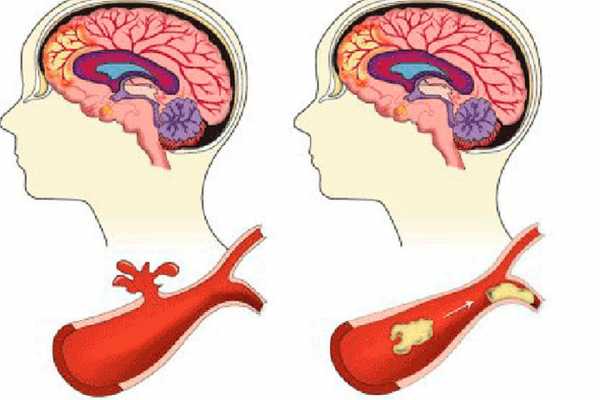
- Ишемический инсульт, или инфаркт мозга. Встречается наиболее часто. Как правило, инсульту этого типа подвержены лица старше 60 лет. У большинства таких пациентов наблюдается сахарный диабет, нарушение сердечного ритма, пороки сердца. Он может произойти, например, по причине образования атеротромботической бляшки или тромба в мозговой артерии, закрывающих проход в сосуде. В результате мозговым клеткам не хватает кислорода, и они погибают. Иногда артериальный проход закупоривается пузырьками воздуха или сдавливается в результате опухоли или травмы.
- Геморрагический инсульт. Вызван кровоизлиянием в мозг. Разделяется на внутримозговой и субарахноидальный. Первый обычно диагностируют у пациентов в возрасте 45–60 лет. Ему подвержены больные церебральным атеросклерозом, гипертонической болезнью, артериальной гипертензией, заболеваниями крови. Такого типа инсульты встречаются реже, чем ишемические, но представляют большую угрозу для жизни и здоровья. В процессе внутримозгового кровоизлияния разрывается стенка дефектной артерии. Это может произойти из-за аневризмы (выпячивания стенки артерии), нарушения целостности ее сосудистой стенки вследствие атеросклероза. Спровоцировать подобный инсульт способно повышение артериального давления. Субарахноидальный инсульт — это кровоизлияние в субарахноидальное пространство — полость между мягкой и паутинной мозговыми оболочками головного и спинного мозга, заполненную спинномозговой жидкостью. Такого рода инсульт чаще всего возникает у пациентов 30–60 лет. Вызвать его может курение, хронический алкоголизм или разовое употребление алкоголя в чрезмерных количествах. Также факторами риска являются артериальная гипертензия, избыточная масса тела и другие отклонения.
- Транзиторная ишемическая атака, или мини-инсульт. Непродолжительная блокировка притока крови к мозгу. Она длится не более пяти минут. В этот период проявляются все признаки обычного инсульта: головокружение, нарушение координации движений и речи, онемение одной стороны тела. Пациент может даже не понять, что перенес мини-инсульт, так как все функции достаточно быстро восстанавливаются. Однако подобная «атака» опасна тем, что если не взять здоровье под контроль, то в течение полугода может произойти обширный инсульт с более тяжелыми последствиями, поэтому подобные явления следует считать своего рода предупреждением.
Таким образом, все виды инсультов несут серьезную опасность для здоровья и угрозу для жизни. При первых же признаках инсульта следует срочно вызывать неотложную помощь — чем быстрее будет установлен вид инсульта и оказана помощь, тем больше шансов для восстановления.
Реабилитация после ОНМК
После лечения в стационаре не меньшее значение имеет правильная реабилитация, причем начинать ее нужно как можно раньше. Как показывает медицинская практика, в восстановлении после инсульта особенно важны первые 3–4 недели. Реабилитация, независимо от тяжести инсульта и его последствий, должна быть комплексной и системной. В каждом конкретном случае врач составляет индивидуальную восстановительную программу.

Как правило, она включает следующее:
- прием лекарственных препаратов;
- лечебная физкультура и массаж;
- соблюдение режима дня и диеты;
- физиотерапия и рефлексотерапия.
Эти назначения можно выполнять, находясь дома и посещая процедуры в поликлинике или в медицинском центре.
Однако не каждый пациент способен к самоорганизации и жесткому выполнению всех требований, поэтому более высоких результатов и темпов в восстановлении после инсульта можно достичь в специальном реабилитационном центре.
«Три сестры» — один из центров, где пациентам, пострадавшим от инфарктов и инсультов, обеспечиваются максимально комфортные условия для восстановления. Учитывая состояние пациента, его возраст и индивидуальные особенности, сотрудники центра разрабатывают для каждого индивидуальную методику реабилитации. Помимо указанных выше назначений, здесь применяют метод PNF. Он основан на принципах нейрофизиологии и функциональной анатомии и ориентирован на исправление дефектов осанки, снятия болей и равномерное распределение мышечной нагрузки, а также на повышение гибкости и силы мышечных тканей, улучшение координации движений. Также успешно применяется технология Экзарта. Она направлена на нервно-мышечную активацию, коактивацию глубоких мышц с поверхностными, предусматривает сенсомоторную тренировку. Кроме того, в «Трех сестрах» с пациентами ведут занятия по восстановлению речи и памяти, навыков самообслуживания и повседневных действий.
www.three-sisters.ru
Виды инсульта головного мозга: ишемический, геморрагический
Инсульт – нарушение кровообращения в головном мозге. Его последствия могут быть крайне опасными, из-за чего многие люди стараются всеми силами избежать риска столкновения с ним. Чтобы суметь сделать это, нужно знать виды инсультов и их отличия, а также все, что касается терапии и восстановления. Разобраться в таких вопросах стоит каждому.
Факторы риска, причины
При инсульте происходит нарушение кровоснабжения головного мозга. Оно может происходить на различных участках, что сопровождается особыми проявлениями. Во всех случаях через некоторое время после инсульта начинают погибать мозговые клетки, что при отсутствии медицинской помощи приводит к летальному исходу.
Существует три вида инсульта: геморрагический, ишемический и криптогенный. Первые два считаются основными. Разница между ними заключается в том, какого рода произошло нарушение. При геморрагическом у человека происходит разрыв сосуда, что вызывает кровоизлияние, которое разрушает части мозга. Ишемический же отличается закупориванием, из-за чего кровь не может поступать в голову. Третий тип описывает те случаи, когда причины и особенности инсульта определить точно не удается. Все они могут затронуть как малые участки мозга, так и большие его части.
Первые два типа делятся на отдельные разновидности, описывающие множество условностей. Некоторые врачи склонны выделять отдельные подвиды геморрагического или ишемического инсульта в категории, что связано с их распространенностью и особыми отличиями. Например, субарахноидальное кровоизлияние.
Факторы риска
Некоторые люди могут столкнуться с инсультом с большей вероятностью. По разным причинам они уязвимы перед такой проблемой, но при правильном образе жизни и исключении большинства опасных факторов есть хорошие шансы избежать нарушений, связанных с кровообращением в головном мозге.
Врачи отмечают следующие факторы риска:
- Возраст более 55 лет;
- Генетическая предрасположенность;
- Проведенные ранее операции на мозге;
- Сахарный диабет, болезни крови;
- Поздние сроки беременности, послеродовой период;
- Курение, злоупотребление алкоголем;
- Регулярные стрессы, психические нагрузки;
- Малоподвижный образ жизни, лишний вес.
Считается, что женщины сталкиваются с инсультом несколько чаще мужчин. Особенно это касается случаев, когда они генетически предрасположены к развитию такой проблемы.
Причины
Присутствие в жизни прямых причин инсульта гораздо опаснее. Их невозможно исключить даже при сильном желании. Поэтому следует постараться избежать их появления. Если сделать этого не удалось, то стоит проследить за своим здоровьем, чтобы суметь своевременно начать лечение.
К причинам относят:
- Артериальная гипертония;
- Заболевания сердца;
- Высокий уровень холестерина;
- Аневризмы сосудов;
- Нарушение свертываемости крови;
- Инфекции, воспалительные процессы;
- Травмы головного мозга.
Главные причины инсульта заключаются именно в проблемах с сосудами. Поэтому по отношению к ним нужно быть особенно внимательными. Если за ними не следить, то есть риск развития множества серьезных проблем, которые в сочетании с нарушением кровообращения практически сразу приведут к летальному исходу.
Инсульт считается вторым по распространенности заболеванием в мире после ишемической болезни сердца.
Ишемический и геморрагический
Рассказывая, какие вообще виды инсульта бывают, врачи называют два: ишемический и геморрагический. Но внутри каждого из них есть свои подвиды, определение которых имеет не меньшее значение. Тем не менее наиболее кардинальные различия можно увидеть именно по двум основным категориям.
Ишемический
Такой тип инсульта считается самым распространенным. От него особенно часто страдают люди пожилого возраста, которые болеют сахарным диабетом, атеросклерозом или другими серьезными заболеваниями, касающимися работы сердца и сосудов. При ишемическом инсульте происходит закупорка сосудов в мозге, из-за чего кровь перестает питать отдельные его участки. Опасность последствий во многом зависит от того, насколько крупным и важным был пострадавший сосуд. Если он направлял кровь в отдаленные небольшие части мозга, то симптомы будут не такими серьезными. Но при нарушении питания обширных участков с закупоркой крупных сосудов все гораздо опаснее.
Чаще всего ишемический инсульт происходит в ночное время суток, когда человек находится в сознании. Некоторые незадолго до приступа начинают испытывать неприятные ощущения, предвещающие закупорку сосуда. Сразу после прекращения поступления крови в важные части мозга начнут появляться симптомы: незначительная головная боль, помутнение в голове, кратковременная потеря сознания, паралич лицевых мышц, нарушение речевой функции. Может появиться слабость, из-за чего взять что-либо в руки уже не удастся.
Врачи выделяют несколько подвидов ишемического инсульта. Они определяют локализацию, характер или первопричину проблемы. Всего их 5:
- Лакунарный. Происходит поражение нескольких маленьких сосудов, которые соединяют крупные. Местом локализации чаще всего становится подкорковое вещество. Симптоматика развивается медленно.
- Атеротромботический. Причиной непроходимости в таком случае становится атеросклеротическая бляшка внутри сосуда, формирующаяся на протяжении длительного времени. Иногда могут происходить многократные микроинсульты.
- Кардиоэмболический. Закупорка вызвана тромбом, что связано с заболеваниями сердца. Проявиться инсульт может внезапно, причем для этого не требуется выполнять тяжелую работу.
- Гемодинамический. Первопричина инсульта заключается в резком падении артериального давления, сопровождающемся снижением поступления кислорода в мозг. Как правило, происходит вместе с развитием атеросклероза, а страдает пораженная артерия.
- Гемореологическая микроокклюзия. Причиной инсульта становится сбой, связанный со свертываемостью крови, в результате которого маленькие сосуды перекрываются тромбами.
При ишемическом инсульте прогноз остается более благоприятным, т.к. при своевременном оказании первой помощи больной имеет большие шансы на реабилитацию и восстановление большинства навыков.
Геморрагический
Второй тип инсульта более тяжелый и опасный. Он связан с разрывом сосуда внутри головного мозга, что сопровождается кровоизлиянием, остановить которое очень трудно. Причины могут быть разными, но чаще всего его вызывают проблемы с сердцем и сосудами. Геморрагический инсульт чуть менее распространенный, но от него умирают тысячи человек. Больше всего рискуют с ним столкнуться люди в возрасте от 45 до 65 лет.

Проявляется такая форма инсульта, как правило, в дневное время суток. Спровоцировать его могут любые психические или физические нагрузки. Симптомы появляются резко и требуют срочного медицинского вмешательства. Больной может испытывать следующие признаки кровоизлияния: сильная головная боль, рвота, внезапный подъем давления, напряжение мышц в области затылка, парез лица, нарушение речевой функции, длительная потеря сознания. В некоторых случаях параллельно с инсультом может произойти кровоизлияние в глаза.
Как и ишемический, геморрагический инсульт бывает нескольких видов. Каждый из них имеет свои особенности, требующие отдельного внимания со стороны врачей. Всего выделяют 5 подвидов:
- Внутримозговое кровоизлияние. Происходит разрыв сосуда, кровь распространяется на близлежащие участки мозга, нарушая их функционирование. Может иметь разную обширность, от которой зависит прогноз.
- Кровоизлияние в желудочковую систему. Главным отличием является локализация разорвавшегося сосуда. Если в первом случае она может быть любой, то здесь ею выступает именно желудочковая система.
- Субарахноидальное кровоизлияние. При разрыве сосуда кровь попадает в область между ближней и средней оболочками головного мозга. Нарушения могут быть очень тяжелыми, т.к. удалить кровь на этом участке сложно.
- Смешанное кровоизлияние. Повреждение сосуда сопровождается обильным выделением крови, которая распространяется сразу на нескольких участках мозга, вызывая серьезные нарушения.
- Гематома. Между оболочками головного мозга или внутри него образуется гематома, которая мешает его нормальному функционированию. Такой тип проблемы тоже относят к инсультам.
Геморрагический инсульт намного опаснее ишемического. Это связано с тем, что удалять кровь из частиц мозга очень тяжело. Справиться с такими случаями может только опытный хирург, а шансы на сохранение жизни пациента зависят только от него.
Субарахноидальный и спинальный
Отдельного внимания заслуживают субарахноидальный и спинальный типы инсульта. Первый уже упоминался выше, т.к. относится к подвидам геморрагического. Второй же не затрагивает головной мозг напрямую, но может быть еще более опасным.
Субарахноидальный
Главной особенностью, почему этот тип инсульта заслуживает такого внимания, является его распространенность. Он встречается очень часто, что делает информацию о нем очень важной. Чаще всего он возникает у людей от 35 до 65 лет, которые увлекаются алкоголем, курят, принимают наркотики, имеют лишний вес или столкнулись с разрывом аневризмы аорты. В некоторых случаях причиной такого кровоизлияния становится черепно-мозговая травма, причем ее характер не имеет значения. Менее редкой причиной является прием некоторых лекарственных препаратов.
Субарахноидальное кровоизлияние сопровождается следующими симптомами:
- Сильная рвота;
- Острая головная боль;
- Напряжение мышц затылка;
- Появление частичек крови в глазах;
- Бессознательное состояние;
- Увеличение артериального давления;
- Паралич лицевых мышц;
- Проблемы с речью.
Такой вариант инсульта не опаснее других, относящихся к геморрагическому типу, но отсутствие своевременной медицинской помощи практически всегда приводит к смерти. А при широком распространении такой проблемы и высоких рисках для большинства людей, что связано с причинами этого типа инсульта, следует быть особенно внимательными к своему здоровью.
Спинальный
Инсульты головного мозга бывают очень опасными, но они не являются единственными. Нарушение кровообращения может произойти еще и в спинном мозге. Клинических случаев с такой проблемой зарегистрировано не так много. От общего числа инсультов она занимает примерно 1%.
При развитии инсульта такого типа происходит прекращение или значительное ухудшение передачи крови по спинальным артериям. Произойти такое может по трем причинам: атеросклероз, механическое воздействие (травмы или операции) и эмболия.
Как и обычный инсульт, спинальный делится на ишемический и геморрагический. Закупоривание в случае с таким типом проблемы случается намного чаще, но разрыв сосуда все такой же опасный. Зачастую при геморрагическом нарушении врачам не удается определить, что в ликвор произошло кровоизлияние. Чаще это понимают уже при образовании гематом, когда требуется неотложная помощь. Если они крупные, то добиться полной реабилитации практически невозможно.
Симптоматика при спинальном инсульте может сильно отличаться. Все зависит от места, где произошло нарушение кровообращения. Но практически всегда у пострадавших парализует руки или ноги. Некоторые из них навсегда остаются инвалидами и не могут полноценно двигаться. Такое особенно актуально, если локализацией инсульта является область перекреста пирамид и верхняя часть передней спинальной артерии. Также среди симптомов могут быть:
- Потеря чувствительности одной из половин тела;
- Свисание головы, слабость мышц шеи;
- Поверхностная чувствительность конечностей;
- Задержка мочеиспускания или недержание мочи и кала;
- Невозможность задействовать мышцы стопы.
Провести терапию при таком типе инсульта сможет далеко не каждый врач. Поэтому большое значение имеет то, попадется ли больному хороший специалист, который способен назначить правильное лечение.
Первое место по количеству инсультов в год занимает маленькая Болгария. Второе и третье – Россия и Китай.
Локализация, мужчины и женщины, дети
Существуют особенности проявления инсульта по месту локализации, при этом симптоматика может зависеть от пола человека или его возраста, из-за чего особое внимание уделяют маленьким детям. Большое количество условностей, затрагивающих симптомы, значительно осложняет работу врачам.

Локализация
От того, какая именно часть мозга повредилась от инсульта, зависят некоторые симптомы. Если пострадало левое полушарие, то будут точно наблюдаться проблемы с речью и логическим мышлением, при этом может произойти паралич лица с противоположной стороны. Чаще всего такие пациенты восстанавливаются, но нарушения речевой функции иногда сохраняются, при этом возникают нарушения, связанные с памятью. При поражении правого полушария появляется паралич левой части лица, происходит дезориентация, порой страдает эмоциональность, некоторые больные сталкиваются с невозможностью полностью запоминать события последнего дня.
Как еще локализация может влиять на симптомы:
- Лобные доли – слабость, низкая чувствительность конечностей, дисфагия, паралич языка;
- Мозжечок – нарушение координации, неустойчивость, изменение походки;
- Теменная доля – отсутствие понимания речи, дизартрия, астереогнозия;
- Затылок – невосприимчивость зрачков к свету, косоглазие, проблемы со зрением;
- Височные доли – ухудшение памяти, аграфия, дислексия.
Любые виды инсульта зависят от локализации нарушений, из-за чего симптоматика может изменяться. При обширных кровоизлияниях проявления проблемы могут быть гораздо серьезнее, а симптомы будут относиться сразу к нескольким участкам.
Мужчины и женщины
При инсульте у мужчин проявляются все обычные симптомы, но при этом больной начинает громко дышать, его цвет лица изменяется, взгляд становится безразличным, лицо приобретает асимметричность, а иногда может произойти непроизвольная дефекация. Женщины переносят нарушение кровообращения в более классическом виде, а подобных симптомов в большинстве случаев не наблюдается.
Отличительной особенностью женского инсульта является то, что незадолго до него человек может почувствовать головную боль, онемение лица, нарушение функций органов чувств и потерю координации.
Женщины сталкиваются с инсультом чаще мужчин. Это связано с тем, что они обладают меньшей стрессоустойчивостью, а спровоцировать разрыв сосуда может множество проблем личного характера. Иногда инсульт случается даже во время беременности.
Младенцы
Произойти инсульт может даже у новорожденных. Как правило, он геморрагический и вызван повреждением сосуда в мозге. Такое происходит при нехватке кислорода или травмах. Основные причины следующие:
- Малый размер родовых путей;
- Стремительность или затянутость родов;
- Ранние или поздние роды;
- Неправильные действия врачей;
- Гипоксия или инфекция во время вынашивания.
Для младенцев выделяют три типа инсультов, каждый из которых отличается характером нарушений и симптомами. Какие они бывают:
- Эпидуральное кровоизлияние. Повреждаются сосуды между оболочкой мозга и черепом, наблюдаются расширения зрачков, снижение частоты сердцебиения и давления, нехватка кислорода, неритмичность дыхания, судороги.
- Субдуральное кровоизлияние. Разрываются сосуды между мягкой и твердой оболочками мозга, возникают неврологические нарушения, при этом резко повышается количество билирубина в крови.
- Субарахноидальное кровоизлияние. Разрыв происходит между серым веществом и паутинной оболочкой, отличается резким воспалением мозга, что связано с воздействием крови.
Кровоизлияние у ребенка не бывает легким, из-за чего прогноз всегда неблагоприятен. Однако шансы спасти малыша не так малы.
Прогноз, первая помощь, лечение
Любой инсульт требует медицинского вмешательства, без которого пострадавший умрет. Чтобы повысить шансы на выживание и улучшить прогноз, больному нужно оказать первую помощь, а после обследования врачом приступить к срочному лечению.
Прогноз
Жизнь человека после инсульта зависит от его тяжести, качества лечения и своевременности оказания помощи. Если он был легким, и больной сразу попал в больницу, то есть все шансы на выздоровление. Но в тяжелых случаях зачастую человеку остается просто существовать, а восстановить все функции, среди которых и работа мозга, уже не удается.
Примерно 10% пострадавших способны вернуться к привычной жизни. Для этого потребуется много усилий, проведение разных процедур и качественная реабилитация. Но даже тогда не будет гарантии полного восстановления. Более половины людей, испытывавших на себе инсульт, становятся инвалидами на всю жизнь. Физически они очень слабые, при этом у них отсутствуют навыки общения, а способность размышлять сохраняется лишь частично.
Все типы инсультов могут вызывать неприятные последствия:
- Потеря зрения, слуха, речи;
- Психические отклонения;
- Регулярные головные боли;
- Паркинсонизм;
- Развитие опухолей мозга.
Если есть шансы на полное восстановление, то нельзя сдаваться. Сам пострадавший должен верить в выздоровление и хотеть вернуться к полноценной жизни, при этом нужно прилагать к достижению цели все усилия.
Первая помощь
Оказание доврачебной помощи – важнейшее условие сохранения жизни пострадавшему. Поэтому при виде человека, которому стало плохо на улице, не стоит проходить мимо или просто вызывать скорую. Достаточно уделить 5 минут, чтобы ему спасти жизнь.

Как оказать первую помощь при инсульте:
- Вызвать скорую помощь. Сделать это нужно сразу же, чтобы сэкономить драгоценные минуты.
- Успокоить пострадавшего, если он в сознании, освободить шею, снять обтягивающую одежду.
- Уложить его горизонтально на твердый пол, наклонить голову набок для отделения рвотных масс.
- Проверить давление с пульсом, при необходимости дать препарат, который человек принимает для борьбы с гипертонией.
- Сделать искусственное дыхание и массаж сердца, если пострадавший прекратил дышать или его пульс остановился.
После приезда скорой следует рассказать врачам все, что было сделано в рамках оказания первой помощи. Они перевезут пострадавшего в больницу, где будут выявлять точную причину проблемы. Для этого понадобится провести ЭКГ, МРТ, М-ЭХО и исследование глазного дна. По результатам диагностики сразу же будет принято решение о дальнейшем лечении пациента.
Лечение
Качество лечения очень важно. Если все сделать правильно и быстро, то вероятность выздоровления будет намного выше. Поэтому приступать к нему нужно сразу после госпитализации.
Если есть необходимость, то врач назначает срочное проведение операции. Как правило, это требуется при геморрагических инсультах, т.к. нужно удалить кровь, которая попала на участки мозга. При этом врач ставит несколько задач: остановка кровотечения, нормализация давления, предупреждение осложнений, снижение проницаемости сосудов. При ишемическом инсульте достаточно нормализовать кровообращение, избавив сосуд от закупорки.
После проведения всех срочных мер пациенту назначают терапию лекарственными препаратами. Они направлены на нормализацию состояния, предотвращение повторных инсультов и защиту от осложнений. Такой тип лечения является основой, без которой достичь результата не удастся. Пострадавшему с ишемическим инсультом выписывают препараты следующих групп:
- Антикоагулянты;
- Нейропротекторы;
- Вазоактивные;
- Ноотропы;
- Ангиопротекторы.
При геморрагическом группы лекарств отличаются:
- Гемостатики;
- Гипотензивные;
- Диуретики;
- Вазоактивные;
- Слабительные.
Если говорить о конкретных препаратах, то лечить инсульт чаще всего приходится «Тромболизисом», «Гепарином», «Аспирином», «Пирацетамом» и витаминными комплексами.
Важным условием выздоровления является реабилитация. Проводится она как в больнице, так и в домашних условиях. Больному могут назначить несколько или сразу все типы процедур. Всего их несколько:
- Физиотерапия;
- Эрготерапия;
- Занятия с логопедом;
- Психотерапия;
- Механотерапия.
Вместе с этим рекомендуют строгую диету с отказом от вредной пищи и наполнением рациона морепродуктами, фруктами, а также орехами. Только правильный подход позволит добиться восстановления и вернуться к полноценной жизни. Поэтому стоит максимально прислушаться к своему лечащему врачу.
Даже при успешном лечении спустя годы могут возникнуть тяжелые осложнения, которые нарушат состояние человека.
Как защитить себя
Все виды инсультов головного мозга очень опасны. Защитить себя от них очень трудно, т.к. причин их возникновения много. Врачи рекомендуют вести здоровый образ жизни, отказаться от алкогольных напитков, заниматься спортом и избегать стрессовых ситуаций. По их мнению, только так удастся снизить риск инсульта.
vsepromozg.ru
3 вида инсульта — какая между ними разница?
Инсульты входят в тройку самых распространенных причин смертности. И занимают первое место среди повода для инвалидности.
И каждый год во всем мире нарушение кровообращения головного мозга уносит от шести до семи миллионов жизней. А заболевают до 12 миллионов человек. То есть, каждые 1,5 минуты у кого-то из людей развивается это заболевание.
И пока вы будете читать этот материал, несколько человек разобьет апоплектический удар.
Наиболее распространенным симптомом инсульта является внезапное онемение одной стороны тела. А также спутанность сознания, затруднение при произнесении слов или понимании речи. Головокружения, нарушения равновесия или координации, резкая головная боль. Человек не может идти.
Последствия инсульта зависят от того, какая часть головного мозга повреждена и насколько серьезно это повреждение. А также причина, спровоцировавшая заболевание. Поэтому инсульты бывают разных типов: ишемический , геморрагический и так называемый мини-инсульт. Какая между ними разница?
ИШЕМИЧЕСКИЙ
Большинство инсультов приходится именно на них. Почти 80%. Как правило, ишемический инсульт (другое название — »инфаркт мозга») возникает в результате того, что артерия, которая снабжает мозг кислородом и кровью, блокируется. Нарушается прохождение крови в сосудах из-за спазма или закупорки тромбом, холестериновыми бляшками.
В результате возникает острое нарушение мозгового кровообращения — а за ним омертвение участка мозга.
У людей, которые пострадали от ишемического инсульта, больше шансов на выживание, чем у тех, кто имеет геморрагический (см. ниже). Хотя его опасность недооценивать нельзя: он может нарастать и закончиться разрывом сосуда мозга.
Инсульты геморрагический (слева) и ишемический. Рис.: Центра по контролю и профилактике заболеваний США
ГЕМОРРАГИЧЕСКИЙ
В отличие от первого, геморрагический происходит, когда лопается сосуд. В результате это не только разрушает клетки мозга, но также создает и другие осложнения, в том числе усиление давления на мозг или спазмы в кровеносных сосудах, которые также могут быть очень опасными.
Есть два типа геморрагического инсультов — внутримозговое кровоизлияние и субарахноидальное. В первом случае артерия в мозге лопается, заливая окружающие ткани с кровью. Это является наиболее распространенным типом геморрагического инсульта.
Во втором — кровотечение в области между мозгом и тонкими тканями , которые покрывают его.
ТРАНЗИСТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА (ОНА ЖЕ МИНИ- ИНСУЛЬТ)
Он отличается от основных видов инсульта тем, что приток крови к мозгу блокируется только в течение короткого времени, обычно не более 5 минут. Тем не менее, в течение этих нескольких минут сохраняются все признаки обычного инсульта (онемение одной стороны тела, спутанность сознания, головокружение, проблемы с речью и так далее).
Часто из-за короткотечности приступа люди даже не понимают, что произошо, «грешат» на давление или плохую погоду. И потом возвращаются к привычным делам.
Тем не менее, это серьезный предупреждающий знак будущего “большого” инсульта (как правило, он случается в течение первого года после первого криза), а потому требует неотложной медицинской помощи так же, как главный удар.
Мозг (в разрезе) человека, умершего в результате инсульта.Фото: ru.wikipedia.org
ВАЖНО!
Четыре простых шага к распознаванию инсульта:
Надо попросить человека улыбнуться. Если это правда инсульт, он не сможет этого сделать обоими уголками рта. Улыбка получится кривой.
Попроси сказать просто предложение вроде «Сегодня хорошая погода». Не сможет сказать внятно.
Попроси поднять одновременно обе руки. Если это инсульт — не сможет, или сможет только частично.
Попроси высунуть язык. Если он искривлен, повернут — это тоже неблагоприятный признак.
www.kp.ru
Виды инсульта и их опасность
Инсульт – это, скорее, внезапное явление, возникающее под влиянием некоторых факторов. При этом происходит отмирание нервных клеток головного мозга из-за кислородного голодания в кровеносных сосудах. Вызывает это явление тромб или большое скопление пробок.
Располагаются очаги в левом, правом полушарии, лобной или затылочной доле. При этом страдают различные функции и возможности организма: пропадет зрение и способность говорить, появляется онемение рук или паралич.
Что касается времени, то зачастую острая фаза инсульта наступает буквально за пару часов, поэтому так важно вовремя вызывать врачей.
Виды инсультов головного мозга по механизму развития
Необходимо понимать, что существуют различные виды инсультов головного мозга, которые различаются по механизму развития, а не по патологии. Тогда симптомы, последствия и лечение будет отличаться между собой. Поэтому различают: геморрагический, ишемический, транзиторную ишемическую атаку. Каждый из видов имеет свои характеристики, зная которые, можно предотвратить заболевание.
Ишемический
Говоря об ишемическом инсульте, нужно отметить, что случается он чаще всего, в 75% случаев. Он менее опасен, чем геморрагический, но более коварный, так как симптомы возникают и развиваются по нарастающей. Поэтому от госпитализации отказываться не нужно, ведь со временем ситуация станет только хуже. Зачастую развивается ишемический инсульт в левом или правом полушарии головного мозга, оказывая воздействие на двигательные или психические функции человека. Последствиями могут быть потеря речи, возможности ходить или видеть, а также депрессия.
Геморрагический
Геморрагический инсульт случается гораздо реже, но более опасен. Так как из-за образования тромбов кровеносные сосуды полностью разрываются, а эритроциты приникают через стенки сердца. Тогда наблюдается острое проявление симптомов и необратимость процесса. Больные могут впасть в кому, стать инвалидами или потерять часть физических, интеллектуальных возможностей. Вызывают этот вид инсульта хронические заболевания сердца, стрессы и большие физические нагрузки.
Транзиторная ишемическая атака
Транзиторная ишемическая атака имеет много схожего с ишемическим инсультом, но с разницей в более легких проявлениях симптомов и их краткосрочности. Больной может почувствовать головокружение, слабость, может путаться в словах, а давление повышается. Но уже через пару часов или даже минут такое состояние проходит, однако может повториться снова. Поэтому лучше сразу же вызывать врача, так как нарушения в деятельности головного мозга уже произошли.
Виды ишемического инсульта
В свою очередь, виды ишемического инсульта делятся по типу симптоматики, по степени тяжести, причинам и месту расположения очагов. В каждом отдельном случае наблюдаются определенные симптомы и проявления, которые и позволяют установить тип заболевания.
В зависимости от симптоматики
Каждый подтип ишемического инсульта обладает определенными проявлениями, которые говорят о первопричинах. Случается транзиторная атака, малый инсульт, прогрессирующий и тотальный инсульты. Все они опасны, но при оказании первой помощи можно избежать тяжелых последствий.
- Транзиторная ишемическая атака. Этот подтип характеризуется следующими проявлениями: повышение артериального давления; слабость, тотальная усталость; головная боль и головокружение; рвота; режущие боли в определенной части головы. При этом симптомы могут проходить через пару минут, а после начинаться опять. Это говорит о сбоях в работе головного мозга и необходимости оказания скорой помощи.
- Малый инсульт. Малый инсульт часто называют микроинсультом, который схож с ишемическим, но протекает не так болезненно и сложно. Тогда наблюдаются: потеря сознания; потеря возможности связно говорить; онемение конечностей; паралич; потеря ориентации в пространстве, проблемы с координацией. Симптомы развиваются по нарастающей, но общие последствия проходят через несколько часов, а все функции восстанавливаются мгновенно.
- Прогрессирующий ишемический инсульт. Данный тип инсульта отличается долгим течением, так как процесс может занять до двух недель. При этом проявления начинаются с малого: слабость, дрожь в руках, мигрень. А далее нарастают и становятся более болезненными и опасными, приводя к полному отмиранию нервных клеток мозга. В таком случае больного госпитализируют и стараются блокировать инсульт, чтобы не допустить переход в острую фазу.
- Тотальный ишемический инсульт. Тотальный ишемический инсульт поражает весь организм и, главное, мозг. При этом страдает левое и правое полушарие, а, значит, и двигательные, психоэмоциональные функции. Симптомы проявляются очень ярко и остро. Больной сталкивается с потерей речи и зрения, параличом, рвотой, мигренью, онемением конечностей, комой, отеком головного мозга, депрессиями. Сложность заключается в том, что предсказать исход очень тяжело, так как некоторые функции не возвращаются полностью.
По степени тяжести
Проявления и симптоматика зависят от степени тяжести, а за это часто отвечаем мы сами. Ведь скорость оказания медицинской помощи и посещение врача позволит блокировать приступ еще при легкой степени поражения. Иначе заболевание прогрессирует до средней или тяжелой степени.
- Легкой степени. Легкая степень ишемического инсульта подразумевает под собой то, что первые симптомы, как и последствия, проходят через несколько часов. Тогда достаточно приема медикаментов для того, чтобы понизить давление, блокировать мигрени и головокружение.
- Средней степени. При средней степени инсульта нарушения происходят более глубинно, и тогда паралич, онемение конечностей, проблемы со зрением или памятью могут продолжаться на протяжении пары дней. Хотя полное восстановление занимает не больше недели или двух. Но при повторном инсульте ситуация перетекает в тяжелую степень, и он может стать уже последним.
- Тяжелой степени. Тяжелая степень характеризуется острым течением симптомов и поражением всех областей головного мозга. Больной может терять память и зрение, развиваются паралич и депрессии. А иногда больной впадает в кому, или происходит отек головного мозга. Тогда время играет не на руку пострадавшего, а последствия предсказать почти невозможно.
В зависимости от причины
Если говорить о различных патологиях и хронических заболеваниях, то каждое из них может привести к развитию инсульта определённого подтипа. Тогда проявления и процесс протекания будет отличаться, а, значит, и некоторые органы, функции страдают по-своему. Выделяют: атеротромботический, кардиэмболический, гемодинамический, лакунарный и реологический инсульты.
- Атеротромботический. Данный вид инсульта вызывают новообразованные тромбы, которые могут появляться вследствие больших физических и эмоциональных нагрузок. Наиболее ему подвержены мужчины и женщины до 45 лет, и случается он чаще всего рано утром или ночью.
- Кардиэмболический. В этом случае гибель нервных клеток головного мозга происходит из-за образования тромбов, эмбол, которые возникают в сердечной системе, а далее попадают в головной мозг через кровь. Зачастую причиной становится наличие хронических болезней сердца: стеноз, смыкание клапана, наличие искусственного клапана, инфаркт миокарда.
- Гемодинамический. На форе артериальной гипертонии, гипертензии часто развивается гемодинамический инсульт, который ведет к образованию аневризм и тромбов. Под давлением они разрываются, и начинается кровоизлияние во все части головного мозга, и часто процесс невозможно остановить. Ведь протекает он в кризисном ключе с острым проявлением симптомов.
- Лакунарный. Лакунарный инсульт происходит из-за инфаркта миокарда и образования лакурн в головном мозге. Хотя первопричиной служит артериальная гипертония и наличие хронических заболеваний сердца. Особенность заключается в том, что глубинно кора головного мозга не поражается, и случается инсульт лишь в 15% случаев. Главными симптомами являются нарушения речи, невнимательность, головная боль, нарушение координации.
- Реологический. Данный тип инсульта развивается очень редко на фоне гиперкоагуляции, во время приема контрацептивов, при плохой свертываемости крови. Все это влияет на качество крови, она не разжижается, и образуются тромбы. Подобные патологии диагностируются заранее, поэтому заболевания можно избежать.
По месту локализации
Есть различия инсульта и по месту расположения очагов воспаления, поэтому симптомы и проявления будут иметь значительные отличия. Часто место локализации находится в сонной артерии, позвоночной артерии и ветвях, а также в мозгу.
- Ишемия сонной артерии. Болезни сонной артерии образуются в области шеи, когда сосуды расширены или, наоборот, слишком сужены. Они чрезвычайно важны для организма человека, так как питают головной мозг и проходят через всю грудину. Страдают ишемией сонной артерии люди после 50-60 лет, когда на стенках сосудов образуются тромбы, уплотнения.
- Ишемия основной, позвоночной артерии и их ветвей. Основные артерии и ветви позвоночной артерии питают кору головного мозга, мост и верхнюю часть мозжечка. Патология может возникнуть на протяжении всего участка из-за наличия хронических болезней сердца, так как образуются эмболы, забивающие кровеносные сосуды.
- Мозговая ишемия. Развивается на фоне кислородного голодания головного мозга. Главными причинами являются: венозная патология, сахарный диабет, болезни крови, сердечные заболевания и наследственные аномалии. Протекать ишемия может как транзиторная атака или по нарастающей.
Виды геморрагического инсульта
Геморрагический инсульт не менее опасен и имеет свои подвиды, которые отличаются местом расположения, этиологией и происхождением. Поэтому симптомы, опасность, последствия и лечение будет отличаться. Но при своевременной диагностике получится избежать дальнейшего развития и серьезной опасности.
В зависимости о локализации
По месту расположения очагов воспаления различают:
- паренхиматозное кровоизлияние
- субкортикальное кровоизлияние
- субарахноидальное кровоизлияние
- арахноидальное кровоизлияние
- Паренхиматозное кровоизлияние. Данный тип инсульта происходит из-за разрыва аневризмы и кровоизлияния в такое вещество головного мозга, как паренхиму. При этом затапливаются и другие цистерны, промежутки между мостом и мозжечком. Поэтому остановить процесс почти невозможно, а последствия могут быть весьма непредсказуемыми.
- Субкортикальное кровоизлияние. Подобное кровоизлияние происходит на фоне развития гипертензии, хронического повышенного давления. Относят его к болезням кровообращения, которое происходит сразу в нескольких полушариях головного мозга. Особенно страдает стык лобной, височной и затылочной доли. Причиной тому служит разрыв аневризмы из-за родов, тяжелой травмы или высокого напряжения.
- Субарахноидальное кровоизлияние. В этом случае причиной также является разрыв аневризмы или кровеносных сосудов, когда кровь начинает поступать в пространство между паутинной мягкой оболочкой головного мозга. Спровоцировать разрыв может что угодно: давление, напряжение, удар, повреждение, наличие других патологий.
- Арахноидальное кровоизлияние. Данный тип кровоизлияния имеет те же причины, последствия и течение, что и предыдущий вид. Но главная отличительная особенность заключается в том, что разрывается не аневризма, а кистозное образование. Но своевременная диагностика, обследование при помощи томографии позволит вовремя удалить кисту и предотвратить разрыв.
В зависимости от этиологии или причин развития
Определенные болезни, патологии и этиологии могут вести к развитию некоторых типов геморрагического инсульта. Он может носить травматический, гипертензивный, аневризматический, венозный и медикаментозный характер.
- Травматического характера. Чаще всего причиной кровоизлияния, образования тромбов, аневризм и развития инсульта служит травма, повреждение головного мозга или внешнее воздействие. Тогда происходит расслоение коры головного мозга, деформация сосудов. Поэтому после падения или сотрясения мозга нужно делать снимок головного мозга для обнаружения проблем.
- Гипертензивного характера. В данном случае причиной является повышенное давление или его постоянные скачки, когда тонус сосудов значительно падает, и они истончаются. При малейшем стрессе, изменении давления, физическом напряжении или эмоциональном переживании сосуды начинают сокращаться, образуя тромбы.
- Аневризматического характера. Здесь речь пойдет об образовании аневризм, наростов и утолщений на стенках кровеносных сосудов сердца, головного мозга, артерий. Причиной тому служит падение или травма. Хотя часто они носят спонтанный характер, и больной может жить с ними, не подозревая о наличии аневризмы до тех пор, пока не переживет большой стресс, и она не разорвется.
- Венозного характера. В случае венозных патологий речь пойдет об аномалиях, наследственных заболеваниях и хронических болезнях, которые ведут к плохой сворачиваемости крови. По этой причине кровь в венах скапливается, начинает медленнее двигаться по организму, что ведет к образованию тромбов.
- Медикаментозный инсульт. Часто неправильное использование медикаментов, дозировка или тип лекарства могут стать причиной инсульта. Кровеносная система не способна его усваивать, проводить по системе. Как следствие, они начинают истончаться, терять тонус, кислород не поступает в мозг и все системы организма. Зачастую это связано с неправильным диагнозом или личной непереносимостью некоторых компонентов.
По происхождению
Также различают первичные и вторичные виды инсульта. И, если первый можно пережить и не заметить, то второй раз может стать летальным или привести больного к коме.
- Первичный. Случается у людей всех возрастов, у детей и даже беременных. При этом различают микроинсульт, ишемическую атаку или геморрагический инсульт. Различия между ними довольно значительные. Но в большинстве случаев первичный инсульт протекает не слишком болезненно, и больной быстро восстанавливается.
- Вторичный. Что касается вторичного инсульта, то он зачастую является последним, и ведет к коме, отеку головного мозга, инвалидности и потере некоторых функций организма. Часто больные перестают ходить, не могут видеть или говорить. Но случается он с людьми после 50 лет, как следствие отсутствия лечения, профилактики после первичного инсульта. Наличие хронических болезней и нездоровый образ жизни становятся дополнительными причинами развития инсульта во второй раз.
insult-med.com
классификация заболевания, отличия в лечении. Современная диагностика инсультов в Москве
Инсульт мозга – это тяжелое заболевание, которое возникает в результате нарушения кровообращения мозга. Инсульт занимает третье место среди причин смертности, может иметь легкую форму, когда полное восстановление проходит за несколько дней или две- три недели, и тяжелую форму течения болезни – пациент впадает в кому, или наступает смерть. Большую роль в течении болезни играет своевременное обращение к врачу – помощь невролога при появлении первых симптомов инсульта спасает жизнь пациентов. В Юсуповской больнице оказывают неотложную помощь, проводят реанимационные действия с пациентами, находящимися в тяжелом состоянии.

Какие бывают инсульты
Инсульты классифицируются на геморрагический и ишемический. Геморрагический инсульт характеризуется разрывом сосуда и кровоизлиянием в мозг. Ишемический инсульт характеризуется нарушением кровообращения участка мозга из-за закупорки или сужения артерии мозга.
Наиболее часто встречается ишемический инсульт (инфаркт) мозга – 85% случаев, геморрагический инсульт встречается в 15% случаев. Инсульты могут быть вызваны несколькими причинами:
- образованием тромбоэмболов при заболеваниях сердца;
- острым нарушением кровообращения в шейных и крупных мозговых артериях;
- нарушением кровообращения в мелких артериях мозга при остром течении процесса.
Классификация инсультов
Инсульты классифицируют по причинам нарушения кровообращения и по продолжительности неврологической симптоматики. В Юсуповской больнице больному будет назначено диагностическое обследование, которое позволит очень быстро и точно определить вид инсульта и зону поражения мозга. При поступлении больного в клинике проводится ряд исследований по назначению врача:
- МРТ – магнитно-резонансная томография;
- КТ – компьютерная томография;
- ультразвуковая доплерография;
- церебральная ангиография.
Классификация ишемического инсульта (инфаркта) мозга:
- гемореологическая закупорка сосудов мозга. Такое состояние развивается при повышении свертываемости крови, слипании тромбоцитов;
- эмболический инсульт. Встречается в 20% случаев ишемического инсульта, развивается при закупорке артерии эмболами (внутрисосудистыми субстратами), которые поступают в мелкие сосуды из более крупных кровеносных сосудов;
- атеротромботический инсульт. Обнаруживается у 50% пациентов с ишемическим инсультом. На месте атеросклеротической бляшки формируется тромб, приводящий к закупорке сосуда;
- лакунарный инсульт. Артериальная гипертензия приводит к развитию атеросклероза, вызывающего сужение небольших артерий и снижение кровообращения участков мозга. Встречается в 25% случаев;
- гемодинамический инсульт. Вызывает патологическое состояние резкое сужение крупного сосуда мозга из-за падения артериального давления при сердечной недостаточности. Происходит прекращение поступления крови к участку мозга, развивается ишемический инсульт.
Классификация геморрагических инсультов:
- излияние крови при разрыве сосуда в ткани мозга – паренхиматозное кровоизлияние;
- образование гематомы в желудочках мозга – внутрижелудочковое кровоизлияние;
- кровоизлияние в полость между мягкими мозговыми оболочками и паутинной оболочкой называется субарахноидальным;
- довольно редко встречаются эпидуральные, субдуральные и смешанные формы кровоизлияний.
Классификация по продолжительности неврологической симптоматики:
- малый инсульт – проявление симптоматики от суток до трех недель. Восстановление от суток до трех недель;
- транзиторная ишемическая атака – симптомы наблюдаются продолжительностью около суток, восстановление в течение суток;
- завершенный ишемический инсульт – более трех недель наблюдаются симптомы заболевания, восстановления не происходит более трех недель.
Большое значение для поступившего после инсульта больного играет комфорт помещения. В Юсуповской больнице пациенты размещены в палатах повышенной комфортности, больной обеспечен всеми необходимыми предметами гигиены. Воздух в палате очищается, в жаркое время работает кондиционер – это позволяет пациентам чувствовать себя комфортно.
Отличия в лечении
Ишемический инсульт в основном связан с закупоркой артерий тромбами, лечение заключается в удалении тромба и профилактике образования новых тромбов с помощью медикаментов. Удаление тромба поможет восстановить питание тканей, предотвратит развитие некроза. При лечении ишемического инсульта проводят следующие действия:
- нейропротективную терапию;
- улучшение кровоснабжения тканей мозга.
Проблема при геморрагическом инсульте большей частью нейрохирургическая. Базисная терапия позволяет поддерживать жизненно важные функции организма пациента, применяют также дифференцированную терапию. В Юсуповской больнице нейрохирурги проводят операции по удалению тромбов, гематом мозга. Хирургическое лечение геморрагического инсульта зависит от размера гематомы – это может быть проведение пункционной операции, открытое хирургическое лечение. Удаление гематомы также выполняют с помощью видеоэндоскопического метода – малотравматичного удаления гематом любого размера. В случае наличия противопоказаний к хирургическому вмешательству проводится только медикаментозное лечение и наблюдение за пациентом.
Пациенты, перенесшие инсульт, проходят реабилитацию в реабилитационном отделении клиники. Квалифицированный медицинский персонал помогает восстановлению важных функций — двигательных, речевых, других частично утерянных функций мозга. Для записи на прием к врачу-неврологу и реабилитологу звоните по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Клиническая неврология с основами медико-социальной экспертизы. СПб.: ООО «Медлайн-Медиа», 2006.
- Широков, Е. А. Инсульт, инфаркт, внезапная смерть. Теория сосудистых катастроф / Е.А. Широков. — М.: Кворум, 2010. — 244 c.
- Виленский, Б. С. Инсульт: профилактика, диагностика и лечение / Б.С. Виленский. — Москва: Высшая школа, 1999. — 336 c.
Наши специалисты

Врач-невролог, кандидат медицинских наук

Инструктор ЛФК

Врач-невролог, кандидат медицинских наук
Цены на лечение различных видов инсультов
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
виды инсультов по медицинской классификации

Инсульт – это кровоизлияние в мозг, инфаркт мозга или субарахноидальное кровоизлияние, в результате которых возникает острое нарушение кровообращения головного мозга. Инсульт имеет множество видов, отличающихся по клиническим проявлениям и этиопатогенетическим факторам. Инсульты занимают второе место по смертности среди всех заболеваний сосудов и органов кровообращения, после сердечной ишемии.
Виды инсульта по механизму нарушения кровообращения
В зависимости от причины, вызвавшей нарушение мозгового кровообращения, выделяют три основных вида инсульта – ишемический, геморрагический и субарахноидальный.
- Инсульт ишемического типа развивается вследствие резкого ограничения объема крови, поступающей в мозг. В свою очередь, первопричиной данного явления может быть закупорка или резкое сужение сосудов, факторы, сдерживающие кровоток к головному мозгу.
- Инсульт геморрагического типа появляется по причине повреждения сосуда и поступления массы крови в тот или иной участок мозга, сдавливая все окружающие ткани и сосуды.
- Инсульт субарахноидального типа возникает по причине кровоизлияния между мягкой и паутинной оболочками головного мозга, сдавливая ткани и сосуды в данных участках. Это – наиболее редкий вид инсульта и имеет травматическую природу.
Официальная классификация — ишемические инсульты
- Атеротромботический инсульт
Этот вид инсульта возникает из-за перекрытия кровеносного сосуда тромбом, образующимся в месте атеросклеротической бляшки.
Атеротромботический инсульт встречается в 17-50% случаев данного заболевания.
- Эмболический инсульт
Возникает по причине закупорки эмболами мелких кровеносных сосудов в головном мозге. Эти эмболы изначально могут формироваться в более крупных сосудах, а затем с током крови попадают в мелкие.
Эмболический инсульт по своей частоте регистрируется в 17-20% всех случаев заболевания.
- Лакунарный инсульт
Возникает, как следствие артериальной гипертензии. Причина заболевания – резкое сужение просвета мелких артерий головного мозга.
Лакунарный инсульт диагностируется в 19-25% всех случаев рассматриваемого заболевания.
- Гемодинамический инсульт
Это заболевание развивается по двум причинам – сужения просвета какого-либо крупного сосуда в головном мозге, в сочетании с резким снижением артериального давления на фоне сердечной недостаточности.
- Гемореологическая окклюзия (то есть – закупорка) сосудов головного мозга
Причины развития данного заболевания могут быть две – резкое повышение свертывающей способности крови, или же повышенная способность тромбоцитов крови слипаться.
Медицинская классификация Trial of ORG 10172 in Acute Stroke Treatment (или TOAST) различает причины, вызвавшие ишемический инсульт:
- Острое нарушение кровообращения, локализующееся в крупных шейных артериях, а также крупных сосудах головного мозга.
- Острое нарушение кровообращения, локализующееся в мелких кровеносных сосудах головного мозга.
- Заболевания сердечнососудистой системы человека, которые вызывают образование тромбов в крови (эмболов).
Геморрагический инсульт- виды, классификация
Геморрагический инсульт возникает в результате давления на ткани мозга выходящей из поврежденного кровеносного сосуда крови, скапливающейся в гематоме.
По месту локализации повреждённого сосуда и образующейся гематомы, кровоизлияние при геморрагическом инсульте бывает:
- Паренхиматозным – образовавшимся в тканях головного мозга.
- Внутрижелудочковым – возникшим в желудочках головного мозга.
- Субдуральным, эпидуральным – над и под твердой мозговой оболочкой.
- Смешанной формы – регистрируется очень редко.
В подавляющем большинстве случаев геморрагический инсульт возникает у людей, страдающих повышенным давлением. В данных случаях разрыв сосудов происходит на месте атеросклеротической бляшки в сосуде, в связи с высоким давлением крови в нем.
Также частыми причинами геморрагического инсульта могут быть патологически истонченные или суженные стенки сосудов головного мозга, опухоль, аневризма, прием лекарств, которые способствуют увеличению текучести крови.
Степени инсультов
Периоды инсульта:
- Острейший инсульт.
- Острый инсульт.
- Ранний восстановительный период инсульта.
- Поздний восстановительный период инсульта.
- Период осложнений и последствий инсульта.
- Резидуальный период (отдаленные последствия инсульта).
Степени тяжести инсульта:
- Малый инсульт – у больного появляются неврологические расстройства, при этом многие симптомы могут быть стерты и не замечены, либо квалифицироваться, как другие заболевания. Симптомы при малом инсульте обычно регрессируют в течение 21 дня.
- Инсульт легкой и средней степени тяжести – у больного при этом наблюдается очаговая симптоматика. Признаков расстройства сознания и отека мозга нет.
- Тяжелый инсульт – больной чаще всего находится без сознания, быстро прогрессируют неврологические нарушения. Наблюдаются признаки отека мозга. Эта степень инсульта чаще всего приводит к гибели больного.
Динамика развития неврологической симптоматики при инсульте разделяет заболевание на следующие виды:
- Инсульт в развитии, или инсульт в ходу. При этом отмечается прогрессирование, нарастание неврологических нарушений, ухудшение состояния больного.
- Инсульт завершенный. У больного наблюдается стабилизация состояния, отсутствие прогрессирование неврологических нарушений и даже регрессия расстройств, улучшение самочувствия.
www.operabelno.ru
ишемический, мигренозный, смешанный тип и их последствия
Нарушение кровотока в артериях и венах головного мозга приводит к такой тяжёлой болезни, как инсульт. Локализация очага поражения, выраженность нарушений, распространённость и интенсивность патологии зависят от того или иного вида инсульта. Также различают и несколько типов течения заболевания, каждый из которых имеет свои характерные признаки и симптомы.
Разновидности заболевания
Чтобы человеку могла быть оказана адекватная помощь, необходимо диагностировать точную разновидность инсульта, так как от этого зависит как терапия, так и её конечный результат. Их обычно делят на три вида, каждый из которых также имеет свои подвиды.
Классификация инсультов может быть составлена по степени тяжести заболевания, по причине возникновения, а также по клиническим признакам. Помимо этого, существуют некие обобщённые симптомы, которые присущи всем разновидностям болезни. Поэтому, чтобы понять, какие бывают инсульты головного мозга, необходимо знать не только особенности их протекания и развития, но и их характерную симптоматику, которая имеет общие для всех инсультов признаки.
Ишемический инсульт
По-другому его называют «инфаркт мозга». Этот вид инсульта головного мозга является наиболее распространённым на сегодняшний день, так как больше 75% всех случаев можно отнести именно к этой разновидности. Процент полного выздоровления очень низкий — лишь около 15% от всех больных; остальные либо умирают, либо остаются инвалидами до конца жизни.
К причинам ишемического инсульта принято относить эмболию (закупорку артерий и капилляров микроскопическими газовыми пузырьками, а также плотными кровяными частичками), а также тромбоз, препятствующий поступлению крови к тканям головного мозга. В результате нарушений мозгового кровообращения появляется воспалительный очаг, вследствие чего происходит некроз (отмирание) тканей, что и приводит к инсульту.
Помимо прочего, к такому заболеванию может привести наследственность, возраст (большая часть больных — это люди, возраст которых от 50 лет и выше), образ жизни человека и наличие либо отсутствие вредных привычек. Нередко ишемия может являться результатом осложнения одной из имеющихся тяжёлых болезней типа сахарного диабета, атеросклероза, гиподинамии и артериальной гипертензии.
Ишемические приступы имеют свою симптоматику, которая различается в зависимости от степени «запущенности» болезни. Существуют следующие типы инфаркта мозга:
- Острый инфаркт. Характерными чертами являются внезапность появления симптомов и высокая скорость их развития. Больной в большинстве случаев находится в сознании, которое может быть помутнено. К симптомам относят резкое ухудшение произношения некоторых фраз и слов, нарушение дикции. Сильно уменьшается область обзора человека (вплоть до того, что перестаёт видеть один глаз), нарушается координация движений, а также теряется чувствительность отдельных частей тела.
- Лакунарный инсульт. Первичным симптомом является высокое артериальное давление, которое в течение длительного времени не спадает. В первый день или два острые проявления отсутствуют. В зависимости от наличия дополнительных факторов риска (таких как гипертоническая болезнь, эмболия или атеросклероз) выделяют такие симптомы, как онемение руки или ноги, нарушение вестибулярного аппарата и общей координации.
- Обширный инсульт. Имеет очень яркие проявления, так как этот тип инсульта возникает при развитии гипоксии (кислородного голодания) мозга. У человека резко возникает головокружение, появляются сильные боли в голове, позывы к рвоте, частичная парализация, а также нарушения речевой функции и потери сознания.
Для выявления болезни на её ранних стадиях врачи советуют обращать особое внимание на возникающие нарушения восприятия (внезапное ухудшение зрения, приступы тошноты, участившиеся обмороки и пр.), снижение болевого порога и уменьшение общей чувствительности организма.
Гипертоническое кровоизлияние
Этот вид инсульта, называемый также геморрагическим, является характерным для людей, ежедневно испытывающих серьёзные физические и психические нагрузки. При этом виде заболевания происходит разрыв кровеносных сосудов, что приводит к образованию внутричерепной гематомы. Отёк, вызванный скоплением крови, провоцирует некроз тканей мозга.
Вероятность летального исхода в первый месяц от такого кровоизлияния составляет около 45%; большая часть людей после инсульта остается инвалидами. Также существует так называемый смешанный инсульт, который сочетает в себе проявления геморрагического и ишемического типов. Однако подобная «гибридная» болезнь встречается относительно редко — у 7% больных людей.
Симптомы гипертонического кровоизлияния имеют много общего с инфарктом мозга: так же нарушаются координация движений и речевая функция. Однако у этого заболевания имеются и свои характерные признаки:
- Появление кругов перед глазами, а также фантомных образов (мушки, точки, яркие линии, «бельмо» на глазу и тому подобные признаки).
- Правая или левая часть лица становится парализованной. Это может сопровождаться сильной головной болью или протекать без таковой.
- Боль в глазных яблоках, чувство рези, «выдавливания».
- Человек с трудом начинает понимать речь. К примеру, он может видеть знакомый ему ряд цифр от 1 до 10, осознавать, что он должен знать их значение, и при этом для него они будут непонятны, как египетские символы для большинства людей.
- Может наблюдаться обильная рвота, не приносящая облегчения больному.
Главное, на что следует обращать внимание, — это помутнение сознания человека. Его взгляд становится направленным «в никуда», больной слабо реагирует на окружающую действительность; в тяжёлых случаях подобное состояние может перерасти в оцепенение и даже в кому. Нужно обязательно воспрепятствовать западению языка, уложив человека набок. В ходе первой помощи необходимо обеспечить больному доступ к свежему воздуху, а также ослабить его подтяжки либо ремни на одежде.
Нарушение спинального кровообращения
Эта разновидность инсульта, в отличие от двух предыдущих, характерна и для молодых людей. Спинальный инсульт возникает в результате нарушения кровотока в спинномозговых артериях, что приводит к кровоизлиянию. Этот вид инсульта (и его последствия для организма) тяжело переносится больными, в первую очередь в моральном плане, так как патологические процессы происходят в области позвоночника, а это означает потенциальное обездвиживание человека.
К основным причинам появления этого недуга относят патологии спинного мозга и позвоночника (типа остеохондроза, арахноидита, спондилолистеза и прочих), осложнения заболеваний кровеносной системы, приводящих к закупорке сосудов, а также интенсивные и сверхтяжёлые физические нагрузки, приводящие к различным патологиям позвонков.
Патологии спинального кровообращения относятся к редким проявлениям геморрагического или ишемического вида болезни — приблизительно один процент от всех больных имеет у себя в анамнезе подобное заболевание. Течение болезни делится на несколько этапов:
- Подготовительная стадия. Появление усталости, болезненные ощущения в области спины, а также возникновение специфических фантомных ощущений (мурашки, покалывания, щипания) преимущественно в ногах. Всё это начинает происходить за считаные дни или недели перед основным приступом.
- Развитие инсульта. Быстрое развитие мышечной слабости, резкая потеря сознания, потеря чувствительности в ногах (иногда и в руках), появление нарушений выделительной системы человека, сопровождаемые недержанием мочи и кала. В случае развития геморрагического инсульта присутствует острая боль в области пояса, а при ишемическом типе заболевания болевой синдром отсутствует.
- Окончание развития симптомов (регресс). Постепенно к больному возвращается чувствительность, а также приходят в норму внутренние системы организма. Разумеется, при тяжёлых патологиях эта стадия проходит очень долго (вплоть до конца жизни).
Реабилитация подразумевает как медикаментозную, так и физиотерапию. Так как диагностика спинального инсульта довольно затруднительна (из-за высокой вариабельности строения системы кровеносных сосудов позвоночного канала, а значит, и огромного разнообразия различных патологий), то его часто путают с такими заболеваниями, как пиелонефрит или радикулит.
Результат запущенной мигрени
Сильнейшие приступы головной боли не только отравляют жизнь человеку, но и могут иметь серьёзные последствия для его здоровья, проявляющиеся в форме так называемого мигренозного инсульта. Причиной такого заболевания становится локальная ишемия того или иного участка головного мозга.
Результатом острого приступа может стать образовавшаяся в мозгу ишемическая киста — доброкачественное образование, которое в некоторых случаях может приводить к дегенеративным поражениям мозга.
Мигренозный приступ, переходящий в инсульт, имеет легко распознаваемые признаки, по которым его трудно спутать с другими видами инсульта. К характерным симптомам относятся следующие пункты:
- Резкое нарушение зрения, сопровождаемое световыми вспышками и острой светочувствительностью. Также ухудшаются обоняние и слух.
- Онемение кожи головы, лба, шеи либо ощущение зуда. Для подобного снижения чувствительности характерна локализация именно в области головы; остальное тело и конечности онемения не испытывают.
- Появление распирающей, острой боли в той или иной области головы; её интенсивность возрастает, если человек начинает двигать головой либо потирать больное место рукой.
К группе риска следует отнести в первую очередь людей умственного труда, а также тех, у кого есть мигрень на текущий момент либо недавно была. Мигренозный инсульт также может быть спровоцирован регулярными нарушениями сна; к такому виду мозгового кровоизлияния особо предрасположены «совы».
Предвестник болезни
Одним из главных признаков патологий кровеносной системы (которые и приводят к кровоизлияниям) является микроинсульт либо малый инсульт. Такой приступ проходит в короткие сроки — буквально 10 или 15 минут, а его симптомы очень напоминают ишемический инсульт, только менее интенсивный в своём проявлении.
Человеку следует обратить внимание на особенности своей походки, часто появляющиеся судорожные треморы конечностей (особенно по ночам), резкие перепады настроения, а также на проблемы с речью. Эти симптомы возникают на несколько дней, после чего болезнь может ещё какое-то время себя не проявлять до появления ишемических атак или мигренозных приступов.
Как правило, микроинсульт проявляется у людей ближе к 30 годам. Особенно это касается тех, кто входит в группу риска. На некоторые факторы (наследственные, к примеру) человек не может повлиять; другие же вполне возможно изменить, чтобы не допустить развитие болезни, смертность от которой стоит на втором месте после инфаркта миокарда (в России). К изменяемым факторам относятся:
- Отказ от наркотиков, сигарет и алкоголя.
- Смена обстановки на менее стрессовую. С каждым годом учёные и врачи приходят к единому мнению, что стресс является одной из главных причин множества болезней, в том числе и инсульта. Ещё раз — одной из главных причин наряду с врождёнными пороками и осложнениями других болезней.
- Неправильное питание. В частности, избыток соли и специй, а также употребление в пищу продуктов, богатых холестерином.
- Малоподвижный образ жизни либо гиперактивный. Обе крайности способны оказывать пагубное влияние на сосудистую систему, в результате чего значительно повышается риск инсультов.
Помимо «предупредительных» инсультных приступов, также существуют и повторные, которые возникают в случае, если человек остался жив после ишемических атак и при этом действие болезни не было ослаблено лечением, медикаментами и т. д. Повторные приступы грозят человеку дементными нарушениями (ослабление мышления), а также чреваты летальным исходом.
Степени тяжести приступов
Инсультные заболевания можно разделить и по времени действия (по периодам) основных симптомов. К ним относят острейший, острый, ранний и поздний восстановительный периоды, а также этап (называемый резидуальным), на котором становятся понятны возможные последствия от болезни, в том числе и отдалённые.
Помимо этого, болезнь может быть прогрессирующей (в ходу), которая характеризуется нарастанием нарушений неврологического характера и значительным ухудшением самочувствия больного; в большинстве случаев этот период заканчивается летальным исходом либо неприятными последствиями для здоровья больного.
В ходе завершённого инсульта отмечаются улучшение, нормализация самочувствия человека, а также постепенное исчезновение симптомов типа бессвязной речи и потери чувствительности.
chebo.pro